сколько трансплантаций костного мозга должно выполняться ежегодно
Сколько трансплантаций костного мозга должно выполняться ежегодно
Донорство гемопоэтических стволовых клеток
Ежегодно в России почти 5 000 человек нуждаются в пересадке костного мозга. Ежегодно делается порядка 1,8 тыс. трансплантаций костного мозга, однако потребность в такой медицинской помощи существенно выше и в настоящее время ограничена недостаточным числом доноров костного мозга. В Национальном регистре доноров костного мозга свыше 44 тыс. потенциальных доноров.
Что такое пересадка костного мозга?
Под пересадкой костного мозга понимается на самом деле трансплантация гемопоэтических стволовых клеток. Гемопоэтические (кроветворные) стволовые клетки образуются в костном мозге человека и являются родоначальниками всех клеток крови: лейкоцитов, эритроцитов и тромбоцитов.
Кто нуждается в пересадке костного мозга?
Для многих пациентов с онкологическими и гематологическими заболеваниями единственным шансом сохранить жизнь является пересадка гемопоэтических стволовых клеток. Это может спасти жизнь тысячам детей и взрослых больных раком, лейкозом, лимфомой или наследственными заболеваниями.
Кто может стать донором гемопоэтических клеток?
Любой здоровый гражданин РФ без хронических заболеваний в возрасте от 18 до 45 лет.
Немаловажным фактором для донорства костного мозга является возраст: чем моложе донор, тем выше концентрация гемопоэтических стволовых клеток в трансплантате и их «качество».
Как происходит типирование костного мозга?
Перед донорством гемопоэтических стволовых клеток нужно пройти типирование (определение HLA-генотипа) костного мозга. И если вы подойдете по типу какому-нибудь пациенту, то Вас пригласят на донорство гемопоэтических стволовых клеток.
Для определения HLA-генотипа (типирования) у вас возьмут 1 пробирку крови. Образец крови (до 10 мл — как при обычном анализе крови) человека, желающего стать донором гемопоэтических стволовых клеток, исследуют в специализированной лаборатории.
Информация о результатах типирования доноров, рекрутированных и HLA-типированных в ФГБУ НМИЦ гематологии Минздрава России, вносится в общероссийскую базу доноров — Национальный регистр доноров костного мозга.
Процедура типирования требует от донора лишь немного времени, не требует затрат и не отличается от обычного анализа крови.
Что происходит после внесения данных в регистр?
Как происходит процедура донации стволовых клеток?
Если же вы подошли по HLA-генотипу какому-нибудь больному и вам предстоит стать донором костного мозга, то не бойтесь! Получение стволовых клеток из периферической крови — простая, комфортная и безопасная для донора процедура.
У донора берут костный мозг одним из двух способов:
Данная процедура напоминает аппаратный тромбоцитаферез (процедура донорства тромбоцитов), но более продолжительная по времени.
Донор отдает лишь малую часть своего костного мозга.
Потеря части стволовых клеток донором не ощущается, и их объем полностью восстанавливается в течение 7—10 дней.
5% стволовых клеток донора достаточно для восстановления кроветворения пациента. Пациенту переливают донорский костный мозг, он приживается и начинает производить кровь. Человек спасен!
Гемопоэтические (кроветворные) стволовые клетки, своевременно трансплантированные больному, способны восстановить его кроветворение и иммунитет, а также спасти ему жизнь.
Как стать потенциальным донором гемопоэтических стволовых клеток?
Если вы хотите стать донором ГСК, обратитесь к ведущему специалисту по работе с донорами: 2-й этаж донорского отделения, стойка «Информации для доноров», Александра или Алена.
Сдать пробирку 10 мл крови на определения HLA-генотипа (типирования) вы можете согласно расписанию.
Если в вашей компании готовы пройти типирование более 30 человек, то мы можем организовать к вам выезд. По дополнительным вопросам звоните с 9:00 до 22:00 по телефону: +7 (905) 568-57-60, Александра.
Загадки пересадки
Серьезные пробелы в официальной статистике трансплантаций костного мозга
Из ответа Министерства здравоохранения РФ на запрос Русфонда следует: в 2018 году в России провели 1696 трансплантаций костного мозга (ТКМ). Годом раньше была сделана 1481 ТКМ, а в 2016-м – 1402. Рост выглядит внушительным, но за цифрами скрываются структурные проблемы, особенно в сфере донорства.
В статистике Минздрава есть серьезный пробел. Ведь ТКМ делятся на аутологичные, то есть с использованием собственного костного мозга пациента, и аллогенные, когда пересаживают донорский костный мозг. Это важное разделение: аллогенная трансплантация дороже, сложнее, ее делают в меньшем количестве клиник, для нее нужно найти донора. Но отдельную статистику по двум видам ТКМ Минздрав начал вести только с 2018 года: тогда, сообщило нам министерство, были произведены 691 аллогенная трансплантация и 1005 аутологичных.
Минздрав оценивает результаты последних лет сдержанно, но не без позитива: «Для детского населения этот вид помощи предоставляется в основном всем, кто имеет медицинские показания к ТКМ». Статистика детских трансплантаций известна за 2017 год – тогда операции провели 378 детям. У взрослых потребность в ТКМ составляет, по оценке министерства, 4200 в год, примерно вчетверо больше реального количества операций. Но эту потребность надо «скорректировать с учетом клинических показаний и противопоказаний», потому что не больше половины пациентов достигают необходимого для ТКМ состояния ремиссии. Сколько получается после корректировки, Минздрав не сообщает и в другие статистические детали не вдается.
Ситуация в мире
Оценки министерства не бьются с мировой статистикой. Взять утверждение, что ТКМ в России осуществляется «в основном всем» детям, которым она требуется. В США, по данным Центра международных исследований трансплантации крови и костного мозга (Center for International Blood and Marrow Transplant Research), в 2018 году детям до 18 лет было произведено около 1600 аллогенных трансплантаций. То есть 49 детских аллогенных ТКМ на 10 млн американского населения. Узнать количество аллогенных детских трансплантаций в России нам не удалось. Но даже если взять общее количество аллогенных трансплантаций в нашей стране в 2018 году – 691, получится всего 47 трансплантаций на 10 млн человек. То есть в России общее количество аллогенных ТКМ меньше, чем количество детских аллогенных ТКМ в США (с учетом разницы в населении). Едва ли тут можно говорить о том, что потребность российских детей в ТКМ удовлетворена.
В целом в США в прошлом году было сделано примерно 14 600 аутологичных и 8700 аллогенных ТКМ, это чуть больше 700 трансплантаций на 10 млн населения. В Европе в 2015 году (более свежие данные очень разрозненны) провели 42 тыс. ТКМ, то есть около 600 на 10 млн. Российский результат 2018 года – 115 трансплантаций на 10 млн.
Со статистикой ТКМ проблемы не только в Европе. По данным ВОЗ, ежегодно в мире проводится примерно 50 тыс. ТКМ. Происхождение этой цифры неизвестно, но она устарела по крайней мере лет на десять. Судя по всему, общемировые данные по ТКМ в последний раз целенаправленно собирались в 2012 году – тогда в 77 странах мира было сделано в общей сложности 68 146 трансплантаций. Сейчас, помимо США и Европы, более или менее четкая статистика ведется в Японии: в 2016 году несколько десятков трансплантационных центров этой страны провели примерно 5,5 тыс. ТКМ. В Юго-Восточной Азии и Австралии в 2015 году было сделано 12 тыс. трансплантаций. Про всю Латинскую Америку известна только одна цифра – 2300 ТКМ в Бразилии в 2016 году. Если сложить все эти данные и учесть, что количество трансплантаций постоянно растет, получится примерно 100 тыс. ТКМ в год. Много это или мало?
Как говорят врачи, проблема в том, что потребность в ТКМ определить практически невозможно – она растет вместе с развитием медицины, показания к таким операциям постоянно расширяются. Чаще всего необходимость в ТКМ возникает при лейкозах, но трансплантация применяется и при первичных иммунодефицитах, и при целом ряде аутоиммунных заболеваний, например при рассеянном склерозе. Постепенно увеличивается и максимальный возраст, при котором ТКМ еще возможна. Так что количество трансплантаций продолжает расти и в развитых странах. Например, в США за последние пять лет оно выросло более чем на 15%.
ТКМ в России
В России абсолютный лидер по количеству ТКМ – петербургский НИИ детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой. В 2017 году (прошлогодних данных НИИ не предоставил) здесь было проведено 400 ТКМ, из них 270 аллогенных. На втором месте – НМИЦ имени Дмитрия Рогачева в Москве: 222 трансплантации в 2017-м, из них 170 аллогенных. Видимо, следом идет московский НМИЦ гематологии, глава которого Валерий Савченко – главный гематолог России. В 2015 году (НМИЦ отказался давать свежие данные) здесь провели 182 трансплантации, из них 59 аллогенных. НИИ онкологии имени Н.Н. Петрова в Петербурге, судя по количеству госквот на ТКМ, проводит примерно 150 трансплантаций в год. В петербургском НМИЦ имени В.А. Алмазова (это единственный центр, оперативно предоставивший Русфонду свежие подробные данные) в 2018 году было проведено 128 трансплантаций – 53 аллогенные и 75 аутологичных. Кировский НИИ гематологии после долгих колебаний сообщил лишь примерные цифры: ежегодно здесь проводится около 70 ТКМ, из них полтора десятка – аллогенные.
Важная тенденция для России – уменьшение доли аллогенных трансплантаций. В докладе главного внештатного трансфузиолога России Татьяны Гапоновой, представленном прошлой осенью на одной из конференций по ТКМ, содержались такие цифры: в 2015 году из 1042 ТКМ на аллогенные пришлось 499, то есть почти 50%. В 2018-м доля аллогенных ТКМ составила уже 41%. Ничего удивительного, говорят гематологи: в России появляется все больше новых центров, занимающихся ТКМ. Начинают такие центры с аутологичных трансплантаций как более простых. Недаром на аутологичную трансплантацию государство выделяет около 2 млн руб., а на аллогенную – более 3 млн. Аллогенные пересадки – следующая ступень развития. Например, в 2016 году впервые взялся за аллогенные трансплантации НМИЦ онкологии имени Петрова. В 2017 году госквоты на трансплантации получили в общей сложности 18 центров (документ есть в распоряжении Русфонда). И про пять из них известно, что аллогенные ТКМ там не проводятся.
Вторая тенденция связана с донорством. Костный мозг для аллогенных трансплантаций можно получать от родственных и неродственных доноров, совпадающих с реципиентом по HLA – генам гистосовместимости. Поиск донора начинают с родственников. Родные братья и сестры могут полностью совпадать по HLA, но вероятность такого совпадения – всего 25%. У родителей и детей иначе: они всегда совпадают по генам гистосовместимости примерно наполовину. Такие доноры называются гаплоидентичными. В последние годы их используют все чаще, но это не универсальное решение, так как связано с целым рядом ограничений. Во всех остальных случаях приходится искать неродственного донора. С 2015 по 2018 год включительно в России проведено больше 2 тыс. неродственных ТКМ. Причем российских доноров использовали, по данным Русфонда, менее чем в 15% случаев. В 2017 году НМИЦ гематологии использовал 19 российских и 29 зарубежных доноров, НИИ Горбачевой – 33 российских и 98 зарубежных. Костный мозг от иностранного донора обходится в 3–4 раза дороже, чем от российского, времени на активацию донора нужно больше, а прогноз выживаемости при этом оказывается хуже. Возможность использовать местный материал зависит прежде всего от количества потенциальных доноров. Сейчас в России их 94 тыс. человек, это 0,06% всего населения. Для сравнения: в Британии участниками регистров доноров стали уже 2% населения, в Германии – 9%, в Израиле – 12%. Российских доноров явно не хватает, но государство достаточных средств для увеличения их количества не выделяет: Минздрав так глубоко в тему ТКМ еще не погрузился.
Трансплантация костного мозга и стволовых клеток
Общие принципы
ОБЩАЯ ИНФОРМАЦИЯ О СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТКАХ
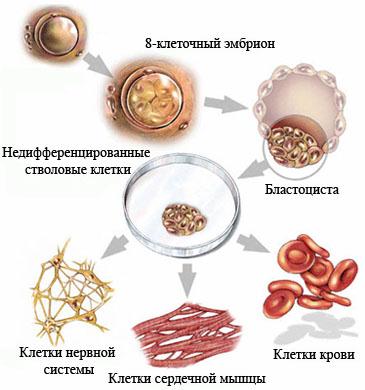
Недифференцированная стволовая клетка, происходящая из бластоцисты, является родоначальницей всех клеток организма, в том числе и стволовой кроветворной клетки (СКК).
Основными свойствами стволовой кроветворной клетки являются возможность дифференцироваться в направлении любого из ростков кроветворения и способность к самоподдержанию.
 Колонии стволовых кроветворных клеток (электронная микроскопия) | 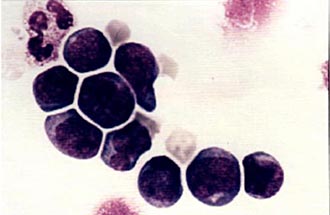 Мононуклеарная фракция, обогащенная клетками CD34, окрашена по Маю-Грюнвальду с докраской по Гимзе. Стволовые клетки, несущие маркер CD34, внешне напоминают малые и средние лимфоциты. |
ИСТОРИЧЕСКАЯ СПРАВКА
Первые работы, посвященные терапевтическому использованию костного мозга, были выполнены в последней декаде XIX века, независимо друг от друга Brown-Sequard, d»Arsonval, Fraser, Billings и Hamilton, которые применяли экстракт костного мозга животных для лечения больных различными видами анемий. Несмотря на положительный эффект, отмеченный всеми авторами, в течение последующих пятидесяти лет использование данной методики носило спорадический характер и не выходило за рамки клинического эксперимента до 1937 года когда Schretzenmayr впервые произвел парентеральное (внутримышечное) введение костного мозга, а в 1939 году Osgood выполнил первое внутривенное введение костного мозга.
Результаты экспериментальных исследований привели клиницистов к идее использования ТКМ при заболеваниях, связанных с поражением костного мозга (лейкозы, апластическая анемия), а также при радиационных воздействиях и проведении химиотерапии, однако основные теоретические и практические проблемы проведения ТКМ удалось преодолеть в 60-е годы. С этого времени ТКМ является одним из методов лечения различных заболеваний крови и иммунной системы.
ВИДЫ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Разновидностью АллоТКМ является сингенная ТКМ (трансплантация от однояйцевого близнеца).
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
С развитием появлением колониестимулирующих факторов и развитием технологий клеточной сепарации с 70-х годов для получения гемопоэтических клеток крови вмести костного мозга стали использовать стволовые клетки периферической крови.
Применение клеточных сепараторов значительно упростило проведение процедуры получения стволовых клеток крови, уменьшило число осложнений связанных с дачей наркоза и травматическим повреждения костной ткани.
Еще одним потенциальным источником СКК является пуповинная кровь, основным преимуществом которой является меньшая иммуногенность, однако малое количество стволовых клеток в материале ограничивает ее применение и используется преимущественно в педиатрии или у пациентов с массой тела до 50 кг.
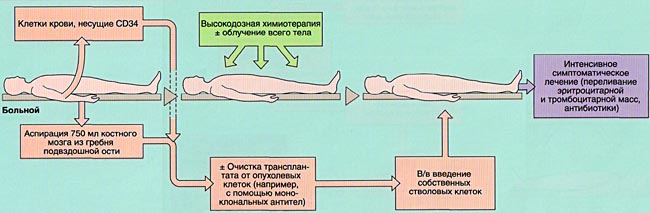
Методика проведения миелотрансплантации различается в зависимости от ее вида (аллогенная или аутологичная), нозологической формы заболевания и ряда других факторов.
ПРАКТИЧЕСКИЕ АСПЕКТЫ МИЕЛОТРАНСПЛАНТАЦИИ
ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ И ПРОТИВОПОКАЗАНИЙ
Наиболее частыми показаниями к ТКМ/ТСКК являются онкогематологические и гематологические заболевания (лейкозы, злокачественные лимфомы, апластическая анемия, врожденные иммунодефициты и нарушения метаболизма).
Чаше всего ТКМ или ТСКК проводится во время полной ремиссии (ПР), частичной ремиссии (ЧР) или при рецидиве опухоли, чувствительном к химиотерапии. При первичной резистентности к цитостатической терапии результаты ТКМ резко ухудшаются, поэтому в этих случаях операция выполняется относительно редко.
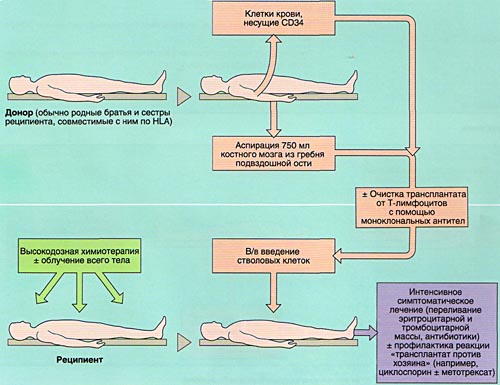
ВЫБОР ДОНОРА
Совместимость костного мозга определяет результаты АллоТКМ. Родственными донорами считаются совместимые по системе HLA братья или сестры реципиента (сибсы). Родители и дети гаплоидентичны (имеют одну общую хромосому из каждой пары, т. е. совпадают между собой на 50%) и не могут быть донорами аллогенного костного мозга. Совместимые сибсы имеются лишь у 20-25% больных, в связи с чем в последние 10 лет активно внедряется АллоТКМ от неродственных HLA-идентичных доноров или частично совместимых родственных доноров.
МОБИЛИЗАЦИЯ, ОБРАБОТКА И ИНФУЗИЯ СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТОК
 А) |  Б) |
А) специальный сосуд (дюар) с жидким азотом для транспортировки контейнеров с костным мозгом
Б) извлеченный из сосуда контейнер с костным мозгом
Инфузия аллогенного, размороженного аутологичного костного мозга или СКК периферической крови проводится внутривенно, капельно после предварительного введения антигистаминных препаратов для предотвращения аллергических реакций.
ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ (КОНДИЦИОНИРОВАНИЕ)
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ПЕРИОДА ЦИТОПЕНИИ
Вскоре после окончания кондиционирования и введения СКК у больного развивается аплазия костного мозга (период отсутствия костного мозгового кроветворения), которая проявляется практически полным отсутствием клеток крови (панцитопенией) и продолжается в среднем 4 недели. Этот период опасен развитием тяжелых осложнений (инфекции, кровоточивость и т.д.).
Основную опасность в периоде цитопении представляют инфекционные осложнения, поэтому их профилактика, своевременное и адекватное лечение являются необходимым условием успешной ТКМ.
Также по показаниям проводится переливание компонентов крови (эритроцитарная масса, тромбомасса, плазма).
Приживление костного мозга или СКК периферической крови констатируют по результатам анализа костного мозга. Вскоре количество нейтрофилов достигает > 0,5*109/л, а тромбоцитов > 20>
Когда нужна пересадка костного мозга?
Пересадка костного мозга — это метод лечения, который используется при различных заболеваниях крови, преимущественно онкологического характера. Его актуальность постоянно растет, поскольку, согласно данным ВОЗ, только лейкемией и лимфомой заболевают до 600 тыс. человек ежегодно. На сегодняшний день количество трансплантаций, выполненных в мире, приближается к 2 млн.
Что такое костный мозг?
Он представляет собой мягкую губчатую ткань внутри костей. В костном мозге из стволовых клеток производится большая часть клеток крови. На самом раннем этапе развития стволовые клетки называются плюрипотентными — они способны превратиться в любую другую клетку нашего организма. Суть пересадки костного мозга как раз и состоит в том, чтобы у человека появились новые, здоровые плюрипотентные стволовые клетки взамен поврежденных.
Что такое пересадка костного мозга?
Первая успешная трансплантация такого рода была проведена еще в 1968 году. С тех пор процедура многократно совершенствовалась. Сегодня в ней выделяют три этапа:
Зачем нужна трансплантация?
Костный мозг пациента может быть поврежден из-за воздействия многих факторов. Наиболее частым из них становится онкологическое заболевание, которое поражает стволовые клетки, в результате чего они теряют способность дифференцироваться и превращаться в зрелые, функционально полноценные клетки крови.
Иногда ткани костного мозга могут необратимо повреждаться под действием длительной химиотерапии или интенсивного лучевого лечения других типов злокачественных опухолей. Соответственно, пересадка может использоваться для:
Важно понимать, что операция по пересадке костного мозга — крайне сложная медицинская манипуляция. Применять ее следует только при наличии строгих показаний. В каждом отдельном случае риски и преимущества такого лечения должны быть тщательно взвешены в ходе обсуждения с лечащим врачом и специалистами по трансплантации.
При каких заболеваниях показана такая пересадка?
Чаще всего процедуру проводят при следующих патологиях:
Типы трансплантации костного мозга
Классифицируют такие процедуры по типу донора и выделяют следующие виды манипуляций:
Центр трансплантации костного мозга клиники «Анадолу»
На базе нашего медицинского центра с 2010 года функционирует специализированный центр пересадки костного мозга. В среднем врачи «Анадолу» проводят 250 пересадок в год у пациентов от 16 лет и старше.
В состав центра входят амбулатория, клиническое отделение трансплантации костного мозга и три лаборатории: генетического типирования, гемофореза, криоконсервации и обработки стволовых клеток. Наши специалисты — высококвалифицированные трансплантологи и гематологи, владеющие всеми современными методиками пересадки костного мозга. В своей работе они неукоснительно следуют международным протоколам лечения онкологических заболеваний крови и соблюдают все меры предосторожности и безопасности.
Отделение трансплантации костного мозга «Анадолу» работает не только с международным, но и турецким банком костного мозга, который позволяет максимально быстро — всего за несколько недель — подобрать подходящего донора. В мировом регистре этот процесс может занимать несколько месяцев.
Не костный и не мозг
Спинномозговая пункция, 70 тысяч евро за донорство и другие фантазии о костном мозге
Первой в мире успешной трансплантации костного мозга на днях исполнится 50 лет, но в этой сфере по-прежнему живут удивительные заблуждения. Причем даже среди тех, кто связан с темой по долгу службы. Мы решили собрать главные ошибки и рассказать, как все устроено на самом деле.
Фантазия №1. Костный мозг – это мозг. Спинной или даже головной
«Донор костного мозга, это как? Череп вскрывают, что ли?» (из вопросов медицинскому директору Национального регистра доноров костного мозга имени Васи Перевощикова Ольге Макаренко перед донорской акцией в городе Каменске-Уральском, 15.09.2018, vk.com).
На самом деле. В костном мозге нет нервных клеток, костный мозг – вообще не мозг. Это главный кроветворный орган человека. Он находится внутри тазовых костей, ребер, грудины, костей черепа, в эпифизах (расширенных концах) длинных трубчатых костей и представляет собой мягкую, пронизанную сосудами массу ярко-красного цвета с большим количеством гемопоэтических стволовых клеток. Это «клетки-заготовки», которые пока не определились со своим будущим и могут превращаться в клетки разных типов. В костном мозге из стволовых клеток образуются клетки крови – лейкоциты, эритроциты и тромбоциты, которые затем попадают в кровеносную систему через капилляры. На костный мозг приходится примерно 5% веса человека.
Фантазия №2. Костный мозг достают большим шприцем из позвоночника или других костей
«Сара: Тете Косиме нужно кое-что. Это называется костный мозг. Его возьмут из твоего бедра. И им придется использовать большой шприц.
Кира: Я не люблю шприцы.
Сара: Я знаю. Но ты заснешь. И ничего не почувствуешь.
Кира: Тетя Косима умрет, если я этого не сделаю?
Сара: Ей очень нехорошо. Поэтому, скорее всего, да.
Кира: Ну тогда… я согласна»
(из сериала «Темное дитя», 2-й сезон, 9-я серия).
На самом деле. Для пересадки костного мозга нужен не костный мозг как таковой, а гемопоэтические (кроветворные) стволовые клетки. Их можно получать не только из костей, но и из крови, и чаще используется как раз второй способ. Донору дают специальные препараты, которые выгоняют гемопоэтические стволовые клетки из костного мозга в кровь. Процедура их забора устроена так: кровь берут из вены на одной руке, выделяют из нее гемопоэтические стволовые клетки и возвращают обратно через вену на другой руке. Процедура длится несколько часов, наркоз не требуется. А первый способ предполагает общую анестезию: из тазовых костей с помощью нескольких пункций берут до 5% костного мозга донора – это примерно литр смеси костного мозга и крови. Как правило, способ выбирает сам донор.
Фантазия №3. Донора костного мозга подбирают по группе крови
«Мне 42, группа крови 2+ Срочно буду донором костного мозга, недорого» (объявление на сайте deskmed.ru).
На самом деле. Совместимость костного мозга двух неродственников – большая редкость, в среднем – 1 на 10 тыс. Ткани донора и реципиента должны быть как можно более (в идеале – полностью) совместимы, иначе на чужеродный белок в организме может возникнуть иммунная реакция. Требования к совместимости тканей различны. В случае костного мозга сложность в том, что может возникнуть не только иммунная реакция реципиента на донорский костный мозг, но и обратная реакция – «трансплантат против хозяина». Пересаженный костный мозг может воспринять организм реципиента как чужеродный и начать с ним бороться. А вот группа крови у людей с тканевой совместимостью может быть разная.
Лучшие доноры костного мозга – родные братья и сестры. Для них вероятность совместимости – 25%. Во всех остальных случаях доноров подбирают по регистрам – гигантским базам данных о потенциальных донорах. Это люди, которые выразили готовность стать донорами костного мозга и прошли так называемое типирование – сдали кровь для определения своей тканевой совместимости.
Фантазия №4. Участник регистра обычно становится донором, иногда даже несколько раз
«Сегодня еще нет понятия «Почетный донор» для доноров костного мозга. Мы готовим объективное обоснование, что нужно принять такое решение и, конечно, повышать сумму компенсации подоходного налога» (глава ФМБА Владимир Уйба, из интервью «Известиям», 8 июня 2017 года).
На самом деле. Звание почетного донора ассоциируется с многократным донорством. Но даже однократное донорство костного мозга – удел немногих участников регистра. По статистике ВОЗ, ежегодно в мире проводится более 50 тыс. трансплантаций костного мозга, при этом в части операций используются доноры-родственники. Международный регистр насчитывает примерно 30 млн человек. Так что шанс участника регистра в течение года стать реальным донором – менее 1/600. В России донором стал каждый 300-й участник регистра. Бывают случаи, что подходящий реципиент наконец найден, но участник регистра вступил в него так давно, что уже забыл о своем решении и не готов к донорству.
Фантазия №5. На своем костном мозге можно неплохо заработать
На самом деле. Если речь не идет о родственной трансплантации, донора можно найти только через регистры. Ни один из существующих регистров не предусматривает вознаграждения донорам. Получение подходящего костного мозга в европейских базах, от поиска до доставки, обходится примерно в €18 тыс., в российской – примерно втрое дешевле. Но это медицинские и логистические расходы, донор не получает из этих денег ни копейки.
Корреспондент Русфонда позвонил по телефону, указанному в приведенном выше объявлении, и предложил продать свой костный мозг. Оператор спросил про группу крови (см. фантазию №3), сообщил, что она «очень хорошая» и вполне подходит, после чего предложил приехать на Сухаревскую площадь, 3 (это адрес НИИ имени Склифосовского) для сдачи анализов с последующим донорством костного мозга и получением денег. После вопроса о вероятности гистосовместимости оператор вежливо сообщил, что не будет продолжать разговор. Обычно с «донора» просто пытаются получить деньги за предварительные анализы, и на этом история заканчивается.
Фантазия №6. В России нет регистра костного мозга, потому что еще не приняли закон о нем
«Сейчас учет доноров и реципиентов осуществляется пятью медицинскими организациями с разными подходами. Есть все основания Минздраву России проанализировать сведения, включенные в данные регистры, и создать единую базу. Но хочу подчеркнуть, что создание такой базы невозможно без внесения изменений в действующую статью 147 ФЗ» (Татьяна Голикова, вице-премьер, на заседании Совета при правительстве РФ по вопросам попечительства в социальной сфере, 14 сентября 2018 года).
На самом деле. Отдельные регистры костного мозга создаются в России с конца 1970-х годов. Сейчас существует полтора десятка таких региональных регистров. В 2013 году Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова и Русфонд заключили договор о сотрудничестве для создания единого регистра доноров костного мозга. Он был создан в подведомственном университету НИИ детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой. Было разработано программное обеспечение для объединения баз данных. В следующие несколько лет в базу вошли уже существовавшие в России регистры. Сейчас в ней больше 85 тыс. потенциальных доноров. В 2015 году регистр был назван именем Васи Перевощикова – мальчика, которому так и не успели найти донора. Сейчас Русфонд работает над регистром без участия НИИ Горбачевой. В 2017 году Минюст зарегистрировал Национальный регистр доноров костного мозга имени Васи Перевощикова (БФ «РДКМ», регистрационный номер 1177700013853).
В начале сентября в Казани заработала новая NGS-лаборатория, специализирующаяся на первичном типировании добровольцев. Ее мощность – 25 тыс. доноров в год (для сравнения: в 2017 году страна протипировала всего 15 тыс. добровольцев). На типирование одного потенциального донора российские регистры тратят сейчас минимум 14 тыс. руб., Русфонд снизил стоимость реагентов в казанской лаборатории до 7 тыс. руб. Активацию донора из Национального регистра (подтверждение совместимости, полное обследование, подготовку к донации, командировку, страховку и забор костного мозга) будет оплачивать Русфонд.
Население России генетически очень разнообразно, у нас очень много малых народов (например, на Северном Кавказе), много смешанных браков. Для многих жителей России найти донора в международном регистре просто невозможно, потому стране так необходим Нацрегистр.
Фантазия №7. В России с трансплантацией костного мозга все неплохо
«Мы сделали существенный скачок в объемах и в качествах пересадки костного мозга. Только у детей мы сделали за прошлый год 500, а всего 1,5 тыс. операций. Если считать расчетно, сколько нам всего нужно, – нам нужно еще плюс 40%, примерно так. На данный момент в РФ имеются все необходимые механизмы и мощности для того, чтобы это сделать, несмотря на высокую стоимость таких операций Сейчас мы все равно всем делаем, но просто люди ждут» (Вероника Скворцова, министр здравоохранения РФ, 16 июля 2018 года).
На самом деле. Рассчитать потребности в трансплантации костного мозга пока не представляется реальным: оценки специалистов могут различаться на порядок. По данным NCBI (National Center for Biological Information), в США ежегодно производятся примерно 20 тыс. трансплантаций костного мозга. Если экстраполировать эти данные на Россию, получится, что у нас должны ежегодно производиться примерно 9 тыс. пересадок.
Фантазия №8. Регистр должно создавать государство, а управлять им может только врач
«В Германии, на которую обычно ссылаются как на образец, учредители регистров – это государство в лице федеральной или местной власти, а во главе стоят известные медики. Потому что логистика донорства знакома только им. Регистры доноров должны существовать только совместно с трансплантационными центрами» (Борис Афанасьев, директор НИИ Детской гематологии, онкологии и трансплантологии имени Р.М. Горбачевой, из интервью Русфонду, сентябрь 2018 года).
На самом деле. Крупнейший в Германии Немецкий регистр доноров костного мозга (DKMS) основан в 1991 году Петером Харфом после смерти его жены от лейкемии. Петер Харф – экономист по образованию, параллельно с работой над регистром он руководил косметической компанией Coty. Его дочь Катарина, тоже работавшая в сфере бизнеса, – создательница американского отделения фонда. Сейчас в DKMS больше 8 млн потенциальных доноров. Национальный регистр Германии, объединяющий данные всех донорских центров, создан Красным Крестом земли Баден-Вюртемберг – это общественная организация.
Старейший в Германии Регистр Штефана Морша (названный именем юноши, который болел раком крови, ему сделали трансплантацию, но он умер после операции) создали в 1986 году родители Штефана – Эмиль и Хилтруд. Эмиль до сих пор возглавляет эту организацию, а оперативным управлением в фонде занимается сестра Штефана Сюзанна.
Фантазия №9. Регистры доноров всегда развиваются очень медленно
«В какие сроки вы планируете создать регистр? – Наш единственный план – работать в этом направлении. Но сказать, что это будет через два или три года, мы пока не можем. Зарубежные страны шли к своим регистрам десятки лет. Мы начали эту работу всего пять лет назад» (глава ФМБА Владимир Уйба, из интервью «Известиям» 8 июня 2017 года).
На самом деле. По мировым масштабам наполнение регистров костного мозга пока идет в России чрезвычайно медленно. Например, немецкий DKMS за первый год своего существования сумел привлечь 68 тыс. потенциальных доноров. Сейчас DKMS работает на территории нескольких стран, но в те годы он ограничивался Германией.
Донорство костного мозга не имеет границ: в прошлом году больше 300 трансплантаций было произведено в России с использованием зарубежного донорского материала. Логика всемирного сотрудничества в этой сфере предполагает, что страны не только пользуются международной базой, но и способствуют ее пополнению.
Фото: Justyna Miszkiewicz/Welcomeimages