Что такое несмыкание голосовых связок
Что такое несмыкание голосовых связок
Одностороннее ограничение подвижности голосовых складок может быть вызвано либо их параличом/парезом, либо фиксацией. Паралич/парез складок встречаются гораздо чаще, чем фиксация перстнечерпаловидного сустава или иные структурные нарушения. При фонации голосовые складки смыкаются как створки дверей на петлях; при глотании они крепко сжимаются, подобно сфинктеру.
Выраженность симптомов при одностороннем ограничении подвижности будет сильно зависеть от того, в каком положении находится пораженная складка, и от степени нарушения соприкосновения складок. Чаще всего пациентов беспокоит изменение голоса, афония (отсутствие голоса), дисфония, диплофония (одновременное образование двух тонов разной высоты при произнесении одного звука).
Аспирация при неосложненном периферическом неврогенном параличе встречается редко, чаще она возникает при сочетании поражения центральной нервной системы с нарушением функции верхнего гортанного или блуждающего нерва.
а) Частота паралича голосовой складки. Из всех пациентов, обращающихся в специализированные фониатрические отделения по поводу нарушений голоса, одностороннее ограничение подвижности голосовых складок составляет 1-5% (в зависимости от профиля конкретного медицинского учреждения).
К примеру, в центре, занимающимся хирургией основания черепа и онкологией, число случаев ятрогенного паралича голосовых складок будет достаточно велико. Также односторонний парез голосовых складок встречается примерно у 1% пациентов, которым выполнялась интубация трахеи.
б) Терминология и классификация одностороннего паралича голосовой складки. Односторонний паралич голосовых складок обычно описывается по расположению неподвижной складки: медианное (по средней линии), парамедианное (около средней линии), промежуточное (частично открытая голосовая щель) и трупное (широко открытое, латерализованное).
Фиксация перстнечерпаловидного сустава может возникнуть вследствие фиброза, анкилоза или даже подвывиха. Посттравматический вывих перстнечерпаловидного сустава встречается редко.
Сделав петлю, нерв возвращается обратно к гортани, пролегая в трахеопищеводной борозде. Клиницисту важно понимать анатомию возвратных гортанных нервов, т.к. их повреждение может возникнуть абсолютно на любом уровне, от основания черепа до грудной клетки.
Также врачу необходимо знать анатомию перстнечерпаловидного комплекса. Черпаловидные хрящи соединяются с суставными поверхностями на верхней суставной площадке задней пластинки перстневидного хряща. Перстнечерпаловидные суставы являются истинными синовиальными суставами, движения которых осуществляются в трех плоскостях. Они способны не только вращаться и скользить, но также сдвигаться кпереди и наклоняться, почти «съезжая» с суставных поверхностей.
Высокая степень подвижности перстнечерпаловидных суставов, важных как для фонации, так и для дыхания, обеспечивается сложным взаимодействием наружных и внутренних мышц гортани. Голосовые отростки черпаловидных хрящей должны быть одинаковы по высоте для того, чтобы голосовые складки располагались на одном уровне. Разница в высоте голосовых отростков ведет к асимметрии голосовых складок, и, соответственно, к дисфонии.
Разница в высоте голосовых отростков является одним основанием для проведения оперативного вмешательства при одностороннем параличе гортани.
г) Причины одностороннего паралича голосовой складки. Паралитическая дисфония (односторонний паралич гортани) встречается гораздо чаще, чем фиксация перстнечерпаловидного сустава. Последняя может развиваться вследствие тупой травмы, интубации трахеи, воспаления при ларингофарингеальном рефлюксе и/или системных заболеваниях (чаще всего при ревматоидном артрите). Также к фиксации перстнечерпаловидного сустава могут приводить опухоли хрящей гортани, например, хондросаркома перстневидного хряща.
Односторонний парез гортани в большинстве случаев является идиопатическим; многие пациенты сообщают о том, что развитию пареза предшествовал эпизод инфекции верхних дыхательных путей. Далее в порядке убывания частоты следуют оперативные вмешательства на органах головы и шеи, неврологические заболевания, опухоли шеи и грудной клетки, интубация, травма шеи или грудной клетки.
За последние годы несколько изменилась частота встречаемости ятрогенных причин паралича: каротидная эндартерэктомия (38%) потеснила тиреоидэктомию (30%). Операции по поводу поражения основания черепа и новообразований головы и шеи составляют 14%, интубация трахеи— 10%. Оставшиеся 8% процентов приходятся на кардиохирургические и прочие вмешательства. Среди опухолей, вызывающих односторонний паралич голосовых складок, чаще всего встречаются рак верхушки легкого, рак щитовидной железы, рак пищевода и рак гортаноглотки.
Течение заболевания. Наиболее частым симптомом одностороннего паралича или фиксации голосовой складки является дисфония. В некоторых случаях могут присутствовать дисфагия, кашель и аспирация. При сборе анамнеза важно уточнить характер начала заболевания: внезапный или постепенный. Постепенное нарастание симптомов более характерно для опухолей, поражающих один или несколько нервов гортани, или онкологических и неврологических заболеваний.
Если паралич возник вследствие известной причины, например, оперативного вмешательства или травмы, у большинства пациентов можно ожидать восстановления нормального голоса в течение года. Нормализация голосовой функции часто возникает даже при отсутствии какого-либо лечения, она не обязательно сопровождается восстановлением подвижности голосовой складки. Возможна изокинетическая реиннервация голосовой складки, хотя и не восстанавливающая подвижность, но обеспечивающая необходимый для медиализации складки значительный мышечный тонус.
При сохранной функции второй голосовой складки эти изменения приводят к восстановлению или даже полной нормализации голоса. При отсутствии повреждении возвратного гортанного нерва можно ожидать постепенного полного восстановления подвижности голосовой складки.
Возможные осложнения паралича складки. Помимо дисфонии из-за невозможности полного смыкания голосовых складок дополнительная нагрузка при голосообразовании приводит к развитию вторичных изменений на участках соприкосновения (полипы, полипозный хордит, узелки, кисты, псевдокисты и даже гранулемы голосовых отростков). Если голосовая щель не смыкается во время глотания, может возникать аспирация и, в тяжелых случаях, пневмония.
д) Диагностика одностороннего паралича голосовой складки:
1. Жалобы. Пациенты могут предъявлять жалобы на охриплость, диплофонию (двойной тон), необходимость совершения усилий при фонации и разговоре, одинофонию (боль при фонации), чувство нехватки воздуха, повышенную утомляемость голоса, аспирацию, хронический кашель. Из-за неполного закрытия голосовой щели чаще всего возникают охриплость, потребность в дополнительных усилиях при разговоре, утомляемость голоса.
2. Осмотр. Как уже отмечалось ранее, важно уточнить время начала и длительность симптомов. Также необходимо узнать о событиях, предшествовавших потере голоса (респираторное заболевание, хирургическое вмешательство на органах шеи или грудной клетки). Необходимость восстановления функции зависит от наличия аспирации, голосовых потребностей пациента и степени, в которой нарушение голоса влияет на его жизнь.
Перед выполнением эндоскопии гортани, следует внимательно прислушаться к голосу пациента. «Влажный» голос характерен для снижения чувствительности гортани. Достаточна ли громкость голоса для разговора в тихом помещении? Достаточна ли громкость голоса для подавления фонового шума? Обратите внимание на характер кашля. При осмотре органов головы и шеи особое внимание следует уделить функции черепных нервов, а также поиску возможных новообразований (особенно щитовидной железы), которые могут вызывать вторичное нарушение подвижности голосовых складок.
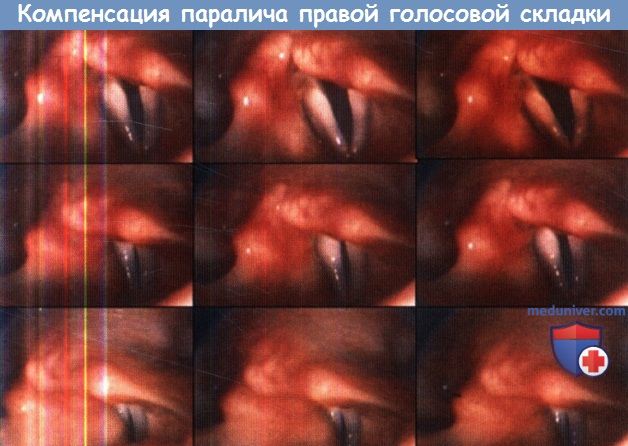
Наконец, для постановки диагноза одностороннего паралича гортани требуется эндоскопический осмотр. В прошлом был широкого распространен осмотр при помощи гортанного зеркала, но к нашему времени данный метод устарел. Сейчас осмотр гортани чаще всего выполняется фиброларингоскопом. Перед осмотром пациенту желательно объяснить суть приема «иии — вдох через нос». Произнесение долгого гласного звука, например, звука «иии» приводит голосовые складки, в то время как резкий вдох носом («нюхательное» движение») открывает голосовую щель.
Прием «иии — вдох носом» является отличным способом оценить подвижность голосовых складок. Помимо степени подвижности складок, оценивается их положение, наличие атрофии или провисания, высота голосовых отростков.
При одностороннем парезе чаще всего обнаруживается ограничение подвижности и провисание голосовой складки, а также гиперкинетический механизм закрытия голосовой щели со сжатием структур надголосового пространства и глотки. При одностороннем парезе либо при двустороннем парезе со значительной разницей в натяжении голосовых складок отмечается аксиальное смещение и ротация структур гортани во время произнесения звуков высокой частоты (чаще при ослаблении перстнещитовидной мышцы и асимметричной функции внутренних мышц гортани).
Данные изменения в динамике возникают из-за несбалансированного закрытия голосовой щели при поражении только верхнего гортанного нерва. Но чаще подобные изменения встречаются при двустороннем парезе.
При одностороннем парезе стробоскопия показывает повышение амплитуды голосовой складки, свидетельствующее о снижении ее тонуса. Также при стробоскопии можно оценить форму остаточной голосовой щели, уточнить ее расположение (ближе к передним или к задним отделам). Следует обратить внимание и на степень контакта голосовых отростков (до того, как начнут действовать компенсаторные механизмы).
Наконец, необходимо оценить количество слизи в гортани, ее наличие в грушевидных синусах и в позадиперстневидной области, затекание в голосовую щель и трахею. Чувствительность можно оценить, коснувшись концом эндоскопа слизистой надголосовой области; в норме должно отмечаться закрытие голосовой щели. Для глоточной дисфунции характерно отсутствие сжимания глотки при фонации высоких звуков, а также расширение грушевидных синусов.
Сочетание снижения чувствительности, дисфункции мышц глотки и наличия стояния слизи должно насторожить врача в отношении повышенного риска аспирации (даже при отсутствии характерных жалоб, т.к. аспирация может быть скрытой).
3. Дополнительные методы обследования. Наиболее важным исследованием, позволяющим отличить парез голосовой складки от ее фиксации, является электромиография гортани (ЭМГ). Данное исследование представляет собой электрический нейродиагно-стический метод обследования, во время которого во внутренние мышцы гортани вводятся тонкоигольчатые электроды.
ЭМГ позволяет не только уточнить, какие мышцы поражены, но и спрогнозировать вероятность их восстановления. Обычно исследование проводится в срок от 2 до 6 месяцев после появления паралича/пареза. Если прогноз неблагоприятный, то нет смысла откладывать лечение на 12 месяцев, как это делалось ранее, а можно сразу переходить к процедурам перманентной реабилитации.
Для оценки степени смыкания голосовой щели можно использовать и другие аэродинамические и акустические исследования, а также электроглоттографию.
Если этиология пареза неясна, большинство врачей предпочитает для начала исключить периферическое поражение нерва: лабораторные исследования для выявления инфекционных заболеваний нервной системы (болезнь Лайма, лихорадка Западного Нила), а также КТ шеи для исключения опухолей, поражающих гортанные ветви блуждающего нерва.
При неподвижности левой голосовой складки следует как минимум выполнить рентгенографию органов грудной клетки для оценки грудного компонента левого возвратного нерва; лучше же выполнить КТ органов грудной клетки, т.к. она является более чувствительным исследованием для выявления новообразований в аортопульмональном окне. Если наличие других симптомов вызывает подозрение на демиелинизирующее заболевание, показаны МРТ головного мозга и консультация невролога.
При идиопатическом парезе гортани авторы данной статьи предпочитают в первую очередь выполнять ЭМГ гортани, которая позволяет и уточнить причину паралича, и определить сроки его возникновения («ранний» или «поздний» парез). Наличие спонтанной активности является признаком сохраненной иннервации («ранний»). Если верхний гортанный нерв не поражен (что выясняется при оценке состояния ипсилатеральной перстнещитовидной мышцы), выполняется КТ шеи (от основания черепа до верхнего средостения).
При поражении или аномалии верхнего гортанного нерва, также выполняется МРТ головного мозга и основания черепа.
Если же на ЭМГ выявляются признаки позднего паралича (крупные полифазные моторные единицы, отсутствие спонтанной активности) в лучевых методах нет необходимости. Однако в сомнительных случаях они могут использоваться для исключения периферической нейропатии (сдавления опухолью) или неврологических заболеваний (например, рассеянного склероза).
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дисфония
Дисфония — нарушение голоса, проявляющееся слабостью, хрипотой, осиплостью. При полной потере голоса ставят диагноз «афония». В этом случае появляется дребезжание в речи, но сохраняется возможность говорить шепотом.
Дисфония может возникнуть в любом возрасте по различным причинам, обладает ярко выраженной клинической картиной, благодаря чему диагноз определяется достаточно точно. При этом она хорошо поддается комплексному лечению.
Существует две основных формы дисфонии: функциональная и органическая.
Функциональная дисфония
Функциональную дисфонию диагностируют в тех случаях, когда голосовые связки не могут сомкнуться, воспаление при этом отсутствует. Это состояние чаще всего вызвано неврологическими, эндокринными или психологическими расстройствами. Выделяют различные виды данной формы недуга:
Органическая дисфония
Причиной ее появления являются воспаления в гортани. Нередко возникает и при травмах или дефектах в развитии связок голоса.
При такой форме дисфонии просвет гортани уменьшается, происходит изменение голоса. Органическая дисфония является кратковременной, функциональная — длительной.
Причины дисфонии
Для функциональной формы дисфонии выделяются такие причины:
Органическая дисфония может возникнуть вследствие:
Лечение (коррекция) дисфонии
Диагностированием и лечением дисфонии занимается прежде всего врач-лор (фониатр). Методы лечения патологии зависят от причин, вызвавших ее. Именно поэтому сначала собирается полный анамнез:
Далее проводятся специальные обследования голоса: стробоскопия, ларингоскопия, электромиография и прочие. Пациент сдает анализ крови. При необходимости производят бакпосев из носоглотки, биопсию, трахеоскопию.
После установки точного диагноза и выявления причины дисфонии назначается комплексное лечение, включающее в себя медикаменты, специальные упражнения, при сложных формах — хирургическое вмешательство.
Коррекцией дисфонии занимается и врач-фониатр, и фонопед (педагог-дефектолог). Часто коррекция бывает комплексной, когда используются и медицинские, и немедицинские средства, такие, как фонопедические упражнения и специальная дыхательная гимнастика.
Препараты, назначаемые при дисфонии, разделяются на общие и местные. Их подбирает только лечащий врач, не стоит заниматься самолечением — это часто приводит к ухудшению ситуации и дальнейшим осложнениям.
Помимо медикаментозных средств используются массажи, фонопедические упражнения вместе с дыхательными и физическими. Обязательно составляется голосовой режим с целью снижения речевой нагрузки. Практикуется иглоукалывание, электросон, гирудотерапия. Эти методы помогают повысить выносливость голоса, скорректировать интонацию, тембр, диапазон, развить эластичность голосовых складок.
Правильно подобранная терапия способна вернуть голос пациента с его нормальными функциями и тональностью.
1 Комментарий
Дифференциальная диагностика дисфонии у детей строго индивидуальна и зависит от возраста пациента. Преждевременно рожденные и новорожденные особенно подвержены риску дисфонии из-за продолжительной интубации, но также следует учитывать хирургические вмешательства (коррекция артериального протока), не исключать возможность развития интракраниального процесса (мальформация Арнольда — Киари, опухоль задней черепной ямки), родовой травмы, врожденной гортанной аномалии или медиастинальной патологии. Иногда о наличии дисфонии свидетельствует аномальный крик ребенка, при появлении которого необходимо провести консультацию у отоларинголога. Хроническая дисфония довольно распространена у детей дошкольного возраста, оказывая негативное влияние на их качество жизни. Профилактика дисфонии прежде всего должна быть направлена на уменьшение повреждения тканей голосового аппарата и поддержку стратегий, улучшающих его здоровье. К превентивным мерам относятся: адекватная гидратация, исключение чрезмерных раздражителей, голосовая гимнастика. Следует избегать обезвоживания, криков, потребления алкоголя, кофеина, курения, приема средств, вызывающих сухость слизистых оболочек. На голос также могут повлиять фоновый шум, плохое качество воздуха и его сухость. Воздействие большого количества экологических или профессиональных раздражителей, таких как химические вещества, дым, пыль и грязь, также может стать причиной дисфонии.
Как вернуть голос и вылечить голосовые связки
Наш голос — это главный инструмент общения. Благодаря нему мы доносим нужную информацию до окружающих, можем высказать собственное мнение по тому или иному вопросу. Для кого-то голос стал неотъемлемой частью профессии и средством зарабатывания денег (например, для певцов или дикторов).
Но наш голос не всегда звучен и громок. Как любой другой орган или система человека, наш голосовой аппарат может давать сбой.
Состояние, когда голос садится и становится сиплым, в медицине называют дисфонией. Временная потеря голоса называется афонией.
Пропавший или севший голос становится для человека настоящей проблемой, особенно если он представитель речевой профессии.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Почему же возникают такие проблемы? Какое лечение быстро и эффективно их устранит? Какие меры профилактики помогут избежать появления афонии в будущем? Ответы на эти и другие вопросы найдёте в нашей новой статье.
Как возникает голос
Логично, что, если у человека садится или пропадает голос, значит голосовые связки по каким-то причинам не примыкают друг к другу. У человека в этот момент получается только шептать: шёпот возникает при трении потока воздуха о стенки гортани.
Чаще всего проблемы с голосовыми связками ассоциируют с инфекционными болезнями верхних дыхательных путей, но вы удивитесь, что болезни горла — лишь вершина айсберга.
Реальных причин воспаления голосовых связок гораздо больше, и не всегда они связаны с ЛОР-органами.
Причины воспаления голосовых связок
Наличие такого количества причин, вызывающих проблемы с голосом, сильно затрудняет самостоятельную постановку диагноза. Например, определить у себя наличие новообразований в гортани невозможно. Поэтому при появлении осиплости, охриплости или потери голоса необходимо обязательно проконсультироваться с оториноларингологом.Дальнейшая тактика лечения болезни будет понятна после непосредственного осмотра и постановки правильного диагноза.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Симптомы
Чаще всего боль в голосовых связках обнаруживается на утро. Но крайне редко осиплость или потеря голоса протекает бессимптомно. Помимо проблем с голосом в зависимости от конечного диагноза или состояния, спровоцировавшего поражение связок, у человека могут проявляться следующие симптомы:
Появления хотя бы одного из этих признаков в сочетании с потерей голоса или осиплостью уже достаточно, чтобы записаться на приём к ЛОР-врачу для назначения эффективного лечения. При лечении заболевания доктор опирается прежде всего на результаты осмотра пациента и определения причины патологии.
Как только причина проблем с голосовым аппаратом установлена, можно приступать к лечению горла.
Как лечить голосовые связки?
Традиционно лечением воспаления глотки и гортани занимается ЛОР-врач. Если дисфония связана с инфекционным заболеванием, схема лечения может включать приём антибиотиков, противовирусных или противогрибковых препаратов, противовоспалительных и антисептических средств, леденцов и пастилок от кашля и боли в горле, полоскания горла, проведение ингаляций и курса физиотерапевтического лечения. ЛОР-врач также поможет в случае, если потеря голоса связана с ожогами гортани или воздействием на неё вредных веществ.
Лечением перенапряжённых связок занимается врач-фониатр. После проведённого осмотра пациенту будет назначена схема лечения, включающая помимо традиционных методов лечения специальные упражнения, чтобы проблема впоследствии не повторялась.
Если дисфония — следствие аллергической реакции организма на раздражитель, лечение нужно проводить под контролем аллерголога. Лечением неврологических расстройств и последствий перенесённого стресса занимаются невролог и психотерапевт. Если в ходе осмотра были обнаружены новообразования гортани, дальнейшее лечение необходимо продолжить у онколога.
Таким образом, тактика лечения будет зависеть исключительно от причины, вызвавшей дисфонию или афонию!
Профилактика
Во многом появление дисфонии — это сигнал, что где-то что-то не досмотрели и не уследили за своим здоровьем. Чтобы не пришлось впоследствии лечиться у ЛОР-врача:
Если проблема всё-таки появилась, не занимайтесь самодиагностикой и самолечением: своевременное посещение ЛОР-врача поможет избежать осложнений и ускорит процесс выздоровления.
В «Лор Клинике Доктора Зайцева» приём ведут высоко квалифицированные ЛОР-врачи и фониатры с богатым практическим опытом работы. При появлении первых признаков проблем с голосом, пожалуйста, звоните по телефонам: +7 (495) 642-45-25; +7 (926) 384-40-04 и приходите!
Фонастения
Фонастения – это нарушение голосовой функции, обусловленное дискоординацией работы дыхательного, артикуляционного, фонационного и резонаторного аппаратов. Проявляется быстрым утомлением голоса, его дрожанием, прерыванием, снижением высоты и силы, сужением диапазона. Субъективные жалобы – першение, ощущение «комка» в горле. В диагностике патологии участвуют фониатр и логопед; производится осмотр гортани (ларингостробоскопия), анализ акустических параметров голоса. Лечение включает голосовой покой, дыхательные и фонационные упражнения, физиотерапию, психотерапевтические методы.
МКБ-10
Общие сведения
Термин «фонастения» (от греч. «phone» − звук, «astheneia» − ослабление) ввел в научный оборот немецкий логотерапевт Г. Гутцман в 1890 г. В практической логопедии фонастения относится к функциональным дисфониям. С точки зрения медицины она рассматривается как двигательный невроз, при котором отсутствуют анатомические изменения в голосовом аппарате.
Фонастеническими расстройствами чаще других страдают люди голосоречевых профессий: педагоги (32,6%), вокалисты (7,9%), а также актеры, спикеры. Развитию патологии более подвержены женщины вследствие повышенной лабильности нервной системы и более быстрой утомляемости голоса.
Причины фонастении
Ведущей причиной фонастении выступают функциональные перегрузки голосового аппарата, форсированное использование голоса. Существенную роль играет длительное пребывание в состоянии хронического стресса, повышенная тревожность. Непосредственными триггерами развития фонастении могут послужить:
Патогенез
Правильная голосоподача обеспечивается координированной работой всех звеньев голосового аппарата: мышц гортани, голосовых складок, межреберных мышц, легких, диафрагмы, резонаторных полостей. Рассогласованность слаженной деятельности этих механизмов ведет к возникновению фонастении.
Единого взгляда на патогенез расстройства не выработано. Существует мнение, что оно связано с врожденной недостаточностью голосового аппарата. Часть авторов в качестве ведущего субстрата фонастении называет формирование в коре головного мозга очага застойного торможения, обусловливающего дискоординацию различных механизмов фонации. В настоящее время преобладающей является теория функциональной перегрузки голосообразующего аппарата.
При этом нарушается функция мышц гортани, которые не обеспечивают необходимого натяжения голосовых складок. Во время фонации складки не смыкаются, между ними остается щель, через которую происходит утечка воздуха. Колебания голосовых складок становятся неравномерными по частоте, возможно судорожное сокращение мышц гортани. Форсированная голосоподача приводит к раздражению слизистой гортани и трахеи, развитию невроза глотки.
Классификация
С учетом особенностей течения выделяют острую (без видимых патологических изменений в гортани) и хроническую фонастению (с наличием вторичных изменений). В зависимости от специфических причин развития и особенностей протекания различают следующие виды фонастении:
Симптомы фонастении
Фонастеническая симптоматика складывается из акустических признаков, субъективных ощущений и невротических нарушений. Первое, на что обращает внимание пациент, – голос перестает звучать как раньше. Привычная речевая нагрузка приводит к быстрому голосовому утомлению. Голос становится слабым, прерывистым, охриплым или дрожащим. Изменяется тембр, сужается певческий диапазон, появляются фальшивые ноты, сокращается МВФ (максимальное время фонации). При острых формах фонастении голос может исчезнуть совсем (афония).
Субъективные жалобы представлены различного рода парестезиями. Они включают сухость во рту, ощущение комка и першение в горле, постоянную потребность откашляться. Боль в глотке может возникать даже при тихом разговоре или пении. Постепенно на этом фоне формируется боязнь речи, страх публичного выступления, расстройства сна, которые поддерживают основные симптомы фонастении.
Осложнения
Как правило, проявления фонастении носят преходящий характер, однако при повторном голосовом напряжении могут случаться рецидивы. Это служит серьезным препятствием к выбору желанной специальности, ставит вопрос о профпригодности.
Кроме этого, частые функциональные перегрузки речевого аппарата могут привести к формированию органических изменений: узелков голосовых складок, гипертрофического ларингита, гипотонусной или гипертонусной дисфонии. Боязнь потерять любимую работу нередко служит предпосылкой развития невротического расстройства.
Диагностика
Для выработки и подтверждения диагностической гипотезы пациенту с фонастенией необходимы консультации фониатра и логопеда. Медицинский блок включает эндоскопический осмотр гортани и объективное исследование голосовой функции:
В рамках логопедической диагностики фонастении изучается качество звучания голоса: высота, сила, характер голосовой атаки и фонационного выдоха. На основании полученных данных вырабатывается план лечебно-коррекционной работы. При необходимости проводятся консультации невролога, психотерапевта. Дифдиагностика направлена на исключение органических патологий как причины дисфонии (хронического ларингита, парезов гортани, опухолей и др.).
Лечение фонастении
Целью терапии является восстановление голоса в полном объеме, предотвращение повторных эпизодов фонастении. Первоочередная мера – обеспечение голосового покоя (режим молчания). В этот период рекомендуется проведение беззвучной артикуляционной гимнастики, вибрационного логопедического массажа. Спустя 5-7 дней переходят к фонопедическим занятиям, включающим:
Из медицинских мероприятий в процессе лечения фонастении могут быть полезны хвойные ванны, дарсонвализация области шеи, УЗ-ингаляции. Рекомендован прием поливитаминов. Лицам с невропатической отягощенностью показана психотерапия, аутогенные тренировки, иглорефлексотерапия.
Прогноз и профилактика
Фонастения имеет благоприятный прогноз: после достаточного отдыха голосовая функция восстанавливается. Однако при повторных речевых и вокальных нагрузках возможны рецидивы срыва голоса. Лица, находящиеся в группе риска по развитию дисфонических расстройств, должны систематически наблюдаться у фониатра.
Предотвратить первичное развитие фонастении и ее повторные эпизоды помогает соблюдение гигиены голоса, правильная голосопостановка у вокалистов и актеров, спокойная негромкая речь, исключение нагрузок в период физиологической мутации голоса, во время ОРВИ. Необходимо минимизировать действие стрессовых факторов, повышать психологическую устойчивость.