Что такое лапароскопия поджелудочной железы
Кисты поджелудочной железы
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Различают несколько типов кистозных образований в поджелудочной железе:
Частота заболевания
В последнее время частота обнаружения кист в поджелудочной железе увеличилась в несколько раз, значительно чаще стали выявляться кисты у людей молодого возраста. Это связано не только с развитием диагностической аппаратуры и широкой доступностью компьютерной и магнитно-резонансной томографии. Гастроэнтерологи считают, что существует и истинный рост заболеваемости кистами поджелудочной железы. В связи с увеличением заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической).
Причины возникновения кист поджелудочной железы
Нарушение оттока панкреатического секрета в русле общего протока поджелудочной железы приводит к образованию истинных кист, так как стенки их имеют выстилку из эпителия. Кисты образуются, благодаря значительному нарастанию давления внутри протока, возникает гипертензия, значение которой превышает обычное в 3 раза.
Клинические проявления
Диагностика кисты поджелудочной железы
При осмотре живота возможна его асимметрия: появление выбухания или выпячивания в зоне расположения образования.
Лабораторные исследования дают небольшое повышение лейкоцитов в крови, увеличение СОЭ, иногда увеличивается уровень ферментов в крови: амилазы, фосфатазы и билирубина, что связывают с обострением панкреатита и повреждением работающей ткани поджелудочной железы.
Более конкретную и значимую информацию можно получить при использовании инструментальных методов диагностики.
Возможны следующие методы лечения кист:
Наиболее физиологичными и менее травматичными считаются дренирующие операции, которые направлены на создание оттока из кисты в желудок, 12-перстную или тонкую кишку с помощью внутреннего дренажа. Создается анастомоз, который обеспечивают доставку сока железы к пище, что снимает болевую реакцию и редко приводит к рецидивам.
В настоящее время также имеется возможность выполнять эти операции с помощью эндоскопических методик, которые выполняются эндовидеохирургически или эндоскопически с ультразвуковым контролем.
Наружное дренирование кист в плановой хирургии в последнее время применяется редко. Выбор такого вида вмешательства чаще всего является вынужденным в неотложных ситуациях. Показания к этому методу:
Такие вмешательства называют паллиативными, они не решают проблемы, а могут привести к рецидиву, к свищам. Их используют как один из этапов лечения больного. Операции по дренированию могут осуществляться только после подтверждения неопухолевой причины образования.
Обязательно применяется консервативное лечение основного заболевания.При панкреатите обязательно соблюдение диеты, задачей которой является максимально возможное снижение секреции сока поджелудочной железы.
Применяются ферментозамещающие препараты, анальгетики; средства, подавляющие секрецию. Обязательно нужно контролировать уровень гликемии и, при необходимости, проводить ее коррекцию.
Прогноз
Прогноз при кистах поджелудочной железы достаточно благоприятный. Он зависит как от причины заболевания, так и от своевременности диагностики и хирургического лечения.
В нашей клинике Вы можете пройти полноценное обследование.
Специалисты клиники владеют всем необходимым оборудованием для диагностики и лечения кистозных образований поджелудочной железы. Выполняется весь спектр необходимых хирургических (как традиционных, так и малоинвазивных) вмешательств. Большинство из них входят в перечень видов высокотехнологичной медицинской помощи (ВМП), выполняемых по квотам МЗ РФ или полисам ОМС.
Операции по удалению рака поджелудочной железы
При раке поджелудочной железы выполняют радикальные (направленные на удаление опухоли) и паллиативные (для уменьшения симптомов и увеличения продолжительности жизни) операции. В зависимости от размеров, расположения и других характеристик злокачественной опухоли, может быть выполнен один из следующих видов хирургических вмешательств:
Обычно в операционную бригаду входит 4–5 хирургов, вмешательство продолжается 4–5 часов. Прогноз сильно зависит от того, насколько правильно выполнена операция. Важно тщательно придерживаться современных стандартов. Операции при раке поджелудочной железы – не тот случай, когда уместна импровизация и авторские методики.
Всегда ли можно выполнить операцию? Хирургия – единственный метод, который потенциально может избавить от экзокринного рака поджелудочной железы. К сожалению, только у одного из пяти пациентов в принципе возможно хирургическое лечение – у остальных четырех на момент установления диагноза опухоль уже успевает сильно прорасти в окружающие ткани и дать метастазы. Но и у этого одного из пяти рак удается удалить не всегда. Иногда, уже начав операцию, хирург обнаруживает, что резекция невозможна.
Дистальная резекция поджелудочной железы
Поджелудочная железа состоит из трех частей: головки, хвоста и тела. Во время дистальной резекции удаляют часть тела и хвост. Зачастую одновременно удаляют селезенку. Такие операции проводят, как правило, при нейроэндокринных опухолях, которые происходят из клеток, вырабатывающих инсулин и другие гормоны. Экзокринный рак к моменту обнаружения чаще всего прорастает в соседние ткани, дает метастазы, и хирургическое лечение становится невозможным.После удаления селезенки снижаются защитные силы организма, и пациент становится более уязвимым к инфекциям.
Панкреатодуоденальная резекция (операция Уиппла)
Эту операцию традиционно выполняют у большинства пациентов с экзокринным раком поджелудочной железы. Во время вмешательства удаляют головку поджелудочной железы (иногда вместе с телом), желчный пузырь, часть желчного протока и кишки (иногда вместе с частью желудка), близлежащие лимфатические узлы. Затем оставшиеся концы кишки соединяют между собой или с желудком, к кишке подшивают конец желчного протока, поджелудочную железу. Это очень сложная операция. Для того чтобы ее успешно выполнять, хирург должен ежегодно оперировать 15–20 таких пациентов. Но даже в этом случае из-за осложнений операции погибает 5% пациентов. Если хирург не имеет достаточного опыта, смертность составляет 15%.
Операцию Уиппла можно выполнять разными способами:
Основные осложнения после панкреатодуоденальной резекции:
Расширенная гастропанкреатодуоденальная резекция
В последнее время отношение врачей к операции Уиппла изменилось не в лучшую сторону. Она недостаточно эффективна, потому что часто остаются микрометастазы в лимфоузлах, которые хирург не удаляет во время вмешательства. В США, Японии и Европе сейчас чаще выполняют другую операцию: расширенную гастропанкреатодуоденальную резекцию. Во время нее удаляют:
Северцев Алексей Николаевич
д.м.н., профессор, врач хирург-онколог
«Оперировать нужно сразу, как только установлен диагноз. Рак поджелудочной железы очень агрессивен, он быстро переходит в неоперабельную стадию, и прогноз резко ухудшается. К сожалению, в России не так много клиник, в которых выполняют радикальные операции при раке поджелудочной железы, и далеко не везде показатели частоты осложнений и выживаемости соответствуют американским и европейским».
Радикальная панкреатэктомия
Во время такого вмешательства полностью удаляют поджелудочную железу, а также желчный пузырь, часть кишки, желудка, селезенку. К радикальной панкреатэктомии в настоящее время прибегают редко. Иногда ее можно выполнить, если опухоль распространилась по всей поджелудочной железе.
Паллиативные операции
Если рак поджелудочной железы нельзя удалить, возможны некоторые хирургические вмешательства, которые помогают улучшить состояние пациента:
Каков прогноз после радикальных операций при раке поджелудочной железы?
Основные цифры при гастропанкреатодуоденальной резекции выглядят следующим образом:
Выполняют ли такие операции в России?
В России проводят радикальные вмешательства при раке поджелудочной железы, но выбор клиник, где есть врачи с соответствующим опытом, весьма невелик. Мы поможем подобрать клинику, в которой вас прооперируют на уровне западных онкологических центров.
Протокол лечения пациентов с острым панкреатитом
Протокол разработан на основе рекомендаций Российского общества хирургов и приказа Департамента здравоохранения города Москвы № 320 (2011г.)
Классификация острого панкреатита, формулировка диагноза.
1. Острый алкогольно-алиментарный панкреатит.
2. Острый билиарный панкреатит (холелитиаз, парафатериальный дивертикул дивертикул, папиллит, описторхоз ).
3. Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ).
4. Другие этиологические формы (аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные, инфекционные заболевания), аллергические, дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов.
1. Острый панкреатит лёгкой степени. Панкреонекроз при данной форме острого панкреатита не образуется (отёчный панкреатит) и органная недостаточность не развивается.
2. Острый панкреатит тяжёлой степени. Характеризуется наличием органной и полиорганной недостаточности, перипанкреатического инфильтрата, формированием псевдокист, развитием инфицированного панкреонекроза (гнойно-некротического парапанкреатита).
Диагностика острого панкреатита.
Диагностическая программа включает в себя: клиническую, лабораторную и инструментальную верификацию диагноза острого панкреатита; стратификацию пациентов на группы в зависимости от тяжести заболевания; построение развернутого клинического диагноза.
Верификация диагноза острого панкреатита включает в себя: физикальное исследование – оценка клинико-анамнестической картины острого панкреатита; лабораторные исследования – общеклинический анализ крови, биохимический анализ крови (в т.ч. а-амилаза, липаза, билирубин, АлАТ, АсАТ, ЩФ, мочевина, креатинин, электролиты, глюкоза), общеклинический анализ мочи, коагулограмма, группа крови, резус-фактор; обзорная рентгенограмма брюшной полости (увеличение диаметра петель тонкой кишки, уровни жидкости), рентгенография грудной клетки (гидроторакс, дисковидные ателектазы, высокое стояние купола диафрагмы, гипергидратация паренхимы, картина ОРДС), ЭКГ; УЗИ брюшной полости – оценка наличия свободной жидкости, оценка состояния поджелудочной железы (размеры, структура, секвестры, жидкостные включения), оценка состояния билиарного тракта (гипертензия, конкременты), оценка перистальтики кишечника.
Пациентам с предположительным клиническим диагнозом острого панкреатита показано выполнение ЭГДС (дифференциальный диагноз с язвенным поражением гастродуоденальной зоны, осмотр БДС).
Стратификация пациентов по степени тяжести острого панкреатита по следующим критериям:
1. Тяжелый панкреатит (более одного из критериев):
Пациенты с тяжелым панкреатитом госпитализируются в отделение хирургической реанимации.
Пациенты с панкреатитом легкого течения госпитализируются в хирургическое отделение.
Лечение пациентов с острым панкреатитом легкого течения.
Базисный лечебный комплекс:
В динамике ежедневно оцениваются: критерии ССВР, а-амилаза. Требования к результатам лечения: купирование болевого синдрома, клинико-лабораторное подтверждение разрешения активного воспалительного процесса.
Отсутствие эффекта от проводимой анальгетической и спазмолитической терапии в течение 12-48 часов, быстро прогрессирующая желтуха, отсутствие желчи в ДПК при ЭГДС, признаки билиарной гипертензии по данным УЗИ свидетельствуют о стеноза терминального отдела холедоха (вклиненный конкремент БДС, папиллит). В этом случае показано проведение ЭПСТ. При остром панкреатите ЭПСТ производится без ЭРХПГ!
Мониторинг общесоматического и локального статуса пациентов с тяжелым острым панкреатитом:
Лечебная тактика у пациентов с острым панкреатитом тяжелого течения в фазу панкреатогенной токсемии.
Основным видом лечения острого панкреатита в фазе токсемии является комплексная интенсивная консервативная терапия.
Базисная терапия острого панкреатита дополняется следующими компонентами:
— интенсивное ингибирование секреции поджелудочной железы (октреотид 300 мкг x 3 раза в сутки подкожно или 1000 мкг в сутки непрерывной инфузией) до нормализации показателей а-амилазы и липазы;
— продленная эпидуральная анестезия;
— доза инфузионных растворов должна быть не менее 40-60 мл/кг массы тела больного в сутки; высокообъемная инфузионная терапия включает в себя сбалансированные кристаллоидные растворы и коллоидные растворы (в сочетании кристаллоидов и коллоидов 2:1);
— реологически активная терапия: коллоиды в сочетании с антиагрегантами, НФГ (15-20 тыс. ед. в сутки) или НМГ; введение антиоксидантов;
— экстракорпоральная детоксикация: продленная вено-венозная гемодиафильтрация и серийный плазмаферез;
— установка ниппельного зонда энтерального питания за дуодено-еюнальный переход с одновременной установкой назо-гастрального зонда для желудочной декомпрессии; введение в первые 24-48 часов в тонкую кишку электролитных растворов (1 – 2 литра/сут); последующее энтеральное питание олигомерными и полимерными питательными смесями;
— обеспечение смешанной парентерально-энтеральной нутритивной поддержки с калоражем не менее 2000 ккал в сутки.
Хирургическая тактика:
Оперативные вмешательства лапаротомным доступом в фазу ферментной токсемии противопоказаны. По показаниям применяются малоинвазивные вмешательства – чрезкожные пункции и дренирования, лапароскопия, ЭПСТ.
Чрескожная пункция и дренирование острых жидкостных скоплений под контролем УЗИ позволяет снизить уровень эндогенной интоксикации.
Пункции подлежат очаги острых жидкостных скоплений, располагающиеся в сальниковой сумке, забрюшинной клетчатке, и в случаях, когда лапароскопическое дренирование острых жидкостных скоплений в брюшной полости невозможно (тяжесть состояния больного, больной перенес раннее несколько операций на брюшной полости, гигантская вентральная грыжа).
Экстренная декомпрессия желчевыводящих путей у больных острым билиарным панкреатитом показана при: отсутствии эффекта от проводимой консервативной терапии в течение 6-12 часов; вклиненном конкременте БДС; нарастании явлений механической желтухи; прогрессировании явлений острого холецистита и/или холангита.
При диагностированном резидуальном или рецидивном холедохолитиазе, холедохолитиазе на фоне хронического калькулезного холецистита, остром обтурационном холангите, папиллите или папиллостенозе показано проведение ЭПСТ без ЭРХПГ! При невозможности проведения ЭПСТ показана чрескожная чреспеченочная микрохолецистостомия под контролем УЗИ. При невозможности добиться адекватной декомпрессии из вышеописанных доступов показана чрескожная чреспеченочная холангиостомия. В случае вклинения конкремента в области большого дуоденального сосочка предпочтение отдается эндоскопической папиллогомии.
Показания к лапароскопии:
— клиническая картина перитонита с наличием УЗ-признаков свободной жидкости в брюшной полости;
— необходимость проведения дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости.
Лечебная тактика у пациентов с тяжелым панкреатитом в фазу асептической секвестрации.
Клинико-морфологической формой острого панкреатита в фазе асептической секвестрации является постнекротическая псевдокиста поджелудочной железы, срок формирования которой составляет от 4 недель и в среднем до 6 месяцев.
Исходы острого панкреатита в фазу асептической секвестрации:
4) Инфицирование зон панкреатогенной деструкции (развитие гнойных осложнений).
Диагностические критерии фазы асептической секвестрации:
— уменьшение степени выраженности ССВР, отсутствие признаков инфекционного процесса;
— УЗ-признаки и КТ-признаки асептической деструкции в очаге поражения (сохраняющееся увеличение размеров поджелудочной железы, нечеткость ее контуров и появление жидкости в парапанкреатической и забрюшинной клетчатке c последующим формированием псевдокист, визуализация секвестров в ткани поджелудочной железы и в парапанкреатической клетчатке).
Лечение в фазу асептической секвестрации.
Хирургическая тактика у пациентов с острым панкреатитом в период асептических деструктивных осложнений.
Показание к оперативным вмешательствам – наличие отграниченных парапанкреатических жидкостных скоплений (с секвестрами или без таковых).
Приоритетным является выполнение малоинвазывных чрезкожных вмешательств под УЗ-контролем или КТ-контролем.
Чрезкожные пунции под УЗ-контролем показаны при наличии жидкостных образований объемом не более 100 мл. Систематические пункции могут послужить окончательным методом хирургической помощи или позволить отложить выполнение радикальной операции.
Чрезкожное дренирование под УЗ-контролем проводится при наличии жидкостных скоплений объемом более 100 мл. Дренирование кисты предусматривает аспирационно-промывную санацию полости кисты и оценку адекватности дренирования с помощью динамической фистулографии.
Оперативные вмешательства лапаротомическим и (или) люмботомическим доступом проводятся при наличии технических ограничений к безопасному выполнению пункционных вмешательств (расположение на предполагаемой траектории вмешательства ободочной кишки, селезенки, крупных сосудов, плеврального синуса); при преобладании в жидкостном скоплении или острой псевдокисте тканевого компонента (секвестров).
При очаговом процессе следует использовать мини-лапаротомию (параректальную, трансректальную, косую в подреберье) или мини-люмботомию. При распространенном процессе следует использовать широкую срединную лапаротомию, широкую люмботомию или их сочетание.
В условиях завершенной секвестрации и полной некросеквестрэктомии операция должна завершатся «закрытым» дренированием образовавшейся полости 2-х просветными дренажами, по числу отрогов полости, которые выводятся на брюшную стенку вне операционной раны. Рана ушивается наглухо. В послеоперационном периоде проводится аспирационно-промывное лечение до облитерации полости.
При незавершенной секвестрации и неполной некрсеквестрэктомии операция должна завершатся «открытым» дренированием 2-х просветными дренажами по числу отрогов полости, выводимыми вне раны через контрапертуры и введением тампонов в образовавшуюся полость через операционную рану. Рана частично ушивается и формируется бурсооментостома или люмбостома для доступа к очагу деструкции при последующих программных санациях. По дренажам проводится аспирационно-промывное лечение, перевязки с дополнительной некрсеквестрэктомией и сменой тампонов до очищения полости с последующим наложением вторичных швов на рану и переходом на закрытое дренирование.
Лечебная тактика у пациентов с тяжелым панкреатитом в фазу гнойно-септических осложнений.
Клинико-морфологическими проявлениями острого панкреатита в фазу гнойно-септических осложнений являются:
Диагностические критерии фазы гнойно-септических осложнений:
1. Клинико-лабораторные проявления инфекционного процесса: прогрессирование клинико-лабораторных показателей ССВР на 3 неделе заболевания; высокие показатели маркеров острого воспаления (С-реактивного белка – более 120 г/л и прокальцитонина – более 2 нг/мл); лимфопения, увеличение СОЭ, повышение концентрации фибриногена; ухудшение состояния больного по интегральным оценочным системам.
2. Инструментальные критерии нагноения: КТ-признаки (нарастание в процессе наблюдения жидкостных образований, в очаге панкреатогенной деструкции и/или наличие пузырьков газа) и/или положительные результаты бактериоскопии, полученные при тонкоигольной пункции.
Хирургическая тактика у пациентов с острым панкреатитом в фазу гнойно-септических осложнений.
При развитии гнойных осложнений показано срочное хирургическое вмешательство.
Малоинвазивные пункционные вмешательства (пункция и дренирование) показаны при наличии четко отграниченных гнойных скоплений (жидкостные скопления, панкреатический абсцесс, инфицированная псевдокиста) без выраженного тканевого компонента (секвестров). Оптимальным следует считать установку в полость гнойника двух дренажей с последующей установкой промывной системы.
Оперативные вмешательства лапаротомным и люмботомическим доступом показаны в случаях значительной распространенности процесса в забрюшинной клетчатке или при отграниченном процессе с наличием в полости гнойника крупных некротических фрагментов. Основным методом санации гнойно-некротических очагов является некрсеквестрэктомия, которая может быть как одномоментной, так и многоэтапной.
Оптимальным доступом является внебрюшинный, в виде люмботомии с продлением разреза на брюшную стенку по направлению к прямой мышце живота, что позволяет при необходимости, дополнить этот доступ лапаротомией.
Способ завершения операции зависит от адекватности некрсеквестрэктомии. При полном удалении некротических тканей возможно «закрытое» дренирование двухпросветными дренажами по числу отрогов полости с выведением дренажей через контрапертуры на брюшной стенке. Через дренажи в послеоперационном периоде проводится аспирационно-промывная санация.
При неполном удалении некротических тканей следует применять «открытое» дренирование двухпросветными дренажами по числу отрогов полости, в сочетании с тампонированием полости через операционную рану и оставлением доступа для последующих программных ревизий и некрэктомий в виде оментобурсостомы и (или) люмбостомы. Через дренажи в послеоперационном периоде проводится аспирационно-промывная санация.
Контроль за адекватностью дренирования и состоянием (размерами) дренированных полостей должен проводиться с помощью фистулографии, УЗИ и КТ каждые 7 суток. Неэффективность дренирования (по клинико-инструменальным данным) или появление новых гнойных очагов служит показанием к повторной операции с дополнительной некрэктомией и дренированием.
При развитии аррозивного кровотечения в очаге гнойной деструкции следует произвести ревизию зоны кровотечения, удалить секвестры, прошить место кровотечения (временный гемостаз) и выполнить перевязку сосудов на протяжении вне гнойного очага (окончательный гемостаз). Накладывать швы на стенку сосуда в зоне дефекта в гнойной запрещено. При невозможности лигирования сосудов вне гнойного очага показана дистальная резекция поджелудочной железы и спленэктомия.
Антибактериальная терапия при остром панкреатите.
• Антибиотикопрофилактика не показана у пациентов с тяжелым острым панкреатитом в фазе ферментной токсемии.
• У пациентов в фазе гнойно-септических осложнений эмпирической терапией считается:
Пиперациллин-тазобактам 4.5 г в/в каждые 6 часов
Цефепим 1 г в/в каждые 8 часов ПЛЮС метронидазол 500 мг в/в каждые 8 часов
Ципрофлоксацин 400 мг в/в каждые 12 часов ПЛЮС метронидазол 500 мг в/в каждые 8 часов
Проникновение селективных антибиотиков в поджелудочную железу.
Хорошее (>40%): фторхинолоны, карбапенемы, цефтазидим, цефепим, метронидазол, пиперациллин-тазобактам
Лапароскопические операции
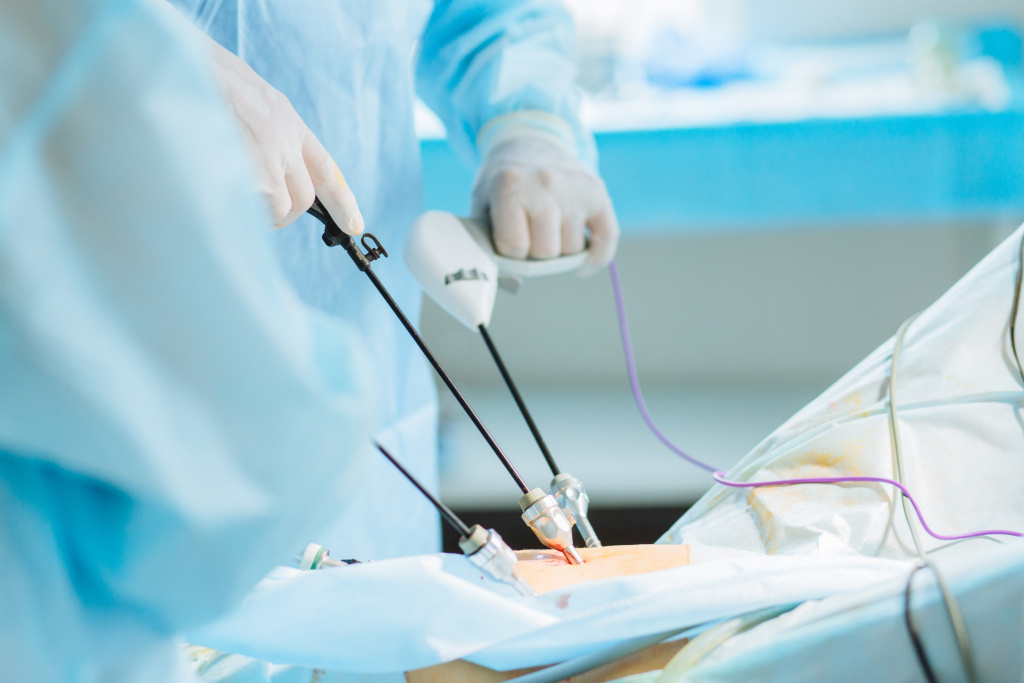
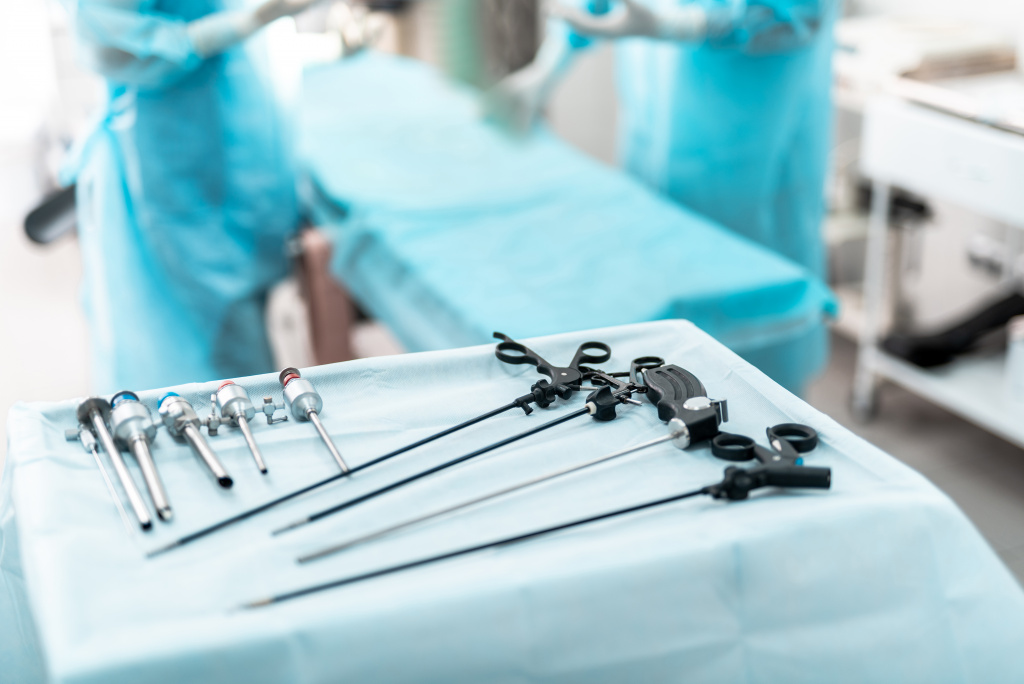
Что такое лапароскопия?
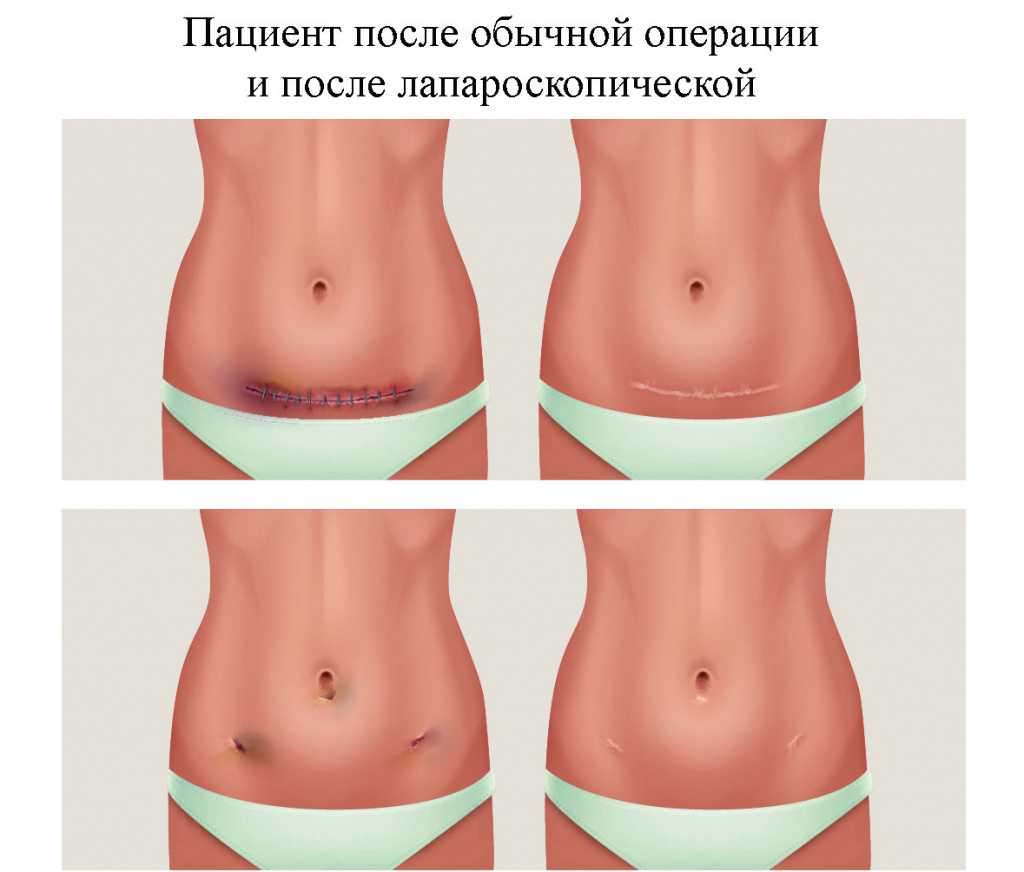
Лапароскопия – это процедура, которая позволяет врачу получить доступ к внутренней части живота и таза без необходимости делать большие разрезы на коже. Такие вмешательства называются малоинвазивными, поскольку в их ходе повреждается гораздо меньше тканей, чем во время обычных операций. Для их проведения используется специальное устройство – лапароскоп, который представляет из себя небольшую трубку с источником света и камерой, передающей увеличенное в 4-10 раз изображение на экран монитора.
Данный метод имеет несколько важных преимуществ перед традиционной хирургией:
Когда используется лапароскопия?
Процедуру можно использовать для диагностики большого количества заболеваний, которые развиваются внутри брюшной полости или таза, и проведения хирургических процедур. Ее применяют для удаления поврежденных органов или их части, а также для проведения биопсии– взятия образца ткани для дальнейшего изучения в лаборатории.
Чаще всего лапароскопия используется в исследовании и лечении состояний и заболеваний в области:
– гинекологии – сфере женской репродуктивной системы;
– гастроэнтерологии – пищеварительной системы;
– урологии – мочевыделительной системы: почек, мочеточников, мочевого пузыря и мочеиспускательного канала.
Лапароскопическая диагностика
Современные технологии все чаще позволяют выявлять заболевания с помощью неинвазивных методов, не требующих повреждения тканей и выполнения разрезов на коже. Ультразвуковое сканирование, компьютерная и магнитно-резонансная томография создают четкое изображение внутренних органов, но нередко единственным способом подтверждения диагноза остается изучение пораженных областей тела с помощью лапароскопа.
В настоящее время данный метод широко используется для исследования различных состояний, таких так:
Кроме того, лапароскопия может использоваться для диагностики некоторых видов онкологии и опухолей печени, поджелудочной железы, яичников, желчных протоков и желчного пузыря. С ее помощью врач выполняет биопсию – берет образец подозрительной ткани и отправляет ее в лабораторию, где специалисты определяют, является ли она раковой.
Лапароскопическое лечение
Лапароскопическая хирургия может использоваться для терапии целого ряда различных состояний и заболеваний, в том числе для:
Подготовка к лапароскопической операции
Лапароскопия, так же как и классическая хирургия, требует предварительной подготовки. До ее начала специалист рассказывает о том, как будет проходить процедура, получает письменное согласие на операцию и анестезию, благодаря которой пациент не почувствует боли, и дает несколько рекомендаций.
Большинство пациентов могут быть выписаны домой через несколько часов или на следующий день после процедуры, а значит перед ее началом необходимо продумать обратную дорогу, и как минимум на протяжении 24 часов не садиться за руль.
Лапароскопическая операция
До начала операции пациент получает общую анестезию, которая погружает его в глубокий сон.
Во время проведения лапароскопии хирург делает небольшой разрез длиной примерно от 1 до 1,5 сантиметров. В него вводится трубка, через которую нагнетается углекислый газ. Данная процедура позволяет видеть органы более отчетливо и получать больше пространства для манипуляций. Затем через эту же трубку специалист вводит лапароскоп, который передает четкое изображение внутренних тканей на экран.
Если подобное вмешательство используется для лечения, врач делает дополнительные отверстия в брюшной полости, через которые вставляет небольшие хирургические инструменты.
По окончанию операции углекислый газ выпускается, раны закрываются швами или зажимами, а сверху на них накладывается повязка.
Роботизированная лапароскопия
Относительно недавно в хирургии начали использоваться роботизированные манипуляторы, управляемые со специальной консоли.
Такая система позволяет выполнять сложные процедуры с повышенной точностью и разрезами минимальных размеров.
Процедура требует высокой квалификации проводящего ее специалиста, но сокращает риск осложнений и уменьшает время, которое требуется пациенту на выздоровление.
Восстановление после лапароскопической операции
После операции нередко возникают сонливость, дезориентация и тошнота – это общие побочные эффекты препаратов анестезии, которые быстро проходят.
В течение некоторого времени за пациентом наблюдает медицинский персонал, который отслеживает, как человек просыпается и приходит в себя.
Перед выпиской из клиники специалисты дают рекомендации о том, как содержать раны в чистоте, когда приходить на прием и снимать швы, если они сделаны не из рассасывающегося материала.
В течение нескольких дней после процедуры обычно ощущается дискомфорт в местах разрезов или боль в горле, если во время процедуры применялась дыхательная трубка.
Часть газа, используемого в ходе лапароскопии, может оставаться в организме и вызывать вздутие живота, судороги и даже боль в плече. Она появляется из-за раздражения диафрагмы – используемой для дыхания мышцы, передающей сигналы по плечевым нервам. Эти симптомы не опасны и должны пройти примерно через день, поскольку тело постепенно поглощает вызывающие неприятные ощущения вещества.
Через несколько дней или недель после операции пациенты могут чувствовать необычную усталость – это нормально, так как организм тратит много сил на выздоровление. Как правило, справиться с ней помогает регулярный качественный сон.
Каждому человеку требуется разное количество времени на восстановление – это зависит от множества факторов, таких как тип операции, общее состояние здоровье и развитие каких-либо осложнений.
Если процедура проводилась для диагностики, как правило, к своей обычной деятельности человек возвращается в течение 5 дней. Если же в ее ходе проводилось лечение, эти сроки могут значительно варьироваться. Например, после удаления аппендикса они составляют примерно 3 недели, а после резекции яичников или почки из-за рака – до 12 недель.
Когда обращаться за медицинской помощью?
Врачи рекомендуют пациентам не оставаться в одиночестве в течение первых 24 часов после операции – желательно, чтобы рядом находился человек, способный оказать помощь в случае развития осложнений.
Обращаться к лечащему врачу необходимо при появлении следующих симптомов: