Что такое кдо для беременных
Консультативно-диагностическое отделение
Информация об отделении:
Консультативно-диагностическое отделение (КДО) с дневным стационаром на 8 коек.
КДО оказывает плановую акушерскую и гинекологическую консультативную помощь пациенткам на всех сроках беременности.
Высококвалифицированный персонал, многолетний опыт, современное оборудование и новейшие лечебно-диагностические методики.
Наши специалисты подберут Вам оптимальную схему обследования, назначат и проведут лечение в условиях дневного стационара, при необходимости госпитализируют в профильное отделение.
Основные направления работы КДО:
В КДО ведут прием врачи-специалисты III уровня (самого высокого уровня):
Специалистами КДО оказывается высококвалифицированная лечебно-диагностическая помощь с применением современного медицинского оборудования и новейших методик:
Прием осуществляется по предварительной записи, ежедневно, кроме субботы и воскресенья. Запись производится через регистратуру КДО по телефону: 8-(499) 612-25-35 в будни с 9 до 16 ч.
В КДО оказываются платные медицинские услуги (ссылка на платное отделение КДО). Услуги предоставляются по записи или в день обращения. Справки по телефону: 8 (915) 368-44-84 с 9 до 16 ч.
Для того чтобы получить направление в консультативно-диагностическое отделение роддома ГКБ им.С.С.Юдина необходимо иметь следующие документы:
Прием пациенток в КДО осуществляется по направлениям из женских консультаций ЮАО. В экстренных случаях – в день обращения.
Консультативно-диагностическое отделение
Телефоны
Консультативно-диагностическое отделение (КДО) является структурным подразделением БУ «Президентский перинатальный центр» Минздрава Чувашии.
КДО осуществляет квалифицированную акушерско-гинекологическую помощь вне беременности, в период беременности и в послеродовом периоде, услуги по планированию семьи и охране репродуктивного здоровья в соответствии с приказами и действующими стандартами.
Консультативному приему подлежат беременные:
— с экстрагенитальной патологией;
— имевшие в анамнезе перинатальные потери;
— имевшие в анамнезе ПЭ;
— с подозрением на внутриутробную гипотрофию плода;
— с подозрением на внутриутробные инфекции;
— с неправильными положениями плода;
— первобеременные младше 18 и старше 35 лет;
— беременные имевшие оперативные вмешательства на матке и придатках;
— беременные с резус-отрицательной кровью, при наличии титра антирезус антител, либо имевшие в анамнезе иммуноконфликтную беременность по системе резус и АВО.
Диспансерному наблюдению подлежат беременные:
— имевшие в анамнезе перинатальную гибель плода;
— беременные с привычным невынашиванием (два и более самопроизвольных выкидыша);
— беременные, имевшие врожденные пороки развития и наследственные заболевания у плодов и новорожденных;
— беременные, имевшие в анамнезе тромбоэмболические осложнения;
— беременные с сахарным диабетом;
— беременные с тяжелой экстрагенитальной патологией
— беременные после вспомогательных репродуктивных технологий (ИИСМ, ИИСД, ЭКО и ПЭ).
С внедрением скрининга врожденных пороков развития у плода первого триместра позволяет диагностировать грубую хромосомную патологию плода на ранних сроках, когда прерывание беременности возможно без особого риска для женщины. Внедрение новых методов диагностики носительства тромбогенных ДНК-полиморфизмов для определения генетического дефекта гемостаза позволяет еще до беременности диагностировать причины невынашивания беременности, провести прегравидарную подготовку к последующей беременности.
Женщины, обратившиеся в БУ «Президентский перинатальный центр» Минздрава Чувашии для диспансерного наблюдения, заинтересованы в благополучном течении беременности. Для благополучного исхода беременности женщины, имеющие в анамнезе перинатальные потери, консультируются врачами-психотерапевтами.
Основные цели и задачи: организация медико-психологического сопровождения семьи во время беременности, родов, послеродового периода, периода новорожденности; формирование активной позиции родителей по отношению к своему здоровью и здоровью своего ребенка в течение беременности и в родах; формирование культуры отношений матери и ребенка и т.д.
По интересующим вопросам можно обращаться в каб. № 221 или по телефону: 8 (8352) 58-20-73 (регистратура).
Консультативно-диагностическое отделение, Родильный дом
Кирьянова Екатерина Николаевна
Консультативно-диагностическое отделение (КДО) с дневным стационаром на 12 коек функционирует с 01.03.2009 года.
Основные направления работы КДО:
В КДО ведут прием врачи-специалисты III уровня
Используется современное оборудование и новейшие методики
Специалистами КДО оказывается высококвалифицированная лечебно-диагностическая помощь с применением современного медицинского оборудования и новейших методик:
Порядок направления пациентов в КДО
Прием осуществляется по предварительной записи, ежедневно, кроме субботы и воскресенья. Запись производится через регистратуру КДО по телефону: +7 (499) 450-55-81
Необходимые документы для госпитализации
При посещении КДО или госпитализации в дневной стационар при себе необходимо иметь следующие документы:
При наличии направления на консультацию и результатов обследования, по согласованию с заведующим КДО, возможен прием врача в день обращения, без предварительной записи с 15.00 до 16.00.
Согласно приказу ДЗМ №525 принимаются пациентки со следующими нозологиями
Согласно приказу ДЗ г. Москвы №525, в КДО в обязательном порядке должны быть консультированы пациентки, наблюдающиеся в женских консультациях Северного административного округа г. Москвы со следующими нозологиями:
В дневной стационар КДО могут быть госпитализированы пациентки
Плановая госпитализация в дневной стационар осуществляется по предварительной записи, ежедневно, кроме субботы и воскресенья, с 9.00 до 10.00. Запись на госпитализацию производится через регистратуру КДО по телефону: +7 (499) 450-55-81
В КДО оказываются платные медицинские услуги
Медицинское сопровождение беременности
Медицинское сопровождение беременности включает в себя следующие услуги:
Платное ведение беременности не предусматривает
Лечащий врач может быть заменен другим врачом-специалистом по просьбе пациентки, а также в случае невозможности лечащего врача исполнять свои профессиональные обязанности (болезнь, отпуск и т.д.)
Прегравидарная подготовка
Понятие термина «прегравидарная подготовка»
Термин «прегравидарная подготовка» впервые слышат женщины, побывав на консультации у гинеколога по поводу будущей беременности. Поначалу, оно вызывает двоякое чувство: с одной стороны, оно пугает женщину, а с другой ― вселяет надежду, что она сможет родить здорового ребенка.
Слово «прегравидарный» происходит от лат. Gravida (беременная) и приставки «пре» (перед чем-либо). А прегравидарная подготовка ― это и есть щепетильная подготовка к благополучной беременности.
Вопрос о прегравидарной подготовке возникает у пар с ответственным подходом к рождению общих ребятишек, а также у женщин, которые уже не могут самостоятельно стать матерью. В большинстве случаев забеременеть не дают инфекции, гормональные нарушения и ранее прерванные беременности. И это не странно, ведь к 27-30 годам дамы часто стают обладательницами многих болезней, которые передаются половым путем или различных физиологических патологий после аборта.
Важно знать! Планирование беременности ― это удел не только женщин, но и мужчин. Они тоже могут быть носителями инфекций или генетических болезней. К тому же, именно мужчины создают оптимальную психологическую и социальную атмосферу для удачной беременности.
Ключевые этапы прегравидарной подготовки
Большинство пар думают, что планирование беременности ― это попить витамины и бросить курить за 1-2 месяца до этого момента. Это уместно только для молодых и полностью здоровых супругов. Прегравидарная подготовка к желанной беременности начинается за 6-10 месяцев до «работы» над беременностью. Это хлопотливый процесс с определенным перечнем процедур. Возможно, что это отнимет немало сил и финансов, но вы с уверенностью и чистой совестью будете ожидать рождения малыша.
Она показана в таких случаях:
Прегравидарная подготовка к беременности проходит в несколько этапов:
Комплексное обследование супружеской пары
Чтобы этапы прегравидарной подготовки вас не пугали, давайте изучим их поподробней и узнаем, что именно включает в себя обследование перед зачатием. Для начала пару осмотрит терапевт и определит, какие анализу понадобится сдать. Потом женщина отправится на дальнейшее обследование к гинекологу, а мужчина ― к андрологу.
Общее обследование пары
Это делается по желанию будущих родителей. Но бывают случаи, когда помощь генетика просто необходима:
Интересно! Обследование по поводу инфекций включает: мазок из цервикального канала и влагалища у женщин, а также из уретры у мужчин, для дальнейшей микроскопической и ПЦР-диагностики. Таким методом определяют наличие микоплазмы, уреаплазмы, хламидий, гонококковой инфекции и венерических заболеваний.
Обследование мужчины у врача-андролога
Этапы прегравидальной подготовки обязательны для мужчины, даже если он чувствует себя совсем здоровым. Кроме процедур перечисленных выше, мужчинам рекомендуют сдать спермограмму, чтобы оценить активность и качество сперматозоидов. На репродуктивное здоровье сильно влияют стрессы, курение, алкоголь и малоподвижный образ жизни. Если обследование проводится на предмет «бесплодия», также определяется гормональный статус.
А знаете ли вы…
Температура тела в мошонке немного ниже, чем по всему телу, поэтому любители саун и сидений с подогревом рискуют значительно ухудшить качество генетического материала.
Обследование у женщин
Не удивительно, что прегравидарная подготовка женщин более тщательная и долгая. Ведь от состояния здоровья мамочки, зависит период вынашивания и рождения.
Дополнительно женщине проводят ряд исследований:
А что говорит статистика?
У 85% пар зачать ребенка получается на протяжении 6-24 месяцев. И это считается нормой. Если через пару лет результат не появился ― стоит искать причину.
Что нужно предпринять до наступления зачатия и беременности
Когда результаты исследований готовы, супружеской паре разрешается приступать к зачатию, если со здоровьем все хорошо. В случае каких-либо отклонений врачом назначается алгоритм индивидуального лечения (медикаментозное, оперативное, комплексное). Лечение откладывает беременность на 3-6 месяцев в зависимости от сложности болезни.
На этапе подготовки пары к зачатию и женщины к вынашиванию беременности даются следующие рекомендации:
Определяем возможные дня зачатия
Бесконечные анализы и походы по врачам уже позади. Рацион и правильный режим дня ― идеальны. Осталось совсем немного ― помочь нашему организму скорее справиться с поставленной задачей. Для этого надо всего лишь определить, когда происходит овуляция, чтобы спохватится в нужное время и в нужном месте.
Овуляция ― это благоприятный момент для зачатия. В этот период созревшая яйцеклетка выходит из яичника и направляется в маточную трубу. Происходит овуляция приблизительно на 12-14 день цикла, если он, конечно, регулярный. У женщин до 30 лет за год насчитывается около 8-10 овуляторных циклов. Потом их количество постепенно угасает.
Для решения этого вопроса в арсенале каждой женщины есть много методов. У каждого свои достоинства и недостатки, но выбрать есть из чего:
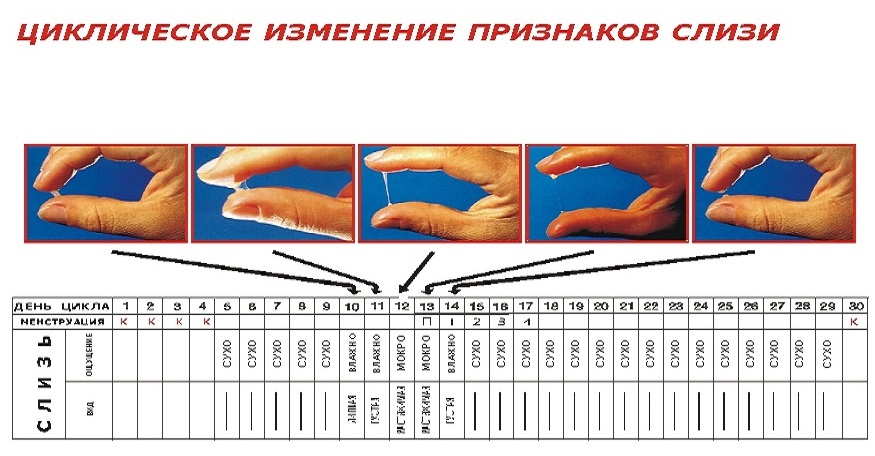
Определение овуляции по характеру цервикальной слизи
После менструации в норме выделений быть не должно. Когда яйцеклетка направляется в маточную трубу, женщина может замечать некую влажность, поскольку цервикальная слизь разжижается. В момент овуляции она начинает тянуться, словно яичный белок.
Плюсы такого метода:
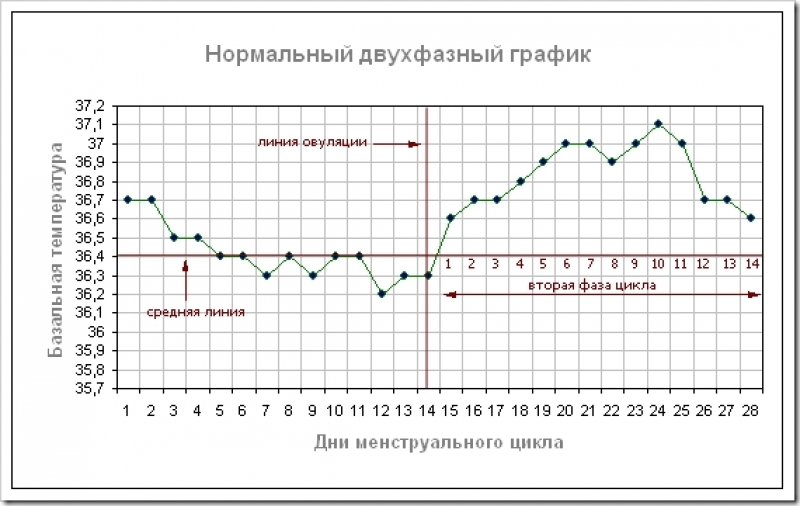
Измерение базальной температуры
Измерять базальную или ректальную температуру надо строго утром после пробуждения. Такой метод довольно точный только в сочетании с УЗД. Температура держится в рамках 35-36⁰С, а в период овуляции происходит резкий скачек до 37⁰С. Эти показатели относительные и у каждой женщины могут быть различными.
Совет! Для измерения температуры лучше пользоваться электронным градусником ― это безопаснее и быстрее.
Календарный метод (метод Клауса-Огино)
Этот метод был разработан еще в 1876 году доктором Марией Путнам. Он пригоден только для женщин с регулярным 26-32-дневным циклом. Фертильный (благоприятный) период обозначается с 10 по 17 день цикла.
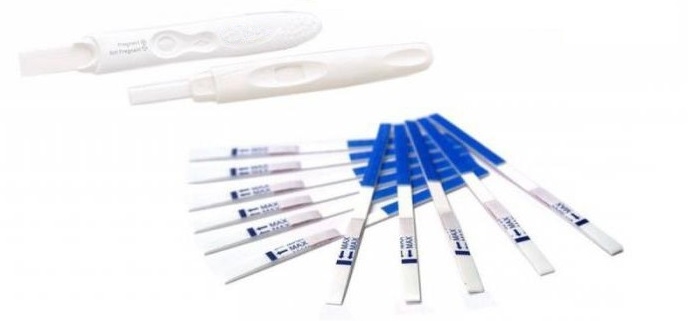
Тесты на овуляцию
Тесты на овуляцию достаточно точный способ. Они недорогие и продаются в каждой аптеке. Достаточно 5 минут для получения результата. Как правило, нужно пять тест-полосок в месяц для мониторинга овуляции. Их принцип действия такой же, как и у тестов на беременность, только в данном случае определяется лютеинизирующий гормон.
Пользоваться такими тестами очень легко. Например, у вас 28-дневный цикл: 28-17=11. Это значит, что тестирование надо проводить с 11 дня цикла.
УЗД-мониторинг
Это самый точный способ подтвердить овуляцию. УЗД-контроль проводится 3-5 раз в первую половину цикла для измерения величины фолликулов ― фолликулометрия. И после разрыва доминантного фолликула — для определения овуляторной жидкости и желтого тела, что подтверждает овуляцию.
Удачное завершение прегравидарной подготовки
Прегравидарная подготовка считается удачной, если вы держите в руках положительный тест на беременность. Теперь остается довести все до логического конца. Окончательный этап ― это ранее подтверждение беременности, скрининнговые тесты, биохимическая диагностика и узд-мониторинг. Это поможет сохранить долгожданную беременность и родить чудного малыша.
Новости
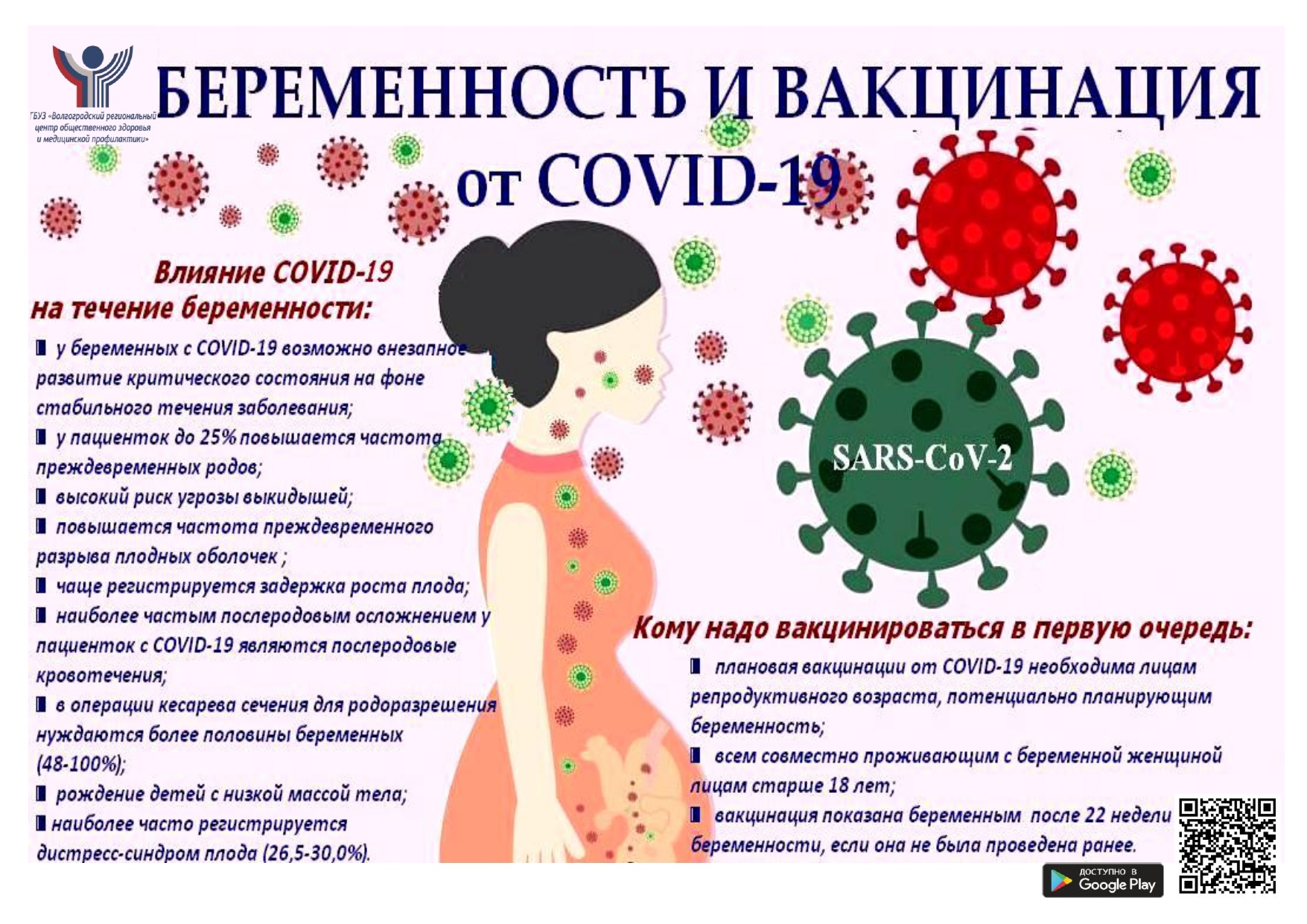
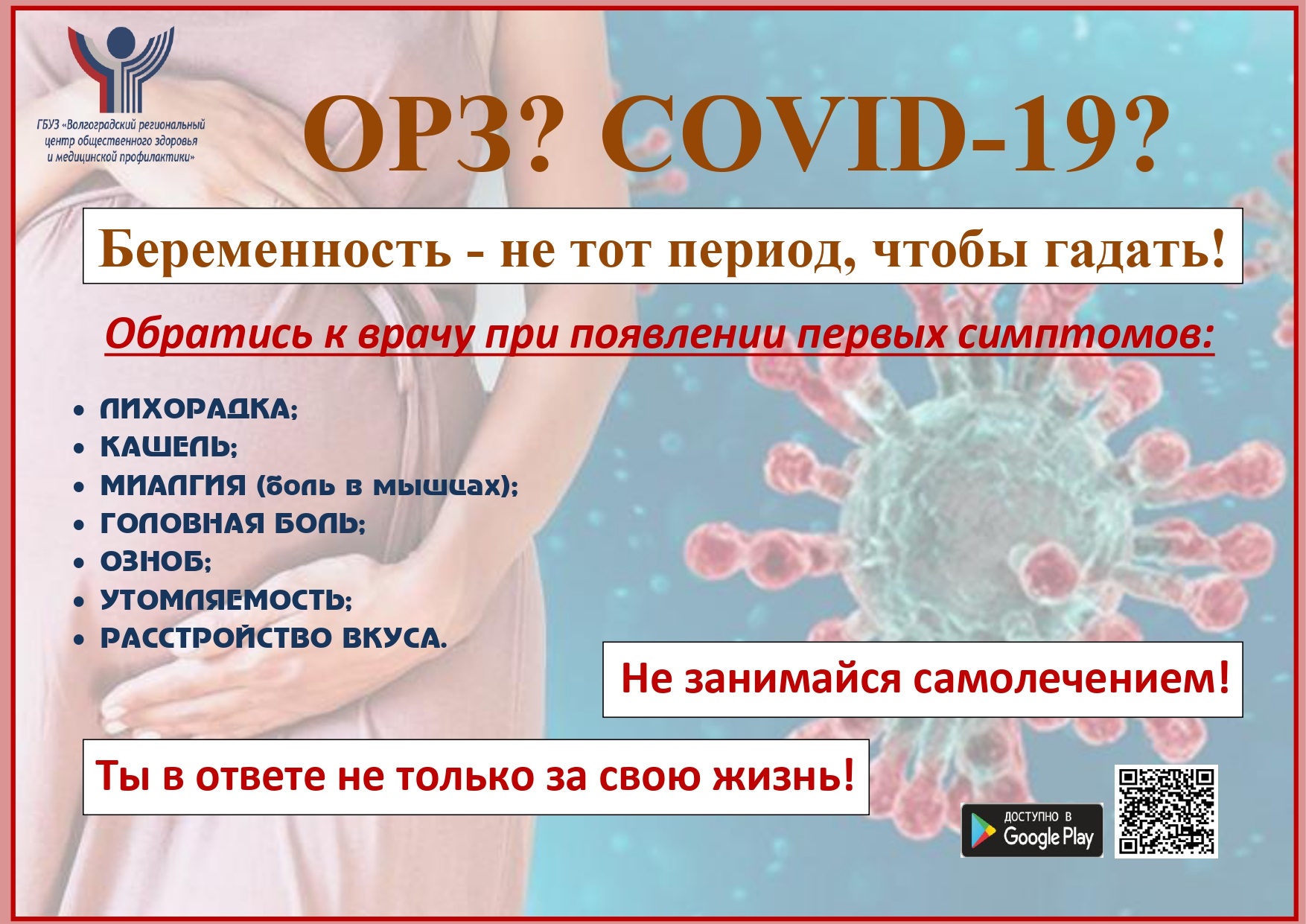
В соответствии с методическими рекомендациями Министерства здравоохранения РФ «Организация оказания медицинской помощи беременным, роженицам, родильницам и новорожденным при новой коронавирусной инфекции COVID-19″ ГБУЗ «Волгоградский региональный центр общественного здоровья и медицинской профилактики» разработал информационно-методический материал для изучения населением.
Воронежская областная
клиническая
Бюджетное учреждение здравоохранения
Консультативно-диагностическое отделение №1
Консультативно-диагностическое отделение оказывает помощь беременным, относящимся к группе высокого риска развития акушерской патологии.
В консультативно-диагностическое отделение №1 перинатального центра направляются беременные женщины (согласно п.18. приказа Минздрава России от 01.11.2012 № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)»:
а) с экстрагенитальными заболеваниями для определения акушерской тактики и дальнейшего наблюдения совместно со специалистами по профилю заболевания, включая рост беременной женщины ниже 150 см, алкоголизм, наркоманию у одного или обоих супругов;
б) с отягощенным акушерским анамнезом (возраст до 18 лет, первобеременные старше 35 лет, невынашивание, бесплодие, случаи перинатальной смерти, рождение детей с высокой и низкой массой тела, рубец на матке, преэклампсия, эклампсия, акушерские кровотечения, операции на матке и придатках, рождение детей с врожденными пороками развития, пузырный занос, прием тератогенных препаратов);
в) с акушерскими осложнениями (ранний токсикоз с метаболическими нарушениями, угроза прерывания беременности, гипертензивные расстройства, анатомически узкий таз, иммунологический конфликт (Rh и АВО изосенсибилизация), анемия, неправильное положение плода, патология плаценты, плацентарные нарушения, многоплодие, многоводие, маловодие, индуцированная беременность, подозрение на внутриутробную инфекцию, наличие опухолевидных образований матки и придатков);
г) с выявленной патологией развития плода для определения акушерской тактики и места родоразрешения.
4. Направление на госпитализацию в акушерские отделения БУЗ ВОКБ №1 ПЦ.
5. Создание электронной базы данных беременных группы высокого перинатального риска.