рассеянный склероз пересадка костного мозга
Ранняя трансплантация стволовых кроветворных клеток при рассеянном склерозе: клинический мониторинг и динамика параметров качества жизни.
1 НАЦИОНАЛЬНЫЙ МЕДИКО-ХИРУРГИЧЕСКИЙ ЦЕНТР ИМ. Н.И. ПИРОГОВА, МОСКВА
2 МЕЖНАЦИОНАЛЬНЫЙ ЦЕНТР ИССЛЕДОВАНИЯ КАЧЕСТВА ЖИЗНИ, САНКТ-ПЕТЕРБУРГ
Novik A.A., Kuznetsov A.N., Melnichenko V.Y., Fedorenko D.A., Ionova T.I.
Early transplantation of haemopoietic stem cells in Multiple Sclerosis patients:
clinical monitoring and quality of life dynamics.
Рутинные методы иммуномодулирующей (бетаферон, авонекс, ребиф и др.) и иммуносупрессивной (циклофосфан, азатиоприн, митоксантрон и др.) терапии не позволяют достичь выраженного и устойчивого терапевтического эффекта при РС. Одним из новых перспективных методов лечения РС является высокодозная терапия (ВДТ) с трансплантацией кроветворных стволовых клеток (ТКСК) 4. Эффективность трансплантации связана, в первую очередь, с воздействием на иммунопатогенез заболевания. Основными патогенетическими механизмами трансплантации являются:
В зависимости от целей, задач и сроков проведения ВДТ с ТКСК выделяют 3 вида трансплантации [5 ]:
Есть основания считать, что ранняя трансплантация является одним из наиболее эффективных подходов к лечению РС [6]. Этот вид ТКСК проводится молодым пациентам с быстро прогрессирующим заболеванием в ранней стадии, когда основным патогенетическим механизмом является аутоиммунное воспаление. ВДТ ведет к уничтожению аутоиммунных клонов Т-лимфоцитов, являющихся ключевым звеном патогенеза РС.
Трансплантация стволовых кроветворных клеток позволяет в кратчайшие сроки после иммуноаблации восстановить иммунную систему, которая приобретает толерантность к аутоантигенам.
Анализ результатов свидетельствует о высокой клинической эффективности ВДТ+ТКСК при РС: клинический ответ на терапию был получен у всех пациентов. Процедура трансплантации хорошо переносилась больными, не было отмечено летальных исходов и тяжелых осложнений в посттрансплантационном периоде. В отдаленные сроки после трансплантации у 90% больных отмечена стабилизация заболевания (сохранение исходного значения EDSS) или клиническое улучшение (уменьшение выраженности неврологических нарушений, по меньшей мере, на 0,5 балла по шкале EDSS по сравнению с исходным состоянием). У большинства больных РС через 1 год после проведения трансплантации наблюдался умеренный или хороший ответ, связанный с качеством жизни. Следует подчеркнуть, что все пациенты, у которых не было отмечено прогрессии заболевания, не получали никакой терапии РС на протяжении всего периода наблюдения после трансплантации.
Клиническая характеристика больной Б.
По данным МРТ с контрастированием, выполненном в Национальном медико-хирургическом центре им. Н.И. Пирогова, в перивентрикулярной и суправентрикулярной зоне обоих полушарий выявлено 8 очагов демиелинизации диаметром 3-10 мм, не накапливающие контрастный препарат. В веществе спинного мозга на уровне тел С3-4 позвонков выявлен очаг демиелинизации диаметром 12 мм, накапливающий контрастный препарат.
Высокодозная терапия с трансплантацией стволовых кроветворных клеток проведена 01.11.2006 года.
Этапы проведения трансплантации:
Больная выписана в удовлетворительном состоянии на 14-й день после трансплантации.
Результаты мониторинга после трансплантации
При контрольном обследовании в клинике через 6 мес. после трансплантации у больной отмечен полный регресс неврологической симптоматики. При МРТ с контрастированием зарегистрировано уменьшение размеров очагов демиелинизации более чем в 2 раза, зарегистрировано отсутствие признаков активности заболевания.
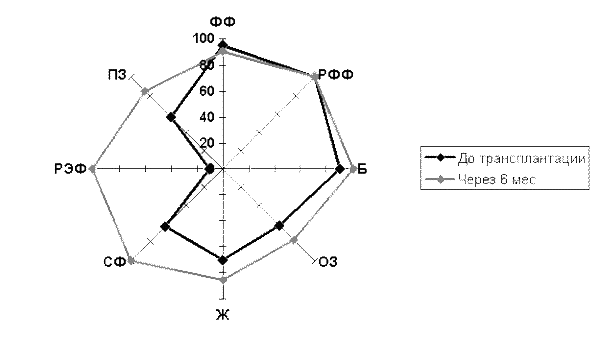
Особый интерес представляет динамика показателей качества жизни больной после трансплантации (рис.1).
Таким образом, через 6 мес. после трансплантации стволовых кроветворных клеток у больной Б. констатировано отсутствие активности заболевания, редукция очагов демиелинизации по данным МРТ, а также значительное улучшение параметров качества жизни. Следует подчеркнуть, что больная после трансплантации стволовых клеток не получала никакой специфической или поддерживающей терапии.
В заключении отметим, что результаты данного клинического наблюдения подтверждают положение о том, что ВДТ+ТКСК наиболее эффективна у молодых пациентов с быстро прогрессирующим заболеванием в ранних стадиях. Необходимы дальнейшие исследования для определения оптимальных сроков проведения трансплантации при различных формах РС и уточнения режимов кондиционирования при ранней, этапной трансплантации и трансплантации спасения.
Вестник Межнационального центра исследования качества жизни, № 9-10, 2007 г.
Последнее обновление (last update): 01-11-2021
Рассеянный склероз пересадка костного мозга
У пациентов развивается рассеянный склероз, когда ауто-антитела нацелены на собственные миелиновые антигены, вызывая демиелинизацию.
Клинические исследования показали, терапия методом трансплантации мезенхимальных стволовых клеток (МСК) эффективна при лечении повреждения нервов у пациентов с рассеянным склерозом (РС).
Расширенная диагностика перед трансплантацией клеток.
В программу лечения включена одна из самых современных и эффективных методик для диагностики, определения характеристики и анализа стадии заболевания.
Неврологический осмотр
Специальных тестов на РС нет. Вместо этого диагноз рассеянного склероза часто основан на исключении других состояний, которые могут вызывать аналогичные признаки и симптомы, что называется дифференциальным диагнозом.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
1. Рассеянный склероз (РС) (рецидивно-ремиттирующий и прогредиентнорецидивирующий типы течения при количестве баллов по расширенной шкале
инвалидизации Куртцке (EDSS) от 1 до 6,5), верифицированный на основании
клинико-диагностических критериев протоколов терапии рассеянного склероза,
утвержденных Министерством здравоохранения Республики Беларусь.
2. Прогрессирование заболевания (ухудшение неврологического статуса за
последний год >1 балла по шкале EDSS (если исходный уровень EDSS составлял
5,5 баллов.
3. Отсутствие эффекта от терапии, модифицирующей клиническое течение
заболевания и отсутствие эффекта/ухудшение патоморфологических показателей по
данным нейровизуализации в течение 6 месяцев до забора биологического
материала.
Эффективность стволовых клеток при рассеянном склерозе
Рассеянным склерозом именуется особая патология нервной системы — когда-то ее считали неизлечимой, сегодня же специалисты способны справиться с этим недугом при условии своевременно начатого лечения. Полноценный шанс на выздоровление предоставляет операция по пересадке стволовых клеток — такая методика считается инновационной, однако до сих пор признана не во всех странах.
Как показывает практика, пересадка стволовых клеток успела зарекомендовать себя с лучших сторон. После подобного вмешательства качество жизни пациентов существенно повышается.
Откуда берётся рассеянный склероз
Для того чтобы понять, какая схема терапии будет оптимальной для лечения рассеянного склероза, необходимо выяснить первопричину данного заболевания в каждом конкретном случае. По сей день специалисты не могут достоверно сказать, почему болезнь проявляется у того или иного человека. В числе провоцирующих факторов перечисляются:
Как определить наличие рассеянного склероза
Лечение болезни невозможно без определения её проявлений. Последние напрямую связаны с поражением нервных волокон, а потому клиническая картина полностью зависит от той части тела, в которой сформирован очаг заболевания. К числу основных проявлений рассеянного склероза можно отнести:
Неврологически перечисленные симптомы проявляются, как смена настроения пациента, которое может варьироваться от плаксивости и депрессии до эйфории. Перед тем, как определить, действительно ли конкретному больному поможет пересадка стволовых клеток, специалист должен провести неврологический осмотр и исследовать нервную систему инструментально.
Что представляет собой методика пересадки стволовых клеток
Данный процесс основан на способности стволовых клеток дифференцироваться в конкретные зоны человеческого организма. В нашей стране трансплантация их при рассеянном склерозе допустима на законодательном уровне. Доказано, что подобная терапия приводит к полному восстановлению миелиновой оболочки волокон нервов мозга, положительно отражается она и на состоянии иммунной системы.
Важно! Использование стволовых клеток для лечения рассеянного склероза допустимо в случае, когда ранее уже применялись другие терапевтические мероприятия и значимого результата они не принесли. В обязательном порядке биоматериал необходимо забирать непосредственно от пациента, что позволяет снизить вероятность занесения инфекции, иммунологических несовпадений и возможных мутаций клеток.
Как проводится трансплантация
Данный процесс делится на три этапа, предварительно специалисты всегда оценивают исходное состояние здоровья человека, а также определяют ту стадию, в которой находится заболевание на конкретный момент времени.
Первым этапом является забор стволовых клеток. Учитывая, что дифференцировать нужные клетки в должном объеме сразу не представляется возможным, процедуру забора крови порой приходится проводить 3-4 раза. После этого полученные клетки замораживаются до пересадки.
Второй этап подразумевает уничтожение тех иммунных клеток, которые ранее были поражены патологическими процессами. Для этой цели применяют противовоспалительные и иммуносупрессивные препараты. Именно такое комплексное воздействие подготавливает организм к трансплантации.
Завершающим этапом является подача внутривенно в кровяное русло стволовых клеток.
От чего зависит результат лечения
Для того чтобы получить должный эффект и значительно повысить качество жизни пациента, необходимо соблюсти целый перечень условий. Повышенная эффективность процедур достигается, если воздействовать на заболевание в определённой стадии, контролируя его прогрессирование. Многое зависит от возраста больного и восприимчивости его тканей к такой терапии. Сопутствующие тяжёлые заболевания тоже имеют значение.
Больше всего шансов на выздоровление имеют пациенты на начальной стадии рассеянного склероза, так как в этом случае миелиновая оболочка регенерируется гораздо быстрее. Превосходный результат на практике демонстрировали и те люди, у которых рассеянный склероз наблюдался на протяжении 7-8 лет. После проведения нескольких процедур восстанавливалось большинство клеток, включая те, что были поражены на 80%.
Вероятные риски
Когда в организм пациента вводятся его собственные стволовые клетки, риск отторжения сводится к минимуму. В качестве исключения можно привести пример тех пациентов, которые изначально имели аутоиммунные патологии. В подобных ситуациях должный эффект можно получить посредством дополнительного приема медикаментов иммуносупрессивного типа.
К числу осложнений после пересадки относятся редкие случаи:
Важно! Крайне нежелательно вводить пациенту стволовые клетки другого человека — такое рискованное мероприятие может привести к летальному исходу.
Только ранняя диагностика заболевания и своевременное введение стволовых клеток с использованием специализированного оборудования и привлечением врачей высокой квалификации позволяет обеспечить полное выздоровление.
Пересадка аутологичных гемопоэтических клеток костного мозга при тяжёлом течении рассеянного склероза
В последние 10-20 лет с появлением иммуномодулирующих препаратов в большинстве случаев удаётся значительно снизить частоту обострений рассеянного склероза (РС), что приводит к замедлению нарастания инвалидизации. Однако в ряде случаев как иммуномодулирующие, так и иммуносупрессивные препараты оказываются неэффективными. Приведены литературные данные по применению трансплантации аутологичных гемопоэтических стволовых клеток при РС и клинический случай успешного использования этого метода у пациента с тяжёлым течением РС, не отвечающего на применение иммуномодуляторов и введение митоксантрона. Ключевые слова: рассеянный склероз, иммуномодуляторы, митоскантрон, трансплантация, аутологичные гемопоэтичные клетки
Т. Е. Шмидт (1), Н. И. Базий (2), Н. Н. Яхно (1), К. Ю. Казанцев (1), П. А. Коваленко (3), С. В. Шаманский (3), А. Ю. Емельянова (1)
1- Кафедра нервных болезней Первого МГМУ им. И. М, Сеченова, 2- Клиническая б-ца №1 УДП РФ, 3 – ГВКГ им. Н. Н. Бурденко
В последние 10-20 лет с появлением иммуномодулирующих препаратов в большинстве случаев удаётся значительно снизить частоту обострений рассеянного склероза (РС), что приводит к замедлению нарастания инвалидизации. Однако в ряде случаев как иммуномодулирующие, так и иммуносупрессивные препараты оказываются неэффективными. Приведены литературные данные по применению трансплантации аутологичных гемопоэтических стволовых клеток при РС и клинический случай успешного использования этого метода у пациента с тяжёлым течением РС, не отвечающего на применение иммуномодуляторов и введение митоксантрона.
Ключевые слова: рассеянный склероз, иммуномодуляторы, митоскантрон, трансплантация, аутологичные гемопоэтичные клетки
Начиная с 90-х годов прошлого столетия, с введением в повседневную врачебную практику иммуномодулирующих препаратов, в большом числе случаев ремиттирующего рассеянного склероза (РРС) удаётся достичь значительного снижения частоты обострений. Это, в свою очередь, приводит к замедлению нарастания необратимого неврологического дефицита и инвалидизации пациентов. К сожалению, на сегодняшний день предсказать эффективность применения того или иного иммуномодулятора у конкретного больного невозможно. При РРС с частыми и тяжёлыми обострениями, в случае безуспешности лечения иммуномодулирующими препаратами, а также при вторичном прогрессировании заболевания применяют иммуносупрессоры и цитостатики. Одним из методов лечения РС является и пересадка аутологичных гемопоэтических клеток костного мозга. Экспериментальные данные на животных с индуцированным аутоиммунным энцефаломиелитом в качестве модели рассеянного склероза, продемонстрировали, что глубокая и длительная иммуносупрессия (высокие дозы цитостатиков, тотальное облучение лимфоцитов) с последующей трансплантацией стволовых кроветворных клеток может остановить прогрессирование заболевания. Клиническое применение метода трансплантации стволовых кроветворных клеток при РС началось в 1995 году одновременно в США и Европе. В России первая операция трансплантации стволовых кроветворных клеток периферической крови при PC по протоколу Европейской группы трансплантации костного мозга была проведена на кафедре гематологии и клинической иммунологии, совместно с кафедрой нервных болезней Военно-Медицинской Академии под руководством проф. А. А. Новика в 1999 году. В настоящее время в России действует несколько крупных медицинских исследовательских центров, занимающихся трансплантацией стволовых клеток крови при РС. Среди них: ГВКГ им. Бурденко, Москва; ВМА, Санкт-Петербург; НМХЦ им. Пирогова, Москва; ГМУ им. акад. И. П. Павлова, Санкт-Петербург; Калининский региональный центр, Самара; Институт клинической иммунологии, Новосибирск; Свердловский областной гематологический центр, Екатеринбург.
Пересадка стволовых клеток состоит из нескольких этапов. 1 – мобилизация и забор гемопоэтических стволовых клеток костного мозга пациента. На этом этапе проводится введение больших доз циклофосфамида (4 г/м2) с целью усиления выхода гемопоэтических стволовых клеток (ГСК) (CD34+-клеток) из костного мозга в периферическую кровь. Другим обязательным компонентом данного этапа является использование гранулоцитарного-колониестимулирующего фактора (Г-КСФ) для стимуляции гранулоцитопоэза и увеличения количества ГСК в периферической крови. Затем с помощью лейкоцитафереза выделяют мононуклеарную фракцию крови, обогащенную CD34+-клетками. 2 этап – криоконсервация (добавление к лейкоконцентрату криопротекторов, которые необходимы для защиты клеток от разрушения при замораживании) и хранение полученного трансплантата. Замораживание клеток требует специального оборудования для программированного понижения температуры. Затем замороженный трансплантат переносится в пары жидкого азота, где и хранится до момента использования. 3 этап – кондиционирование, то есть собственно высокодозная иммуносупрессия, которая преследует цель уничтожить существующие иммунокомпетентные клетки пациента и подготовить костно-мозговой плацдарм для последующего приживления трансплантата. Кондиционирование представляет собой комбинацию цитостатических препаратов, которые вводятся пациенту в достаточно большой дозе. В Европейских протоколах для кондиционирования принята программа ВЕАМ: кармустин (БикНу, BCNU), этопозид, арабинозида цитозин (цитарабин, цитозар), мелфалан (алкеран). Инфузия размороженного трансплантата осуществляется через 48 часов после введения последней дозы цитостатика для того, чтобы не повредить трансплантат. На второй и третий день после инфузии трансплантата вводится антитимоцитарный глобуллин (АТГ) для уничтожения остающихся лимфоцитов пациента и тех лимфоцитов, которые контаминируют инфузируемый трансплантат.
Приводим клинический случай успешного применения этого метода у пациента с тяжёлым течением РС, не отвечающим на иммуномодулирующую и иммунносупрессивную терапию.
Пациент З., 18 лет, поступил в клинику нервных болезней им. А. Я. Кожевникова Первого МГМУ им. И. М. Сеченова в августе 2010 года с жалобами: на выраженное пошатывание при ходьбе, дрожание в руках, слабость в руках и ногах, изменение речи, неудержание мочи.
Перенесенные заболевания: детские инфекции, ОРВИ, удаление кисты копчика. Отрубевидный лишай, пролапс митрального клапана.
Вредные привычки отрицает. Наследственный анамнез: по заболеваниям нервной системы не отягощен.
Результаты лабораторных и инструментальных методов исследования.
Общий анализ крови, биохимический анализ крови, ревмопробы, анализ мочи – без отклонений от нормы.
Вызванные потенциалы: грубое многоочаговое поражение ЦНС: ствола головного мозга, обоих зрительных путей, быстропроводящих волокон с рук на стволовом и верхнешейном уровне, быстропроводящих волокон с ног.
Нейроофтальмологическое обследование: острота зрения: V OD=0, 7 c cyl+1, 0D=0, 9-1, 0 V OS=0, 7 c cyl+1, 0D=0, 9-1, 0; на глазном дне: OU – побледнение височных половин дисков зрительных нервов, частичная атрофия дисков зрительных нервов.
МРТ головного мозга: атрофия белого вещества. Расширение боковых желудочков и арахноидальных пространств. Резко истончено мозолистое тело. Множественные гиперинтенсивные в Т2 ВИ очаговые изменения белого вещества гемисфер большого мозга, при относительной сохранности гемисфер мозжечка. Очаговые изменения мозолистого тела, ствола. По сравнению с данными от предыдущего исследования от сентября 2009 года имеется отрицательная динамика: увеличение числа очагов, атрофия белого вещества.
За время нахождения в клинике, 12-го и 13-го сентября, у пациента отмечались единичные генерализованные судорожные припадки. В связи с появлением эпилептических приступов пациенту была проведена ЭЭГ: помимо диффузных изменений электрической активности, очаговой эпилептической активности не выявлено. Был назначен финлепсин в дозе 200 мг/сут, после чего приступы больше не возникали.
В течение 5 дней (с 24-го сентября) проводилась пульс-терапия метипредом в дозе 1000 мг/сут с последующим кратковременным курсом перорального приема преднизолона в дозе 80-60-40-20 мг в течение 8 дней. Во время курса гормональной терапии отмечалась кратковременная положительная динамика в виде некоторого уменьшения выраженности атаксии и нарастания силы в руках и ногах. Однако после отмены преднизолона мозжечковая симптоматика и слабость в конечностях вновь наросли.
Учитывая отсутствие значимого эффекта от гормональной терапии было принято решение о проведении лечения Митоксантроном 20 мг в/в 1 раз в 3 месяца. Первое введение было проведено в клинике. Побочных реакций не отмечалось. Неврологический статус при выписке из клиники без динамики – EDSS 6. 5 баллов.
Однако в дальнейшем состояние пациента продолжало ухудшаться – к декабрю 2010 года наросла слабость в конечностях, стала невозможной ходьба даже с поддержкой.
Принимая во внимание неэффективность иммуномодулирующей терапии и продолжающееся нарастание инвалидизации на фоне иммуносупрессивной терапии пациенту, была дана рекомендация обращения в госпиталь им. Н. Н. Бурденко для решения вопроса о целесообразности проведения аутологичной трансплантации гемопоэтических клеток.
При поступлении в Главный военный клинический госпиталь им. Н. Н. Бурденко в конце декабря 2010 года пациент самостоятельно не передвигался и мог обслуживать себя только в пределах кровати из-за выраженного спастического тетрапареза и атаксии, с трудом самостоятельно принимал пищу. Вследствие грубого маятникообразного нистагма не мог читать, работать с компьютером. Балл EDSS в то время составлял – 8, 5 баллов. Учитывая быстрое нарастание инвалидизации пациента до тяжёлой степени и неэффективность проводимой ранее терапии, было принято решение о проведении пересадки аутологичных гемопоэтических клеток костного мозга.
В феврале 2012 года амбулаторно осмотрен в клинике нервных болезней: сила в конечностях – 4, 5 балла, высокие сухожильные рефлексы, 2-сторонний симптом Бабинского. Ведущей была мозжечковая симптоматика: атаксия при ходьбе (ходит с палочкой), горизонтальный нистагм, интенция при выполнении координаторных проб, скандированная речь. Тазовых нарушений нет. EDSS 5, 5
В дальнейшем пациент регулярно – 2 раза в год осматривался неврологом и ежегодно выполнял МРТ головного мозга с внутривенным контрастированием. При МРТ: перивентрикулярно, в зоне лучистых венцов и семиовальных центров определяются множественные очаги повышенного сигнала в Т2 режиме, размерами от 2 мм до 10 мм без признаков перифокального отёка и объёмного воздействия. После внутривенного введения контрастного вещества его накопления в выявленных очагах не отмечается. Субарахноидальное пространство больших полушарий и мозжечка умеренно расширено. Отрицательной динамики относительно предыдущих исследований от 2011 г., 2012, 2014, 2015, 2018 нет.
Таким образом, через 7 лет после проведения аутологичной трансплантации гемопоэтических стволовых клеток у пациента сохраняется достигнутое улучшение состояния, что подтверждается и стабильной нейровизуализационной картиной.
Обсуждение
У представленного пациента заболевание началось в 11-летнем возрасте с появления глазодвигательных нарушений, что является относительным плохим прогностическим признаком. Действительно, несмотря на то, что диагноз РС был поставлен практически сразу же после появления неврологической симптоматики, и была начата иммуномодулирующая терапия интерферонами бета, у пациента отмечались частые обострения, требовавшие применения кортикостероидов, которые не давали заметного эффекта.. Нельзя исключить вероятность того, что в данном случае демиелинизация была представлена 3 или 4 типом.
Пересадка аутологичных гемопоэтичных стволовых клеток костного мозга также рассматривается как один из методов лечения РС, особенно при его агрессивном течении.
Теоретически полное уничтожение аутоагрессивных Т- и В-клеток и замена их новыми приведёт к созданию «новой» иммунной системы гемопоэтичными клетками и может вызвать длительную или даже постоянную ремиссию.
В 2000 году Европейской ассоциацией по трансплантации костного мозга (ЕВМТ) были разработаны показания к трансплантации гемопоэтических стволовых клеток для пациентов с РС. Она может применяться у пациентов в возрасте от 18- 55 лет, при любой форме течения РС, с длительностью достоверного диагноза не менее 1 года и инвалидизацией по шкале EDSS 3. 0- 6. 5 баллов. При этом необходимыми условиями являются: : 1- нарастание инвалидизации по меньшей мере в течение 6 месяцев более чем на 1, 5 балла по ЕDSS ( если до этого было 3. 0-5. 0 баллов) или более чем на 1 балл по EDSS (если до этого было более 5, 5 баллов) ; 2- подтвержденная клиническая активность по данным МРТ за предыдущий год; 3-неэффективность предшествующей иммуномодулирующей терапии; 4-подписание пациентом информированного согласия. В нашем случае степень инвалидизации на момент решения о проведении этой процедуры превышала рекомендуемую и оценивалась в 8, 5 баллов по шкале EDSS. Однако, учитывая быстрое нарастание неврологической симптоматики – за 3 месяца балл инвалидизации возрос с 6, 0 до 8, 5 – было решено провести трансплантацию как «операцию спасения».
Противопоказаниями к проведению трансплантации стволовых клеток при РС являются: беременность, тяжелые сопутствующие заболевания, частые инфекции, тотальное облучение лимфатических узлов или общее облучение организма в анамнезе, лечение иммуносупрессорами за 3 месяца до трансплантации, применение копаксона, интерферонов бета, внутривенного иммуноглобулина за 1 месяц до трансплантации, обострение РС за 1 месяц до начала процедуры трансплантации.
Побочные эффекты трансплантации гемопоэтических стволовых клеток главным образом связаны с проводимой иммуносупрессивной терапией. Их частота зависит от конкретного режима иммуносупрессии и значительно выше при режимах кондиционирования высокой интенсивности. Наиболее серьезным побочным эффектом является возникновение оппортунистических инфекций в связи с полным или частичным подавлением иммунной системы пациента. К наиболее часто встречающимся оппортунистическим инфекциям относятся пневмококковая и гемофильная пневмония, энтерит, ассоциированный с Clostridium difficile, реже инфицирование вирусами Varicella-zoster и вирусом гепатита, сепсис. При использовании тотального облучения организма в качестве режима иммуносупрессии часто возникают миелодиспластические синдромы, лимфопролиферативные заболевания, другие онкологические процессы, выше риск развития оппортунистических инфекций. Наиболее частыми побочными эффектами, возникающими на разных этапах процедуры трансплантации, являются транзиторная лихорадка, аллопеция, транзиторное нарастание неврологического дефицита.
К 2019 году в мире было проведено более 5000 подобных процедур больным с РС. Анализ этих случаев показал, что через 3 года у 63% из них отмечается стабилизация или улучшение состояния. Приобретение достаточного опыта в проведении клеточной трансплантации привело к значительному снижению частоты смертельных исходов, связанных с высокодозной химиотерапией: если в 2004 году летальность при выполнении этой процедуры составляла 6-8%, то в настоящее она не превышает 0, 4%. В значительной степени этот риск зависит от источника стволовых клеток (пересадка аллогенных стволовых клеток от донора с аналогичным HLA- антигеном сопровождается 20-30% летальностью), режима химиотерапии, возраста пациента и наличия сопутствующих заболеваний.
Как уже отмечалось, теоретической предпосылкой проведения пересадки стволовых клеток является полное удаление из организма больного аутоагрессивных Т-лимфоцитов, инициирующих воспалительные изменения в ЦНС, и замена их на «здоровые» клетки. Исходя из этого, лучшие результаты могут быть достигнуты на ранних этапах РС, когда воспалительные изменения в значительной степени преобладают над нейродегенеративными, и аксоны ещё не подверглись необратимым изменениям. Клинические данные противоречивы. Имеется описание более 500 больных РС, подвергшихся пересадке стволовых клеток. 3х-летнее наблюдение за частью из них показало, что при проведении подобной процедуры больным с лёгкой и средней степенью инвалидизации (до 6 баллов по шкале EDSS) дальнейшего прогрессирования заболевания не происходит, тогда как у пациентов с тяжёлой инвалидизацией отмечалось ухудшение состояния. Однако, в другом исследовании показано, что у 74% больных с первично-прогрессирующим РС, при котором преобладают процессы нейродегенерации, не было прогрессирования заболевания в течение последующих 3 лет наблюдения. Авторы полагают, что кандидатами для пересадки стволовых клеток могут быть больные РС с быстрым прогрессированием (не менее 1 балла в год) и сохраняющие способность ходить хотя бы несколько метров с помощью.
Помимо этого, технические трудности, узкие рамки критериев отбора для подобной процедуры, токсичность иммуносупрессии являются причиной того, что в настоящее время большинство специалистов склонны рассматривать пересадку стволовых клеток как «операцию отчаяния», к которой следует прибегать лишь при неэффективности других методов терапии. Наблюдение за представленным пациентом показало, что даже в случае значительной инвалидизации, в отсутствие явных признаков активности воспалительного процесса применение этой процедуры позволяет достичь значительного улучшения состояния. Как долго будет сохраняться полученный положительный эффект покажет планируемое динамическое наблюдение за больным.
La Nassa G., Littera R., Cocco E. Et al. Allogenic hematopoietic stem cell transplantation in patients affected by large granular lymphocyte leukemia and multiple sclerosis/ Ann. Hematol., 2004, v.83, p. 403-405
Saccardi R., Mancardi G., Solari A. Et al. Autologous HSCT for severe progressive multiple sclerosis in a multicenter trial: impact on disease activity and quality of life/ Blood, 2005, v.105, p. 2601-2607