не знала что беременна выпила пенталгин
Вредны ли обезболивающие при беременности?
Каждая беременная женщина должна с ответственностью принимать медикаменты. Естественно, многие будущие мамочки задаются вопросом, можно ли принимать обезболивающее при беременности. Ведь в этот период могут беспокоить боли разного происхождения, а часто бывает, что перетерпеть боль просто нельзя. Давайте разберемся, какие препараты разрешены при беременности, а от каких нужно отказаться.
Какое обезболивающее разрешено при беременности?
Женщина должна знать, что терпеть сильную боль в положении нельзя. Поэтому принимать анальгетики нужно, чтобы не страдать длительное время от боли. Но вместе с экстренным приемом анальгетика необходимо помнить, что боль – это сигнал о неблагополучии. Так что женщинам при появлении болей надо обращаться к врачу для выяснения их причины.
Итак, беременным можно употреблять (не забывайте, что прием лекарств нужно предварительно оговорить с врачом!):
Обезболивая зубы, надо помнить, что беременным нельзя держать их нездоровыми, а поэтому при зубной боли надо обращаться к стоматологу.
Когда средства от боли запрещены беременным?
Существует ряд препаратов, которые нельзя принимать беременным в случае боли. Так что, если вы не знаете, какие обезболивающие можно при беременности, нужно обратиться к лечащему врачу.
Итак, при беременности запрещены такие препараты:
Кроме того, существует ряд заболеваний, при которых нельзя принимать обезболивающие. К ним относятся:
Беременные должны знать, что при появлении побочных действий, в частности аллергии, во время приема анальгетиков нужно отменить их и обратиться к врачу. Это обязательное условие.
Прием НПВП опасен даже на ранних сроках беременности
Блокада синтеза простагландинов мешает имплантации плода и значительно увеличивает риск развития выкидыша.
.jpg) |
| Изображение: Time |
Нестероидные противовоспалительные препараты (НПВП) – популярная группа средств с обезболивающим, жаропонижающим и противовоспалительным эффектом. Многие из них включены ВОЗ в список «наиболее действенных, безопасных и эффективных» средств. НПВП часто используют без назначения врача для снятия головной боли и боли в животе.
Эти же симптомы часто сопровождают беременность, особенно на ранних сроках. После 32 недели гестации прием НПВП строго запрещен, а вот безопасность использования лекарственных средств этой группы на ранних сроках беременности до сих пор остается под вопросом.
Влияние приема НПВП на ранних сроках беременности на риск невынашивания изучается в работе американских специалистов, которая была опубликована в последнем номере журнала American Journal of Obsetrics & Gynecology. 1097 женщин на раннем сроке беременности разделили на тех, кто пользовался и не пользовался НПВП. В каждой из групп затем оценили риск выкидыша.
Прием НПВП на ранних сроках беременности приводил к увеличению риска невынашивания на 59%, изменяясь пропорционально увеличению дозы НПВП. Максимальных значений он достигал у пациенток с низким индексом массы тела, а также у тех, кто принимал препараты вскоре после зачатия.
НПВП блокируют синтез простагландинов, которые способствуют нормальной имплантации и укреплению эмбриона в матке. Проведенная работа создает основания к запрету приема НПВП даже на самых ранних сроках беременности без существенных показаний, особенно у пациенток с низкой массой тела.
Не знала что беременна выпила пенталгин
Применение Пенталгина во время беременности
Применение Пенталгина во время беременности
Организм женщины, ожидающей ребёнка, испытывает колоссальную нагрузку в течение 9 месяцев. Поэтому не удивительно, что на любом сроке будущая мама может столкнуться с болью различного характера: зубной и головной, мышечной и суставной. Для снятия болевого синдрома множество людей использует спазмоанальгетик Пенталгин. Но возможно ли его применение в период беременности?
Пенталгин: описание препарата
Благодаря собранным в Пенталгине активным веществам, он обладает следующими фармакологическими свойствами:
Пенталгин — комбинированный препарат, помогающий справиться с болью различного происхождения.
Таблица: действие активных веществ Пенталгина
Показания для назначения
Назначают Пенталгин в основном для снятия болевого синдрома различного происхождения, так как обезболивающий эффект у него сильнее выражен, чем жаропонижающий. Его используют при:
Пенталгин Н и прочие разновидности препарата: обзор состава и безопасности для будущих мам
Выпускают Пенталгин в виде таблеток и геля для наружного применения. Кроме того, есть несколько разновидностей Пенталгина, отличающихся по составу. Рассмотрим их в таблице.
Таблица: активные вещества различных видов Пенталгина и их опасность при беременности
Фотогалерея: виды Пенталгина
Использование Пенталгина при беременности и его влияние на плод
Согласно инструкции, любая таблетированная форма Пенталгина противопоказана беременным на любом сроке.
Данный препарат очень плохо и губительно влияет на развитие и формирование ребенка, поэтому беременным категорически запрещено его принимать. Состав Пенталгина включает в себя массу опасных для малыша веществ, которые запрещены во время кормления грудью и в период беременности. Активные вещества способны проникать через плацентарный барьер и наносить серьезный вред, который вряд ли получиться исправить в будущем.
Мироненко Т.В., акушер-гинеколог
https://medportal.su
Если рассмотреть состав различных форм препарата, то наименее опасным будет обычный Пенталгин. Входящий в его основу парацетамол является безопасным анальгетиком при беременности и относится к группе В по категории риска FDA, а это значит, что при изучении влияния вещества на организм животных не было выявлено риска для плода, а контролируемые исследования у беременных женщин не проводились. Также в состав лекарства входит дротаверина гидрохлорид, не запрещённое лекарственное средство при беременности. Однако остальные компоненты безопасными назвать нельзя (см. таблицу выше). Можно сделать вывод, что оптимально будет беременной принять не Пенталгин, а Парацетамол или Дротаверин (Но-шпу).
Во время беременности возможно применение медпрепарата Пенталгин Экстра-гель.
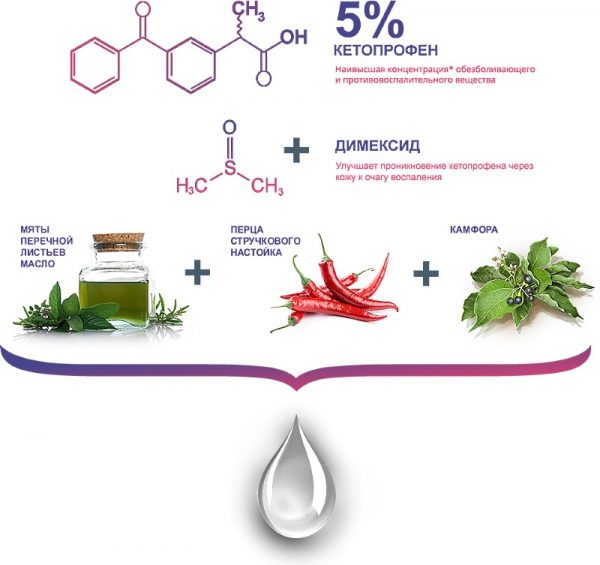
Гель можно использовать наружно в первом и втором триместрах беременности при наличии следующих заболеваний и состояний:
Использование геля в третьем триместре запрещено из-за риска влияния кетопрофена на тонус матки.
Видео: приём лекарств во время беременности и кормления грудью
Чем заменить Пенталгин при беременности
В наше время фармацевтическая промышленность производит множество медикаментов, разрешённых для лечения женщин в интересном положении.
Не знала что беременна выпила пенталгин
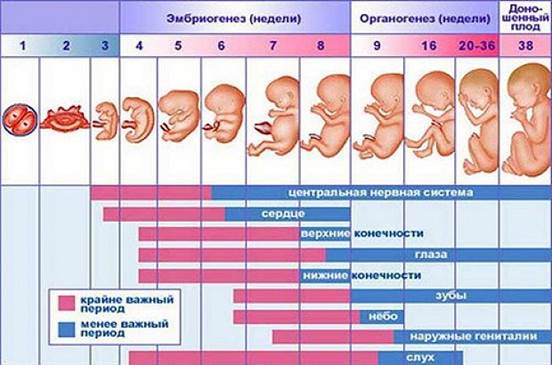
Рис.1 Внутриутробное развитие
Различают 3 вида патологических вариантов воздействия лекарственных средств на развитие плода: эмбриотоксический, тератогенный,фетотоксический. Эмбриотоксическое действие лекарственных препаратов, возникающее в первые 2-3 недели беременности, отмечается в негативном влиянии на зиготу и бластоцисту. Как следствие, может возникнуть гибель плода или морфофункциональные нарушения клеточных систем. Среди препаратов, которые вызывающие эмбриотоксическое действие выделяют противоопухолевые средства, противосудорожные препараты, никотин, эстрогены, гестогены, минералокортикоиды, антибиотики, сульфаниламиды, мочегонные препараты. (Табл. 1) Тератогенные эффекты, возникающие с 3 недели эмбриогенеза, вызывают нарушения биохимического, морфологического и функционального характера. Действие зависит от химической структуры, способности проникать через плаценту, дозировки препарата и скорость выведение лекарства из организма матери. По опасности препараты с тератогенными эффектами делятся на 3 группы: препараты, высоко опасные для плода, их употребление категорически запрещается даже за 6 месяцев до беременности, лекарства с определенной тератогенной опасностью, препараты, вызывающие отклонения при наличии определенных условий, например, высокий возраст беременной женщины, дозы применяемых лекарств [6]. Препараты с тератогенными эффектами являются наиболее опасными, так как они действуют на плод во время гистогенеза и органогенеза. Таким образом нарушение дифференцировки тканей может привести к порокам опорно-двигательной системы, а также внутренних органов. К таким средствам относятся: противоэпилептические средства, препараты половых гормонов, антибиотики, антикоагулянты, анальгетики, антидепрессанты, противомалярийные и противоопухолевые средства. Также известно, что прием ретиноидов, которые оказывают тератогенный эффект, вызывал врожденные аномалии развития, даже если курс лечения был завершен до начала беременности. (Табл. 1) [2,7]. Фетотоксическое действие наблюдается с 14-ой по 38-ую неделю беременности. Вызывают дисфункцию жизненно-важных систем органов. Примеры препаратов: аминогликозидные антибиотики, бета-адреномиметики и т.д. ( Табл. 1) [2,7] Лекарственные препараты проникают в организм плода через систему «мать-плацента-плод». Безусловно, самым важным органом во время беременности является плацента. Она служит своеобразным барьером между организмом матери и плода. Изначально толщина плаценты достигает 25мкм, но ближе к завершению беременности плацента становится заметно тоньше, ее толщина достигает 2 мкм. Этот факт способствует более легкому проникновению лекарств через плацентарный барьер в кровь плода. Также на ослабление плацентарного барьера влияют различные заболевания, например, сахарный диабет. Способность к проникновению различных веществ через плаценту обусловлена различными факторами, среди которых морфофункциональное состояние плаценты, плацентарный кровоток, физико-химическая характеристика лекарственных веществ и т.д. Известно, что большей проницаемостью через плаценту обладают низкомолекулярные вещества. Проникновение различных веществ через плаценту возможно различными путями, среди которых пиноцитоз, диффузия, активный транспорт. После проникновения лекарственного препарата происходит его дальнейшее попадание в пупочную вену, поэтому препарат достигает главных органов, например, сердце и мозг, минуя печень. Также важной проблемой является то, что некоторые препараты могут несколько раз циркулировать по организму плода, вызывая у него больший риск возникновения аномалий и пороков [8].
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
Вакцинация от коронавируса: что надо знать о нежелательных эффектах
Вокруг вакцинации от коронавируса идут ожесточенные споры. Противники говорят о том, что она ведет к бесплодию и другим необратимым изменениям здоровья. Разбираемся, как обстоят дела на самом деле.
После болезни формируется естественный, но краткосрочный иммунитет к вирусу, но при этом есть риск повторно тяжело перенести инфекцию, получить осложнения и заразить близких.
Вакцина — более безопасный способ защититься от COVID-19. Вакцинация формирует более стойкий иммунитет к вирусу, уменьшает риски тяжелого течения и распространения инфекции от человека к человеку.
«Спутник V» — векторная вакцина. Для точной доставки вируса в транспортном качестве используется другой вирус из семейства аденовирусов. Их геном хорошо изучен, а методика разработки вакцин на его основе давно отработана. С помощью генной инженерии аденовирус лишается способности размножаться, и в него встраивается часть коронавируса. После попадания в организм эта часть распознается и запоминается иммунной системой. Это позволяет получить защиту без заражения и рисков коронавирусной инфекции. Но у этого метода есть один недостаток.
Если человек уже болел аденовирусом, то при встрече с ним иммунная система может сразу его уничтожить, и вакцина не сработает. Чтобы этого не произошло, разработчики «ГамКовидВака» (другое название «Спутника V») использовали два типа аденовируса. Сначала вводят вакцину на основе более редкого аденовируса 26 типа, во второй раз используется другой представитель семейства. Такой способ не только увеличивает эффективность вакцинации, но и увеличивает продолжительность иммунной защиты организма.
Почему возникают нежелательные явления после прививки от коронавируса
Вакцина знакомит иммунную систему с вирусом, и в ответ на чужеродное вмешательство запускается иммунный ответ.
Происходит местная реакция — в ответ на повреждение кожи и введение вакцины туда устремляются клетки первой линии обороны. Они должны предотвратить распространение инфекции, которая смогла преодолеть кожный барьер. Это проявляется отеком и краснотой в месте укола.
Затем вакцина попадает в кровь. Это заставляет иммунитет реагировать на возможную угрозу и запускает защитные механизмы. Вырабатываются антитела, чтобы запомнить и уничтожить вторгшийся вирус. Кроме этого, организм стремится ослабить неприятеля и не дать вирусу быстро размножиться, пока антитела ищут способ уничтожения врага. Один из способов — нагревание организма, так как многие вирусы не переносят высокую температуру окружающей среды.
Все вместе это может вызвать типичную реакцию: температуру, мышечную слабость, головную боль. Насколько сильно будут выражены нежелательные явления, зависит не столько от вакцины, сколько от индивидуальных особенностей организма. Ведь одну и ту же инфекцию один человек переносит спокойно, а другой — с температурой под сорок. У большинства пациентов после вакцинации никаких реакций не возникает.
Какие нежелательные явления может вызвать вакцина «Спутник V» («ГамКовидВак»)
У 15-20% вакцинированных встречается гриппоподобный синдром (головная или мышечная боль, недомогание) или болезненность в месте инъекции. Серьезные нежелательные явления после вакцинации «ГамКовидВак» наблюдаются редко. У 0,001% была тяжелая анафилактическая реакция. Это один человек на сто тысяч привитых.
В GMS Clinic вакцинация идет с января 2021 года, привито более 5 тыс. человек, нежелательные явления отмечались менее чем у 15%. Чаще наблюдались: подъем температуры тела, болезненность в месте инъекции, подъем артериального давления. Большинство этих явлений нельзя отнести к серьезным, поэтому пациенты смогли успешно получить второй компонент вакцины. Один раз была сильная аллергическая реакция. Этому пациенту второй компонент не вводился. Симптомы благополучно ушли, но для дальнейшей вакцинации этому пациенту, вероятнее всего, будет рекомендован другой препарат.
Нежелательные реакции обычно проходят в течение трех дней после вакцинации. Их интенсивность и длительность зависят от разных факторов и говорят о реакции иммунной системы. К частым и неопасным нежелательным явлениям относятся:
Нежелательные явления в виде повышения температуры тела или местных проявлений в месте инъекции, как правило, проходят максимум через три дня. Если нежелательные эффекты сильно беспокоят, можно принять препарат из группы нестероидных противовоспалительных средств (НПВС), например парацетамол или ибупрофен. К месту укола можно приложить прохладный компресс.
Любой лекарственный препарат, включая вакцины, может вызвать аллергические реакции. Ни один производитель, если он не шарлатан, не забудет указать возможность аллергической реакции в инструкции по применению лекарственного препарата. Также аллергическую реакцию может вызвать любой пищевой продукт, любая молекула тяжелее соли. Если возникло подозрение на аллергию, следует обратиться к доктору.
Нежелательные эффекты других российских вакцин
«КовиВак»
Это инактивированная вакцина. То есть в организм доставляется убитый коронавирус. Это старая и испытанная технология, по ней сделано много вакцин от вирусных заболеваний: полиомиелита, гриппа и других. Мертвые вирусы не могут вызвать заболевание, но их попадания достаточно, чтобы организм научился их распознавать. В итоге при попадании живого вируса от зараженного человека сильный иммунный ответ формируется сразу.
Для усиления иммунного ответа в «КовиВак» добавили гидроксид алюминия. В одной дозе содержится до 0,5 мг. Эта доза намного меньше допустимой.
В инструкции к препарату сказано, что редко вакцина может вызвать головную боль и кратковременное повышение температуры. Чаще встречается боль и уплотнение в месте инъекции.
«ЭпиВакКорона»
Эта вакцина отличается от «Спутника V» и «КовиВак» тем, что при ее создании не используются вирусы. В организм вводятся не убитые или обезвреженные частицы вируса, а искусственно созданные белки. По ним иммунная система тренируется узнавать настоящие вирусы. Такой способ создания уменьшает реактогенность вакцины, поэтому она рекомендована для вакцинации пожилым или ослабленным людям.
В публикации в российском журнале «Инфекция и иммунитет» разработчики вакцины утверждают, что из нежелательных явлений отмечалась только небольшая боль в месте введения. А головной боли, мышечной слабости и других общих проявлений вакцина «КовиВак» не вызывает.
Какая доза вакцины переносится тяжелее
«Спутник» — двухэтапная вакцина. Первое введение вакцины вызывает нестойкую иммунную реакцию, а вторая доза закрепляет результат. Такой способ введения увеличивает эффективность вакцины и продолжительность защиты организма. Интервал между вакцинами должен быть от 21 дня или немного больше. Отклонение в несколько дней (в ту или иную сторону) опасности не представляет.
Считается, что на введение вакцины сильнее реагируют молодые и здоровые пациенты, но официальных данных нет. Нежелательные явления во второй раз могут быть сильнее, чем после первой дозы, а могут быть и слабее. Это нормальная реакция, которая может быть связана с другим типом аденовируса.
Обычно пожилые люди переносят вакцинацию лучше, чем молодые. Риск появления такого нежелательного явления, как повышенная температура тела, значительно уменьшается с возрастом.
Когда нужно обратиться к врачу
После вакцинации лучше подождать полчаса, а не уходить сразу. Это нужно, чтобы убедиться в отсутствии аллергической реакции. Если стало тяжело дышать, появилось ощущение сильного сердцебиения, шум в ушах, сыпь, головокружение или начался отек лица, нужно обратиться в пункт вакцинации за медицинской помощью.
Нужно также обратиться к врачу, если после прививки:
Зачем заполнять дневник вакцинации на «Госуслугах»
На сайте госуслуг можно зарегистрировать возможные нежелательные явления. Это нужно для того, чтобы собрать как можно больше статистики и сделать более масштабные выводы о безопасности вакцины. Особенно это важно, если введение вакцины в отдельно взятом случае сопровождается серьезными нежелательными реакциями.
В большинстве случаев нежелательные явления от прививки проходят через короткое время без вреда, в отличие от коронавирусной инфекции. Пока не зарегистрировано ни тяжелых осложнений, ни смертельных случаев, достоверно связанных со «Спутником V» или другими российскими вакцинами.
Мифы о вакцинации от COVID-19
Нежелательные явления — это нормальные возможные последствия введения любой вакцины. Но кроме обычных и тщательно изученных эффектов, есть мнение, что «Спутник V» может вызывать неожиданные долгосрочные последствия:
Миф № 1: вакцина вызывает бесплодие
Ни одна из известных вакцин не влияет на репродуктивную функцию мужчин или женщин. Вопрос безопасности для потомства остается одним из важнейших для разработчиков лекарственных препаратов, в том числе вакцин. Это относится к серьезным нежелательным явлениям. Поэтому при минимальных сомнениях препарат не пройдет 1 фазу клинических испытаний на лабораторных животных. В этом случае дальнейшие разработки будут прекращены. Вакцины, прошедшие вторую и третью фазу, гарантировано безопасны для будущих родителей.
Нет никаких доказательств, что хоть одна вакцина вызывает проблемы с фертильностью. А вот как отреагирует организм беременной женщины на коронавирусную инфекцию — большой вопрос.
Миф № 2: вакцина влияет на ДНК
Ни одна из зарегистрированных сегодня вакцин не способна встраиваться в ДНК. Вакцины не проникают в клеточное ядро, где находится ДНК. Поэтому она в безопасности. Происхождение этого мифа науке неизвестно.
Миф № 3: от вакцины можно заразиться коронавирусом и получить положительный тест ПЦР
Вакцина не вызывает активное заболевание, а стимулирует специфический иммунитет другими способами. ПЦР после прививки будет положительной, только если заразиться до вакцинации. Чем раньше привиться, тем быстрее сформируется специфический иммунитет. Единственный риск, который я вижу, — это кратковременное повышение температуры тела. Оно может быть выявлено, например, в аэропорту и помешать отлету. Поэтому в идеале привиться следует за два-три дня до авиаперелета.
Миф № 4: при хронических заболеваниях нельзя прививаться
В этом случае перед вакцинацией лучше проконсультироваться с лечащим врачом. При обострении хронического заболевания, возможно, прививку следует отложить. А возможно, и нет. Но сами по себе хронические болезни не относятся к противопоказаниям. Наоборот, при них сильно увеличиваются риски тяжело перенести коронавирусную инфекцию. В этом случае безопаснее вакцинироваться и защитить ослабленный организм.
Заключение
«Спутник V» — вакцина, подтвердившая свою эффективность и безопасность в международных исследованиях.
Пока лекарства от коронавирусной инфекции нет, вакцинация значительной части общества — единственный способ остановить распространение пандемии и вернуться к нормальной жизни. Достаточно посмотреть на многие страны Европы: благодаря массовой вакцинации ограничительные меры значительно смягчились. Открываются рестораны, фитнес-клубы, отменяется обязательное ношение масок в супермаркетах. Полагаю, мы все об этом мечтаем.