Клетчатка средостения что это
Новообразования средостения
Определение
Средостение — пространство в грудной клетке между легкими, в котором находятся сердце, крупные сосуды, трахея, пищевод, вилочковая железа (тимус), лимфатические узлы.
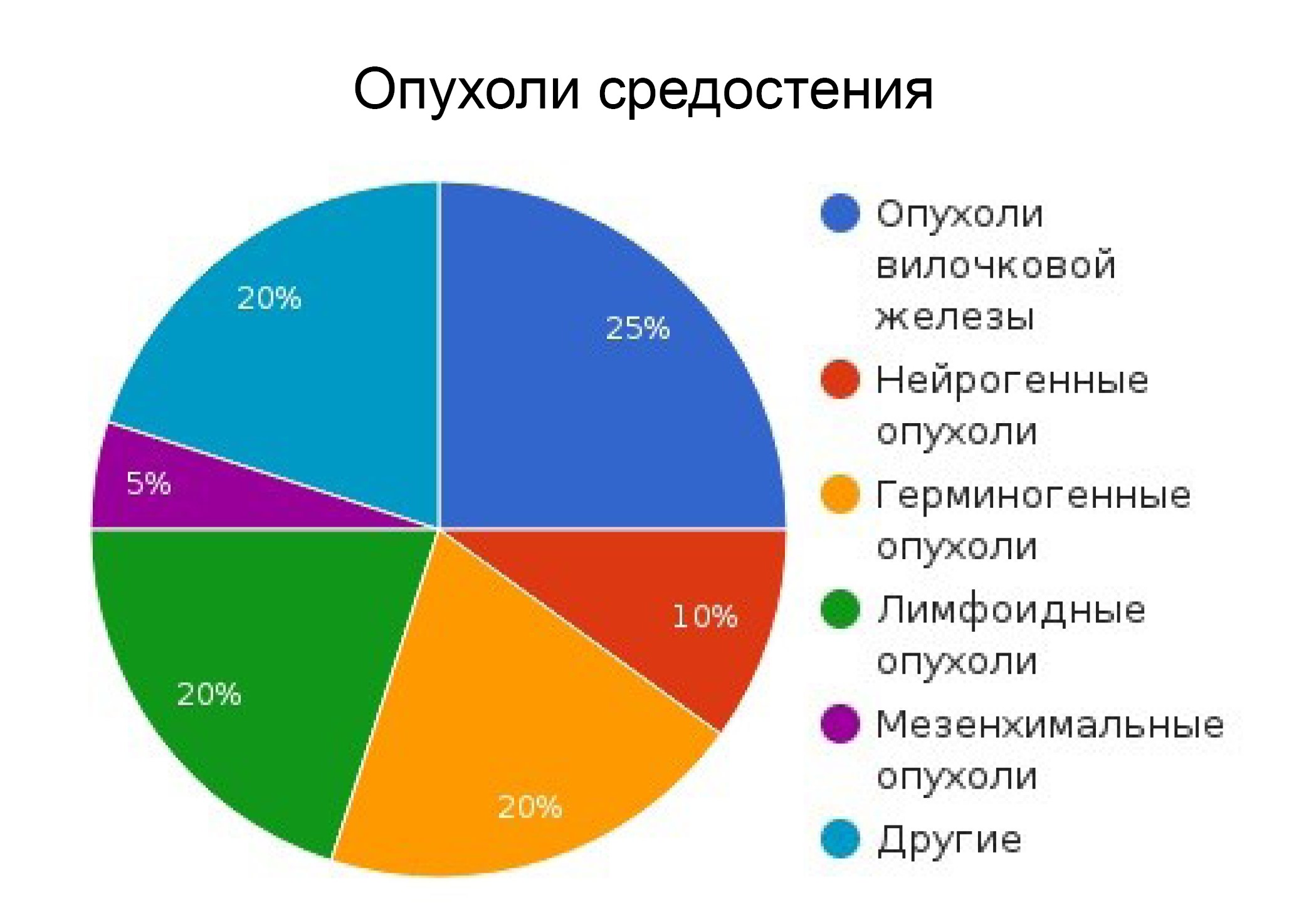
Новообразования средостения (опухоли и кисты средостения) — это группа разнородных по своему происхождению доброкачественных и злокачественных образований, объединенных общей локализацией и похожими симптомами. Наиболее часто встречающиеся образования средостения — это тимомы, кисты, опухоли нейрогенного происхождения и лимфомы. Саркоидоз, туберкулез, другие заболевания могут вызывать увеличение лимфатических узлов средостения.
Симптомы новообразований средостения
Симптомы зависят от локализации, размера и природы образования. Часто заболевание протекает бессимптомно, и новообразование средостения является случайной находкой при рентгенографическом исследовании или компьютерной томографии грудной клетки. Например, при опухолях тимуса, называемых тимомами, симптомов может не быть совсем, а может развиться нервно-мышечное заболевание – миастения.
Могут появляться общие — неспецифические симптомы – слабость, недомогание, похудание, небольшое повышение температуры тела. Может отмечаться боль в грудной клетке.
Существуют симптомы, связанные со сдавлением опухолью соседних органов. Например, при сдавлении верхней полой вены появляются одутловатость лица, головная боль, одышка в горизонтальном положении. Больные не могут выполнять работу, связанную с наклонами вперед.
При сдавлении трахеи наблюдаются кашель, одышка, шумное, затрудненное дыхание; при сдавлении пищевода — затруднение глотания.
Диагностика
Компьютерная томография выполняется всем пациентам с новообразованиями средостения и позволяет точно определить их размер, локализацию и соотношение с другими органами и тканями, а значит и возможность хирургического лечения образования. Иногда для повышения точности изображения и оценки взаиморасположения с другими органами и тканями применяют введение рентгеноконтрастных веществ. Используются также Ангио-КТ, МРТ, УЗИ.
Иногда для выяснения природы новообразования и, соответственно, определения лечебной тактики необходимо получить участок ткани для гистологического исследования. Мы не сторонники игловой биопсии операбильных опухолей. Такая процедура практически никогда не отменяет необходимости хирургического лечения, а значит бесполезна.
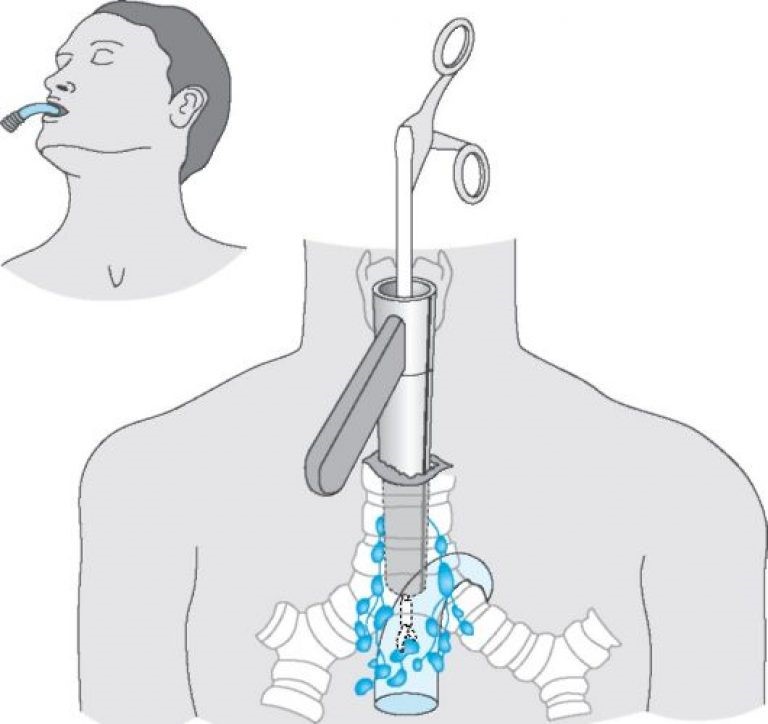
С другой стороны, при неудалимых опухолях следует получить материал для гистологического исследования наименее травматичным способом:
Лечение
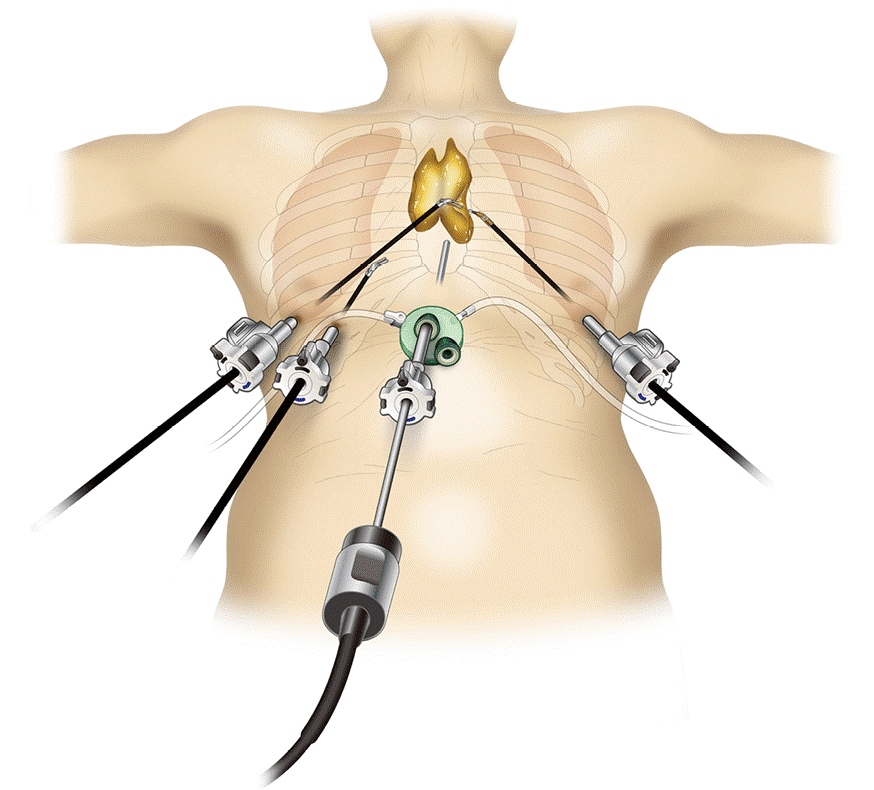
Основным методом лечения новообразований средостения является хирургический. Вид операции зависит от локализации и размера опухоли. Когда это возможно, мы выполняем операции через небольшие разрезы (видеоассистированные или торакоскопические операции). Такие вмешательства значительно менее травматичны и существенно сокращают сроки выздоровления и пребывания больного в стационаре. Руководитель Центра торакальной службы, Пищик Вадим Григорьевич, является признанным европейским экспертом по лечению новообразований средостения, особенно торакоскопическим способом. Этому вопросу посвящена его докторская диссертация.
Лимфомы и герминогенные опухоли не требуют операции и хорошо поддаются химио-лучевой терапии.
Запись на консультацию и осмотр по телефону: +7 (921) 919-07-49
Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
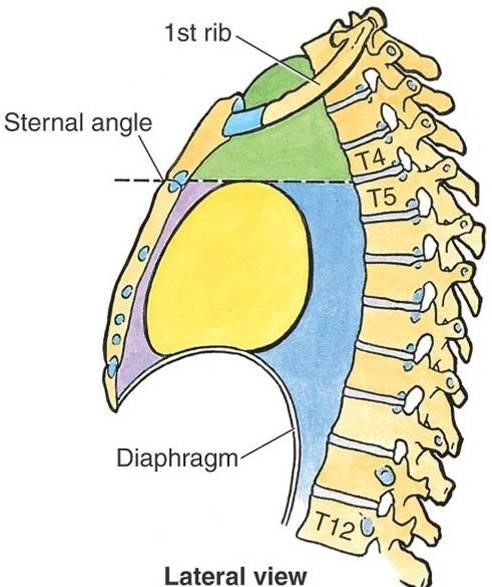
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
Клиническая картина
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
Диагностика
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
1) Клинические рекомендации Ассоциации онкологов России (АОР, 2020)
2) Барболина Т. Д., Бычков М. Б., Аллахвердиев А. К., Борисова Т. Н., Владимирова Л. Ю., Герасимов С. С., Деньгина Н. В., Козлов Н. А., Лактионов К. К., Левченко Е. В., Малютина Д. В., Пикин О. В. Практические рекомендации по лекарственному лечению опухолей вилочковой железы (тимомы и рака тимуса). Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2020 (том 10). С. 608-619.
3) Руководство по химиотерапии опухолевых заболеваний/ под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2018.-688с.
4) Рациональная фармакотерапия в онкологии: руководство для практикующих врачей/под.ред. М.И. Давыдова, В.А. Горбуновой. – М.: Литтерра, 2017. – 880с. (Серия «Рациональная фармакотерапия»).
5) Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2018 году. (заболеваемость и смертность) — М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, — 2019. –илл.-250с.
6) Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М.: Молодая гвардия, 2019. 232 p.
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
Злокачественные новообразования средостения диагностируются чаще всего в возрасте 18-45 лет, какой-то гендерной предрасположенности не отмечается.
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Филиалы и отделения, в которых лечат опухоль средостения (рак тимуса)
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД
КТ средостения что показывает
В диагностике заболеваний органов грудной полости часто используют инструментальные исследования. Одним из наиболее эффективных методов является КТ средостения с контрастом. Компьютерная томография позволяет визуализировать строение внутренних структур без инвазивных манипуляций. Исключение составляет внутривенное введение «окрашивающего» йодсодержащего раствора.
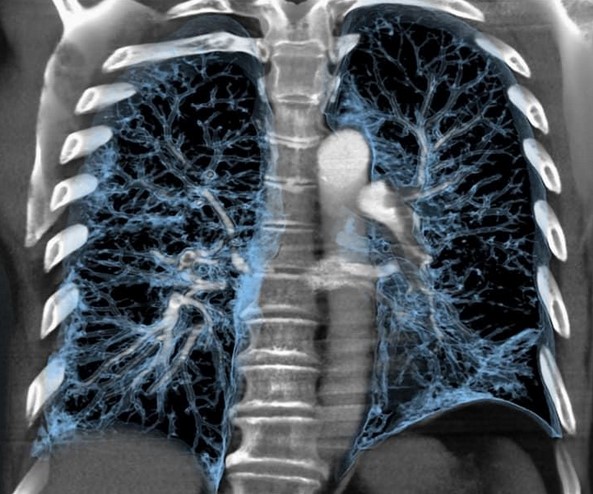
КТ средостения, аксиальная, сагиттальная и фронтальная проекции
Для исследования тканей используют ионизирующие потоки. В отличие от линейной рентгенографии, во время КТ заданную область можно сканировать на определенной глубине. В результате получают фотографии тонких (от 0,5 мм) срезов рассматриваемой зоны. Большей эффективностью отличается компьютерная томография твердых тканей (кости, хрящи) и полых органов. Для повышения информативности сканирования применяют болюсное усиление.
КТ средостения с контрастом назначают для визуализации мягких тканей, сосудистой системы, новообразований. Метод обеспечивает детальное изучение внутренних органов и анатомических структур грудной полости.
Что покажет КТ средостения?
Компьютерная томография визуализирует форму, размеры, особенности строения внутренних органов и морфологических образований грудной полости. На основании результатов КТ оценивают состояние трех отделов средостения:
Каждое пространство имеет условные границы и включает в себя определенные анатомические структуры. В протоколе исследования врач указывает изучаемый отдел с дальнейшим описанием состояния внутренних органов.
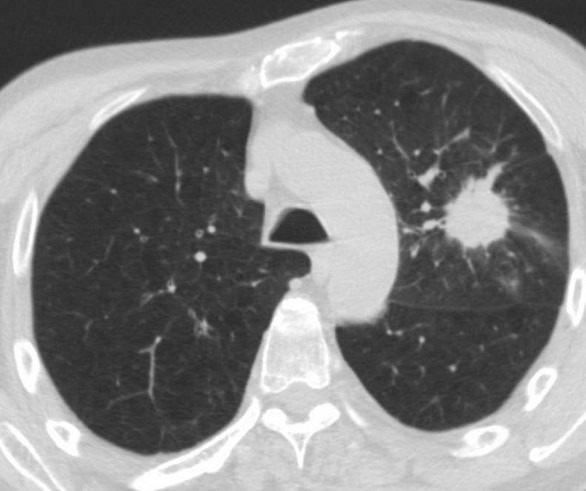
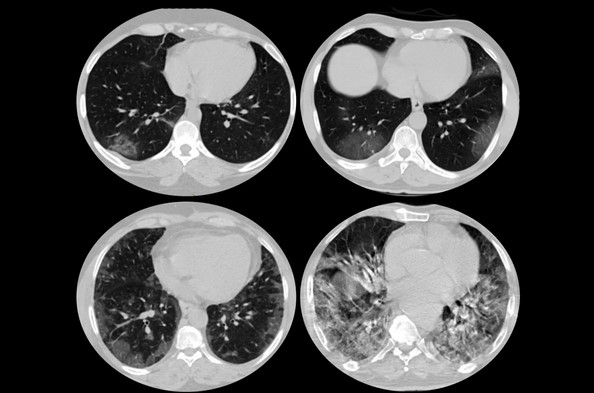
Метастатическое поражение легких
В зону сканирования при КТ средостения и грудной клетки входят:
тимус (вилочковая железа);
трахея, бронхи, легкие;
восходящий отдел и дуга аорты;
верхняя и нижняя полые вены;
жировая клетчатка средостения;
легочные вены и артерии;
грудной отдел позвоночника.
Костные структуры на снимках КТ имеют светлый оттенок, анатомические образования с низкой плотностью выглядят как затемненные участки.
Тимус на томограммах хорошо определяется в детском возрасте. После 25 лет начинается процесс замещения железы жировой тканью. Максимальная толщина анатомического образования у взрослых в норме не превышает 1,3 см.
Лимфатические узлы представляют собой обособленные мягкотканные элементы округлой формы. Патологические процессы приводят к увеличению размеров, иногда наблюдают слияние органов.
КТ средостения с контрастом показывает нарушения кровоснабжения грудной полости, сосудистые патологии, очаги ишемии и некроза. Метод позволяет выявить малейшие изменения структуры изучаемых органов. На снимках видны воспалительные, дегенеративные, неопластические явления костных элементов, эпителиальных оболочек, легочной ткани.
Компьютерная томография груди и шеи визуализирует проходимость воздухоносных путей, показывает наличие мокроты, инородных тел, образований в просвете трахеи и бронхов. На основании инструментального исследования оценивают объем поражения легких, функциональность дыхательной системы.
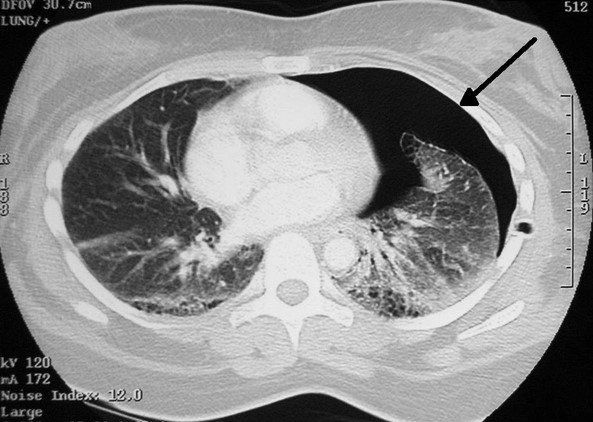
Пневмоторакс на снимке КТ (стрелка указывает на область, заполненную воздухом)
Томограммы отражают скопление газа в плевральной или грудной полости. При травмах по снимкам можно определить разрывы стенок кровеносных сосудов, очаги внутренних кровоизлияний и последствия геморрагий.
КТ средостения показывает, что происходит в области перикарда. Процедура позволяет оценить состояние камер, коронарных сосудов, определить степень функциональности сердечной мышцы
При наличии новообразования компьютерная томография помогает уточнить локализацию, размеры опухоли, определить характер онкологического процесса. На снимках с контрастированием хорошо видны:
особенности строения очага;
взаимодействие с окружающими здоровыми тканями.
В отношении костного каркаса оценивают однородность, форму твердых структур. По результатам сканирования определяют смещение морфологических элементов, нарушения целостности твердых тканей, дегенеративные явления.
Показания и противопоказания к КТ средостения
Компьютерную томографию грудной клетки используют в диагностике заболеваний дыхательной, сердечно-сосудистой, костно-мышечной систем. Поводом для аппаратного исследования служат характерные симптомы:
цианоз носогубного треугольника, пальцев рук и ног;
боли в грудной полости;
слабость, озноб, повышение температуры тела.
КТ назначают при наличии затемнений, расширении границ средостения и корней легких на рентгенограммах.
С помощью компьютерной томографии грудной полости диагностируют:
инфекционные поражения (туберкулез);
системные заболевания (саркоидоз, лимфогранулематоз);
дивертикулы или стеноз пищевода (кольца Шацкого);
лимфаденопатии (реактивные и инфекционные);
пневмо- и гемоторакс;
последствия травм грудной клетки;
диафрагмальные грыжи и пр.
Показанием для исследования служит необходимость оценки состояния средостения при подготовке к торакальной операции.
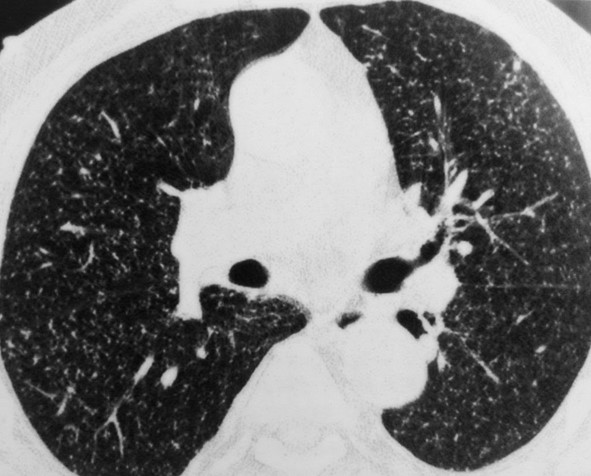
Туберкулез легких на КТ (множественные очаги)
Особенностью компьютерной томографии является лучевая нагрузка на организм пациента. Ограничениями к нативной процедуре служат:
ранний детский возраст;
состояние здоровья, исключающее применение рентгена (лучевая болезнь).
Противопоказания к контрастной процедуре связаны с использованием йодсодержащего раствора. Вещество может вызвать аллергию, влияет на работу выделительной и эндокринной систем.
КТ средостения с контрастом не назначают в случае:
почечной недостаточности – процесс выведения препарата усиливает нагрузку на выделительную систему;
индивидуальной непереносимости йода – возможно появление аллергической реакции;
гиперфункции щитовидной железы – введение контраста усиливает клинические признаки тиреотоксикоза;
терапии сахарного диабета препаратами на основе Метформина – одновременное применение с йодом провоцирует рост концентрации молочной кислоты и повышает нагрузку на почки.
При соблюдении ограничительных мер компьютерная томография не оказывает негативного влияния на организм пациента.
Как делают КТ средостения?
Для компьютерной томографии используют сложное оборудование. КТ-аппарат состоит из передвижного стола и кольцевой части, внутри которой находятся излучатели и датчики.
Компьютерная томография легких и органов средостения
Пациент ложится на транспортер лицом вверх. Для повышения качества изображений необходимо соблюдать неподвижность на протяжении всего сеанса. Смена положения тела приводит к искажению картины, появлению артефактов на снимках.
Стол с пациентом перемещается внутри кольца томографа. Сканирующие элементы движутся по кругу, делая за полный оборот несколько снимков. Процедура получила название мультиспиральной компьютерной томографии. МСКТ обеспечивает:
снижение лучевой нагрузки;
сокращение времени сканирования;
повышение качества изображений.
В результате получают фотографии аксиальных срезов, с помощью которых достраивают сагиттальную и фронтальную проекции. Для уточнения локализации патологического очага и оценки взаимного расположения анатомических структур средостения реконструируют 3D-модель рассматриваемой зоны.
Вирусная (ковидная) пневмония на томограмме
КТ средостения и легких занимает от 5 до 10 минут. При использовании контрастного усиления продолжительность диагностической процедуры увеличивается. Инъекцию делают после серии нативных снимков. Сканирование приостанавливают, через внутривенный катетер пациенту вводят «окрашивающий» раствор. В течение 10-15 минут препарат заполняет просвет сосудов грудной полости, после чего сканирование продолжают.
КТ средостения с контрастом занимает не более получаса. Через 1-2 дня происходит полное очищение организма от следов йодсодержащего раствора.
Как подготовиться к КТ средостения?
Перед КТ необходимо заполнить бумаги, снять украшения и аксессуары из железа, можно переодеться в удобный костюм или пижаму.
Нативная процедура не требует специальной подготовки. При наличии противопоказаний необходимо предупредить специалиста. Женщины, подозревающие беременность, проходят дополнительное обследование. При подтверждении гестации врач подберет альтернативный способ инструментальной диагностики.
КТ средостения с контрастом требует более тщательных подготовительных мер. Пациент сдает кровь на креатинин. Анализ должен быть свежим, давностью не более 7 дней. Некоторые клиники проводят экспресс-тестирование перед процедурой. Повышенное содержание креатинина свидетельствует о нарушении функциональности почек.
Больные сахарным диабетом до КТ средостения и легких с контрастом проходят консультацию у эндокринолога. При лечении Метформином препарат нужно отменить за 72 часа до процедуры. При необходимости пациенту на период обследования назначают аналогичное гипогликемическое средство.
При заболеваниях щитовидной железы с признаками гипертиреоза может потребоваться анализ на гормоны. Решение о необходимости данного обследования принимает врач-эндокринолог.
Диагностический центр «Магнит» проводит КТ средостения и легких с использованием современного 16-срезового томографа фирмы Siemens.
Трехмерная реконструкция грудной клетки
Клиника дает возможность перед сканированием сделать экспресс-тест на уровень креатинина. Запись на диагностическую процедуру по телефону +7 (812) 407-32-31 или с помощью формы обратной связи на сайте.