Грудничок давится слюной во сне
Почему ребенок давится слюной?

Может ли грудничок захлебнуться слюнями, когда спит: как избежать опасности
У детей до года часто отмечается повышенная активность слюнных желез. Это может быть вызвано разными причинами: от прорезывания зубов до острого респираторного заболевания. Главное – правильно определить причину такого состояния. В большинстве случаев эта проблема не требует лечения и проходит самостоятельно.
Слюни у малыша – распространенное явление
Причины усиления слюноотделения ночью
Если ребенок давится слюной во сне, следует переложить его из положения, лежа на спине, на бок или живот, тогда слизь не будет затекать в легкие, провоцируя кашель. Проблема усиливается ночью, потому что:
Не стоит считать это состояние патологией, у детей до года это нормально.
Чаще всего причина активного образования слюны – прорезывание зубов. Также объем выделяемой слизи резко увеличивается, когда ребенок болеет ОРЗ и ОРВИ. Когда наступает период выздоровления, это состояние проходит. Малыш начинает давиться слюной, потому что слизь изо рта постоянно попадет в горло, и грудничок не успевает ее выплевывать.
Самая вероятная причина возникновения проблемы – активное прорезывание зубов
Экстренная помощь при захлебывании слюной
Родители часто задумываются о том, может ли грудничок подавиться слюной, и почему это происходит. Это действительно возможно, если малыш спит в положении лежа на спине. Также спящий ребенок может поперхнуться, когда срыгивает. Чтобы этого не произошло, после кормления следует около 15 минут держать кроху в вертикальном положении и уже потом класть в кроватку.
Что делать, если температура у грудничка 38 градусов
Экстренная помощь может понадобиться, если:
В этих случаях родители должны действовать правильно, чтобы не навредить малышу.
Если грудничок подавился
Если родители видят, что ребенок слюной давится, нужно как можно скорее придать малышу вертикальное положение.
Младенца после шести месяцев, который умеет сидеть, можно усадить в подушки, чтобы он спал в таком положении; детей до двух-трех месяцев укладывают на живот.
Если малыш не может дышать, его нужно взять за ножки, перевернуть головой вниз и подержать в таком положении до тех пор, пока он ни выплюнет слизь или инородное тело. Это надо делать быстро.
Чего делать нельзя
Когда ребенок подавился и не может откашливаться, родителям нельзя нервничать, потому что волнение всегда мешает правильно действовать. Также нельзя резко хлопать малыша по спине – так можно протолкнуть слизь еще дальше в дыхательные пути.
Если малыш громко кричит, не стоит этому препятствовать – с криком он может самостоятельно избавиться от обилия слюны. При повышенном слюноотделении нельзя ограничивать кроху в жидкости, напротив, он должен пить как можно больше.
Кислых напитков (например, морса из клюквы) нужно избегать – они провоцируют излишнюю выработку слюны.
Внимание! Нельзя давать грудничку баранки или сушки вместо прорезывателя. Малыш может откусить небольшой кусок и подавиться. Все погремушки с мелкими деталями внутри, которые грудничок берет в рот, должны быть надежно закрыты.
Оказывать первую помощь нужно быстро и правильно
Когда нужна помощь врача
Кашель до рвоты у ребенка — что делать, если грудничка рвет
Если ребенок во сне захлебывается слюной из-за насморка, сопли стекают ему в горло и мешают спать. В этом случае следует обратиться к педиатру, чтобы он назначил противовирусные препараты и сосудосуживающие капли в нос. Также помощь медика нужна, если:
Обычно у грудного ребенка начинается период активного слюнотечения после шести месяцев, когда прорезываются первые молочные зубы. Однако в некоторых случаях это время начинается гораздо раньше – в три-четыре месяца. В этом случае необходимо прийти с грудничком к врачу, так как преждевременное появление зубов может указывать на рахит и другие заболевания.
Когда карапузу исполняется год, активность слюнных желез грудничка постепенно замедляется, но периодически возобновляется во время появления новых пар молочных зубов. В это время (до 2.5 лет) следует быть особенно внимательным к здоровью и самочувствию грудничка и следить, чтобы он не задохнулся от повышенного слюноотделения во сне.
Возможные последствия и осложнения
Что делать, если ребенок постоянно болеет
Ситуации, когда ребенок слюной захлебывается, чаще всего характерны для острых респираторных заболеваний и периода появления зубов. Осложнений обычно не бывает, поперхнуться или слегка захлебнуться может любой малыш, это не страшно.
Однако, если ребенок поперхнется слизью от насморка, при этом ему будет трудно дышать, самолечение или неправильное лечение может привести к бронхиту (пневмонии). В этом случае понадобится лечение антибиотиками. Если малыш начинает покашливать, к этому нужно отнестись внимательно.
Постоянное попадание слюны на подбородок у новорожденного может привести к раздражению кожи: покраснению, зуду, неприятным ощущениям.
В этом случае рекомендуется смазать пораженный участок любым увлажняющим детским кремом, содержащим пантенол. Также не стоит тереть раздраженную кожу полотенцем.
Если малыш начинает сильно слюнить, можно лишь осторожно промокать ее мягкими ватными дисками или салфеткой из микрофибры.
Повышенная активность слюнных желез – не болезнь, а нормальное физиологическое состояние
Мнение доктора Комаровского
Комаровский считает, что кашель из-за сильного слюноотделения чаще всего вызван появлением зубов, это состояние не требует лечения. Даже здоровый ребенок должен иногда кашлять, чтобы очистить носоглотку от слюны и слизи. Однако, если младенец начинает задыхаться, необходима срочная помощь врача, заниматься самолечением опасно.
Внимание! Если в период появления зубов температура поднимается выше 38,5 градусов, вероятнее всего, можно говорить о присоединении инфекции. Это бывает довольно часто, потому что в этот период детский организм становится особо уязвимым.
Организм ребенка отличается особой уязвимостью и повышенной восприимчивостью к лекарственным препаратам, поэтому категорически запрещается давать крохе какие-либо медикаменты без предварительного согласования с лечащим врачом. Дозировка должна соответствовать возрасту и (или) весу малыша.
Сонник — Ребенок
Ребенок приснится: ребенка уродить — богатство.
Когда снится ребенок полноватый — это заботы на добро; худенький, плаксивый — заботы на плохое.
Ребенка маленького видеть во сне — большие хлопоты.
Ребенок — напасть, ссора, хлопоты.
Ребенок на плечах (на коркошах) у мужчины — у беременной женщины родится мальчик, на плечах у женщины — родится девочка.
Сонник Ребенок подавился приснилось, к чему снится во сне Ребенок подавился? Для выбора толкования сна введите ключевое слово из вашего сновидения в поисковую форму или нажмите на начальную букву характеризующего сон образа (если вы хотите получить онлайн толкование снов на букву бесплатно по алфавиту).
Сейчас вы можете узнать, что означает видеть во сне Ребенок подавился, прочитав ниже бесплатно толкования снов из лучших онлайн сонников Дома Солнца!
Ребенок давится слюной и кашляет
» Статьи » Ребенок давится слюной и кашляет
Часто при странностях в поведении своего крохи молодые мамы ищут ответы в интернете или у подруг. Как и в ситуации, если ребенок давится слюной или соплями. Вместо похода к педиатру или ЛОРу мамочки занимаются самолечением. Этого делать нельзя. Давайте разберемся, в чем причина такого положения и как действовать?
Если ребенок во сне давиться слюной или соплями, необходимо обязательно обратиться за помощью к педиатру.
Особенности
Еще в утробе мамы у малыша начинают работать слюнные железы и вырабатывается слюна. К трем месяцам у грудничка количество вырабатываемой слюны увеличивается, и он, не успевая ее глотать, может захлебываться и кашлять. Родителям не стоит паниковать, если такая ситуация не вызывает у крохи дискомфорт.
Слюна в этом возрасте играет роль дезинфектора. Ведь новорожденный начинает познавать мир, и все предметы, что попадают ему в руки, тянет в рот.
Конечно, родители не смогут продезинфицировать все вокруг. Но в действие вступает слюна. Вторая ее функция – обезболивание.
Когда у крохи режутся зубки и опухают десны, она помогает легче пережить этот процесс, вот почему вырабатывается в большом количестве.
Обильное выделение слюны и соплей обычно наблюдается во время прорезывания зубов.
Прорезывание первых зубов у грудничка дополнительно сопровождается появлением слизистых выделений из носа. Некоторые мамы связывают возникновение насморка с вирусной инфекцией и начинают пичкать ребенка всякими лекарствами. Перечислим факторы, которые влекут выделение большого количества соплей.
Повышенное количество отделяемого природного секрета может привести к тому, что ребенок будет захлебываться и кашлять.
Причины
Если количество выделяемой слюны не мешает грудничку, то родителям не стоит волноваться. Но когда малыш простужен, и сопли из носа вместе со слюной спускаются к мокроте в легких, возникает закупорка дыхательных путей. Кроха в силу своего возраста не способен откашляться и просто задыхается.
Когда ребенок лежит или спит, родителям стоит тщательно следить за его состоянием, особенно ночью. Ведь тогда прохождение выделений затрудняется, и малыш может подавиться.
Вот почему контроль очень важен.
Захлебываться слюной грудничок может при наличии патологии. Когда при сосании груди или бутылочки к еде добавляется слюна, малыш просто не способен сразу все проглотить. Это обычно проходит до 3 лет. В старшем возрасте стоит проконсультироваться с педиатром.
В период прорезывания зубов слизь из носика стекает по задней стенке горла и обычно провоцирует кашель. Важно контролировать ребенка в это время, чтобы не пропустить вирусные заболевания и исключить появление осложнений.
Чрезмерное образование соплей и слюны может говорить о наличии патологии.
Действия
Чтобы новорожденный не давился излишками слюны во сне, можно подкладывать под спинку одеяло, свернутое валиком, или использовать анатомическую подушку. Такой подход исключит возможность переворота на спину и предотвратит затекание слюны в дыхательные пути. Этот подход можно использовать ночью.
При появлении соплей, тяжелом дыхании и «хрюканье» малыша необходимо определить этиологию заболевания. Только педиатр может выяснить причину и назначить лечение. При появлении слизистых выделений «на зубы» терапия препаратами не требуется. Нужно только облегчить крохе дыхание, помочь избавиться от соплей.
Первая помощь
Что делать, если все-таки ребенок подавился слюной и начал захлебываться:
Способы освобождения дыхательных путей ребенка от излишков слюны и соплей.
После таких процедур дать крохе откашляться. Дыхание должно выровняться, а хрипы уйти.
Если ребенок захлебывается и давится соплями:
Начинаем процесс очищения:
В любом случае ваши действия приведут к слезам и крикам малыша. Не стоит останавливать проведение процедуры, ведь наличие большого количества соплей в носовой полости может спровоцировать осложнения.
Если слизь очень вязкая и достать ее не удалось, то правильное решение – поход к ЛОРу.
Резюме
Здоровье ребенка — прежде всего. Если слюна, что выделяется, или сопли мешают малышу дышать, он начинает захлебываться и кашлять, нужно выявить причину их появления и действовать. Для родителей главное не навредить крохе, а любые процедуры проводить только после согласования с лечащим педиатром.
Сонник — Задыхаться
Многие люди, страдающие апноэ, задыхаются во сне. Во время глубокого сна мышцы языка расслабляются, и он западает, закрывая доступ воздуха, что ведет к затруднению я прекращению нормального дыхания, но следует отметить, что людям, страдающим апноэ, сны об удушье снятся не чаще, чем остальным.
Что делать, если ребенок давится слюной во сне
У детей до года часто отмечается повышенная активность слюнных желез. Это может быть вызвано разными причинами: от прорезывания зубов до острого респираторного заболевания. Главное – правильно определить причину такого состояния. В большинстве случаев эта проблема не требует лечения и проходит самостоятельно.
Слюни у малыша – распространенное явление
Причины усиления слюноотделения ночью
Если ребенок давится слюной во сне, следует переложить его из положения, лежа на спине, на бок или живот, тогда слизь не будет затекать в легкие, провоцируя кашель. Проблема усиливается ночью, потому что:
Не стоит считать это состояние патологией, у детей до года это нормально.
Чаще всего причина активного образования слюны – прорезывание зубов. Также объем выделяемой слизи резко увеличивается, когда ребенок болеет ОРЗ и ОРВИ. Когда наступает период выздоровления, это состояние проходит. Малыш начинает давиться слюной, потому что слизь изо рта постоянно попадет в горло, и грудничок не успевает ее выплевывать.
Самая вероятная причина возникновения проблемы – активное прорезывание зубов
Экстренная помощь при захлебывании слюной
Родители часто задумываются о том, может ли грудничок подавиться слюной, и почему это происходит. Это действительно возможно, если малыш спит в положении лежа на спине. Также спящий ребенок может поперхнуться, когда срыгивает. Чтобы этого не произошло, после кормления следует около 15 минут держать кроху в вертикальном положении и уже потом класть в кроватку.
Экстренная помощь может понадобиться, если:
В этих случаях родители должны действовать правильно, чтобы не навредить малышу.
Если грудничок подавился
Если родители видят, что ребенок слюной давится, нужно как можно скорее придать малышу вертикальное положение. Младенца после шести месяцев, который умеет сидеть, можно усадить в подушки, чтобы он спал в таком положении; детей до двух-трех месяцев укладывают на живот. Если малыш не может дышать, его нужно взять за ножки, перевернуть головой вниз и подержать в таком положении до тех пор, пока он ни выплюнет слизь или инородное тело. Это надо делать быстро.
Чего делать нельзя
Когда ребенок подавился и не может откашливаться, родителям нельзя нервничать, потому что волнение всегда мешает правильно действовать. Также нельзя резко хлопать малыша по спине – так можно протолкнуть слизь еще дальше в дыхательные пути. Если малыш громко кричит, не стоит этому препятствовать – с криком он может самостоятельно избавиться от обилия слюны. При повышенном слюноотделении нельзя ограничивать кроху в жидкости, напротив, он должен пить как можно больше. Кислых напитков (например, морса из клюквы) нужно избегать – они провоцируют излишнюю выработку слюны.
Внимание! Нельзя давать грудничку баранки или сушки вместо прорезывателя. Малыш может откусить небольшой кусок и подавиться. Все погремушки с мелкими деталями внутри, которые грудничок берет в рот, должны быть надежно закрыты.
Оказывать первую помощь нужно быстро и правильно
Когда нужна помощь врача
Если ребенок во сне захлебывается слюной из-за насморка, сопли стекают ему в горло и мешают спать. В этом случае следует обратиться к педиатру, чтобы он назначил противовирусные препараты и сосудосуживающие капли в нос. Также помощь медика нужна, если:
Обычно у грудного ребенка начинается период активного слюнотечения после шести месяцев, когда прорезываются первые молочные зубы. Однако в некоторых случаях это время начинается гораздо раньше – в три-четыре месяца. В этом случае необходимо прийти с грудничком к врачу, так как преждевременное появление зубов может указывать на рахит и другие заболевания.
Когда карапузу исполняется год, активность слюнных желез грудничка постепенно замедляется, но периодически возобновляется во время появления новых пар молочных зубов. В это время (до 2.5 лет) следует быть особенно внимательным к здоровью и самочувствию грудничка и следить, чтобы он не задохнулся от повышенного слюноотделения во сне.
Возможные последствия и осложнения
Ситуации, когда ребенок слюной захлебывается, чаще всего характерны для острых респираторных заболеваний и периода появления зубов. Осложнений обычно не бывает, поперхнуться или слегка захлебнуться может любой малыш, это не страшно.
Однако, если ребенок поперхнется слизью от насморка, при этом ему будет трудно дышать, самолечение или неправильное лечение может привести к бронхиту (пневмонии). В этом случае понадобится лечение антибиотиками. Если малыш начинает покашливать, к этому нужно отнестись внимательно.
Постоянное попадание слюны на подбородок у новорожденного может привести к раздражению кожи: покраснению, зуду, неприятным ощущениям. В этом случае рекомендуется смазать пораженный участок любым увлажняющим детским кремом, содержащим пантенол. Также не стоит тереть раздраженную кожу полотенцем. Если малыш начинает сильно слюнить, можно лишь осторожно промокать ее мягкими ватными дисками или салфеткой из микрофибры.
Повышенная активность слюнных желез – не болезнь, а нормальное физиологическое состояние
Мнение доктора Комаровского
Комаровский считает, что кашель из-за сильного слюноотделения чаще всего вызван появлением зубов, это состояние не требует лечения. Даже здоровый ребенок должен иногда кашлять, чтобы очистить носоглотку от слюны и слизи. Однако, если младенец начинает задыхаться, необходима срочная помощь врача, заниматься самолечением опасно.
Внимание! Если в период появления зубов температура поднимается выше 38,5 градусов, вероятнее всего, можно говорить о присоединении инфекции. Это бывает довольно часто, потому что в этот период детский организм становится особо уязвимым.
Организм ребенка отличается особой уязвимостью и повышенной восприимчивостью к лекарственным препаратам, поэтому категорически запрещается давать крохе какие-либо медикаменты без предварительного согласования с лечащим врачом. Дозировка должна соответствовать возрасту и (или) весу малыша.
Видео
Почему ребенок давится слюной или соплями и что делать в таком случае
Часто при странностях в поведении своего крохи молодые мамы ищут ответы в интернете или у подруг. Как и в ситуации, если ребенок давится слюной или соплями. Вместо похода к педиатру или ЛОРу мамочки занимаются самолечением. Этого делать нельзя. Давайте разберемся, в чем причина такого положения и как действовать?
Если ребенок во сне давиться слюной или соплями, необходимо обязательно обратиться за помощью к педиатру.
Особенности
Еще в утробе мамы у малыша начинают работать слюнные железы и вырабатывается слюна. К трем месяцам у грудничка количество вырабатываемой слюны увеличивается, и он, не успевая ее глотать, может захлебываться и кашлять. Родителям не стоит паниковать, если такая ситуация не вызывает у крохи дискомфорт.
Слюна в этом возрасте играет роль дезинфектора. Ведь новорожденный начинает познавать мир, и все предметы, что попадают ему в руки, тянет в рот. Конечно, родители не смогут продезинфицировать все вокруг. Но в действие вступает слюна. Вторая ее функция – обезболивание. Когда у крохи режутся зубки и опухают десны, она помогает легче пережить этот процесс, вот почему вырабатывается в большом количестве.
Обильное выделение слюны и соплей обычно наблюдается во время прорезывания зубов.
Прорезывание первых зубов у грудничка дополнительно сопровождается появлением слизистых выделений из носа. Некоторые мамы связывают возникновение насморка с вирусной инфекцией и начинают пичкать ребенка всякими лекарствами. Перечислим факторы, которые влекут выделение большого количества соплей.
Повышенное количество отделяемого природного секрета может привести к тому, что ребенок будет захлебываться и кашлять.
Причины
Если количество выделяемой слюны не мешает грудничку, то родителям не стоит волноваться. Но когда малыш простужен, и сопли из носа вместе со слюной спускаются к мокроте в легких, возникает закупорка дыхательных путей. Кроха в силу своего возраста не способен откашляться и просто задыхается.
Вот почему контроль очень важен.
Захлебываться слюной грудничок может при наличии патологии. Когда при сосании груди или бутылочки к еде добавляется слюна, малыш просто не способен сразу все проглотить. Это обычно проходит до 3 лет. В старшем возрасте стоит проконсультироваться с педиатром.
В период прорезывания зубов слизь из носика стекает по задней стенке горла и обычно провоцирует кашель. Важно контролировать ребенка в это время, чтобы не пропустить вирусные заболевания и исключить появление осложнений.
Чрезмерное образование соплей и слюны может говорить о наличии патологии.
Действия
Чтобы новорожденный не давился излишками слюны во сне, можно подкладывать под спинку одеяло, свернутое валиком, или использовать анатомическую подушку. Такой подход исключит возможность переворота на спину и предотвратит затекание слюны в дыхательные пути. Этот подход можно использовать ночью.
При появлении соплей, тяжелом дыхании и «хрюканье» малыша необходимо определить этиологию заболевания. Только педиатр может выяснить причину и назначить лечение. При появлении слизистых выделений «на зубы» терапия препаратами не требуется. Нужно только облегчить крохе дыхание, помочь избавиться от соплей.
Первая помощь
Что делать, если все-таки ребенок подавился слюной и начал захлебываться:
Способы освобождения дыхательных путей ребенка от излишков слюны и соплей.
После таких процедур дать крохе откашляться. Дыхание должно выровняться, а хрипы уйти.
Если ребенок захлебывается и давится соплями:
Начинаем процесс очищения:
В любом случае ваши действия приведут к слезам и крикам малыша. Не стоит останавливать проведение процедуры, ведь наличие большого количества соплей в носовой полости может спровоцировать осложнения.
Если слизь очень вязкая и достать ее не удалось, то правильное решение – поход к ЛОРу.
Резюме
Здоровье ребенка — прежде всего. Если слюна, что выделяется, или сопли мешают малышу дышать, он начинает захлебываться и кашлять, нужно выявить причину их появления и действовать. Для родителей главное не навредить крохе, а любые процедуры проводить только после согласования с лечащим педиатром.
СТРИДОР у новорожденных и детей первого года жизни
Стридор — это грубый различного тона звук, вызванный турбулентным воздушным потоком при прохождении через суженный участок дыхательных путей [36].
Стридор — это грубый различного тона звук, вызванный турбулентным воздушным потоком при прохождении через суженный участок дыхательных путей [36]. Стридор у новорожденных и грудных детей — это патология, которая является симптомом дыхательной обструкции [7]. Стридор может быть симптомом угрожающих жизни заболеваний. Наиболее важными характеристиками стридора являются его громкость, высота и фаза дыхания, на которой он появляется.
Громкий стридор обычно является симптомом выраженного сужения дыхательных путей. В случае прогрессивно усиливающегося стридора внезапно ослабевший звук может быть признаком усилившейся обструкции, ослабления дыхательных движений и возникновения коллапса дыхательных путей [28].
Высоко звучащий стридор обычно вызван обструкцией на уровне голосовых складок [26], низко — патологией выше голосовых складок (гортанная часть глотки, верхний отдел гортани). Стридор средней высоты чаще является симптомом обструкции ниже голосовых складок [41].
Наиболее важным признаком, позволяющим заподозрить уровень поражения, является фаза дыхания, на которой стридор слышен лучше всего. По этому признаку стридор может быть разделен на три типа: инспираторный, экспираторный и двухфазный. Инспираторный стридор обычно вызывается поражением, локализующимся выше голосовых складок, и продуцируется коллапсом мягких тканей при отрицательном давлении во время вдоха [22]. Двухфазный стридор обычно высокий по тону. Он вызван поражением на уровне голосовых складок или подскладкового отдела [16, 18]. Экспираторный стридор чаще возникает при поражении нижних отделов дыхательных путей [42].
Анамнез очень важен для диагностики заболевания. Ключевыми анамнестическими данными являются причины и длительность интубации (если она ранее производилась) в неонатальный период. Другие анамнестические признаки включают возраст на момент появления стридора, длительность стридора, ассоциацию с плачем или кормлением, с положением ребенка; наличие других сопутствующих симптомов, таких как пароксизмы кашля, аспирация или срыгивание [40, 41].
При осмотре ребенка следует оценить его общее состояние, частоту дыхательных движений и сердечных сокращений, цвет кожи. Кроме того, следует обратить внимание на возможные аномалии строения головы, участие дополнительных мышц в акте дыхания, втяжение уступчивых мест грудной клетки и другие признаки, исключить возможное инфекционное заболевание [36].
При состоянии ребенка, не требующем немедленного вмешательства, следует произвести рентгенографию гортани и мягких тканей шеи в передней и боковой проекции, грудной клетки, а также рентгеноскопию пищевода с водорастворимым рентгеноконтрастным веществом. Кроме того, могут быть полезны ультразвуковое исследование гортани, компьютерная томография, ядерно-магнитный резонанс [12, 30].
Наиболее информативным методом диагностики заболевания, проявляющегося врожденным стридором, является эндоскопическое исследование: фиброскопия; прямая ларингоскопия под наркозом, желательно — с использованием микроскопа; трахеобронхо- и эзофагоскопия [11, 36]. При этом необходимо учитывать возможность аномального строения нескольких отделов дыхательных путей [23, 25].
 |
| Рисунок 1. Эндофотография гортани. Мягкий, западающий в просвет дыхательных путей надгортанник |
Ларингомаляция — наиболее распространенная причина стридора [16, 30]. Анатомически можно выделить следующие формы ларингомаляции: за счет западания в просвет гортани мягкого надгортанника (рис. 1); за счет черпаловидных хрящей, при вдохе подтягивающихся кверху или подтянутых кверху изначально, за счет укороченной черпалонадгортанной складки (рис. 2); смешанная форма, когда в просвет дыхательных путей западают и надгортанник, и черпаловидные хрящи. Ларингомаляция обычно протекает
 |
| Рисунок 2. Эндофотография гортани. Западающие в просвет гортани черпаловидные хрящи |
«доброкачественно» и самопроизвольно исчезает, обычно к 1,5 — 2 годам жизни. Мальчики страдают в два раза чаще девочек. Стридор обычно появляется с рождения, но в некоторых случаях возникает только со второго месяца жизни. Симптомы могут быть преходящими и усиливаться при положении ребенка на спине или во время крика и возбуждения. Тяжесть заболевания может быть различной. У большинства детей отмечается только шумное, звучное дыхание, но в ряде случаев ларингомаляция вызывает явления стеноза гортани, требующие интубации и даже трахеотомии. В тяжелых случаях прибегают к оперативному лечению, обычно при помощи лазера — к нанесению надрезов на надгортаннике, рассечению черпалонадгортанных складок или удалению части черпаловидных хрящей.
Паралич голосовых складок — вторая по частоте причина врожденного стридора [39, 41]. Обычно его обнаруживают у детей с другими врожденными аномалиями или с поражением ЦНС [29]. Часто причина паралича остается невыясненной, и такой вид паралича считается идиопатическим. В случае идиопатического паралича (возможной причиной которого является родовая травма) часто
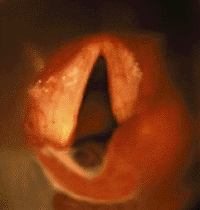 |
| Рисунок 3. Эндофотография гортани. Паралич правой черпаловидной складки |
возникает спонтанное излечение. В других случаях причиной могут быть кровоизлияния в желудочки мозга, менингоэнцефалоцеле, гидроцефалия, перинатальная энцефалопатия и другие заболевания [29]. Кроме того, можно выделить ятрогению (например, при повреждении возвратного гортанного нерва) как причину развития паралича голосовых складок.
Двусторонний паралич вызывает высокотональный стридор и афонию. Около половины детей с двусторонним параличем нуждаются в трахеотомии [22, 26, 39].
При одностороннем параличе (рис. 3) обычно отмечают слабый крик, голос с возрастом постепенно улучшается. Дыхательная функция при одностороннем параличе обычно не страдает [28].
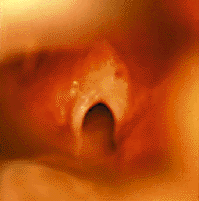 |
| Рисунок 4. Эндофотография гортани. Врожденная рубцовая мембрана гортани |
Врожденные рубцовая мембрана (рис. 4) и подскладковый стеноз развиваются в результате неполного разделения зародышевой мезенхимы между двумя стенками формирующейся гортани [33]. Значительно чаще обнаруживают приобретенные рубцовые стенозы (рис. 5), обычно развивающиеся в результате продленной чрезгортанной назотрахеальной интубации. Тяжесть заболевания зависит от степени поражения: небольшая рубцовая мембрана, локализующаяся только в области передней комиссуры, клинически проявляется лишь изменением голоса («петушиный крик»); полная атрезия гортани совместима с жизнью только теоретически [30].
 |
| Рисунок 5. Эндофотография гортани. Приобретенный подскладковый стеноз (точечный просвет дыхательных путей) |
Ведущими клиническими симптомами заболевания являются явления обструкции верхних дыхательных путей, такие как двухфазный стридор, тахипноэ, цианоз, беспокойство, раздувание крыльев носа при дыхании, участие в акте дыхания вспомогательной мускулатуры и др. При локализации мембраны в области голосовых складок отмечаются нарушения голоса вплоть до афонии.
Ведущий метод диагностики — эндоскопия [30], хотя косвенно помогает рентгенография гортани и трахеи в передней и боковой проекции.
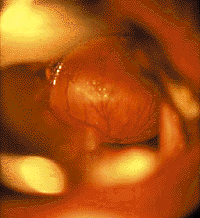 |
| Рисунок 6. Эндофотография гортани. Киста язычной поверхности надгортанника |
Лечение обусловлено выраженностью симптомов. Только дети с небольшой переднекомиссуральной синехией могут быть оставлены под наблюдением без оперативного лечения; больные с мембраной средних размеров, вызывающей нарушение дыхания, требуют оперативного лечения (чаще — лазерная деструкция) в период новорожденности. Дети с выраженной мембраной обычно нуждаются в трахеотомии в период новорожденности с последующей операцией (при помощи лазера или наружным доступом) в более старшем возрасте [17, 38].
 |
| Рисунок 7. Эндофотография гортани. Киста правой голосовой складки |
В ряде случаев врожденный подскладковый стеноз сопровождается другими врожденными поражениями [34]. При выборе тактики лечения необходимо учитывать, что дыхание может улучшаться с ростом гортани.
Кисты гортани. Стридор возникает при росте кисты в просвет дыхательных путей или сдавлении мягких тканей гортани. Кроме того, при локализации на гортанной и особенно на язычной поверхности надгортанника (рис. 6) они могут вызывать дисфагические явления [20, 30].
Локализация кист может быть разнообразной — надгортанник, надскладковая область, черпалонадгортанные складки, подскладковый отдел. Часто кисты развиваются у детей с интубацией в анамнезе, и в таких случаях могут быть множественными. Небольшие кисты голосовых складок (рис. 7) клинически проявляются только охриплостью. При зеркальной ларингоскопии, особенно если подслизистая киста локализуется на границе передней и средней трети голосовой складки, ее ошибочно диагностируют как «певческий» узелок. В этом случае правильный диагноз можно установить только при осмотре гортани под наркозом с применением оптики.
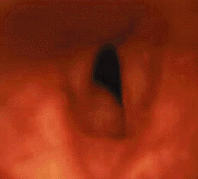 |
| Рисунок 8. Эндофотография гортани. Подскладковая гемангиома под левой голосовой складкой |
Для лечения используют аспирацию содержимого кисты с последующим иссечением ее стенок микроинструментами или СО2-лазером [6, 8, 30].
Кисты часто рецидивируют. В некоторых случаях требуются операции наружным доступом для иссечения больших множественных рецидивирующих кист [31].
Подскладковая гемангиома (рис. 8) угрожает жизни ребенка. По данным зарубежной литературы, средняя летальность от этого заболевания составляет 8,5% [43]. В большинстве случаев подскладковая гемангиома имеется с рождения и подвергается росту в течение первых месяцев жизни. Стридор обычно появляется на 2-3 месяце жизни, первые симптомы заболевания обычно ошибочно диагностируют как круп [27]. В трех наших наблюдениях дыхательный стеноз развился в первые сутки после криодеструкции гемангиом кожи. Стридор обычно двухфазный, голос может быть не изменен. Более половины детей имеют гемангиомы кожи. Как и при гемангиомах кожи, девочки страдают втрое чаще мальчиков [9]. Тяжесть заболевания зависит от размера гемангиомы, в случае присоединения ОРВИ или при беспокойстве дыхание может ухудшаться.
Ведущий метод диагностики — эндоскопия. Обычно обнаруживают мягкотканное выбухание розового или красного цвета под голосовой складкой (чаще — под левой) [5]. Если ребенок был ранее интубирован в связи с дыхательным стенозом, гемангиома может быть не диагностирована при осмотре дыхательных путей сразу после экстубации.
Для лечения используется СО2-лазерная деструкция гемангиомы с последующей гормональной терапией [6, 24]. В случае прорастания в гортань гемангиомы передней поверхности шеи необходима трахеотомия с последующей близкофокусной рентгенотерапией или лечением кортикостероидами [2].
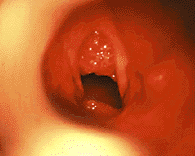 |
| Рисунок 9. Эндофотография гортани. Ювенильный респираторный папилломатоз |
Ювенильный респираторный папилломатоз (ЮРП) (рис. 9) — наиболее часто встречающаяся опухоль верхних дыхательных путей у детей. Этиологическим фактором папилломатоза является вирус папилломы человека, чаще — 6 и 11 типа [3]. Хотя у подавляющего большинства больных первые симптомы заболевания развиваются на 2 — 3 году жизни, в ряде случаев можно говорить о врожденном папилломатозе гортани, когда первые симптомы заболевания отмечают с момента рождения [1].
Начальным симптомом заболевания обычно является охриплость, постепенно переходящая в афонию. В дальнейшем, по мере роста папиллом и сужения просвета голосовой щели (обтурирующая форма), возникает прогрессирующий стеноз гортани, проявляющийся как инспираторный или двухфазный стридор [10].
Наиболее частой первичной локализацией папиллом гортани является область комиссуры и передней трети голосовых складок. На более поздних этапах заболевания папилломы могут поражать все отделы гортани, а также выходить за ее пределы. Папилломы обычно имеют широкое основание, однако возможен рост конгломератов папиллом на небольшой ножке. По внешнему виду папилломы напоминают тутовую ягоду или кисть винограда. При микроларингоскопии поверхность папиллом обычно неровная мелкозернистая или мелкодольчатая, цвет — чаще бледно-розовый, иногда с сероватым оттенком. Тяжесть заболевания определяется скоростью роста папиллом и частотой рецидивирования [15].
Основным методом ликвидации стеноза у детей с ЮРП является хирургическое удаление папиллом при помощи микроинструментов и/или СО2-лазера. Однако только хирургическое лечение у большинства больных не предотвращает рецидива заболевания. В настоящее время наиболее патогенетически оправданным и перспективным является длительное непрерывное введение препаратов интерферона [13, 19, 21].
Трахеомаляция. Различают диффузную и локальную формы трахеомаляции, т. е. слабости стенки трахеи, связанной с патологической мягкостью ее хрящевого каркаса. Клинически заболевание проявляется экспираторным стридором. При эндоскопии обнаруживают резкое сужение на выдохе просвета трахеи, которая может принимать различную форму. Симптомы заболевания часто спонтанно исчезают на 2 — 3 году жизни [32]. При выраженных дыхательных нарушениях может потребоваться трахеотомия [41].
 |
| Рисунок 10. Эндофотография трахеи. Врожденный рубцовый стеноз |
Врожденный стеноз трахеи (рис. 10) может иметь различную природу. Органические стенозы связаны с локальным дефектом хрящевых полуколец трахеи (недостаток или отсутствие хряща) или избыточным образованием хрящевой ткани, приводящим к формированию твердого хрящевого выпячивания в просвет трахеи [42].
Функциональные стенозы связаны с чрезмерной мягкостью хрящей и в этом случае являются локальной формой трахеомаляции. Экспираторный стридор обнаруживают обычно сразу после рождения. Стридор усиливается при беспокойстве или кормлении ребенка. Состояние больного обычно резко ухудшается во время ОРВИ, в некоторых случаях отмечают приступы удушья, ошибочно диагностируемые как круп. Для исключения сдавливания трахеи извне необходимо рентгеноконтрастное исследование пищевода. Основной способ диагностики — эндоскопический. Стенозы трахеи, особенно на почве трахеомаляции, имеют благоприятный прогноз, в большинстве случаев спонтанно излечиваются.
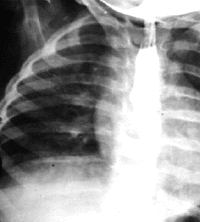 |
| Рисунок 11. Рентгенограмма органов грудной клетки. Сдавление пищевода аномально расположенным сосудом |
Сосудистое кольцо. Аномальная конфигурация больших сосудов может вызывать сдавление трахеи, обычно ее дистальных отделов. Кроме того, может сдавливаться также пищевод. Стридор усиливается при плаче или кормлении, а также при положении ребенка на спине. Часто отмечается срыгивание. Диагноз устанавливают при помощи рентгенографии пищевода с рентгеноконтрастным препаратом (рис. 11) и аортографии. Чаще всего встречается удвоение дуги аорты, добавочная левая легочная артерия [14, 37].
При эндоскопии можно обнаружить выбухание и, в ряде случаев, пульсацию передней стенки трахеи. Лечение — хирургическое.
Ларинготрахеопищеводная щель — редкий врожденный дефект развития. На большом протяжении дыхательные пути сообщаются с пищеводом. Причиной этого порока является незаращение дорсальной части перстневидного хряща. Это заболевание клинически проявляется средней громкости двухфазным стридором и эпизодами аспирации. У детей с этим пороком часто отмечают повторные пневмонии. Типичными являются пароксизмы кашля и цианоз. Голос тихий. Приблизительно у 20% детей имеется также трахеопищеводная фистула с характерной локализацией в дистальном отделе трахеи [35]. Для установления диагноза, кроме эндоскопии, требуется рентгеноскопия органов грудной клетки с контрастом. Для лечения необходима не только трахеотомия, но и наложение гастростомы для кормления ребенка.
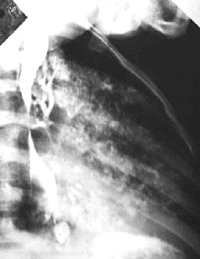 |
| Рисунок 12. Рентгенограмма органов грудной клетки. Затекание рентгеноконтрастного вещества через трахеопищеводный свищ из пищевода в трахеобронхиальное дерево |
Трахеопищеводный свищ (рис. 12) проявляется при первом же кормлении ребенка тяжелыми приступами удушья, кашля и цианоза [41]. В основе порока лежит неполное развитие трахеопищеводной стенки. Часто этот порок сочетается с атрезией пищевода. В дальнейшем быстро присоединяется тяжелая аспирационная пневмония. Лечение только хирургическое, результаты часто зависят от срока операции. Прогноз тем более благоприятен, чем раньше предпринято вмешательство.
Учитывая то, что пороки развития гортани и трахеи являются проявлением эмбриопатий, у больных с врожденной патологией этих органов весьма вероятны проявления эмбриопатий со стороны других органов и систем. В клинической практике наибольшую сложность для установления нозологической формы заболевания представляют его синдромальные формы. В основу синдромального метода обследования положено то обстоятельство, что большинство дефектов развития могут быть изолированными или входить в состав известных синдромов или неуточненных комплексов множественных врожденных дефектов. Установление синдромологического диагноза влияет на следующие факторы: 1) проведение тщательной диагностики скрытых дефектов развития и функциональных отклонений в рамках установленного синдрома; 2) выполнение специфической предоперационной подготовки больного для предупреждения возможных осложнений во время хирургического вмешательства или в послеоперационном периоде; 3) тактику и результаты лечения, что выражается в ряде случаев в отказе от хирургических вмешательств, в том числе в изменении хирургической техники коррекции некоторых дефектов развития.
По нашим данным, синдромологический диагноз может быть установлен приблизительно у 25% больных [4]. Лишь у 8-10% детей врожденная патология гортани и трахеи имеет изолированную форму. Остальные больные с врожденными заболеваниями гортани и трахеи имеют иные пороки развития — центральной нервной, костно-мышечной, сердечно-сосудистой систем, аномалии развития ушных раковин, пороки развития лица, аномалии соединительной ткани, врожденные опухолевидные образования кожи и др. Сочетание пороков развития органов нескольких систем, не индуцируемых друг другом, у этой группы больных можно расценивать как множественные неуточненные врожденные пороки развития.







