Что такое неудовлетворительное эхо окно
ТКДГ сосудов головного мозга: показания и проведение транскраниальной допплерографии

Транскраниальная допплерография сосудов головного мозга: что это?
ТКДГ основывается на ультразвуковых волнах и эффекте Допплера. Волны ультразвука отражаются от движущихся эритроцитов и стенок сосудов, а при помощи специального датчика и программного обеспечения импульсы преобразуются в изображение, которое выводится на экран компьютера.
ТКДГ сосудов головного мозга позволит определить состояние магистральных артерий, на которые возложена функция снабжения головного мозга кислородом, а также других крупных артерий и сосудов. Благодаря этому, можно будет оценить состояние сосудов и определить скорость и интенсивность кровотока в них.
Показания к проведению транскраниальной допплерографии
Существует немало причин, по которым может понадобиться проходить допплерографию. Транскраниальная допплерография сосудов головного мозга может показать большое количество отклонений от нормы.
Мальформация сосудов
Является врожденным заболеванием, которое касается развития сосудистой системы. Проявляется в виде сплетений аномальных сосудов различной величины. Опасно тем, что может стать причиной субарахноидального кровоизлияния нетравматической природы. Помимо всего прочего, может развиваться синдром обкрадывания, а также мальформации могут начать сдавливать ткани головного мозга.
Нарушения кровообращения головного мозга
ТКДГ для осмотра сосудов головного мозга используется достаточно часто. Может понадобиться выявить причину, по которой появились проблемы с мозговым кровообращением. Они могут заключаться в образовании тромбов, петель и перегибов кровеносных сосудов. Часто причиной являются: образование сужений, аневризмы или эмболии.
Атеросклероз артерий шеи и головы
Заключается в поражении участков сосудов атеросклеротическими бляшками, которые либо существенно сужают просвет сосуда, либо же закупоривают его вовсе. В запущенных случаях лечение производится хирургическим путем. ТКДГ для осмотра сосудов используют по причине того, что она позволяет определить не только наличие бляшек, но и их размер и локализацию.
Дисциркуляторная энцефалопатия
Происходит при хронических болезнях сосудов головного мозга, которые медленно прогрессируют. Такая болезнь сочетает в себе когнитивные нарушения, сбои в эмоциональной и двигательной сфере.
Противопоказания к проведению ТКДГ
Стоит понимать, что представляет собой ТКДГ сосудов головного мозга, что это такое и для чего нужна. Важным ее преимуществом является отсутствие противопоказаний. Отсутствует лучевая нагрузка, методика является неинвазивной.
Подготовка к ТКДГ
Транскраниальную допплерографию сосудов головного мозга проходят без специальной подготовки. Однако накануне процедуры стоит исключить:
Методика проведения исследования
Какие сосуды можно изучить при помощи ТКДГ?
От того, каким будет положение акустического окна, будет зависеть перечень кровеносных сосудов, которые можно осмотреть. Окон всего три:
Исследование головного мозга методом ТКДГ при помощи темпорального окна позволит осмотреть внутреннюю сонную артерию, среднюю, переднюю и заднюю мозговые артерии. Предполагает осмотр через височную область.
Орбитальное окно – сканирование артерий через орбиты глазных яблок. Позволяет оценить состояние глазничной артерии и сифон внутренней сонной.
Субокципитальное окно предполагает УЗДГ через место соединения затылка с позвоночником. Осматривается базилярная артерия, а также внутричерепные сегменты позвоночных кровеносных сосудов.
Нейросонография и ТКДГ
Если вы не знаете, что это за обследование ТКДГ и нейросонография, то стоит понимать, что оно применимо к младенцам. Фактически, это УЗИ головного мозга ребенка, которое является полностью безопасным и позволяет увидеть ранние проявления различных отклонений.
Что показывает транскраниальная допплерография?
После того как вы узнали, что это такое – ТКДГ, стоит ознакомиться с данными, которые станут известны по итогу проведения процедуры. Учитываться будут:
Каждый из этих показателей может свидетельствовать о наличии или отсутствии болезней.
Скорость кровотока по артериям
Обследование ТКДГ может показать отклонение, которое заключается в ухудшении кровотока. Причиной может стать наличие тромбов или бляшек, а также иных проблем, которые можно выявить посредством дуплексного исследования.
Венозный отток из полости черепа
Причин такого явления может быть много, они могут заключаться в тяжелых черепно-мозговых травмах, возникновении опухолей, которые сдавливают сосуды и/или ткани головного мозга. Нередко отток возникает на фоне инсульта и его последствий, при уменьшении или недоразвитии сети кровеносных сосудов.
Степени развития коллатеральной сети сосудов мозга
Исследование ТКДГ может выявить недоразвитие сети кровеносных сосудов. Оно часто становится причиной проблем с кровоснабжением головного мозга. Все выявленные нарушения фиксируют в заключении.
Расшифровка результатов
Осмотр интракраниальных сосудов головы на ТКДГ и расшифровка результатов выполняются УЗИ-специалистом. Заключение составляют обычно до получаса, после чего отдают его вместе со снимками пациенту.
Эхокардиография (УЗИ сердца)
Синонимы: УЗИ сердца, эхокардиография, эхокардиоскопия, ЭХОКС, ЭХОКГ.
Обследование проводится врачом функциональной диагностики в амбулаторных или стационарных условиях в течение 15-30 минут, редко длительность доходит до 60 минут, но только в очень сложных случаях и совместно с консилиумом врачей.
Показания
Патологий, при которых необходимо провести эхокардиографию довольно много, и все они связаны так или иначе с дифференциальным диагнозом болезней сердца или аорты. К срочным показаниям для трансторакальной ЭХОКГ относятся:
Кроме того обязательно периодическое исследование сердца при его хронических заболеваниях и при наличии факторов риска:
Виды эхокардиографии
Ультразвуковое исследование сердца проводится разными способами:
Трансторакальная ЭХО-КГ
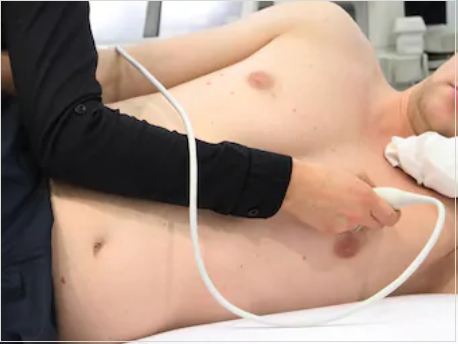
Фото: классическое положение тела при проведении обычного УЗИ сердца.
Через грудную клетку. Используются обычные ультразвуковые датчики небольшого размера, которые специалист прикладывает к коже. Это наиболее часто используемое в практике исследование из-за простоты самой процедуры и доступности оборудования.
После трансторакального обследования в покое осложнений не бывает.
Стресс-эхокардиография
Это специфическая методика процедуры позволяющая оценить работу сердца в условиях повышенной активности человека. Для этого в начале проводят обычное трансторакальное исследование, а потом дают физическую нагрузку (приседания, велотренажер) или проводят фармакологическую пробу для имитации повышения физической активности. Первый вариант более предпочтителен, поскольку более физиологичен и вероятность проявления какой-либо нежелательной реакции минимальна. Естественно рядом с пациентом необходимо присутствие врача-реаниматолога и кардиолога, которые смогут адекватно и своевременно отреагировать на острые ситуации (выраженный болевой синдром в области сердца, шок, потеря сознания, остановка сердца, аритмии и т.д.).
При исследовании с физической нагрузкой или фармакологической пробой могут появиться:
Перечисленные реакции возникают крайне редко и быстро купируются (излечиваются) при наличии рядом реаниматолога или кардиолога.
Черспищеводная ЭХО-КГ (ЧПЭХО)
Из-за большей инвазивности ЧПЭХО для его проведения существует ряд противопоказаний:
Во время ЧПЭХО осложнения также крайне редки и связаны в первую очередь с введением эндоскопа. К таковым относятся перфорация пищевода или повреждение его стенки и голосовых связок. Кроме того возможно появление аритмии.
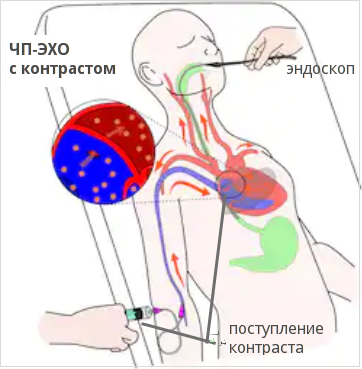
Фото: схема проведения чреспищеводного УЗИ с контрастом
ЭХО-КГ с контрастом (контрастное УЗИ сердца)
Также выделяют эхокардиографию с контрастированием правых камер сердца с использованием обычного физиологического раствора в качестве контрастного вещества и контрастное УЗИ всего сердца с помощью инновационного препарата SonoVue (Соновью). Этот препарат представляет собой микропузырьки с газообразным содержимым. Благодаря свойству ультразвука отражаться от границы сред с разной плотностью (наибольшая разница плотности на границе ткань-газ), контраст “светится”. Такая методика появилась сравнительно недавно и позволяет:
ЭХО-КС с контрастированием используется и при доступе через грудную клетку, и через пищевод.
УЗИ с контрастом обычно проводится для диагностики пороков сердца и для подтверждения разрыва миокарда.
Проведение эхокардиографии с контрастированием противопоказано при:
Осложнения при контрастировании ограничиваются локальными реакциями в месте введения препарата в вену или артерию и теоретически непереносимостью препарата. Основную опасность при исследовании с контрастированием представляет то, что его чаще проводят в совокупности с физической нагрузкой или фармакологической пробой, соответственно и осложнения те же.
Как проводится УЗИ сердца
Во время эхокардиоскопии доктор использует различные режимы УЗ аппарата:
Трансторакальное УЗИ
Положение больного по отношению к врачу может быть различное, все зависит от предпочтений последнего и обустройства кабинета. Пациент может быть повернут лицом или спиной к доктору, головой к аппарату или от него.
Специалист смазывает датчик УЗ-проводящим гелем для лучшего контакта с кожей, прикладывает его к левой части грудной клетки, визуализирует сердце, выводя стандартные позиции его для произведения измерений.
Чреспищеводное ЭХОКГ
Чреспищеводное ЭХО проводится строго натощак в кабинете УЗИ или функциональной диагностики. Берут согласие пациента на проведение исследования, объяснив перед этим всю его суть и ход событий. Горло орошают лидокаином с помощью спрея, просят удалить зубные протезы и лечь на кушетку на левый бок, согнув ноги в коленях и положив руки под щеку или на живот. В рот вставляется загубник, чтобы пациент не прикусил зонд. Затем врач вводит эндоскоп. В начале просит больного совершить глотательные движения для более легкого продвижения аппарата. Доведя до определенной позиции, врач начинает само обследование. Оно длится 10-20 минут.
ЭХОКГ с контрастом
Расшифровка результатов
Во время исследования врач оценивает линейные размеры и объемы камер сердца, локальную и общую (фракция выброса) сократимость и скорость кровотока через клапаны, в сосудах.
В заключении пациент может обнаружить следующие термины:
Что показывает ЭХОКГ
Структурная визуализация включает:
ЭХОКГ при сердечной недостаточности
ЭХОКГ при нарушениях ритма сердца
Важно! Тахикардия затрудняет проведение исследования и точность оценки полученных результатов.
Используется трансторакальная ЭХОКГ и ЧП ЭХОКГ.
ЭХОКГ для оценки состояния онкологических больных
Поражение сердца у онкологических больных:
Показания к специализированной эхокардиографии для определения кардиотоксичности:
Сравнительная характеристика ЭХОКГ с другими методами
Эхокардиография несмотря на свою огромную пользу остается все-таки субъективным методом. Врачами по-разному проводятся измерения и трактуются некоторые показатели. Порой одной ЭХО-КГ бывает недостаточно или провести ее невозможно в силу каких-либо причин. Тогда на помощь придут другие методики исследования сердца:
Эхокардиография является основным и самым доступным методом визуализации сердца, позволяющим поставить точный диагноз, своевременное лечение, а также оценить его эффективность. Несмотря на субъективность метода, при постоянном обучении, повышении квалификации, обмене опытом с коллегами специалист повышает свою грамотность в обследовании и сводит к минимуму возможность ошибок.
Эхокардиография не стоит на месте. Продолжаются попытки дополнить метод все новыми возможностями визуализации, некоторые из них позволяют максимально объективно проводить исследования и минимизировать различия толкования между разными специалистами.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Темпоральное окно
1. Темпоральное окно
Исследование через темпоральное окно является основным, открывая доступ к ПМА, СМА, ЗМА и ВСА, а также позволяет определить функцию передней соединительной и задней соединительной артерий.
Локация в височной области проводится через чешую височной кости. У молодых пациентов, как правило, можно получить достоверные сигналы в относительно большой области. У пациентов старшего возраста толщина костей или их плотность меняется настолько, что нередко едва возможно получить достоверные сигналы из-за уменьшения акустической проницаемости. Во всех случаях следует передвигать зонд медленно, мелкими шагами, обращая внимание на обеспечение хорошего ультразвукового контакта между датчиком и кожей, что обеспечивается нанесением достаточного количества ультразвукового геля не только на датчики, но и волосы и кожу пациента.
В этом случае для получения хорошего ультразвукового контакта понадобится только умеренное давление на зонд, поскольку избыточное давление приводит к нарушению ультразвукового контакта.
Темпоральные окна расположены над скуловой дугой. Приблизительное расположение дуги можно определить пальпацией. Часто оказывается необхо-димым поместить зонд нижним ободом на выпуклость над скуловой дугой, чтобы пропустить ультразвуковой пучок точно над верхним краем дуги. В очень ред-ких случаях окна располагаются над скуловой дугой на расстоянии больше 3 см.
Различают три положения темпорального окна:
Переднее окно (AW) расположено над проксимальной частью скуловой дуги.
Заднее окно (PW) расположено впереди уха. В некоторых случаях это окно лежит выше остальных.
Среднее окно (MW) расположено между AW и PW.
бычно, в случае AW зонд направлен наклонно и слегка кзади. В случае PW зонд расположен кпереди, чтобы ультразвуковой пучок достиг артерий виллизиева круга. При MW датчик располагается так, чтобы ультразвуковой пучок проходил перпендикулярно поверхности кожи.
В некоторых случаях для исследования используют все три, но типичным является использование только одного темпорального окна. Зондирование через PW является лучшим для пациентов старшего возраста. Необходимо исследовать все три области, чтобы выбрать лучшее из возможных окон.
Поиск акустического окна
После получения сигнала оптимальной силы и чистоты следует мысленно зафиксировать удачное положение датчика во избежание повторных манипуляций поиска оптимального окна.
* Глубина и угол зондирования.
* Направление кровотока (к датчику или от него).
* Реакция кровотока на компрессию ОСА.
Внутренняя сонная артерия
После того, как найдено оптимальное положение датчика, можно приступать к локации терминального отдела ВСА (точно дифференцировать уровни терминального отдела ВСА или ее сифона весьма затруднительно и, по сути, не столь важно).
Идентификацию проводят по следующим критериям:
2. Двунаправленный кровоток (в обоих направлениях) наблюдается примерно на той же глубине (при разделении потока крови) в области сифона или бифуркации ВСА (Рис 1.15).
Рис 1.15 Допплерограмма кровотока в сифоне ВСА.
3. Компрессия гомолатеральной ОСА приводит к ослаблению или редукции по-лученного сигнала.
4. Компрессия гомолатеральной ОСА приводит к изменению направления потока крови (инверсии сигнала).
5. Компрессия гомолатеральной ОСА приводит к редукции кровотока и вызывает компенсаторный кровоток из контралатеральной ВСА через ПСА.
Средняя мозговая артерия
СМА расположена латерально и немного cпереди, как продолжение внутри-черепного отдела ВСА. Локация через темпоральное окно достаточно точно соответствует абсолютному значению скорости кровотока в СМА (угол между вектором потока крови и направлением УЗ датчика приближается к нулю) (Рис 1.16, поз. A). Критериями для идентификации СМА являются:
1. Кровоток в МI сегменте СМА лоцируется на глубине 55-65 мм.
2. Направление кровотока к датчику (рис. 1.1.6.).
Рис. 1.16. Допплерограмма кровотока в МI сегменте СМА.
3. Сигнал отвечает редукцией или ослаблением при компрессии гомолатеральной ОСА (рис. 1.17).
Рис. 1.17 Допплерограмма кровотока в СМА с компрессией гомолатеральной ОСА.
1.1.5. Сравнительный анализ ультразвуковых допплеровских датчиков
Одним из принципов работы УЗ допплеровского прибора является пьезоэлектрический эффект. Именно благодаря этому эффекту возможно преобразование акустической в электрическую энергию и наоборот, и, таким образом, электрическая регистрация неэлектрических величин, таких как скорость кровотока.
Пьезоэлектрический эффект представляет собой явление, которое наблюдается в образцах некоторых анизотропных материалов и заключается в нарушении равновесного распределения электрических зарядов под действием механической деформации образца. Возможен и обратный пьезоэффект, состоящий в механической деформации среды под действием электрического поля. В настоящее время известно довольно много моно- и поликристаллических материалов, обладающих пьезоэлектрическими свойствами. Наиболее широкое применение находят монокристаллические, керамические и полупроводниковые пьезоэлектрики. Идеальным пьезоэлектрическим материалом для электроакустического преобразователя является такой материал, который обеспечивает низкий уровень шума, высокую эффективность преобразования и позволяет создать преобразователь с высокой добротностью. Обычно активный элемент ультразвукового датчика изготавливается из пьезокерамической керамики. Самым распространенным пьезокерамическим материалом является цирконат-титанат свинца (ЦТС). Также находят свое применение датчики из пластических материалов, например поливинилиденфторида (ПВДФ), имеющих, по сравнению с керамикой, более близкие мягким тканям человеческого организма характеристики, что более эффективно с точки зрения передачи акустической энергии через границу активный элемент – исследуемая среда. Также свое применение находят датчики, построенные на комбинации пластика и керамики, например, с керамическим передающим и пластиковым принимающим элементами.
Конструктивно разделяются датчики, работающие в непрерывно-волновом и импульсных режимах. Прием и излучение ультразвука для первого из них разнесены в пространстве, для второго – во времени. Таким образом, первый состоит из двух активных элементов, расположенных вплотную и под некоторым углом друг к другу, а второй имеет в своем составе только один, поочередно работающий то на прием, то на передачу (рис. 1.18).
Рис. 1.18 Непрерывно-волновой (а) и импульсный (б) УЗ допплеровские датчики
В следующей таблице приведены толщины пьезоэлементов УЗ датчиков для работы на частотах 2, 4, 8, 10, 16 и 20 МГц, изготовленных из ЦТС.
Таблица 2.1. Зависимость толщины пьезоэлемента от частоты излучаемого ультразвука.
| Частота, МГц | 2 | 4 | 8 | 10 | 16 | 20 |
| Толщина, мм | 1 | 0,5 | 0,25 | 0,2 | 0,125 | 0,1 |
Из данной таблицы видно, что на частотах свыше 10 МГц толщина активного элемента становится меньше 0.2 мм. Обработка материала такой толщины затруднена, из-за хрупкости образца. Электрические контакты, напыляемые на противоположные поверхности пьезокерамической пластины, из-за существования пор в объеме керамики могут образовывать электрические соединения друг с другом через эти поры, и такой преобразователь становится непригодным для работы.
9 вопросов кардиологу об открытом овальном окне сердца
Что скрывается за диагнозом «открытое овальное окно»? Таит ли данная аномалия угрозу для жизни? Какие причины ее вызывают? Насколько она распространена? Какого лечения требует? На эти и другие вопросы портала interfax.by ответила врач-кардиолог высшей квалификационной категории, внештатный городской специалист по кардиологии г. Гомеля Ирина Забиран.
1. Открытое овальное окно – это порок сердца?
– Нет, открытое овальное окно относят к малым аномалиям развития сердца. Все дети рождаются с отверстием между левым и правым предсердиями с наличием клапана. У здоровых доношенных детей при нормальных условиях развития открытое овальное окно обычно закрывается и перестает действовать в первые 12 месяцев жизни. Иногда процесс зарастания «окошка» затягивается до 2 лет. Бывают случаи, когда окно остается открытым до 5 лет и даже на протяжении всей жизни.
2. Насколько распространена данная аномалия?
– Распространенность ее достаточно высока. По статистике, открытое овальное окно сердца имеют 40-50% здоровых детей в возрасте до 5 лет и от 10 до 35% (по разным данным) взрослого населения.
3. Каковы причины незаращения овального окна?
– Как я уже отмечала, все дети рождаются с открытым овальным окном сердца. В большинстве случаев клапан закрывается плотно и полностью зарастает соединительной тканью – открытое овальное окно исчезает. Иногда отверстие закрывается частично или не зарастает вообще. И тогда при определенных условиях (например, при надсадном кашле, плаче, крике, напряжении передней брюшной стенки) происходит сброс крови из правой предсердной камеры в левую. Основная причина такой патологии – генетический фактор. Доказано, что незаращение клапанной заслонки сохраняется у людей с предрасположенностью к передающейся по наследству соединительнотканной дисплазии (нарушение развития соединительной ткани). О снижении прочности и образования коллагена в соединительной ткани также свидетельствует патологическая подвижность суставов, снижение эластичности кожи, пролапс («провисание») сердечных клапанов, миопия и др.

– воздействие неблагоприятной экологии, особенно в период беременности;
– прием во время беременности нестероидных противовоспалительных средств (эти лекарственные препараты вызывают снижение уровня простагландинов в крови, отвечающих за закрытие овального окна);
– прием алкоголя и курение во время беременности;
– преждевременные роды (у недоношенных детей данная патология диагностируется чаще).
У взрослых открытие клапана овального окна могут провоцировать значительные физические нагрузки. В группе риска спортсмены, занимающиеся тяжелой атлетикой, борьбой, атлетической гимнастикой, а также водолазы и дайверы, погружающиеся на значительную глубину. У последних вероятность развития кессонной болезни в 5 раз выше.
4. Какими осложнениями, последствиями чревато открытое овальное окно?
– Большинство людей с этой аномалией не подозревают о ней и ведут обычный образ жизни. Открытое овальное окно обычно не вызывает гемодинамических нарушений и не оказывает негативного воздействия на здоровье человека. Осложнения могут возникать при увеличенном в размере открытом овальном окне. Так, если оно превышает 7-10 мм в диаметре (по данным эхокардиографии), увеличивается риск образования тромбов в сердце. Это может спровоцировать формирование парадоксальной эмболии, которая проявляется признаками транзиторной ишемической атаки или инсульта, инфаркта миокарда, инфаркта почки.
5. По каким признакам можно заподозрить эту аномалию?
– Чаще всего заболевание выявляется случайно при других обследованиях или при осложнениях. Открытое овальное окно не имеет специфических внешних проявлений и в большинстве случаев протекает латентно, иногда может сопровождаться скудной симптоматикой.
Косвенными признаками открытого овального окна могут являться: резкая бледность или цианоз кожи в области губ и носогубного треугольника при физическом напряжении (плаче, крике, кашле, натуживании, купании ребенка); склонность к частым простудным и воспалительным бронхолегочным заболеваниям; замедление физического развития ребенка (плохой аппетит, недостаточная прибавка в весе); низкая выносливость при физических нагрузках, сочетающаяся с симптомами дыхательной недостаточности (одышкой и тахикардией); внезапные обмороки и симптомы нарушения мозгового кровообращения (особенно у пациентов молодого возраста, при варикозной болезни вен, тромбофлебите нижних конечностей и малого таза).

6. В каком возрасте обычно обнаруживают открытое овальное окно?
– Чаще всего эта аномалия диагностируется у 5-6-летних детей, когда педиатры начинают обследовать их перед школой. Выслушивают шум в сердце, который к этому возрасту перестает считаться нормой, и направляют маленьких пациентов на дополнительные обследования. Также открытое овальное окно нередко обнаруживают у юношей 15-17 лет в период плановых медицинских осмотров лиц допризывного возраста.
7. Какими методами диагностируют данную аномалию?
– Для установления точного диагноза используются инструментальные исследования и методы визуализации: ЭКГ (в покое и после физической нагрузки), обычная и доплерэхокардиография, дополненная пробой с пузырьковым контрастированием и пробой с натуживанием (пробой Вальсальвы), рентгенография грудной клетки, зондирование полостей сердца.
При открытом овальном окне на электрокардиограмме могут быть изменения, свидетельствующие о повышении нагрузки на правое предсердие. У лиц старшего возраста с открытым овальным окном могут выявляться рентгенологические признаки увеличения правых камер сердца и повышение объема крови в сосудистом русле легких.
У детей старшего возраста, подростков и взрослых «золотым стандартом» обнаружения открытого овального окна является чреспищеводная эхокардиография. Она позволяет провести дифференциальную диагностику с дефектом межпредсердной перегородки – настоящим пороком сердца.
Наиболее информативный, но более агрессивный метод диагностики открытого овального окна – зондирование сердца. Его проводят непосредственно перед оперативным лечением в специализированном кардиохирургическом стационаре.
8. Какого лечения требует открытое овальное окно?
– При отсутствии симптомов открытого овального окна лечение не назначается. У детей в возрасте до 4-5 лет окно может закрыться самостоятельно.
Пациентам с открытым овальным окном при наличии эпизода транзиторной ишемической атаки или инсульта в анамнезе для профилактики тромбоэмболических осложнений назначается системная терапия антикоагулянтами и дезагрегантами (варфарином, аспирином).
Необходимость устранения открытого овального окна определяется объемом шунтированной крови и его влиянием на работу сердечно-сосудистой системы. При небольшом сбросе крови, отсутствии сопутствующей патологии и осложнений операция не требуется.
При выраженном патологическом сбросе крови из правого предсердия в левое выполняют малотравматичную рентгенэндоваскулярную окклюзию открытого овального окна. Операцию проводят под рентгенологическим и эхокардиоскопическим контролем с помощью специального окклюдера, который, раскрываясь, полностью закупоривает отверстие.
При появлении у пациента незначительных жалоб на работу сердечно-сосудистой системы врачи могут назначить препараты, обеспечивающие дополнительное питание сердечной мышцы (магне В6, панангин, аналоги L-карнитина, коэнзима Q).
9. Каких рекомендаций по образу жизни необходимо придерживаться при открытом овальном окне?
– Пациентам с открытым овальным окном рекомендуется ежегодно посещать врача-кардиолога и делать эхокардиографию (УЗИ сердца).

При наличии подобной аномалии сердца опасность для жизни представляют профессии водолаза, дайвера. При быстром опускании на глубину газы, растворенные в крови, превращаются в пузырьки, которые способны проникнуть через шунт овального окна в артерии и вызвать эмболию, ведущую к смерти. По этой же причине люди с открытым овальным окном не допускаются к профессиональной деятельности, связанной с перегрузками (пилоты, космонавты, машинисты, диспетчеры, водители, операторы, аквалангисты, экипаж подводных лодок, кессонные рабочие). Опасно заниматься и любительским дайвингом.
Выполненная операция по поводу открытого овального окна позволяет пациентам вернуться к обычному ритму жизни без ограничений. В первые 6 месяцев после операции необходимо принимать антибиотики для профилактики развития бактериального эндокардита.
Обследование на наличие открытого овального окна желательно пройти пациентам с варикозной болезнью, тромбофлебитом, нарушением мозгового кровообращения, хроническими заболеваниями легких, поскольку у них может развиться парадоксальная эмболия. При обнаружении риска тромбообразования врач назначает лекарства, разжижающие кровь.
При проведении любых оперативных вмешательств у пациентов с открытым овальным окном необходимо проводить профилактику тромбоэмболии, а именно: эластическое бинтование нижних конечностей (ношение компрессионного белья) и назначение антикоагулянтов за несколько часов до операции. О наличии данной аномалии нужно обязательно предупреждать своего лечащего врача.
