Что такое неофициальный болевой синдром
Лечение хронического болевого синдрома
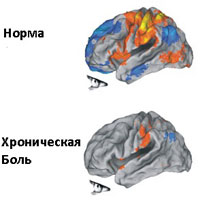
Следует различать боли, обусловленные непосредственно болезнью, и хронический болевой синдром, представляющий собой комплексное расстройство работы ряда органов и систем. «Нормальная», физиологическая боль носит защитный характер. Она стихает одновременно с патологическим процессом, ставшим причиной боли, в то время как симптомы ХБС проявляются независимо от основного заболевания.
Хронический болевой синдром (ХБС) — это самостоятельное неврологическое заболевание, характеризующееся длительными болями. Как правило, ХБС возникает вследствие болезни или травмы.
Следует различать боли, обусловленные непосредственно болезнью, и хронический болевой синдром, представляющий собой комплексное расстройство работы ряда органов и систем. «Нормальная», физиологическая боль носит защитный характер. Она стихает одновременно с патологическим процессом, ставшим причиной боли, в то время как симптомы ХБС проявляются независимо от основного заболевания. Именно поэтому современная неврология рассматривает хронический болевой синдром как отдельную проблему, успешное решение которой возможно только при участии специалистов по лечению ХБС, использующих комплексный подход к болезни.
Причины развития
Чаще всего хронический болевой синдром развивается как осложнение заболеваний опорно-двигательного аппарата. Наиболее распространенные причины возникновения ХБС — болезни суставов (остеоартроз, ревматоидный артрит) и фибромиалгия. От хронических болей часто страдают пациенты с туберкулезом позвоночника и различными опухолями.
Считается, что для развития хронического болевого синдрома наличия одного диагноза недостаточно — необходим еще особый тип организации нервной системы. Как правило, ХБС развивается у людей, склонных к депрессиям, ипохондрии, тяжелому пережирванию стрессов.
Важно понимать, что у таких пациентов хронический болевой синдром является проявлением депрессии, ее «маской», а не наоборот, хотя сами больные и их близкие обычно считают именно подавленное настроение и апатию следствием болезненных ощущений.
Не следует, однако, считать хронический болевой синдром проблемой исключительно психологического характера. Психогенная боль, о которой шла речь выше, действительно играет огромную роль в развитии ХБС, но также не менее важны и воспалительный, нейрогенный (обусловленный нарушениями работы нервов, ответственных за передачу болевых импульсов) и сосудистый механизмы формирования хронических болей. Даже такие, казалось бы, далекие от медицины проблемы, как социальная изоляция больных, способны ухудшить течение ХБС. Формируется замкнутый круг: пациент не может встретиться с друзьями, потому что боли в колене или спине не дают выйти из дома, а дефицит неформального общения приводит к еще большему усилению болевых ощущений.
Отдельную проблему представляет собой хронический болевой синдром у онкологических больных. Как правило, он развивается на поздних стадиях онкологических заболеваний, однако сроки появления болей и их интенсивность зависят не только от локализации новообразования и степени распространенности опухолевого процесса, но и от индивидуальной чувствительности пациента к боли, особенностей его психики и конституции.
Диагностика хронического болевого синдрома
Для оценки интенсивности болевых ощущений пациенту может быть предложена шкала вербальных оценок (ШВО) или визуально-аналоговая шкала (ВАШ). Использование этих шкал позволяет врачу понять, насколько серьезна проблема боли для конкретного пациента, и подобрать наиболее подходящий вариант терапии.
Важный этап диагностики хронического болевого синдрома — определение механизма, играющего ключевую роль в формировании ХБС. От того, окажется ли он психогенным, нейрогенным или каким-либо другим, зависит стратегия лечения.
Боль у онкологических больных
У пациентов онкологического профиля болевой синдром может быть связан не только с самим заболеванием, но и с процессом его лечения. Так, хирургические вмешательства нередко приводят к развитию фантомных болей и спаек, химиотерапия повреждает нервную систему и провоцирует развитие болей в суставах. Кроме того, само по себе тяжелое состояние и необходимость соблюдения постельного режима являются факторами риска развития ХБС: у прикованных к кровати больных часто развиваются пролежни. Определение причины усиления болей у тяжелого онкологического пациента является первым шагом на пути к облегчению его состояния и повышению качества жизни.
Лечение хронического болевого синдрома
ХБС — это комплексное заболевание, в основе которого лежит сразу несколько механизмов.
Эффективность традиционных обезболивающих (прежде всего, нестероидных противовоспалительных препаратов, НПВП) при лечении хронического болевого синдрома невелика: они лишь незначительно снижают интенсивность болевых ощущений или не помогают вовсе. Дело в том, что НПВП способны воздействовать лишь на некоторые механизмы развития хронического болевого синдрома, например, на воспаление.
Чтобы повлиять на процессы, идущие непосредственно в центральной нервной системе, пациентам назначают препараты других групп, прежде всего антидепрессанты.
Медикаментозная терапия является лишь одним из направлений комплексного лечения ХБС. Для борьбы с хронической болью активно применяется физио- и психотерапия, техники аутотренига и релаксации. Борьба с основным заболеванием, например, остеоартрозом, играет важную, но не решающую роль в лечении ХБС.
Стратегия лечения хронического болевого синдрома у онкологических больных несколько отличается. Помимо медикаментозных и психотерапевтических методов борьбы с болью им также показано паллиативное лечение: комплекс мер, направленных на повышение качества жизни и минимизацию ущерба, который опухолевый процесс наносит организму. Например, очистка крови от опухолевых токсинов или хирургическое удаление части опухолевой массы могут улучшить самочувствие и, как следствие, стабилизировать эмоциональное состояние, что естественным образом приведет к уменьшению выраженности болей.
Кроме того, для онкологических больных разработаны специальные схемы медикаментозного обезболивания, позволяющие эффективно купировать болевой синдром и повысить, насколько это возможно, качество жизни.
Хроническая боль
В 1931 году французский медик Альберт Швейцер писал: «Боль является более страшным наказанием человечества, чем даже сама смерть». На сегодняшний день, боль (особенно хроническая) стала универсальным состоянием и серьезной проблемой, как для самого человека, так и для семьи, друзей, и дорогостоящей проблемой здравоохранения, которое должно оказывать поддержку человеку, страдающему как от физических, так и эмоциональных последствий боли.
Древние цивилизации, которые оставили о себе информацию надписями на камнях свидетельствуют о том, что для лечения боли люди использовали тепло, воду, давление и солнечный свет. Боль древние люди объясняли силами зла (демонами, магией) и поэтому лечением боли занимались шаманы, жрецы, колдуны, которые использовали травы, обряды и церемонии для купирования боли.
Жители Греции и Рима были первыми, кто начал связывать восприятие боли с мозгом и нервной системой. Но наибольший расцвет эта идея получила только в средневековье в эпоху Ренессанса-1400-1500 г. Леонардо, да Винчи и его современники пришли к выводу, что мозг это главный орган, ответственный за ощущения. Да Винчи также разработал теорию, что спинной мозг передает ощущения в мозг.
В 17 и 18 веках, изучение организма человека и чувств по-прежнему является источником непознанного для ученых людей. В 1664 году французский философ Рене Декарт описал то, что по сей день еще иногда называют «болевой путь «. Декарт показал, что болевые ощущения в ногах доходят до мозга и производят эффект сопоставимый со звоном колокола.
Что такое боль? Международная ассоциация по изучению боли определяет ее как: неприятное сенсорное и эмоциональное переживание, связанное с реальным или потенциальным повреждением ткани или описанием в терминах такого повреждения.
Как правило, различают два основных типа болей, острые боли и хронические боли, и они сильно отличаются друг от друга
Сотни болевых синдромов составляют спектр болей. Существуют самые безвредные, мимолетные ощущения боли, такие как укол иголкой. В тоже время существуют интенсивные боли как, например, при родах или сердечном приступе или при трамве. Кроме того, боли могут сопровождать раковые заболевания или последствия тяжелой травмы головы или спинного мозга.
Чаще всего болевые синдромы обусловлены следующими заболеваниями.
Арахноидиты это состояние, при котором происходит воспаление паутинной оболочки головного мозга. Причиной развития арахноидита могут быть инфекции или травмы. Арахноидит может приводить к развитию головных болей, которые могут быть как эпизодическими, так и постоянными.
Артриты. Миллионы людей страдают от воспалительных заболеваний, таких как остеоартрит, ревматоидный артрит, анкилозирующий спондилит, и подагра. Эти заболевания характеризуются болями в суставах.
Многие другие воспалительные заболевания мягких тканей вызывают развитие болевых проявлений, например тендиниты, бурситы, миозиты.
Боль в спине (в том числе хроническая) является наиболее частым болевым синдромом и является своеобразной платой за блага цивилизации и малоподвижный образ жизни. Боль в спине, которая иррадиирует в ногу называется люмбоишалгией. Как правило, боли в спине обусловлены проблемами в межпозвонковых дисках. Изменения в дисках (грыжи, протрузии дисков) приводят к воздействию на нервные структуры и появлению болей. Спондилолистез также может быть причиной болевого синдрома, так как при этом состоянии происходит смещение одного позвонка по отношению к другому и воздействие на нервные структуры, что приводит к развитию болей.
Радикулопатия также является одной из причин болей и обусловлена компрессией нервного корешка.
Спинальный стеноз представляет собой сужение спинномозгового канала. Чаще всего стеноз спинномозгового канала обусловлен возрастными изменениями и проявляется болями в ногах и слабостью в ногах.
Боль при ожогах может быть очень интенсивной и создавать большие проблемы для медицинских работников, так как иногда очень сложно купировать такие болевые проявления. Ожоги 1 степени являются наименее тяжелыми; при ожогах третьей степени боль может быть мучительной и сохраняться даже после заживления ожога и стать хронической болью.
Боль при онкологических заболеваниях (рак, саркома) может быть обусловлена как непосредственным воздействием на ткани (по мере роста опухоли, или метастазов), так и интоксикацией организма, связанной с опухолевым процессом. В большинстве случаев боли обусловленные опухолями можно значительно уменьшить.
Головные боли беспокоят миллионы людей. Существует три наиболее часто встречающихся типа хронической головной боли: мигрени, кластерные головные боли и головные боли напряжения.
Боль в голове или лице может быть также обусловлена проблемами в зубах или повреждением периферических нервов, вследствие травмы или воспалительных явлений (например, невралгия тройничного нерва). Боли в области виска могут быть связаны с нарушениями в височно-нижнечелюстном суставе.
Мышечные боли могут варьировать от болей в мышцах, обусловленных спазмом или напряжением, к болям при спастическом сокращении мышц при параличах. Другим источником болей в мышцах может быть такое заболевание, как фибромиалгия. Для фибромиалгии характерно наличие таких симптомов, как хроническая усталость скованность, болезненность в суставах и широко разлитая боль в мышцах. Такие заболевания как полимиозит, дерматомиозит и миозит могут также быть причиной болей в мышцах и обусловлены воспалением мышечной ткани. Воспалительный процесс в мышцах может быть вызван инфекцией или аутоиммунными процессами, связанными с такими заболеваниями соединительной ткани как СКВ или ревматоидный артрит. Для миофасциальных болевых синдромов характерно наличие триггерных точек, расположенных в мышцах. Миофасциальные болевые синдромы, иногда неправильно диагностируется и могут доставлять длительный дискомфорт пациенту и ухудшать качество жизни. Фибромиалгия считается одной из разновидностей миофасциального болевого синдрома.
Нейропатические боли являются одним из видов боли, которые могут возникать в результате повреждения нервов (в периферической или центральной нервной системе). Нейропатические боли могут возникать в любой части тела и часто проявляются ощущениями жжения. Такие боли могут быть результатом заболеваний, которые приводят к повреждению нервных волокон (например, сахарный диабет, травмы, или, токсическое действие химиотерапии при лечении онкологических заболеваний). Наиболее распространена диабетическая нейропатия, обусловленная повреждением нервных волокон вследствие вторичных сосудистых изменений, возникающих при диабете.
Фантомные боли это специфический болевой синдром, когда пациент чувствует боли в конечностях, которые ампутированы.
Постгерпетическая невралгия может давать хронические болевой синдром вследствие повреждения вирусом опоясывающего лишая чувствительных нервных волокон.
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Рефлекторный симпатический дистрофический синдром сопровождается жгучими болями и повышенной чувствительностью к температуре. Синдром часто обусловлен травмой или повреждением нерва и нередко кожа в области поражения становится неестественно блестящей. В последние годы РСДС стали называть региональным болевым синдромом, а в прошлом называли каузалгией.
Боли в мышцах могут быть обусловлены стрессовым повреждением мышц, возникающим в результате повторяющихся движений, совершаемых в процессе работы или другой повседневной деятельности. Такие мышечные боли включают в себя:
Кроме того, существуют другие заболевания приводящие к болевым проявлениям в кожных покровах:
Спортивные травмы являются частыми источниками хронических болей. Растяжение связок, сухожилий, ушибы, вывихи и переломы это достаточно частые термины в спорте. Как правило, травмы в спорте и болевые проявления имеют острый характер и после адекватного лечения исчезают. Хронические болевые проявления, как правило, обусловлены серьезными травмами (например, травмы головы или позвоночника).
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Травма может произойти как в дома, так и на рабочем месте или во время спортивных мероприятий, или в результате ДТП. Любая из этих травм может привести к тяжелой инвалидности и болям. Некоторые пациенты, у которых были травма спинного мозга, испытывают сильные боли в виде покалывания или жжения. Такие пациенты как правило очень чувствительны к температурным воздействиям на кожу. У этих людей небольшое прикосновение может восприниматься как сильное жжение, так как передача сигналов в мозг и из мозга нарушена. Это состояние называется центральным болевым синдромом или, если повреждение в таламусе (в центре мозга отвечающий за телесные ощущения) таламическим болевым синдромом. Такой болевой синдром встречается у пациентов с рассеянным склерозом, болезнью Паркинсона, травмах спинного мозга или инсультах. Центральный болевой синдром очень тяжело поддается лечению и приходится использовать комплекс мероприятий включающих анальгетики, антидепрессанты, противосудорожные препараты, электростимуляцию.
Диагностика
В настоящее время не существует объективных методов измерения боли, нет способов измерения силы боли и нет также способов визуализации болевых проявлений. Поэтому, оценка болей имеет субъективный характер и основана на описание ощущений болей и описаний ее характеристик самим пациентом. Подробное описание болей позволяет в большинстве случаев определить (предположить) причину болевых проявлений. Но, тем не менее, инструментальные методы и объективные методы исследования позволяют определить морфологический источник боли.
В первую очередь к ним относятся:
Физикальное обследование, включая определение неврологического статуса, при котором врач определяет состояние рефлекторных функций, чувствительность, координацию движений, равновесия позволяет выявить клинические проявления заболеваний.
Лечение
Медикаментозное лечение
Противосудорожные препараты. Эта группа препаратов в основном предназначена для лечения эпилепсии и судорожных состояний, но показало свою эффективность при некоторых болевых синдромах (например, при неврите тройничного нерва). Это такие препараты как карбамазепин или габапентин. Применение габапентин возможно и при нейропатической боли.
Антидепрессанты довольно часто назначаются при лечении хронических болевых синдромов так же, как и транквилизаторы или нейролептики. Эффект этих препаратов обусловлен воздействием на центральные механизмы боли. Кроме того, транквилизаторы (бензодиазепины) оказывают релаксирующее действие и уменьшают мышечный спазм.
Миорелаксанты (мидокалм, сердалуд, баклофен) оказывают определенное обезболивающее действие при наличии мышечного спазма.
Возможно также использование мазей с содержанием как НПВС так таких веществ как капсицаин.
Мануальная терапия позволяет уменьшить боли в спине, восстановить мобильность двигательных сегментов.
Физиотерапия. Существует достаточно много различных физиотерапевтических методик, позволяющих уменьшить болевые проявления и снять воспалительный процесс в различных тканях или суставах. Из современных методов получили широкое распространением такие методики, как чрескожная электронейростимуляция, воздействие лазером (как низкоинтенсивным так высокоэнергетическим, таким как ХИЛТ).
Стимуляция спинного мозга проводится в некоторых случаях. Электроды хирургическим способом вводятся в эпидуральное пространство и на электроды подаются электрически импульсы, которые поступают из электронного устройства, размещенного на теле пациента.
Стимуляция головного мозга применятся крайне редко и, как правило, включает стимуляцию таламуса. Симуляция головного мозга используется при ограниченном числе состояний, например при центральном болевом синдроме, болям при раке, фантомной боли.
ЛФК. Доказано, что существует четкая связь между хронической болью в спине и напряженными слабыми мышцами. В таких случаях даже умеренные физические нагрузки позволяют улучшить кровообращение в мышцах и снизить болевые проявления. Физические упражнения также увеличивают выработку таких веществ как эндорфины, которые обладают обезболивающими свойствами.
Хирургическое лечение
Хирургическое вмешательство может потребоваться для купирования болей, особенно болей, связанных с позвоночником или при серьезных травмах опорно-двигательного аппарата. Хирургические методы лечения направлены на декомпрессию нервных корешков и в последнее время получили развитие малоинвазивные методы оперативного вмешательства (например, микродискэктомия). При сильном болевом синдроме, обусловленном онкологическим процессом возможно проведение операции ризотомии, при которой проводится разрез нерва ближе к спинному мозгу или кордотомия. Возможно также селективное повреждение нервных клеток в целевой области мозга.
При периферических болевых синдромах проводится такая операция как нейроэктомия, при которой проводится разрушение поврежденного нерва. Кроме того, возможно введение специальных препаратов (например, гуанетидина) в симпатические узлы, такая манипуляция называется симпатэктомия, в тех случаях, когда необходимо снять избыточный сосудистый спазм (например, при симпатическом дистрофическом синдроме)
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Лечение хронической боли
Способность переживать боль является важнейшим защитным механизмом, обеспечивающим выживание, обучение и адаптацию живых организмов к изменяющимся условиям внешней среды. Боль не только информирует о тканевом повреждении, но и вызывает рефлекторные и п
Способность переживать боль является важнейшим защитным механизмом, обеспечивающим выживание, обучение и адаптацию живых организмов к изменяющимся условиям внешней среды. Боль не только информирует о тканевом повреждении, но и вызывает рефлекторные и поведенческие реакции, позволяющие свести повреждающее воздействие к минимуму. Дефиниция Международной ассоциации по изучению боли звучит следующим образом: «Боль — неприятное сенсорное и эмоциональное переживание, связанное с существующими или возможными повреждениями ткани или описываемое в терминах такого повреждения».
В случае реального повреждения тканей развиваются острая (эпикритическая) боль и повышенная чувствительность (гипералгезия), которые носят защитный характер и в норме полностью регрессируют после заживления, что биологически оправданно. В ряде случаев боль регрессирует до заживления тканей (например, при гематомах, порезах, ссадинах), такие боли называют транзиторными. Боль, которая связана с активацией болевых рецепторов (ноцицепторов) после тканевого повреждения и соответствует степени тканевого повреждения и длительности действия повреждающих факторов, а затем полностью регрессирует после заживления, называется ноцицептивной или острой болью.
В противоположность острым болям неприятные сенсорные ощущения могут сохраняться или появляться после заживления, не неся в этом случае защитной функции, а являясь причиной страдания. Появление таких болей обычно связано с поражением периферической или центральной нервной системы, и они относятся к хроническим. Хроническая боль рассматривается как боль, которая «оторвалась» от основного заболевания и приобрела «надорганный» характер. Международная ассоциация по изучению боли определяет хроническую боль как «боль, которая продолжается сверх нормального периода заживления». Существуют различные подходы в оценке длительности хронической боли. По мнению экспертов Международной ассоциации по изучению боли, о хронической боли следует говорить в тех случаях, когда срок ее существования составляет не менее 3 мес. Но главным отличием хронической боли от острой является не временной фактор, а качественно иные нейрофизиологические, психофизиологические и клинические соотношения.
В организме параллельно существуют и взаимодействуют две противоположные системы — ноцицептивная (проводящая боль) и антиноцицептивная (подавляющая проведение и восприятие боли). Нарушение баланса между этими двумя системами в сторону активации ноцицептивной системы или подавления активности антиноцицептивной системы и приводит к развитию хронических болевых синдромов.
Болевая афферентация направляется к головному мозгу по спиноталамическому, спиноретикулярному, спиномезэнцефалическому путям. Внутри спиноталамического тракта выделяют латеральный неоспиноталамический и медиальный палеоспиноталамический пути. Неоспиноталамический путь проводит нервные импульсы с большой скоростью, заканчивается в вентролатеральном ядерном комплексе таламуса, откуда после переключения в нейронах этого ядра импульсы приходят в соматосенсорную кору. Спиноретикулярный и спиномезэнцефалический пути проецируются в ретикулярную формацию, околоводопроводное серое вещество, гипоталамус и в медиальные и интраламинарные таламические ядра, связываясь далее со структурами лимбической системы и диффузно распространяясь по мозгу.
Предполагается также, что болевая афферентация может проводиться и по другим восходящим путям. Эти пути группируются в две системы — латеральную, включающую неоспиноталамический, заднестолбовой, спиноцервикальный пути, и медиальную, состоящую из палеоспиноталамического, спиноретикулярного, спиномезэнцефалических путей — мультисинаптических проприоспинальных восходящих систем. Латеральная система обеспечивает быстрое проведение болевой импульсации с четкой ее локализацией и оценкой характера и длительности раздражения. Проведение по медиальной мультисинаптической системе происходит с гораздо меньшей скоростью, но при этом происходит широкое вовлечение различных структур мозга, связанных с мотивационно-аффективным и вегетативно-гуморальным сопровождением боли. Две эти различные системы, проводящие болевую афферентацию вместе с анатомо-функциональными особенностями периферического отдела ноцицептивной системы, вероятно, лежат в основе обеспечения так называемых эпикритического и протопатического вида болей. Учитывая, что к первому виду боли возможно привыкание, т. е. устранение болевого ощущения при повторяющихся болевых раздражениях, а второй (протопатический) компонент при этом только усиливается, можно предположить и их неодинаковое участие в формировании острой и хронической боли. В пользу этого свидетельствует и различное включение эмоционально-аффективного и вегетативно-соматического компонентов в формирование общих реакций организма при острой и хронической боли.
Основной гипотезой возникновения хронического болевого синдрома считается центральная модификация входящего сенсорного импульса. Теория центральной модификации сенсорного импульса предполагает наличие нескольких синапсов на пути сенсорного стимула в кору головного мозга, наиболее важными из которых являются задние рога спинного мозга, стволовые структуры, таламус и сама кора. Согласно теории воротного контроля на каждом из вышеперечисленных уровней на импульс оказывается возбуждающее или тормозящее воздействие со стороны коллатеральных аксонов, а также восходящих или нисходящих путей ноцицептивной и антиноцицептивной систем.
На уровне ствола мозга ингибирующее воздействие оказывается серотонинергическими и норадренергическими структурами. Умеренная кратковременная недостаточность серотонинергических структур приводит к развитию тревоги и боли, при длительно существующем дефиците серотонина может развиваться депрессия. Этим объясняется выраженное анальгетическое действие малых доз антидепрессантов при хроническом болевом синдроме даже при отсутствии антидепрессивного действия. Однако большая эффективность трициклических антидепрессантов по сравнению с ингибиторами обратного захвата серотонина может свидетельствовать о большей роли норадренергических структур в формировании хронической боли.
Следующий синаптический уровень включает в себя таламус, лимбическую систему и прилежащие субкортикальные и кортикальные структуры головного мозга. Здесь происходит субъективная оценка болевого ощущения, о которой говорилось выше. Нейротрансмиттеры, оказывающие ингибирующее воздействие на проведение ноцицептивной информации из субкортикальных структур в кору, мало изучены; известно, что одним из них является γ-аминомасляная кислота (ГАМК). Предполагается, что именно на этом уровне оказывают анальгетическое действие антиконвульсанты.
Хронизация боли развивается, когда происходит сенситизация последнего кортико-кортикального синаптического уровня афферентным сенсорным притоком. Полагают, что эта трансформация происходит в течение 6 мес, что дает практикующему врачу «терапевтическое окно» для назначения специфической анальгетической терапии.
Главной особенностью хронических болевых синдромов является их высокая плацебо-зависимость. Это обусловлено высокой степенью субъективности восприятия болевого ощущения, зависящего от пола, возраста, культурных национальных традиций, воспитания и, наконец, эмоционального состояния. Именно ввиду высокой плацебо-зависимости лечение хронической боли представляет собой чрезвычайно сложную задачу для практикующих врачей, прежде всего потому, что требует от них максимально внимательного отношения к пациенту, искреннего сочувствия, установления доверительных взаимоотношений и взаимной симпатии — в общем, всего того, что подразумевается под понятием «плацебо». Если все это по каким-либо причинам невозможно, лучше сразу переадресовать больного другому специалисту, иначе в лучшем случае на фоне проводимой терапии не будет наблюдаться положительной динамики, а в худшем — можно столкнуться с эффектом «ноцебо» (психологически обусловленным ухудшением состояния). Но и установление эмпатии между врачом и пациентом не может гарантировать выздоровление больного. Главная проблема плацебо-эффекта заключается в его кратковременности — анальгетическое действие плацебо не будет длиться бесконечно и через несколько недель приема нового препарата боли вернутся к исходному уровню, даже при повышении дозы. Этот процесс обусловлен не развитием привыкания или толерантности к препарату, а истощением психо-физиологических механизмов аутоаналгезии, лежащих в основе плацебо-эффекта. Таким образом, подбор адекватной терапии при хронических болевых синдромах может растягиваться на долгие месяцы: ведь для того чтобы убедиться в том, что препарат подобран правильно, потребуется несколько недель, за которые в большинстве случаев истощается плацебо-эффект.
Хронические болевые синдромы отмечаются при различных заболеваниях нервной системы и могут развиваться через общие патофизиологические механизмы. Кроме того, один механизм может участвовать в развитии нескольких симптомов, а один и тот же симптом у разных больных может быть связан с различными патофизиологическими механизмами. Следует отметить и то, что механизмы, обусловливающие определенный симптом, могут меняться в течение заболевания. Таким образом, у пациентов с хронической болью сложно определить механизмы развития болевого синдрома на основании этиологических факторов, вызвавших основное заболевание, или на основе локализации и выраженности симптомов. Однако без идентификации патофизиологических механизмов невозможно выработать оптимальную стратегию лечения пациентов с болью. Такая идентификация, в свою очередь, строится на основе знания клинических проявлений и анализа их связи с различными патофизиологическими механизмами, на которые можно воздействовать путем подбора патогенетически обоснованной терапии.
Исходя из описанных нейрофизиологических, нейрохимических, психологических компонентов ноцицептивной и антиноцицептивной систем, основные терапевтические подходы к лечению хронической боли сформулированы следующим образом.
Концепция «доказательной медицины», приобретающая все большую популярность в настоящее время, призывает стандартизировать клинический подход к лечению хронической боли на основе результатов двойных слепых рандомизированных плацебо-контролируемых исследований. Однако в настоящее время лишь немногие исследования эффективности препаратов при хронических болевых синдромах отвечают вышеуказанным требованиям. Спектр предлагаемой анальгетической терапии хронических болевых синдромов за последние годы увеличивается в геометрической прогрессии. Новые препараты имеют значительно меньше побочных эффектов, однако по эффективности обезболивающего действия не превосходят традиционно использовавшиеся трициклические антидепрессанты и антиконвульсанты, в то время как стоимость лечения этими препаратами значительно выше. Проведенный метаанализ литературных данных показывает, что наибольшее число авторов отдают предпочтение трициклическим антидепрессантам, далее следуют декстрометорфан и карбамазепин, менее эффективными препаратами показали себя трамадол и леводопа, габапентин и капсаицин и, наконец, на последнем месте оказались селективные ингибиторы обратного захвата серотонина и блокатор натриевых каналов мексилетин. Большие надежды возлагаются на новый класс веществ SNEPCO, показавших высокую эффективность в лечении хронических скелетно-мышечных болей; их терапевтический потенциал относительно хронических невропатических болевых синдромов требует уточнения.
Указанные методы могут применяться в зависимости от конкретной клинической ситуации отдельно или, что бывает чаще при неврогенных болях, сочетанно. Отдельным аспектом проблемы боли является тактика ведения больных. Имеющийся на сегодня опыт доказал необходимость обследования и лечения пациентов с хроническими болями в специализированных центрах стационарного или амбулаторного типа. В связи с большим разнообразием видов и механизмов болей даже при аналогичном основном заболевании реально существует необходимость участия в их диагностике и лечении различных специалистов — неврологов, анестезиологов, психологов, клинических электрофизиологов, физиотерапевтов и др. Только комплексный междисциплинарный подход к изучению теоретических и клинических проблем боли может решить назревшую задачу нашего времени — избавление людей от страданий, связанных с болью.
А. Н. Баринов, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва