Что такое нефрита болезнь
Диагностика и лечение нефрита (Сергиев Посад)
Острый и хронический нефрит – симптомы, причины, профилактика, диагностика и лечение в клинике «Парацельс», Сергиев Посад
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
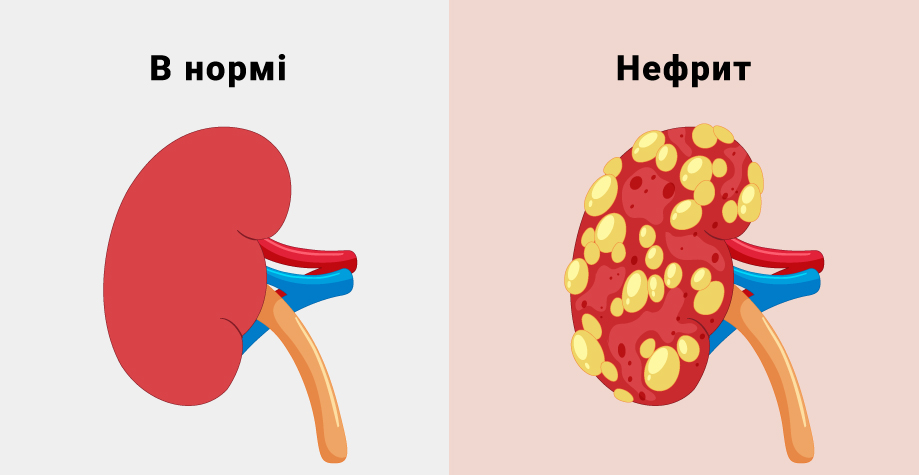
Нефриты ー группа воспалительных заболеваний почек инфекционной, аллергической или токсической природы. В патологический процесс могут втягиваться сосуды почки, тубуло-интерстициальная ткань (система канальцев) и чашечно-лоханочная система.
Нефриты распространены среди всех возрастов, однако более уязвимы женщины и дети. У них болезнь часто протекает в тяжелой форме.
Если игнорировать симптомы, не записаться к врачу для диагностики и лечения, развивается почечная недостаточность. При этом заболевание может потребоваться пересадка почки.
Что такое нефрит?
Воспаление сосудистых клубочков почки называется гломерулонефрит, канальцевой системы ー тубулоинтерстициальный нефрит, чашечно-лоханочной системы ー пиелонефрит. Все они могут протекать в острой или хронической формах.
Нефрит может быть первичным, с локализацией воспаления только в почке, или вторичным, ー тогда инфекция заносится в почки из другого органа.
Симптомы нефрита
Основные признаки острого нефрита:
Хронический нефрит имеет те же симптомы, но менее выраженные. Температура тела остается нормальной. Часто у больного бывают только утренние отеки на лице и высокое давление. Хронический нефрит имеет циклический характер: периоды обострения чередуются с ремиссиями.
Провоцирующими обострение факторами может быть переохлаждение, болезнь или сильный стресс.
Причины нефрита
Нефрит может развиваться по причине воздействия инфекционного фактора, иммунного или токсического. Иногда становится осложнением мочекаменной болезни.
Бактерии чаще поражают чашечно-лоханочную систему почки. Основные возбудители пиелонефрита:
Инфекция попадает в ткани почки вместе с кровью или восходящим путем (с кожи промежности через уретру и мочевой пузырь).
Иммунное воспаление клубочков (гломерулонефрит) развивается при попадании в организм бактерий, которые вызывают реактивный ответ иммунной системы. В крови образовывается большое количество иммунных комплексов (антиген-антитело), которые повреждают тонкие мембраны сосудистых клубочков (аутоиммунное заболевание).
Возможные осложнения нефрита
Нефрит нарушает функции почек ー нормальную фильтрацию крови и образование мочи. При неправильном лечении, или его отсутствии, развиваются такие осложнения как:
Все эти осложнения угрожают жизни, важно выявить нефрит на первой стадии и начать его лечение.
Рекомендации по профилактике нефрита
Для профилактики развития нефрита, придерживайтесь таких рекомендаций:
При появлении симптомов нефрита обратитесь к нефрологу, урологу или терапевту для обследования и лечения.
Преимущества диагностики и лечения нефрита в Медицинском центре «Парацельс»
Диагностикой и лечением нефритов занимается нефролог. Обследование и лечение детей, в медицинском центре «Парацельс», проводит врач детский нефролог.
Постановка диагноза начинается с беседы с пациентом, конкретизации его жалоб и симптомов. Потом доктор назначит анализы и инструментальные исследования.
План обследования при подозрении на нефрит:
На основании полученных результатов врач назначает лечение. Медикаментозная терапия включает антибиотики (при инфекционном воспалении), регидратацию (обильное питье или внутривенное введение жидкости) и диуретические средства.
После завершения курса лечения проводится повторная сдача анализов для контроля эффективности.
В Медицинском центре «Парацельс» применяются научно обоснованные методики и оборудование экспертного класса.
Наши пациенты получают сразу 5 преимуществ:
Врачи Медицинского центра «Парацельс» стоят на страже здоровья своих пациентов.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Диагноз: «Нефрит»
Классификация
К нефритам относятся местные или диффузные пролиферативные процессы или деструктивные процессы, при которых поражаются почечные клубочки, канальцы, интерстициальная почечная ткань.
По происхождению нефриты могут быть:
В зависимости от локализации патологического процесса и причин его возникновения выделяют следующие виды нефрита:
По характеру течения выделяют острый и хронический нефрит.
Этиология заболевания
Этиология волчаночного нефрита до конца не раскрыта. Заболевание рассматривают как мультигенную патологию, в основе которой лежат факторы, связанные с иммунными нарушениями в организме.
Причины нефрита могут быть обусловлены различными факторами:
Клинические проявления
Симптомы нефрита очень разнообразны и зависят от разновидности патологического процесса, стадии или степени протекания заболевания, локализации и некоторых других факторов.
Общие симптомы нефрита:
Иногда возможно повышение температуры тела, озноб, головные боли, приступы тошноты, рвота.
Острый тубулоинтерстициальный нефрит развивается на протяжении от 2 до 40 дней после воздействия этиологического фактора (инфекции, токсины, лекарственные препараты или иммунные нарушения). При остром течении заболевания возможны артралгии, высыпания, острая почечная недостаточность, артериальное давление, как правило, нормальное.
Клиническая картина волчаночного нефрита включает как незначительные проявления в виде минимальной протеинурии, которая практически никак не отражается на самочувствии, до более тяжелых форм, включающих отеки, отек кожи, высокое артериальное давление, артралгии, сильное покраснение кожи, кровотечения, признаки почечной недостаточности, поражения сердечной и центральной нервной систем.
Иногда признаки нефрита не проявляются.
Слабо клинически проявляется хронический пиелонефрит. Он протекает бессимптомно или по течению напоминает респираторные заболевания (температура, озноб, недомогания и др.). Отеки отсутствуют.
Осложнения
Последствия нефрита носят крайне тяжелый характер и могут привести к развитию гнойного очага в почке, к развитию сепсиса (инфицированию всего организма), потере органа и гибели больного.
Осложнения и последствия нефрита:
Диагностика
Диагностика нефрита основана на сборе анамнеза, физикальном обследовании, анализе результатов лабораторных и инструментальных методов исследований.
Лабораторные методы исследования:
Для определения морфологических изменений и выбора наиболее адекватной терапии уролог может назначить биопсию почки. Исследование также позволяет оценить прогноз течения заболевания.
Инструментальные исследования:
Дифференциальная диагностика нефрита проводится с сосудистыми нефропатиями, кистозными поражениями почек, амилоидозом, тромбозом почечных вен, инфекциями мочевыводящих путей, почечной недостаточностью, туберкулезом почек и др.
Лечение
Лечение нефрита зависит от активности патологического процесса, клинического и морфологического варианта заболевания. Терапевтические мероприятия носят комплексный характер и должны соответствовать активности болезни. При особо тяжелых случаях рекомендована госпитализация в стационар.
Общие принципы лечения нефрита:
При острой почечной или хронической почечной недостаточности показан гемодиализ, перитонеальный диализ, трансплантация почек.
Основная цель лечения тубулоинтерстициального нефрита состоит в уменьшении (исчезновении) выраженности концентрационной и фильтрационной функции почек, предупреждении развития почечной недостаточности.
При лечении гломерулонефрита и волчаночного нефрита применяют комплексные лечебные схемы, которые включают 2 группы лечебных средств: глюкокортикоиды и цитостатики.
Показания к госпитализации в урологический стационар:
Контроль излеченности
Клиническое излечение оценивается по исчезновению симптомов обострения, нормализации биохимического анализа крови и анализа мочи. Обязательным критерием показателя излеченности является эрадикация возбудителя после лечения. На фоне успешной антибактериальной терапии моча должна быть стерильной уже к 3-4 дню лечения.
Профилактика
Способы первичной профилактики большинства видов нефрита не разработаны. Тем не менее, соблюдение ряда простых правил может уберечь от развития тяжелого заболевания.
Профилактика нефрита:
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Источники
Врач-уролог, андролог, сексопатолог высшей категории
Заведующий отделения урологии стационара, врач-уролог высшей категории
Врачи
Пройти полную диагностику и лечение нефрита в г. Киев вы можете в клиниках МЕДИКОМ (Оболонь, Печерск и близлежащие районы). Узнать больше информации вы можете у оператора нашего колл-центра. Достаточно просто позвонить по телефонам, указанным на сайте!
Воспаление почек (нефрит)
Что такое нефрит?
Процесс воспаления, сопровождающийся поражением структуры почек и нарушением их функциональности, называют нефритом. Это явление встречается часто, поэтому при первых его проявлениях многие начинают интересоваться, как вылечить нефрит. Но прежде, чем заниматься лечением, стоит сначала разобраться в причинах и симптомах проявления недуга.
Симптомы воспаления почек
Быстрый ритм и эмоциональные нагрузки довольно часто становятся причиной различных заболеваний, поэтому рекомендуется посещать врачей-урологов не реже двух раз в год. Появления нефрита сопровождается неприятными симптомами. Основные признаки этого недуга характеризуются такими проявлениями:
Когда четко проявляются хотя бы несколько симптомов нужно немедленно обращаться к специалисту. А также определиться, где лечить заболевания, связанные с расстройствами и нарушениями почек.
Причины появления нефрита
В любом случае первые признаки появления воспалений в области почек говорят о том, что необходимо срочно записаться к врачу-урологу. Самолечение только может усугубить патологию и вызвать побочные последствия. Поэтому самому полностью избавиться от болезни не получится. Нефрит чаще всего появляется вследствие таких причин:
Учитывая сложные и непростые факторы, влияющие на появление нефрита, только врач-уролог с высокой квалификацией сможет точно поставить диагноз и назначить правильную медикаментозную терапию.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика нефрита в «СМ-Клиника»
Чтобы лечение было действенным и не наносило вред больному, грамотный специалист проведет комплексное диагностическое обследование. «СМ-Клиника» в Москве оказывает самые современные диагностические услуги, которые являются наиболее щадящими и безболезненными. О стоимости можно узнать подробнее на сайте клиники.
На основании первичного осмотра, врач назначит необходимый комплекс диагностических мер:
Центр «СМ-Клиника» имеет все технические возможности для проведения качественной диагностики: современно обустроенные лаборатории, компьютерное оборудование и новые исследующие аппараты, с помощью которых можно точно и в кратчайшие сроки поставить правильный диагноз.
Клиника привлекает к сотрудничеству опытных урологов, оказывающих своевременную и необходимую помощь.
Лечение нефрита в «СМ-Клиника»
После всех анализов и процедур специалист ставит диагноз и разрабатывает комплекс лечебной терапии. Специалисты «СМ-Клиника» подбирают для каждого пациента свою программу индивидуального лечения. Все разработанные методики основаны на лечении с применением медикаментов, физиопроцедур и фитопрепаратов.
Терапия медикаментозного характера основана на комплексном подходе. Пациенту назначат антибиотик широко спектра действия, противовоспалительные, общеукрепляющие препараты, витамины. Но все способы лечения основаны на щадящем режиме и диетическом питании.
Специалисты-диетологи разработают меню на каждый день. Принимаемая пища должна быть насыщена микроэлементами, минералами, витаминами, что способствует скорейшему выздоровлению. Следует исключать соль, острые специи и пряности.
При критических случаях, когда лечение оказывается не эффективным и терапия не помогает, врачи вынуждены прибегнуть к щадящему оперативному вмешательству (резекция) для устранения инфекционного источника. При развитии почечной недостаточности может быть назначен гемодиализ.
Профилактика нефрита
Чтобы не допустить появление болезни, следует поддерживать иммунитет, не переохлаждаться, избегать стрессов и сильных физических нагрузок, а также вовремя лечить воспалительные процессы.
Помните, предотвратить намного легче, чем потом испытывать на себе последствия болезни.
Нефрит
Воспалительный процесс в почках может иметь вялотекущий характер и практически не проявлять себя, но чаще о патологии свидетельствует целый набор характерных симптомов. Болезнь получила название «нефрит», различные виды которого сегодня детально изучены и описаны в медицинской литературе. Воспаление может затронуть ткани одной или обеих почек, что уточняется в процессе диагностики. Практический опыт лечения болезни «нефрит» позволяет рассчитывать на стойкие и продолжительные результаты. Особенно если пациент своевременно обратится за медицинской помощью и будет строго выполнять предписания специалиста.
Виды нефритов
В зависимости от локализации воспалительного процесса различают:
Комплексная диагностика организма пациента позволяет точно выявить участок локализации воспаления и принять меры по замедлению его распространения и постепенному угасанию.
Причины
В зависимости от длительности течения и характера заболевания различают острый и хронический нефрит. Первый тип заболевания чаще возникает вследствие приема «агрессивных» лечебных препаратов: антибиотиков, противовоспалительных средств, иммунодепрессантов и мочегонных составов, анальгетиков и лекарств, подавляющих возбудителей вирусных и бактериальных заболеваний. Негативная реакция почек на принимаемое средство становится основной причиной воспаления, особенно у пожилых пациентов и лиц с застойными явлениями в организме.
Хронический нефрит возникает вследствие длительного течения острой стадии заболевания и отсутствия грамотного лечения. Ситуацию ухудшает неконтролируемый прием лекарственных средств и наличие в организме очагов онкологических заболеваний. Если точно установить причину воспаления почек не представляется возможным, пациенту ставится диагноз «идиопатический нефрит», а курс лечения разрабатывается в строго индивидуальном порядке.
Симптомы нефрита
В группе риска – дети и молодые мужчины, воспалительный процесс у которых развивается достаточно быстро и часто приобретает опасный характер.
Возможные осложнения
При отсутствии своевременного лечения нефрит может дать следующие побочные эффекты:
Быстрое течение заболевания на фоне побочных эффектов может привести к необратимым последствиям в организме и вызвать летальный исход.
Диагностика
Схожесть симптомов нефрита с признаками гриппа и ОРВИ заставляет специалистов прибегнуть к методам дифференцированной диагностики. Подтвердить предположение врачей по поводу воспаления в области почек могут следующие способы диагностики нефрита:
В редких случаях, если результаты анализов вызывают сомнения, принимается решение о биопсии тканей почек. Часто к осмотру привлекают сторонних специалистов других областей медицины: ЛОР-врача, гинеколога, стоматолога, инфекциониста и т.д. Их участие в обследовании позволяет точно назвать причину заболевания и выявить источник инфекции, скрытый внутри организма.
Лечение
Пациенту с признаками нефрита показан строгий постельный режим, что позволяет снизить скорость распространения инфекции по кровеносной системе и внутренним органам. Справиться с заболеванием позволяют:
Обязательным условием успешного лечения является диета при нефрите, основные требования которой – сокращение количества соли в рационе и ограничение объема жидкости до уровня 700-800 мл в зависимости от веса тела пациента. Лечение проходит под строгим наблюдением врача, а его содержание корректируется по мере изменения показателей мониторинга и появления признаков выздоровления.
Диагностика и лечение нефрита в Москве
Клиника АО «Медицина» приглашает пациентов с подозрением на нефрит для прохождения комплексного обследования и курса лечения. Все необходимые услуги можно получить на базе центра, что избавит больного от необходимости записываться на анализы и подолгу ждать своей очереди. Каждому пациенту гарантирована конфиденциальность, внимательное и радушное отношение, возможность пройти осмотр и получить консультации других профильных специалистов, а также качество и безопасность предлагаемых лечебных процедур. Записаться на первичный прием можно по указанному телефону или через сайт клиники, оформив соответствующую заявку.
Вопросы и ответы
Какие симптомы указывают на развитие нефрита?
О воспалительном процессе в почках свидетельствует повышение температуры тела до 40⁰С, озноб и головная боль, неприятные ощущения в мышцах и ломота. Перечисленные симптомы напоминают грипп и острую стадию инфекционных заболеваний. Предположение о патологии в почках врач может сделать на основании потемнения мочи и снижения частоты мочеиспускания, а также болевых ощущениях в области почек.
Как проводится диагностика нефрита?
При подозрении на воспаление почек пациент направляется на комплексное обследование. Обязательным является анализ мочи по различным параметрам, общий и биохимический анализ крови. Уточнить состояние почек позволяет ультразвуковое и радиоизотопное исследование, а также биопсия тканей в предположительной области воспаления. Основная цель диагностических мероприятий — выявить причины и пути распространения инфекции внутри организма.
Существуют ли методы профилактики воспалительных заболеваний почек?
Полностью избежать риска воспалительного процесса можно при условии своевременного лечения заболеваний внутренних органов и инфекционных процессов, заботы о своем здоровье, ношения одежды по сезону и исключения случаев возможного переохлаждения. При первых признаках недомогания следует как можно раньше обратиться за квалифицированной медицинской помощью и полностью отказаться от любых попыток самолечения.
Нефрит (воспаление почек)
Общие сведения
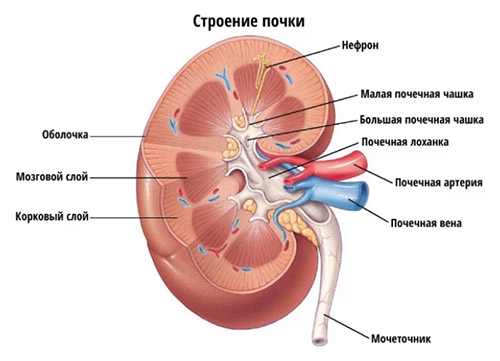
Под термином «нефрит» подразумевается воспалительный процесс в почках, который затрагивает различные структурные единицы органа. Чтобы разобраться в заболеваниях почек, стоит рассмотреть их строение. Паренхима органа представлена почечными канальцами, которые вместе с капиллярами образуют нефроны — функциональная единица почки, в которой образуется моча.
В состав нефрона входит: клубочек (это скопление капилляров с небольшими порами), канальцы (проксимальный и дистальный) и петля нефрона. Дистальный каналец впадает в собирательную трубочку, которая является началом мочевыводящих путей. В клубочках путем фильтрации плазмы из капилляров образуется первичная моча. Основной функцией канальцевого аппарата является поддержание гомеостаза. В канальцах почки из первичной мочи происходит обратное всасывание важных для организма веществ (органических и неорганических), концентрирование мочи за счет всасывания воды и натрия и секреция продуктов метаболизма в собирательные трубочки. Выведение вторичной мочи осуществляется мочевыводящими органами, которые включают чашки почки, лоханку, мочеточник, мочевой пузырь.
В зависимости от поражения структурных единиц органа различают:
Термины «интерстициальный нефрит» и «тубулоинтерстициальный нефрит» — это морфологический диагноз, а в поскольку клинике без проведения биопсии разграничить поражение интерстиция и канальцев невозможно, то оба термина отождествляются и являются синонимами. Острая форма часто вызывается реакцией на медикаменты или инфекционный фактор и сопровождается внезапным ухудшением функции почек, прежде всего азотовыделительной. Хронический тубулоинтерстициальный нефрит, независимо от вызывающей причины, приводит к снижению функции почек. В структуре почечных заболеваний, хронический тубулоинтерстициальный нефрит встречается у 2-3 % больных в нефрологии и приводит к хронической почечной недостаточности. При ряде заболеваний (сепсис, системная красная волчанка, узелковый периартериит) поражение почек носит смешанный характер — проявляется в виде тубулоинтерстициального нефрита, гломерулита, пиелита и васкулита.
Патогенез
Патогенез тубулоинтерстициального нефрита обусловлен действием иммунных комплексов и антител. Также имеет место непосредственное действие токсинов на канальцы. Токсические вещества проходят через почки в больших концентрациях и быстрее, чем в другие органы. При этом возникает спазм сосудов почек. Ишемия коркового вещества органа вызывает глубокие дистрофические изменения канальцев и разрыв их мембран. В результате нарушается реабсорбция и возникает отек ткани. В условиях ишемии активизируется образование коллагена и воспалительных цитокинов, прогрессирует атрофия эпителия канальцев. При остром ТИН клубочки сохранны. При хроническом — формируется тубулоинтерстициальный фиброз и возможно вовлечение в процесс клубочков почки.
Классификация
Болезни почек делятся на:
Гломерулопатии воспалительного характера называются гломерулонефрит или гламированный нефрит. Заболевание имеет имунно-воспалительную (инфекционно-аллергическую) природу и протекает с поражением клубочков. Также могут вовлекаться в процесс канальцы и интерстициальная ткань. Заболевание чаще встречается у молодых людей. Причиной его развития чаще всего является стрептококк, поэтому существует термин постстрептококковый гломерулонефрит.
Гламированный нефрит по типу течения бывает:
По степени вовлечения других структур почки:
Острый интерстициальный нефрит, а также острый тубулоинтерстициальный нефрит развиваются в ответ на действие внешних и внутренних неблагоприятных факторов и протекают одинаково. В 95% случаев острый ТИН развивается в ответ на инфекцию (бактериальную или вирусную) или как реакция на лекарственные препараты. Заболевание развивается в течение нескольких дней (иногда месяцев). Острый ТИН вызывает острое поражение почек, которое купируется, если устранен причинный фактор и своевременно начато лечение. В тяжелых случаях и при позднем начале терапии эта форма приводит к хронической болезни почек.
Хронический интерстициальный нефрит или хронический тубулоинтерстициальный нефрит — это хроническое заболевание почек, возникающее при длительном воздействии неблагоприятных факторов, и часто сопровождающееся развитием почечной недостаточности. В развитии этой формы имеют значение генетическая патология, хронический контакт с токсинами, постоянный прием лекарств и трав, метаболические патологии и обструктивные заболевания почек и мочевыводящей системы. Хронический тубулоинтерстициальный нефрит характеризуется постепенным в течение нескольких лет нарушением функции органа. Также характерно параллельное вовлечение в процесс клубочков. У детей в 1,3% случаев является причиной ХПН, что требует выявления заболевания на ранних стадиях.
Выделяют хронический первичный ТИН и вторичный. Первичный включает:
Вторичный возникает при гломерулопатии, сосудистых заболеваниях почек, нарушениях мочевыведения (рефлюкс-нефропатия, обструктивные заболевания почек, поликистоз почек) и при гемобластозах (острый лейкоз, парапротеинемии).
В отличие от гломерунефрита для острого и хронического тубулоинтерстициального нефрита не характерны:
Наследственный нефрит — это группа генетических заболеваний, которые протекают с нефритическим синдромом и почечной недостаточностью. Часто эти заболевания сопровождаются тугоухостью и симптомами со стороны глаз. В основе заболевания — мутация гена, который кодирует образование коллагена IV типа. Диагноз ставится на основании биопсии почки, анализа мочи и семейного анамнеза. Гломерулярная болезнь в данном случае развивается в результате истончения базальных мембран клубочков и канальцев, рубцевания гломерулярной ткани и развития интерстициального фиброза.
Очень редко встречается наследственный тубулоинтерстициальный нефрит — поликистозная болезнь почек, связанная с мутацией генов муцина-1 (мембранный белок, который обеспечивает защиту клеток от бактерий и ферментов) и уромодулина (гликопротеин, который продуцируется в петле Генле и извитом дистальном канальце). Семейная гиперурикемическая нефропатия связана с мутацией гена уромодулина и ренина (ренин — регулятор артериального давления). Для этих заболеваний характерно: ночное мочеиспускание или энурез в детские годы, отсутствие гипертензии вначале заболевания, прогрессирующее ухудшение функции почек, отсутствие белка в моче и эритроцитов, нормальные или уменьшенные почки при УЗИ.
Волчаночный нефрит относится к аутоиммунным тубулоинтерстициальным нефритам. Является проявлением системной красной волчанки и обусловливает почечную недостаточность. Поражение почек при красной волчанке — самое распространенное, тяжелое и неблагоприятное проявление данного заболевания, которое предопределяет прогноз заболевания.
Волчаночный нефрит (его называют люпус-нефрит) является основной причиной смерти больных при СКВ. Это иммунокомплексное воспаление канальцев, в основе которого лежит гиперактивность В- лимфоцитов и неконтролируемая продукция антител. Основное заболевание лечится иммуносупрессивными препаратами (глюкокортикоиды, циклофосфан, азатиоприн, микофенолат мофетил) и препаратами моноклональных антител (Белимумаб), но поскольку не у всех лечение эффективно, у 5-20 % больных терминальная почечная недостаточность развивается через 10 лет.
Проявляется нефрит протеинурией (> 0,5 г в сутки) или наличием эритроцитов и цилиндров в моче, повышением уровня креатинина. Дополнительный критерий диагностики — исследование биоптата почки. Проведение биопсии показано всем больным с признаками активного волчаночного нефрита (белок, эритроциты, цилиндры в моче).
Причины воспаления почек
Причины, вызывающие гломерулонефрит
Он может вызываться инфекционными и неинфекционными факторами, среди которых можно назвать:
Острый тубулоинтерстициальный нефрит
Причины хронического тубулоинтерстициального нефрита
Факторы риска острого тубулоинтестинального нефрита
Гнойное воспаление почек называется пиелонефрит. При этом заболевании в процесс вовлекается чашечно-лоханочная система и преимущественно поражается интерстиций. Причины гноя в почках — попадание различных микробов в этот орган. Наиболее часто это заболевание вызывает кишечная палочка, которая попадает в орган с кровью (гематогенно) или из уретры, мочеточников и мочевого пузыря. При данном заболевании почки увеличиваются в размерах, капсула их напряжена, а в корковом и мозговом веществе органа определяется гной (гнойнички различных размеров).
Осложнением пиелонефрита является паранефрит (воспаление клетчатки вокруг почки). К развитию пиелонефрита предрасполагают: короткая уретра (у женщин), беременность (стаз мочи), операции на почках, обструкция мочевыводящих путей (гиперплазия простаты, камни, сужения мочеточника, сдавление опухолью).
Симптомы воспаления почек
Симптомы нефрита (гломерулонефрита) развиваются через 1,5 недели после инфекции. У больных появляются почечные и внепочечные симптомы. Почечные — это появление белка, эритроцитов, цилиндров в моче и уменьшение количества выделяемой мочи. Внепочечные включают отеки, повышение давления, гипертрофию левого желудочка, повышение уровня азота в крови.
Для гломерулонефритов характерен нефритический синдром: эритроциты в моче (макрогематурия, моча цвета «мясных помоев»), белок (протеинурия), повышение артериального давления. Задержка натрия и жидкости в организме сопровождается появлением отеков и гипертензии. Появление белка и эритроцитов в моче связано с повышением проницаемости стенок капилляров клубочков. Протеинурия — меньше 3 г/сутки. Задержка, жидкости вызывает увеличение ОЦК и повышение давления. Отеки при нефритическом синдроме бывают редко и локализуются на лице.
Признаком повреждения клубочков является и нефротический синдром: отеки и выраженная протеинурия (белок в моче). Нарушение работы почек проявляется в нарастающих отеках, накоплении жидкости в полостях (гидроперикад), возможна анасарка (общий массивный отек). Острые нефриты в настоящее время встречаются редко и заканчиваются выздоровлением. Хронический нефрит (особенно подострый) прогрессирует и приводит к хронической почечной недостаточности.
Симптомы интерстициального нефрита
Признаки воспаления почек с поражением интерстиция и канальцев включают полиурию, снижение плотности мочи, протеинурию, сахар в моче, гипо- или гиперкалиемию. В зависимости от воздействующего фактора тубулоинтерстициальный нефрит может протекать с незначительными нарушениями, описанными выше, или они могут отсутствовать. У многих больных из-за нарушения концентрации мочи появляются полиурия и никтурия (частое мочеиспускание ночью) и повышение артериального давления.
При лекарственном нефрите наблюдается манифестный вариант течения с острой почечной недостаточностью, и больной нуждается в диализе. Также может беспокоить боль в суставах, лихорадка, боль в пояснице, сыпь. Мочевой синдром — протеинурия (менее 1 г/сутки), эритроциты, абактериальная лейкоцитурия. Могут наблюдаться полиурия или олигурия и даже анурия. Олигурия и анурия свидетельствуют о тяжелом поражении почек.
При анальгетическом ОТИН развивается сосочковый некроз, что проявляется почечной коликой. Симптомы лекарственного нефрита возникают через несколько дней после приема нефротоксичного препарата. Лекарственно-индуцированный нефрит у 10% больных характеризуется триадой симптомов: лихорадка, эозинофилия и сыпь. Периферические отеки и повышение давления нехарактерны. Возможно двустороннее увеличение почек из-за интерстициального отека.
Хронический тубулоинтерстициальный нефрит
Хронический ТИН долгое время протекает без симптомов или с невыраженными симптомами, которые остаются незамеченными, но почечная недостаточность постепенно прогрессирует. На ранних стадиях отеков нет, артериальное давление не повышено или умеренно повышено. Развиваются: полиурия и никтурия. Клиника складывается из почечной дисфункции, мочевого и гипертензионного синдрома. Мочевой синдром включает гематурию или невысокую протеинурию. При лекарственном ХТИН наблюдается лейкоцитурия (она представлена лимфоцитами и эозинофилами в моче). Интерстициальный нефрит может протекать со вторичным изменением в клубочках (как при гломерунефрите), тогда развивается нефритический синдром.
Клиническая картина ХТИН однотипна и нужно отметить, что воспаление почек у женщин и воспаление почек у мужчин не отличаются симптомами. Однако имеются некоторые особенности. Например, анальгетическая нефропатия чаще встречается у женщин, что обусловлено более частым применением анальгетиков и НПВС. Ее характерные симптомы: повышенное давление, преобладание ночного мочеиспускания над дневным, анемия (гемолитическая) и стерильная лейкоцитурия. При КТ исследовании отмечается кальцификация в сосочках почек, уменьшение почек, некроз сосочков. Для мужчин характерна подагрическая нефропатия, что связано со злоупотреблением мясными продуктами и алкоголем. При этой форме протеинурия составляет меньше 1 г/сутки, снижается способность почек концентрировать мочу и в ней определяются ураты.
Если рассматривать пиелонефрит, то какие симптомы воспаления почек у женщин? Патологический процесс локализуется в чашечках и лоханке почек с вовлечением паренхимы — это бактериальный интерстициальный нефрит. Бактериальное воспаление при пиелонефрите чаще развивается в одной почке. У женщин симптомы воспаления почек встречаются чаше, поскольку они имеют короткий и широкий мочеиспускательный канал, что способствует попаданию инфекции из уретры при плохой или неправильной гигиене. Близость влагалища и прямой кишки играют в этом значительную роль. Имеют значение особенности гормонального фона, который меняется при беременности (развивается гипотония мочеточников), использовании контрацептивов и в менопаузу (развивается атрофический кольпит).
У женщин молодого возраста пиелонефрит развивается при начале половой жизни, беременности и в результате острого цистита. В пожилом возрасте возрастные изменения, функциональные дисфункции и мочекаменная болезнь становятся причиной инфицирования почек. Чаще всего — это кишечная палочка, синегнойная палочка, протей, стафилококки и стрептококки. У мужчин уретра длинная и извитая, а это препятствует восходящей инфекции. Проникновению ее мешает простата и часто воспаление замыкается на ней, яичках или семенных пузырьках.
Классические признаки пиелонефрита: повышение температуры, дизурия, озноб и боли в поясничной области. В последнее время имеется тенденция к латентному течению и малосимптомному, а это затрудняет распознавание острой формы пиелонефрита, а тем более хронической формы. Отсутствие лихорадки не означает отсутствие данного заболевания. Боли в пояснице могут быть незначительными и расцениваться как проявление радикулита. Дизурия также может отсутствовать или беспокоить больную незначительно. Ознобы могут прослеживаться на протяжении месяцев, возникая в тепле и на холоде. Внимание должен привлечь периодически возникающий цистит. Важный симптом — никтурия (частое ночное мочеиспускание), особенно если она присутствует многие месяцы и годы. Никтурия не специфична для данного заболевания — она развивается при поражении тубулярных структур.
Если рассматривать симптомы заболевания мочеточника, то они связаны либо с сужением мочеточника, либо с наличием камня в нем. Сужение мочеточника нарушает его проходимость и на этом фоне развивается пиелонефрит, гидронефроз и образуются камни. Боли имеют характер почечной колики — очень интенсивные и появляются в виде приступов. Локализуются в поясничной области и по ходу мочеточника, отдают в низ живота, пах, бедро и половые органы. Появляется кровь в моче и нарушается мочеиспускание. Причина колики — внезапное нарушение оттока мочи, которое вызывается закупоркой мочеточника камнем. Из-за нарушения оттока лоханки почки переполняются мочой, в лоханках повышается давление, что раздражает нервные окончания. Приступ возникает внезапно, боль очень интенсивная, пациент стонет, возбужден и меняет положение тела.
Анализы и диагностика
Обязательные методы диагностики:
В общем анализе мочи при тубулоинтерстициальных заболеваниях определяется сниженная плотность мочи, белок менее 1–2 г/сутки, лейкоциты в разном количестве (стерильная пиурия), реже — эритроцитурия. В случае нефрита на фоне приема НПВС протеинурия составляет 3,5 г/сутки (нефротическая протеинурия).
Нарушение концентрационной функции почек не соответствует почечной недостаточности. В клиническом анализе крови определяется анемия, она часто тяжелая и не зависит от степени снижения клубочковой фильтрации. Биохимические анализы крови выявляют повышение креатинина и нарушения электролитного баланса, которые возникают из-за нарушения функции почечных канальцев: гипо- или гиперкалиемия, снижение уровня кальция, магния, натрия. Признаками дисфункции канальцев является тубулярный ацидоз.
При остром тубулоинтерстициальном нефрите в общем анализе мочи определяются признаки воспаления почек, включая эритроциты, лейкоциты в отсутствие бактерий. Считается, что эозинофилурия (появление эозинофилов в моче) предполагает наличие острого процесса, но наличие или отсутствие их в моче не имеет диагностического значения. Протеинурия чаще всего минимальна, но в сочетании с ОТИН и повреждением гломерулярного аппарата (на фоне приема ампициллина, рифампина, альфа-интерферона или ранитидина) достигает нефротических значений.
Гипокалиемия вызвана дефектом реабсорбции калия, а метаболический ацидоз связан с дефектом реабсорбции бикарбоната в канальцах. При остром ТИН на УЗИ выявляют очень увеличенные почки из-за воспаления интерстиция и отека. Если проводится радионуклидное сканирование, то выявляется усиленное поглощение галлия-67, что свидетельствует о остром ТИН.
Результаты обследования при ХТИН такие же, как при остром, но обнаружение эритроцитов и лейкоцитов не характерно. Так как ХТИН имеет бессимптомное течение и сопровождается фиброзом интерстиция почки, на УЗИ выявляют уменьшенные и сморщенные почки. При ХТИН биопсия с целью диагностики выполняется нечасто. При гистологическом исследовании биоптата канальцы атрофированы и могут отсутствовать. Просвет их различный, есть участки значительного расширения. В интерстициальной ткани определяется фиброз и инфильтрация воспалительными клетками. Нормальное строение ткани определяется в участках без сморщивания.
Лечение воспаления почки
Как мы выяснили, заболевания почек разнообразны, как и причины, вызывающие их. Многие из описанных выше заболеваний имеют иммунно-воспалительный характер — это не простое бактериальное воспаление и нуждается в более серьезном лечении. Течение заболевания может быть тяжелым, поэтому однозначно ответить на вопросы, что пить и что лучше помогает нельзя, тем более нельзя самостоятельно лечиться. Этот вопрос должен решать врач после обследования.
Сложным является лечение нефрита почек — гломерулонефрита, который относится к иммуно-воспалительным заболеваниям. Больным назначаются:
Иногда это лечение приходится выполнять в течение двух лет под наблюдением врача. Быстро прогрессирующий гломерулонефрит — особая тяжелая форма, которая развивается у больных с красной волчанкой, узелковым периартериитом, геморрагическим васкулитом и неопластическими заболеваниями. Лечение еще более сложное: глюкокортикоиды и цитостатики по схеме (иногда очень длительно), антикоагулянты. Часто приходится прибегать к плазмаферезу, гемосорбции, гемодиализу. А при неэффективности — к трансплантации почки.
Если у больного интерстициальный нефрит необходимо:
При отравлении токсическими веществами, в том числе и медикаментами, и воздействии солей тяжелых металлов проводится инфузионная терапия, применяются антидоты (Унитиол, Тиосульфат натрия), проводится форсированный диурез (водная нагрузка и внутривенно фуросемид), назначаются энтеросорбенты. Нередко прибегают к плазмаферезу, плазмосорбции, гемодиализу. Если нефрит обусловлен действием радиации и тяжёлых металлов, назначаются энтеросорбенты в течение месяца: Энтеросгель, Смекта, Белосорб, Полифепан.
В этой ситуации важно поддерживать водно-электролитный состав крови и контролировать кислотно-щелочное равновесие. С этой целью применяются Натрия хлорид, растворы Декстрозы/Глюкозы, раствор Натрия гидрокарбоната. Для коррекции гиперкалиемии вводят раствор Хлорида Кальция или Кальция глюконата. Продолжительный антигиперкалиемический эффект дает введение раствора Глюкозы с инсулином, после вливания Кальция глюконата. Действие кальция глюконата продолжается 30-60 мин, а введение Глюкозы с инсулином вызывает переход калия из плазмы в клетки, антигиперкалиемический эффект продолжается до 5-6 часов. Невыраженная гипонатриемия не требует коррекции. Тяжелая, продолжающаяся двое суток и сопровождающаяся неврологической симптоматикой требует немедленного введения 3% Натрия хлорида.
При лекарственно- и иммунно-индуцированном ТИН наиболее эффективны кортикостероиды, НПВП-индуцированный нефрит слабее отвечает на лечение кортикостероидами. В случае токсико-аллергического нефрита, ТИН на фоне саркоидоза и протекающего с увеитом, применение кортикостероидов является обязательным компонентом лечения — назначаются таблетки Преднизон/Преднизолон с постепенным уменьшением дозы за 4-6 недель.
Из других препаратов показаны мембраностабилизирующие средства и антиоксиданты (Веротон), улучшающие кровоснабжение в почке (Курантил), а также препараты, улучшающие энергетический обмен в клетке (Карнитин). Из всех заболеваний почек антибиотики показаны при пиелонефрите и доказанной бактериальной природе гломерулонефрита.
Лечение хронического тубулоинтерстициального нефрита (ХТИН)
Лечение пиелонефрита
К основным методам лечения пиелонефрита относится антибактериальная терапия. Основные препараты для лечения воспаления почек при пиелонефрите — антибиотики цефалоспоринового ряда II–III поколения (Зинацеф, Цефотаксим, Цефтриаксон) и фторхинолоны (Нолицин, Норбактин, Цифран, Ципринол), также назначаются цефалоспорины IV поколения (Цефактив, Цефанорм, Кефсепим, Максицеф, Цефепим) и карбапенемы (Гримипенем, Мепенем, Мерексид, Меропенем). Цефалоспорины III поколения занимают ключевую позицию лечении инфекционных заболеваний мочевыводящей системы. Они отличаются высокой эффективностью в отношении энтеробактерий, поэтому эти препараты применяют при тяжелом течении, если имеются осложнения или при обострении хронических инфекций.
При тяжелом течении в стационаре назначают цефалоспорины, ципрофлоксацин или амоксициллина клавуланат, которые вводятся внутримышечно до момента снижения температуры, а потом больные принимают препараты фторхинолонов (Норфлоксацин, Офлоксацин, Цифран, Ципринол, Ципробай) в течение 14 дней. В целом лечение антибиотиками в зависимости от тяжести и состояния больного составляет 3-5 недель. В стационаре также проводится инфузионная дезинтоксикационная терапия.
С возрастом больного увеличивается бессимптомная бактериурия из-за сопутствующих факторов — неполное опорожнение пузыря, недержание мочи, гиподинамия, несоблюдение личной гигиены. Бессимптомная бактериурия у лиц в возрасте не требует назначения антибиотиков, за исключением случая, когда имеется обструкция мочевыводящих путей камнем, опухолью или аденомой простаты. При пиелонефрите, вызванном обтурацией мочеточника и нарушением оттока мочи, важно устранить эту проблему — удалить камень или установить дренажную трубку (нефростома) для дренирования мочеточника. Оперативное лечение пиелонефрита проводится при появлении гнойного очага – карбункула или абсцесса почки. Производят их вскрытие и иссечение. В редких случаях, сопровождающихся масштабными воспалительными изменениями почечной ткани, больным выполняется нефрэктомия (удаление почки).
Чем лечить воспаление почек в домашних условиях? В профилактике рецидивов инфекций почек имеет значение питьевой режим (1,2-1,5 л ежедневно) и применение фитопрепаратов, которые улучшают пассаж мочи и восстанавливают функцию трубочек. Рекомендован прием Канефрона по 10 дней каждый месяц. Показаны также мать и мачеха, череда, мята, брусничный и земляничный лист, зверобой, почечный чай по 2-3 недели каждого месяца. Широко используются комбинированный препарат Фитолизин, а также Почечный чай.
Использование трав в активный период почти не влияет на бактериурию, но улучшает отхождение мочи. При стихании процесса фитопрепараты и сборы дают хороший эффект. Они могут использоваться как поддерживающее многомесячное лечение самостоятельно или сочетаться с химиопрепаратами — курс антибиотиков и курс фитолечения. Если имеются противопоказания к антибактериальной терапии, то фитолечение является ведущим. Фитотерапию рекомендуют для профилактического лечения мочекаменной болезни, чтобы улучшить состояние почек и мочевых путей, ускорить отхождение мелких камней. Рекомендуют Цистон — растительный препарат, в состав которого входит 14 трав, включая марену, и порошок мумие. Оказывает мочегонное, спазмолитическое, противомикробное действие, растворяет камни, и устраняет воспаление. Препарат снижает концентрацию щавелевой кислоты, кальция, гидроксипролина, которые способствуют образованию камней.
С другой стороны, он повышает уровень натрия, магния и калия, которые подавляют процесс камнеобразования. Препарат постепенно вызывает деминерализацию камней и предотвращает их дальнейший рост. Способствует выведению мочевой кислоты, оксалатных и фосфатных солей, поскольку стимулирует частоту мочеиспусканий и расслабляет мускулатуру выводящего тракта. Литолитический эффект не зависит от значения рН мочи. Оказывает бактерицидное действие.
Лечение воспаления почек народными средствами
Лечение народными средствами чаще всего применяется при пиелонефрите. Если есть необходимость применять травы, то нужно учитывать действие лекарственных растений:
Часто рекомендуются сборы трав: листья земляники 1 часть, листья крапивы и березы по 2 части, семя льна 5 частей. Готовят настой и принимают по 2 стакана в течение дня. Также можно принимать следующий сбор: в равных частях берут листья березы, толокнянки, кукурузные столбики и корень солодки. Отвар принимают по 1/3 стакана 3-4 раза в день.
При гломерулонефрите и тубулоинтерстициальных заболевания почек лекарственные травы должны применяться с осторожностью, поскольку некоторые могут быть нефротоксичными. При этих заболеваниях важен мочегонный эффект растений, поскольку у больных отмечается задержка жидкости в организме. Наибольшую мочегонную активностью имеют: хвощ полевой, ортосифон, корневище спаржи, плоды можжевельника, почки березы. В комбинациях данные растения усиливают свое действие. Гипотензивное действие растений можно использовать при повышении давления. Гипотензивный эффект будет больше у растений, которые одновременно оказывают мочегонное, сосудорасширяющее и спазмолитическое действие.
Среди таких растений можно назвать листья брусники, хвощ полевой, календулу, мать-и-мачеху, мяту перечную, побеги ортосифона, пустырник, семена укропа. Применяя лекарственные травы, нужно учитывать, что фитотерапия противопоказана при почечной колике, аллергических реакциях, выраженных отеках и высоких цифрах артериального давления, когда нужно принимать лекарственные препараты. Любое назначение трав должно быть согласовано с лечащим врачом.