Что такое младенческий приступ
Республиканская детская клиническая больница
Единый Всероссийский детский Телефон Доверия для детей, подростков и их родителей (бесплатный) 8-800-2000-122
г. Симферополь
г. Симферополь
Режимы работы:
Стационар: (круглосуточно)
Приемное отделение (круглосуточно)
Консультативно-диагностический центр
Телефоны
Приемное отделение
Колл-центр Справочной службы КДЦ( Консультативно-диагностический центр ):
Регистратура КДЦ:
Платные услуги:
Приемная главврача:
КДЦ( Консультативно-диагностический центр ):
НЕЭПИЛЕПТИЧЕСКИЕ СОСТОЯНИЯ У ДЕТЕЙ. ДОБРОКАЧЕСТВЕННЫЙ НЕЭПИЛЕПТИЧЕСКИЙ МИОКЛОНУС МЛАДЕНЧЕСТВА.
В настоящее время увеличивается количество судорожных состояний у детей. Чаще всего они провоцируются тяжелыми поражениями головного мозга, генетическими аномалиями, обменными нарушениями. Данные состояния требуют обязательного назначения противосудорожных препаратов и наблюдения детского невролога.
Наряду с этим, все чаще встречаются у детей приступы, вызывающие волнение родителей, но не нуждающихся в медикаментозной коррекции. Это неэпилептические приступы, связанные с неспецифическими реакциями незрелого мозга.
Синдром Феджермана – доброкачественные неэпилептические спазмы младенчества, внешне практически неотличимые от эпилептических приступов, таких как инфантильные судороги или миоклонические приступы.
Синдром Феджермана диагностируется на основании типичных клинических проявлений в виде кратковременных кивков или вздрагиваний при условии отсутствия очаговой неврологической симптоматики и нормального психомоторного развития у детей в период младенчества, при этом не должны регистрироваться эпилептиформные изменения на ЭЭГ как в период судорожного эпизода, так и в межприступный период. Доброкачественный неэпилептический миоклонус младенчества возникает обычно на первом году жизни (чаще в 6 месяцев), совпадая с возрастом дебюта эпилепсии Веста. Обычно приступы кратковременны (1-2 сек), но возможны и более длительные эпизоды обычно за счет возникновения повторяющихся приступов. Хаотические изолированные движения могут наблюдаться несколько раз в день, но необязательно ежедневно. Двигательный компонент приступов может быть различным. Часть событий проявляется короткими тоническими спазмами конечностей или шеи, другие – эпизодами «дрожания», короткими вздрагиваниями, кивками. Движения практически всегда симметричны. Характерно возникновение приступов в состоянии бодрствования, чаще при волнении, страхе, иногда при дефекации и мочеиспускании, однако у 15% пациентов они могут наблюдаться и во сне.
Причина возникновения синдрома Феджермана неизвестна. По данным Maydell (2001), двигательные проявления синдрома представляют собой физиологические спазмы мышц. По сообщению Caraballo и соавт. (2009), интересной особенностью большинства обследованных семей пациентов с синдромом Феджермана является наличие хотя бы у одного из родителей университетского образования. Имеет ли это значение – покажут будущие исследования.
Прогноз синдрома Феджермана благоприятный с полным излечением к двух-трехлетнему возрасту (чаще приступы прекращаются на втором году жизни). Нарушений психоречевого развития не отмечается ни у одного пациента. Сочетание синдрома Феджермана с идиопатической фокальной эпилепсией (оба возрастзависимых состояния) может свидетельствовать о наличии единого механизма патогенеза – врожденного нарушения процессов созревания мозга.
Проявления – доброкачественного миоклонуса младенчества следует оличать в первую очередь, в первую очередь, от младенческих спазмов и эпилептических приступов, однако следует помнить и о других неэпилептических судорожных состояниях. Это дистонические феномены, характерные для пароксизмальных дискинезий, синдрома Сандифера, пароксизмальной кривошеи, пароксизмального хореоатетоза. Дрожание может наблюдаться при медикаментозных отравлениях, судорогах младенцев, а также в рамках доброкачественного тремора. Кивки и вздрагивания следует отличать от доброкачественных судорог новорожденного и других эпилептических приступов. С тоническими вытягиваниями могут быть сходны доброкачественный поворот глазных яблок, изменение позы при испуге и вздрагиваниях.
С учетом жалоб родителей, данных осмотра, нормального психомоторного развития, отсутствия в неврологическом статусе очаговой симптоматики, а также неизмененной возрастной ЭЭГ устанавливается диагноз: доброкачественный неэпилептический миоклонус младенчества. Рекомендовано воздержаться от назначения длительной противосудорожной терапии. Дальнейшее наблюдение за детьми показало постепенное исчезновение указанных состояний. При возникновении у ребенка насильственных вытягиваний, вздрагиваний, складываний, вычурных поз, поворотов головы и глаз – необходимо обратиться к врачу для своевременного определения причины данных состояний и решения вопроса о назначении лечения.
Номеровская А.А.,
ГБУЗ РК РДКБ «Психоневрологическое отделение»
Синдром Веста: малыш в беде
Первооткрыватель этой болезни нашел ее у своего сына, ее патогенез изучают 170 лет, а для лечения используют гормоны
Синдром Веста — младенческая эпилепсия, описанная впервые еще в 19 веке. До открытия влияния адренокортикотропного гормона (АКТГ) на течение этого заболевание оно считалось неизлечимым.
История
В 1841 году английский педиатр Ульям Джеймс Вест (1793–1848) написал письмо главному редактору британского журнала The Lancet, где оно и было опубликовано. Письмо было озаглавлено: «О специфической форме младенческих пароксизмов». Непонятной болезнью с четырехмесячного возраста страдал сын Уильяма.
В письме доктор Вест описывал происходившие с сыном приступы как «наклоны». Ребенок наклонял голову до колен, а затем его тело полностью расслаблялось. Приступ мог длиться до 2–3 минут и включать до 20 «наклонов», интервалы между ними длились всего несколько секунд. Такие приступы доктор наблюдал у мальчика до 3 раз в день. В своем письме педиатр обращался к коллегам за помощью. В момент написания письма мальчику было около года, и он уже не мог приобретать новые навыки и не знал, как двигать конечностями, никогда не плакал и не смеялся, выглядел безучастным, не мог поддерживать тело в вертикальном положении и самостоятельно удерживать голову. К 11 месяцам приступы у мальчика стали напоминать генерализованные тонические.
В течение следующих 100 лет эпилептологи описывали схожие с описаниями Веста синдромы у детей, и к середине прошлого века в мировой литературе накопилось около 70 подобных случаев. В начале 60 х неврологи впервые описали ЭЭГ-паттерн у детей с пароксизмами: гипсаритмию, то есть беспорядочные высокоамплитудные несинхронные спайки и медленноволновую активность. В 1964 году впервые появился термин «синдром Веста».
Итак, что это за болезнь? Синдром Веста (СВ) — это эпилептическая энцефалопатия у детей, проявляющаяся триадой:
СВ встречается в 2–6 случаях на 10 000 новорожденных и составляет до 9 % эпилептических синдромов раннего детского возраста. От синдрома Веста чаще страдают мальчики — до 60 % от общего числа больных.
Формы
Официально СВ разделяют на симптоматическую (до 85 %), а также криптогенную и идиопатическую формы (вместе до 20 %). Но с клинической точки зрения у заболевания только 2 формы, так как различия между криптогенной и идиопатической формами практически отсутствуют. К симптоматической форме синдрома Веста относят случаи заболевания на фоне уже имеющейся патологии головного мозга или нарушений развития. У половины детей с симптоматической формой в анамнезе было осложненное течение внутриутробного периода: инфекции, метаболические расстройства, генетические и хромосомные дефекты (синдром Дауна и др.), а также нарушение внутриматочного кровообращения у матери. Реже наблюдается патология родового периода. Это гипоксически-ишемическое поражение мозга, травмы и другие осложнения в родах. К постнатальным причинам СВ относятся инфекции, травмы, гипоксически-ишемические инсульты и опухоли.
Криптогенную, или идиопатическую, форму заболевания диагностируют у детей с эпилепсией синдрома Веста без видимых причин, с нормальным психомоторным развитием и без повреждения головного мозга до возникновения заболевания. Это более благоприятная форма СВ.
Патогенез синдрома Веста в настоящее время неизвестен. У пациентов укорочена фаза REM-сна (фаза быстрого движения глаз), во время которой происходит нормализация ЭЭГ и снижение частоты спазмов. В связи с этим есть версия, что при СВ в стволе головного мозга имеет место дисфункция серотонинергических нейронов, участвующих в формировании циклов сна. Существуют и другие гипотезы, подразумевающие генетические и иммунные нарушения у маленьких пациентов.
Клиническая картина
Чаще всего синдром дебютирует у детей в возрасте 4–6 месяцев, причем более ранние симптомы— неблагоприятный прогностический фактор. Инфантильные спазмы синдрома Веста могут проявляться с высокой частотой и быть крайне разнообразными — сгибания туловища, вертикальные движения глазных яблок, или движения глаз, похожие на нистагм, а также «вскидывание» ручек по типу восточного приветствия и др. Один спазм длится доли секунды, спазмы группируются в серии — до 50 приступов в серии, количество серий в сутках — от одной до нескольких десятков. Часто приступы развиваются при пробуждении и засыпании, могут сопровождаться отведением головы или глаз в сторону. В спазм может быть вовлечена только половина тела. Появление приступов эпилепсии означает остановку психомоторного развития малыша, и часто — регресс приобретенных навыков. В 1–2 % случаев возможно спонтанное самоизлечение.
Лечение
Важнейшая задача терапии — полное прекращение или снижение частоты приступов и подавление гипсаритмии, которая делает невозможным нормальное развитие ребенка. Противоэпилептические средства в этом случае малоэффективны. Так возможно ли излечение от синдрома Веста?
В 1958 году в Европейском журнале о неврологии (European Journal of Neurology) была опубликована важнейшая работа по эпилепсии и эффективности введения кортикотропина при инфантильных спазмах (авторы Л. Сорель и A. A. Дюшан-Бойоль). АКТГ помогал в 50–90 % случаев, причем лечению лучше поддавалась криптогенная форма, чем симптоматическая. В большом финском исследовании 1980 года летальные осложнения при терапии кортикотропином достигали 5 %, а частота серьезных побочных эффектов составила 37 %. Высокий риск осложнений и низкая эффективность кортикотропина при симптоматической форме СВ привели к необходимости дальнейшего поиска препаратов для купирования спазмов.
Сейчас используются и другие гормональные средства — преднизолон, дексаметазон и тетракозактид. Последний препарат — это синтетический полипептид, обладающий свойствами эндогенного кортикотропина и дающий меньше осложнений, чем сам кортикотропин. В течение последних 20 лет зарекомендовал себя противоэпилептический препарат вигабатрин. Восприимчивость к терапии составляет 23–68 %. До сих пор не определены оптимальные дозы и продолжительность лечения ни для вигабатрина, ни для кортикотропина и тетракозактида.
Кроме того, при лечении синдрома Веста назначают вальпроаты и бензодиазепины. Однако полное исчезновение инфантильных спазмов на фоне приема этих препаратов наступает позже, чем при лечении стероидами и вигабатрином. При локализованном очаге эпилептоидной активности возможно хирургическое лечение, однако эффективно оно далеко не во всех случаях.
Динамика обязательно оценивается ЭЭГ-мониторингом, поскольку на фоне терапии спазмы могут перейти в субклинические, которые трудно распознать без ЭЭГ. В ремиссии (месяц без приступов) гипсаритмия может полностью исчезнуть, сменяясь нормальным вариантом ЭЭГ. Но в 23–50 % случаев синдрома Веста прогноз не очень хороший — заболевание трансформируется в другие формы эпилепсии, которые иногда могут проявить себя только в пубертатном периоде.
Прогноз
Со времени письма Уильяма Веста в The Lancet прогноз для «вестиков», несомненно, улучшился, но всё еще остается крайне серьезным. К сожалению, летальность от самого заболевания или осложнений его лечения в течение первых 3 лет жизни доходит до 11 % и за последние 40 лет она остается неизменной. Нормальное интеллектуальное развитие сохраняется у 9–28 % детей. Нормальный или близкий к нормальному интеллект при криптогенной и идиопатической формах сохраняется чаще — в 38–78 % случаях, тогда как при симптоматической форме — только у 2–18 % детей. Прогноз каждого ребенка с синдромом Веста крайне индивидуален — качество и продолжительность жизни зависит как от формы самого заболевания, так и от своевременности и эффективности лечения.
Что такое младенческий приступ
Почти все формы эпилепсии могут начинаться в этом возрастном промежутке, включая фокальные эпилепсии, редкие формы идиопатических эпилепсий, например, доброкачественную миоклоническую эпилепсию раннего детского возраста, и особенно так называемые эпилептические энцефалопатии (синдром Веста, синдром Леннокса-Гасто, синдром Драве). Также в этом возрасте могут начинаться эпилепсии с преимущественно миоклоническими-астатическими припадками.
Другой важной особенностью этого периода является то, что часто, если не исключительно, у младенцев и детей до 2-3 лет в клинической картине когнитивные и поведенческие нарушения преобладают над припадками, и может развиваться деградация когнитивных или поведенческих функций, либо и тех и других. Часто для характеристики этих форм заболевания используется термин «эпилептическая энцефалопатия».
Наконец, этот период отмечен высокой чувствительностью ЦНС к различным посторонним воздействиям, особенно повышению температуры, которые часто приводят к развитию симптоматических припадков’. Хотя фебрильные судороги из-за их транзиторной природы не являются формой эпилепсии в классическом понимании, они описываются в конце этого раздела так же, как и во многих авторитетных работах по диагностике и лечению.
а) Эпилептические энцефалопатии. Хотя понятие эпилептической энцефалопатии и не имеет точного определения, при этом часто подразумевают вызываемые эпилепсией когнитивные/поведенческие расстройства. Определение применимо при идиопатических эпилепсиях и эпилепсиях, вызванных поражением головного мозга, при наличии клинических припадков и при проявлении эпилепсии преимущественно или исключительно аномалиями на ЭЭГ.
Концепция эпилептической энцефалопатии может широко применяться во многих случаях, когда имеющееся заболевание не полностью объясняет наблюдаемую когнитивную дисфункцию, а эпилепсия может быть только одним из отягчающих факторов. Однако эта концепция все еще остается недоказанной и ее рамки не определены. Патогенетические механизмы неизвестны и, в частности, неизвестно имеется ли один механизм развития энцефалопатии или при различных синдромах действуют разные патогенетические механизмы. В настоящей главе этот термин будет применяться только при описании общепризнанных случаев, включая инфантильные спазмы, синдром Леннокса-Гасто, синдром Драве, синдром Ландау-Клеффнера и электрический эпилептический статус медленной фазы сна.
Однако это не исключает того, что те же механизмы могут действовать и при многих других синдромах. Особенно важно вытекающее из концепции следствие, часто подтверждаемое клиническим опытом, что прерывание эпилептического процесса фармакологическими средствами или хирургическими методами может улучшить состояние когнитивных функций.
В младенчестве и раннем детстве дебютируют три основных типа эпилептической энцефалопатии:
1) инфантильные спазмы (синдром Веста) и схожие синдромы;
2) синдром Леннокса-Гасто;
3) синдром Драве.
P.S. Термин «симптоматические припадки» имеет двоякое значение. Он может означать, что пароксизмальное эпилептическое событие случается только однажды при определенных обстоятельствах (и, по определению, не является эпилепсией). Однако «симптоматический» может также означать, что событие (в данном случае-припадок) может при тех же самых обстоятельствах время от времени повторяться.
б) Инфантильные спазмы и схожие синдромы. Классический синдром, также известный как синдром Веста, включает в себя три основных компонента: эпилептические спазмы, сопутствующая промежуточная активность на ЭЭГ в виде типичной или видоизмененной гипсаритмии и регресс поведенческих функций или задержка умственного развития (Lux и Osborne, 2004). Один из элементов этой триады может отсутствовать (чаще всего это гипсаритмия), могут присутствовать дополнительные признаки, такие как парциальные припадки, выраженная асимметрия и очаговые неврологические симптомы (Arzimanoglou et al., 2004; Dulac и Tuxhorn, 2005; Guzzetta et al., 2007). Частота инфантильных спазмов оценивается как 3-4,5 на 10000 живых новорожденных.
Дебют синдрома Веста практически всегда приходится на первый год жизни, его частота достигает пика между 4 и 10 месяцами жизни, хотя спазмы могут возникнуть и вскоре после рождения. Однако эпилептические спазмы, как тип припадка, могут развиться и по прошествии младенческого возраста и быть возможными причинами падений при эпилепсии и «клевков» и «кивков» головы (Egli et al., 1985; Ikeno et al., 1985).
в) Эпилептические спазмы являются характерным и часто единственным типом припадков при синдроме Веста; но припадки других типов могут сопутствовать, предшествовать им или следовать за ними. Спазмы представляют собой внезапные, обычно двусторонние тонические сокращения мышц шеи, туловища и конечностей, сгибательные и/или разгибательные. Резкое интенсивное сокращение длится менее двух секунд, но за ним может последовать менее интенсивное сокращение мышц и/или обездвиженность, длящиеся около 10 секунд. Иногда спазмы возникают изолированно, но чаще наблюдаются серии от нескольких до 100 и более отдельных сокращений через 5-30 секунд.
Повторяющийся характер спазмов является важным диагностическим признаком, так как отдельные спазмы могут представлять собой малозаметные движения, такие как небольшие кивательные движения головы, движения глаз вверх или пожимание плечами, которые слишком часто принимают за колики, рефлекс Моро или другие доброкачественные феномены. Клинические варианты, особенно односторонние спазмы, встречаются относительно часто (Shewmon, 1994; Gaily et al., 1995). Асимметричные, в том числе односторонние спазмы обычно связаны с контрлатеральной ЭЭГ-активностью, что свидетельствует о наличии коркового источника инфантильных спазмов (Donat и Wright, 1991а, с; Gaily et al., 1995) и поражения головного мозга на той же стороне. Аномалии развития коры — одна из наиболее часто выявляемых причин асимметричных инфантильных спазмов.
Раннее выявление вызывающего спазмы фокального поражения имеет первостепенное значение при выборе адекватной тактики лечения. Часто спазмам предшествуют или сопутствуют другие типы припадков (Lombroso, 1983а; Donat и Wright, 1991b; Carrazana et al., 1993; Plouin и Dulac, 1994).
г) Иктальные изменения ЭЭГ при эпилептических спазмах обычно состоят из генерализованных медленных волн большой амплитуды, сопутствующих клиническому событию, часто с перекрывающей быстрой активностью (Vigevano et al., 2001). Последняя может наблюдаться изолированно (Donat и Wright, 1991с; Shewmon, 1994). Сообщалось и о других ЭЭГ-паттернах, но они встречаются редко.
д) Гипсаритмия — наиболее выраженный ЭЭГ-паттерн при синдроме Веста. Он характеризуется хаотической последовательностью медленных волн с очень большой амплитудой, в случайном порядке прерываемых мультифокальными асинхронными пиками и острыми волнами. Во время медленной фазы сна обычно присутствуют вспышки полиспайков с интервалами низкой активности (Vigevano et al., 2001; Dulac, Tuxhorn, 2005). Поскольку гипсаритмия сама по себе может вызывать когнитивные и/или поведенческие расстройства, некоторые авторы (Dalla Bernardina et al., 2007) предположили, что это не «интеритальный» паттерн в буквальном смысле, а скорее всю электроклиническую картину заболевания следует рассматривать как длительный иктальный статус с более или менее легко выявляемыми повторяющимися «иктальными событиями».
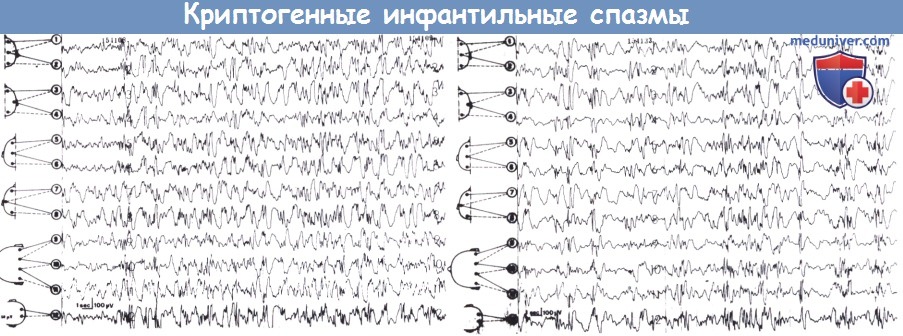
ЭЭГ при бодрствовании с медленными волнами большой амплитуды, прерываемыми иррегулярными мультифокальными острыми волнами (вверху).
Запись во время сна демонстрирует синхронизацию пиков с интервалами малой амплитуды (внизу).
е) Модифицированная гипсаритмия с сохранением некоторого фонового ритма, признаками локализации или синхронной активности спайк-волна, выявляется в 40-70% случаев. Односторонняя гипсаритмия встречается редко, обычно она связана с односторонними спазмами (Gaily et al., 1995). С инфантильными спазмами могут быть связаны и некоторые другие ЭЭГ-паттерны; сообщается, что только у 60% пациентов выявляется истинная или модифицированная гипсаритмия (Dalla Bernardina и Watanabe, 1994). У некоторых детей, несмотря на наличие клинических спазмов, может в течение короткого периода в начале заболевания или позже регистрироваться непароксизмальная ЭЭГ.
ж) Фокальные ЭЭГ-признаки могут присутствовать вместе с гипсаритмией в виде фокусов спайков или локальных медленных волн, особенно во время сна. Эти изменения свидетельствуют о наличии кортикального поражения и симптоматической природе заболевания.
з) Задержка развития в 68-85% случаев наблюдается до начала спазмов (Riikonen, 1982). Эти цифры отражают минимальную частоту, так как диагностика легких степеней задержки когнитивного процесса вызывает затруднения. У младенцев на фоне полного благополучия наблюдается определенная регрессия поведения (Guzzetta et al., 2002), они теряют интерес к окружающему иногда до такой степени, что кажутся слепыми или глухими, либо ранее приобретенные навыки снижаются или вообще утрачиваются; эти изменения обычно замечаются родителями. Если спазмы развиваются не сразу или остаются нераспознанными, деградация может оказаться первым проявлением синдрома, и синдром Веста должен быть заподозрен у любого ребенка с регрессом развития в течение первого года жизни.
С прекращением приступов развитие ребенка обычно восстанавливается, хотя восстановление когнитивных функций может задерживаться в течение нескольких недель после прекращения припадков.
и) Аутистические признаки часто наблюдаются при синдроме Веста, и у большого числа пациентов могут сохраняться как последствия заболевания (Riikonen и Amnell, 1981). Guzettaetal. (1993) четко отделили проявления острой фазы, включающие в основном расстройства памяти и коммуникативных функций, от последствий — когнитивных нарушений.
Диагностика инфантильных спазмов не вызывает затруднений, если повторяющемуся характеру спазмов и сопутствующим феноменам уделяется должное внимание. Однако в серии наблюдений Bellman et al. (1983) только 12% лечащих врачей поставили правильный диагноз, тогда как 15% диагностировали колики.
к) Доброкачественный миоклонус младенцев — вид дрожания осевой мускулатуры, который может быть очень похож на инфантильные спазмы, но при этой патологии ЭЭГ остается нормальной (Lombroso и Fejerman, 1977; Pachatz et al., 1999). Этот неэпилептический феномен по своей природе ближе к тикам или «феноменам удовлетворения».
л) Другие формы эпилепсии, особенно идиопатические или криптогенные миоклонические эпилепсии, также ошибочно диагностируются как инфантильные спазмы, хотя при этих состояниях прогноз более благоприятный. То же относится к ранним случаям синдрома Леннокса-Гасто; дифференциальная диагностика может представлять трудности, так как течение обоих синдромов сопровождается припадками (Donat и Wright, 1991а).
Редактор: Искандер Милевски. Дата публикации: 3.1.2019
Младенческая дисхезия или «синдром кряхтящего младенца»
Младенческая дисхезия или как ее смешно называют зарубежные врачи ‘grunting baby syndrome’ (синдром кряхтящего младенца) — довольно частая причина обращения к врачу в первые месяцы жизни ребенка.
Как выглядит это состояние?
Ребенок напрягается, кряхтит, краснеет от усилий, часто недовольно кричит перед отхождением стула. После стула ребенок снова отлично себя чувствует.
В отличии от младенческих колик беспокойство четко завязано по времени на стул.
Похоже на запор?
Похоже с первого взгляда… Но при запоре отходит плотный жесткий стул, а при младенческой дисхезии стул мягкий или даже жидкий.
Так почему же…?
Причина такого необычного поведения ребенка — неспособность младенца скоординировать усиленную работу мышц, которые создают внутрибрюшное давление, и мышц тазового дня, которые в это время должны расслабиться.
В итоге много усилий и минимум результата. Как и любой человек, у которого что-то не получается, младенец начинает злиться и ругаться. То есть ребенок плачет не от боли!
Дисхезия возникает в первые два-три месяца жизни и проходит самостоятельно по мере самообучения ребенка согласовывать работу мышц, отвечающих за отхождение стула. Никаких препаратов для ускорения самообучения нет.
Для уточнения диагноза нужен только осмотр врача (после сбора жалоб, конечно).
Если у врача диагноз не вызывает сомнения, родителям надо просто успокоиться и ждать.
Такой способ приемлем иногда, но не рекомендуется для регулярного использования большинством специалистов.
Причина нелюбви педиатров к этой стимуляции проста — мы боимся, что замедлится естественное созревание механизмов координации.
24,182 просмотров всего, 11 просмотров сегодня


