Что такое мазевидный стул
Копрограмма: бессмысленная и беспощадная
Поделиться:
Копрограмма (общий анализ кала) — один из наиболее частых анализов в отечественной детской поликлинике или больнице. Если открыть историю болезни пациента с ОРВИ, ангиной или даже с черепно-мозговой травмой, там наряду с клиническим анализом крови и мочи вы обязательно найдете копрограмму. Большинство врачей с советских времен к этому настолько привыкли, что им даже не приходит в голову вопрос: а зачем, собственно, микроскопия кала при лечении отита или пневмонии?
Ту же картину иногда наблюдаем и в амбулаторных условиях. Допустим, ребенок здоров, хорошо прибавляет в весе, у него нормальный стул — кажется, чтó еще нужно для счастья? Конечно, копрограмма, которую педиатры обязательно должны назначить всем здоровым детям грудного возраста минимум дважды, без всяких на то показаний.
Согласно «протоколу», копрограмма является важнейшим диагностически значимым анализом и используется для диагностики различных заболеваний желудочно-кишечного тракта (ЖКТ).
Читайте также:
Обследуй меня полностью
Но я, например, в своей практической работе почти никогда ее не использую, так как считаю на 90 % бесполезной. Почему? Давайте разберем по порядку.
Итак, возможно, нам нужен этот анализ для того, чтобы…
Таким образом, с моей точки зрения, копрограмма в большинстве случаев — бесполезный анализ, на который ежегодно переводится куча средств из системы ОМС. Копрограмма, назначенная здоровому ребенку без показаний, приводит к большому числу ложных заключений, назначению ненужных лекарств, а назначенная ребенку больному — ничего толком не проясняет в диагнозе.
Конечно, если ваш врач будет настаивать на этом анализе — ну сдайте его, что ж поделать. Но можете и обратить внимание своего доктора, что сегодня существуют куда более точные исследования. И уж точно не стоит «назначать» себе копрограмму самостоятельно, вы лишь совершенно напрасно потратите свои деньги.
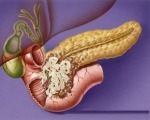
Панкреатическая стеаторея
Панкреатическая стеаторея — это синдром, который характеризуется повышением содержания непереваренных жиров в кале. Патогномоничный признак заболевания — обильные зловонные испражнения с жирным блеском и включениями непереваренной пищи. Типично появление боли и урчания в кишечнике, метеоризма. Диагностика стеатореи включает лабораторные методы (копрограмму, биохимические анализы крови, беззондовые и зондовые тесты), инструментальные исследования — УЗИ, КТ, радиоизотопное сканирование. Для лечения внешнесекреторной недостаточности панкреатической железы применяют диету с ограничением жиров, заместительную ферментную терапию.
МКБ-10
Общие сведения
О синдроме панкреатической стеатореи (ПС) говорят, когда в кале обнаруживается более 7 г нейтральных липидов на каждые 100 г жира, полученные с пищей. ПС бывает как самостоятельной нозологической формой, так и одним из клинических проявлений поражения органов пищеварения. Истинная распространенность стеатореи неизвестна. Патология регистрируется у 4-5% пациентов гастроэнтерологического профиля. Синдромом страдают люди любого возраста, но чаще он развивается после 40-50 лет. У мужчин и женщин панкреатическая стеаторея выявляется с одинаковой частотой.
Причины
Различают патологические варианты синдрома и физиологическую алиментарную форму стеатореи, спровоцированную перееданием жирной пищи. При пищевых причинах расстройства пищеварения появление специфических симптомов обусловлено относительной недостаточностью панкреатических ферментов, которые не успевают расщепить большие количества жира. Намного чаще встречаются патологические формы ПС, в развитии которых играют роль 4 основные причины:
Патогенез
В норме при попадании кислого химуса желудка в 12-перстную кишку начинают выделяться активные вещества, стимулирующие продукцию панкреатических энзимов. За расщепление жиров отвечает липаза. Сначала жиры эмульгируются под действием желчи, а затем крупные молекулы распадаются до глицерина и жирных кислот. Низкомолекулярные вещества быстро всасываются в кровь.
При панкреатической стеаторее жиры не расщепляются и не могут абсорбироваться в кишечнике, поэтому они выводятся из организма вместе с калом. Непереваренные жиры гидролизуются бактериями толстой кишки и усиливают активность секреторной функции колоноцитов. Выраженные клинические признаки развиваются, если функционирует не более 10% клеток поджелудочной железы.
Классификация
Систематизация болезни по степени тяжести осуществляется с учетом показателей копрограммы. При выявлении менее сотни мелких капель нейтральных жиров диагностируется легкая форма стеатореи, более 100 мелких капель — среднетяжелая форма, больше 100 крупных (60-70 мкм) капель — тяжелая стеаторея. В современной гастроэнтерологии принята этиопатогенетическая классификация, согласно которой существует:
Симптомы панкреатической стеатореи
Основные признаки ПС — обильный стул (полифекалия) и «жирный» кал. Испражнения приобретают оранжевый или желтоватый цвет, имеют зловонный запах. Характерен сальный блеск кала и трудно смываемые следы на стенках унитаза. Частота дефекации увеличивается до 3-4 раз в течение суток, при этом каждый раз выделяется довольно большая порция кала. Иногда в выделяемых каловых массах можно увидеть непереваренные фрагменты пищи.
Обострение панкреатической стеатореи наступает после употребления пищи с большим количеством животных жиров. Пациенты жалуются на спастические боли без четкой локализации, урчание в животе. Определяется сильное вздутие живота. Частота стула иногда возрастает до 5-6 раз за сутки. После дефекации урчание и дискомфорт в животе уменьшаются, но полностью не исчезают.
Другие клинические симптомы присоединяются позже. Они связаны с дефицитом микро- и макронутриентов. Вследствие нехватки железа развиваются глосситы, истончаются и деформируются ногтевые пластины. Дефицит кальция проявляется судорогами икроножных мышц, болями в костях и суставах. Гиповитаминоз жирорастворимого витамина А вызывает ухудшение сумеречного зрения, чрезмерное утолщение и огрубение кожи.
При длительной декомпенсированной панкреатической стеаторее происходит потеря веса вплоть до кахексии. В связи с нехваткой липидов нарушается синтез половых гормонов. У женщин сбои гормонального фона приводят к задержке менструаций или аменорее, у мужчин — к снижению полового влечения, импотенции. При дефиците витамина Е беспокоит слабость в мышцах.
Осложнения
Панкреатическая стеаторея характеризуется изменением состава кишечной микрофлоры. Возникает энтеропанкреатический синдром с избыточным бактериальным ростом и воспалительными процессами в кишечнике. Существует высокий риск попадания патогенных бактерий из просвета кишки в брюшную полость с развитием тяжелых гнойных процессов, включая разлитой перитонит.
При параллельном нарушении всасывания белка формируются тяжелые гипопротеинемические отеки, в том числе центральные — отек мозга, легких. Иногда выявляется вторичный гипопитуитаризм и адреналовая недостаточность. Установлена тесная связь стеатореи с пищевыми аллергиями, поскольку часть недостаточно расщепленных молекул может всасываться в кровь и распознаваться как чужеродный агент. Наблюдаются крапивница, экзема и мучительный кожный зуд.
Диагностика
Первичный метод исследования, рекомендованный при подозрении на панкреатическую недостаточность — копрограмма. В анализе обнаруживают мелкие капли жира, мышечные волокна и другие непереваренные пищевые фрагменты. Такие данные позволяют установить предварительный диагноз стеатореи, после чего врач-гастроэнтеролог назначает детальное обследование больного. Основные методы диагностики:
Лечение панкреатической стеатореи
Лечение стеатореи начинают с подбора специальной диеты. Чтобы улучшить пищеварение, требуется ограничение количества жиров до 40-60 г в день, а при тяжелой секреторной недостаточности — до 30 г. Рекомендуется частое дробное питание, которое предполагает 5 приемов пищи с интервалами 2,5-3 часа. Диетотерапия дополняется медикаментозным лечением, которое включает ряд препаратов:
Прогноз и профилактика
Использование диеты и ферментной терапии значительно улучшает качество жизни больных со стеатореей, позволяет быстро купировать симптомы. Прогноз определяется основным заболеванием, вызвавшим недостаточность липазы и для большинства пациентов он благоприятный. Профилактические мероприятия включают раннее выявление и лечение гастроэнтерологических болезней, диспансерное наблюдение за страдающими панкреатической стеатореей для предотвращения осложнений.
О чем расскажет копрограмма.
По копрограмме можно оценить как работает пищеварительная система и организм в целом, выявить заболевания поджелудочной железы, желудка печени и желчного пузыря, тонкого и толстого кишечника.А также с помощью анализа кала можно обнаружить паразитарные заболевания кишечника (гельминтозы, лямблиоз и т.д).
Кал — является конечным продуктом переваривания пищи и формируется в процессе прохождения пищи через весь пищеварительный тракт и поэтому содержит информацию о работе всех органов пищеварения.
Для результатов исследования очень важна правильная подготовка больного, правильный сбор, хранение и доставка материала исследования.

Для получения достоверных результатов анализа необходима предварительная подготовка. Для этого пациент должен находиться 2-3 дня на определенной диете. Рекомендуется употреблять овощное пюре (желательно, картофельное), молочные продукты, каши, небольшое количество фруктов.
Кал собирают на 3-4 сутки от момента начала диеты.
Для проведения исследования на скрытое кровотечение пациент должен исключить в течении 3-4 дней мясо, рыбу, все виды зеленых овощей, а также помидоры и яйца. Так как эти пищевые вещества могут быть катализаторами в тех реакциях, которые применяются для обнаружения крови.
Рассмотрим показатели копрологического исследования.
Цвет. В норме кал имеет коричневый цвет.
В зависимости от питания окраска может изменяться: молочная диета придает более светлый цвет, мясная – более темный.
Зеленоватую окраску придают растительные пигменты, содержащиеся в щавеле, шпинате и др. Свекла, черника, черная смородина окрашивают в черный или красноватый цвет. Принятые внутрь некоторые лекарственные препараты, например барий, придают светло- желтый или беловатый цвет, висмут- черный, пурген- красноватый.

серый или белый «глинистый» — при обтурации (закупорке) желчных путей;
ярко- желтая – при острых энтеритах и при приеме внутрь антибиотиков;
красный цвет-присутствие неизмененной крови бывает при кровотечениях из нижних отделов кишечника( опухоль, геморрой, язва);
черный цвет «дегтеобразный»-кровотечение из желудка или тонкого кишечника. При некоторых инфекционных заболеваниях, например, при брюшном тифе, испражнения имеют вид горохового супа, при холере — вид рисового отвара.
Реакция. В норме стул имеет нейтральную или слабощелочную реакцию.
Кислая реакция бывает при нарушении желчеотделения и при изменении всасывания в тонком кишечнике. Резко кислая реакция наблюдается при бродильной диспепсии.
Щелочная реакция характерна для нарушения пищеварения в желудке, запоров, колита, повышенной секреторной функции толстой кишки.
Резко щелочная — признак гнилостной диспепсии.
Мышечные волокна. В норме их нет либо они присутствуют в небольшом количестве.
Увеличение уровня говорит о недостаточности поджелудочной железы, понижении секреторной функции желудка, ускоренной перистальтике.

Обнаруживается при ускоренной эвакуации, заболеваниях поджелудочной железы, нарушении всасывания углеводов в кишечнике, усилении процессов брожения в толстом кишечнике.
Крахмал. В норме быть не должно.
Большое количество может быть при употреблении диеты с богатым содержанием углеводов, при поражении поджелудочной железы, нарушении всасывания в тонком кишечнике, ускоренной эвакуации крахмала по кишечнику.
Жир нейтральный. В норме быть не должно.
Большое количество отмечают при поражении поджелудочной железы и при ускоренной эвакуации жира по тонкому кишечнику.
Жирные кислоты. В норме не должны присутствовать.
Обнаруживаются при нарушении процессов всасывания через стенку тонкого кишечника, при заболеваниях желчевыделительной системы, при отсутствии или недостатке желчных кислот, поступающих в полость кишечника.
Мыла. Имеются в норме в небольшом количестве.
В большом количестве встречаются при застойных явлениях в кишечнике, при нарушении всасывания, при запорах.
Лейкоциты. В норме допускается присутствие единичных лейкоцитов. Количество свыше 10 — свидетельствует о воспалительном процессе в кишечнике, например язвенном колите или дизентерии.

Появление их говорит о кровотечении. Они обнаруживаются при полипах и трещинах прямой кишки, геморрое и колите с изъявлениями.
Йодофильная флора. В норме не обнаружено.
Появление её свидетельствует о нарушении всасывания крахмала и перевариваемой клетчатки в тонком кишечнике, о поступлении большого количества растительных веществ в толстый кишечник, об усилении бродильных процессов в кишечнике, дисбактериозе.
Лаборант клинического отдела Бондарева Лиана Александровна
Что считается нормальным стулом у взрослого?
У каждого из нас организм работает по-своему. Стул человека зависит от рациона питания и состояния здоровья. В этой статье мы подробно поговорим о том, что считается нормальным стулом.
Количество просмотров: 401 617
Дата последнего обновления: 16.11.2021 г.
Среднее время прочтения: 9 минут
Количество дефекаций
Для взрослого нормальный стул считается без длительных сильных натуживаний 1 раз в 1-2 дня или 2 раза в день. После процесса дефекации возникает чувство комфорта и полного опорожнения кишечника, а позыв полностью исчезает. Некоторые внешние обстоятельства – постельный режим, смена привычной обстановки, необходимость пользоваться судном, нахождение в обществе незнакомых людей – могут тормозить или усиливать частоту данного процесса.
Отклонением от нормы считается отсутствие дефекации в течение 3 дней (запор) либо очень частый стул – до 5 раз в сутки и более (диарея).
Суточное количество кала
При смешанной диете суточное количество каловых масс может колебаться в широких пределах. Средний показатель составляет около 150-400 г. Отметим, что при употреблении преимущественно растительной пищи количество кала может увеличиться, животной – уменьшаться.
Существенное увеличение или уменьшение массы кала – своеобразный сигнал тревоги. К основным причинам полифекалии (увеличения количества кала) относят:
К основным причинам уменьшения количества кала относят:
Выделение кала и его плавание в воде
Каловые массы должны легко выделяться.
Если кал не тонет и очень плохо смывается, то это может говорить о том, что в нем содержится большое количество неусвоенного жира или скоплено очень много газов.
Цвет кала
При смешанной диете кал имеет коричневый цвет.
Темно-коричневый оттенок кала может говорить о наличии нарушений процесса переваривания пищи в желудке, колита, гнилостных диспепсиях. Также такой цвет преобладает при запорах и соблюдении мясной диеты.
Светло-коричневый наблюдается при усиленной перистальтике кишечника, соблюдении молочно-растительной диеты.
Оранжевый отмечается при употреблении бета-каротина и продуктов с его высоким содержанием (например, тыква, морковь и пр.).
Красноватый цвет бывает при кровотечении из нижних отделов кишечника (при анальных трещинах, геморрое, язвенном колите и пр.), а также при употреблении свеклы.
Зеленый цвет наблюдается при употреблении в большом количестве щавеля, шпината, салата, при усиленной перистальтике кишечника или наличии дисбактериоза.
Светло-желтый стул указывает на очень быстрое прохождение кала по отделам кишечника.
Черный цвет – при кровотечениях из верхних отделов ЖКТ (цирроз, язвенная болезнь, рак ободочной кишки), заглатывании крови во время легочного или носового кровотечения, при приеме активированного угля и препаратов висмута, употреблении в пищу черники, смородины.
Зеленовато-черный цвет кала может возникать при приеме препаратов железа.
Серовато-белый стул свидетельствует о том, что в кишечник поступает очень мало желчи либо она вообще не поступает (острый панкреатит, закупорка желчного протока, цирроз печени, гепатит и пр.).
Консистенция (плотность) кала
В норме стул мягковатый и оформленный. Кал на 70 % должен состоять из воды, на 30 % – из остатков переработанной пищи, слущенных клеток кишечника и погибших бактерий.
О наличии патологии говорит жидкий, пенистый, мазевидный, кашицеобразный, полужидкий, излишне плотный или замазкообразный стул.
Форма кала
Кал взрослого должен иметь цилиндрическую, колбасовидную форму.
Лентовидный стул или в форме плотных шариков наблюдается при сужениях или спазмах толстого кишечника, атонии кишечника, недостаточном потреблении воды.
Запах кала
Запах стула должен быть каловый, неприятный, но не резкий. Зависит от выраженности процессов брожения и гниения, а также состава пищи.
При нарушении пищеварительного процесса неусвоенная пища начинает гнить в кишечнике или становится питанием для патогенных бактерий. Некоторые из них производят сероводород, который имеет характерный тухлый запах.
Кислый – при бродильной диспепсии, возникающей из-за чрезмерного употребления углеводов (мучных продуктов, сахара, гороха, фруктов и пр.) и бродильных напитков (например, кваса).
Зловонный – свидетельствует о нарушении функции поджелудочной железы, гиперсекреции толстого кишечника, снижении поступления желчи в кишечник. Причиной слишком зловонного стула может выступать размножение патогенных бактерий.
Гнилостный – отмечается при запорах, колите, нарушении процесса пищеварения в желудке, гнилостной диспепсии.
Слабый запах — при ускоренной эвакуации из тонкой кишки или запорах.
Запах прогорклого масла – при бактериальном разложении жиров в кишечнике.
Газы кишечника
Газы – естественный побочный продукт переваривания и брожения пищи при движении по желудочно-кишечному тракту. За сутки у взрослого человека выводится порядка 0,2-0,5 л газа.
Нормальным увеличение количества газов считается:
Увеличение количества газов может наблюдаться при следующих патологиях.
Кислотность кала
Нормальная кислотность кала при смешанном питании должна составлять порядка 6,8-7,6 рН. Она обусловлена жизнедеятельностью микрофлоры толстой кишки.
Отклонением от нормы считаются:
Процесс дефекации зависит от рациона, количества и качества продуктов, регулярности питания. Если Вы заметили, что у Вас появились проблемы со стулом, не стоит откладывать визит к врачу. Своевременное лечение поможет избежать возникновения осложнений.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Качество стула в норме и при патологии
Кал (стул или фекалии) – это конечный продукт пищеварения, который образуется вследствие сложных биохимических процессов в желудочно-кишечном тракте и выводится из организма при дефекации. Основными свойствами кала являются его количество, консистенция, оформленность, цвет и запах. Изменения этих показателей может свидетельствовать о различных заболеваниях. В данной статье мы рассмотрим качество стула в норме и при патологии.
1. Количество дефекаций
В норме опорожнение кишечника происходит 1-2 раза в сутки без сильных натуживаний и безболезненно.
При патологии может наблюдаться отсутствие испражнений в течении нескольких дней – запор, также может быть слишком частый стул (до 3-5 раз в сутки и более) – понос или диарея.
2. Формы кала
Для удобной классификации каловых масс в Англии была разработана «Бристольская шкала формы кала». По данной шкале выделяют 7 основных типов кала.
Тип 1. Отдельные твердые комки, как орехи (трудно проходящие) – характеризует запор.
Тип 2. Колбасовидный, но комковатый — характеризует запор или склонность к запору.
Тип 3. Колбасовидный, но с трещинами на поверхности — вариант нормы.
Тип 4. Колбасовидный или змеевидный, гладкий и мягкий — вариант нормы.
Тип 5. Мягкие комочки с четкими краями ( легко проходящий ) – склонность к диарее.
Тип 6. Пушистые рваные кусочки, пористый кал — характерен для поноса.
Тип 7. Водянистый, без твердых кусочков, целиком жидкость — характерен для сильного поноса.
С помощью данной шкалы пациент может примерно оценить имеется ли него в данный момент запор или диарея. К сожалению, у людей с хроническими заболеваниями данная шкала не всегда дает точный результат, поэтому не рекомендуется самостоятельно выставлять себе диагноз без консультации доктора.
3. Количество кала
В норме взрослый человек выделяет приблизительно 100-250 грамм кала в сутки.
Причины уменьшения выделяемого кала:
Причины увеличения выделяемого кала:
4. Консистенция кала
В норме отмечается мягковатая консистенция, оформленная цилиндрическая форма. При патологии можно отметить следующие виды каловых масс:
1. Плотный кал (овечий) – причиной такого кала могут быть:
Если у Вас наблюдаются подобные дефекации, необходимо обратиться к специалисту, так как при длительном продолжении испражнений такого характера может существенно ухудшиться самочувствие. Может наблюдаться появление головной боли, раздражительности, начинается интоксикация организма, снижается иммунитет. Овечий кал может стать причиной появления трещин анального канала, может провоцировать выпадение прямой кишки, вызвать образование геморроя. Регулярные запоры требуют обязательной консультации специалиста.
2. Кашицеобразный стул.
Причин кашицеобразного стула может быть очень много. Если у Вас появился подобный стул, а также отмечается учащение количества дефекаций (более 3-х раз в сутки), обратитесь к специалисту для установления диагноза.
Кашицеобразный желтый стул – причиной могут являться инфекции, воспалительные процессы слизистой оболочки кишечника, нарушения в работе желудка (неперевариваемость пищи), ротавирусная инфекция.
Кашицеобразный стул со слизью – может появиться на фоне обычной простуды, после употребления слизеобразных продуктов, кисломолочных смесей, фруктов, ягодных каш. Нередко, при тяжелом насморке слизистые выделения попадают в пищевод, далее в кишечник и могут визуализироваться в каловых массах. При инфекции, которая имеет бактериальный характер.
Кашицеобразный стул может появиться при панкреатите, цвет кала может приобретать серую окраску. Данный тип кала может свидетельствовать о наличии бродильной диспепсии, хронического энтерита и колита с поносом.
Причиной поноса также могут являться:
3. Мазевидный кал – жирная консистенция кала характерна для нарушения в работе поджелудочной железы (панкреатит), при холецистите и желчекаменной болезни, при заболевании печени, кишечника с нарушением всасывания.
4. Глинистый или замазкообразный кал серого цвета – характерен при значительном количестве не усвоенного жира, что наблюдается при затруднении оттока желчи из печени и желчного пузыря (закупорка желчного протока, гепатит).
5. Жидкий кал.
Беспричинные поносы у лиц среднего и пожилого возраста, длящиеся более двух недель, нередко с примесью крови – один из симптомов, что позволит заподозрить опухоль тонкого кишечника.
Постоянно жидкий стул встречается при неспецифических воспитательных заболеваниях кишечника – хронический энтерит, колит, болезнь Крока, после резекции кишечника и прочее.
Причинами поноса также являются:
6. Пенистый кал – признак бродильной диспепсии, когда в кишечнике преобладают процессы брожения.
7. Дрожжевой кал – указывает на присутствие дрожжей. Может выглядеть как творожистый, пенистый стул как поднимающаяся закваска, может быть с нитями типа расплавленного сыра или иметь дрожжевой запах.
5. Цвет кала
В норме цвет может варьироваться от светло-коричневого до темно-коричневого. При патологии может отмечаться:
1. Кал светлого цвета, имеющий бледный оттенок (белый, серый):
2. Кал красного цвета:
Причинами наличия кровянистого стула являются:
3. Кал желтого цвета:
4. Кал зеленого цвета:
5. Кал темного цвета:
Если Вы обнаружили у себя практически черный кал, который будет иметь вязкую консистенцию, немедленно обратитесь к специалисту, так как это может сигнализировать о наличии в стуле крови.
6. Запах кала
В норме кал имеет неприятный и не резкий запах.
Каловые массы должны мягко погружаться на дно унитаза. Если испражнения с плеском падают в воду туалета, это говорит о недостаточном количестве в пище пищевых волокон. Если кал плавает на поверхности воды – это может быть следствием употребления в пищу большого количества клетчатки, повышенного содержания в кале газов или большого количества не усвоенного жира. Плохое смывание со стенок унитаза может сигнализировать о панкреатите.
 Читайте также:
Читайте также: