Что такое кожные реакции ссд и тэн
Что такое кожные реакции ссд и тэн
Многоформная эритема (МЭ), токсический эпидермалъный некролиз (ТЭН), синдром Стивенса-Джонсона (ССД). МЭ может быть отдельной нозологией, а ССД и ТЭН, по-видимому, являются различными проявлениями одного заболевания.
Согласно современной классификации, основанной на величине площади отторжения эпидермиса, при синдроме Стивенса-Джонсона площадь отторжения эпидермиса составляет менее 10% площади поверхности тела (ППТ), при промежуточной форме ССД/ТЭН —10-30% ППТ, при классическом ТЭН — более 30% ППТ.
При буллезной многоформной эритеме, которую раньше относили к ССД, площадь отторжения эпидермиса не превышает 10% ППТ, но наблюдаются поражения в форме мишеней на конечностях или возвышающиеся над поверхностью кожи атипичные мишеневидные очаги.
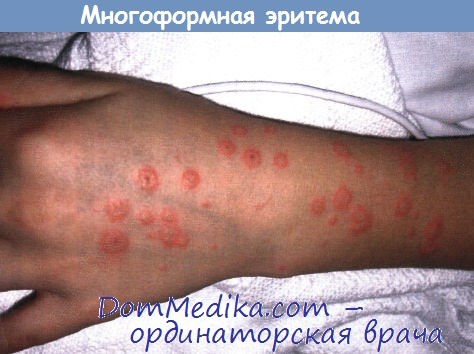
2. Что такое многоформная эритема?
Это относительно доброкачественное заболевание, характеризующееся появлением очагов в форме мишеней или мишеневидных высыпаний, и иногда — пузырьков на симметричных участках периферических отделов тела. Обычно поражаются преимущественно ладони и подошвы, тыльная поверхность кистей рук, лицо и разгибательные поверхности конечностей.
Часто сочетается с поражением слизистой рта, однако поражение более одного участка слизистой встречается редко. Хотя причиной многоформной эритемы могут быть лекарственные средства, наиболее часто она возникает вследствие герпетической инфекции. В этом случае заболевание протекает мягче, не приводит к смерти, но часто рецидивирует. Может сопровождаться отслоением эпидермиса, но площадь повреждения никогда не превышает 10% ППТ.
3. Что такое синдром Стивенса-Джонсона (ССД)?
Это потенциально неотложное дерматологическое состояние. Впервые описан в 1922 г. американскими педиатрами Альбертом Стивенсом и Франком Джонсоном. ССД характеризуется появлением обширных зудящих макул и мишеневидных высыпаний преимущественно на лице и туловище в сочетании с одновременным поражением слизистой оболочки более чем одной области тела (обычно глаз, рта, гениталий).
В пораженных участках кожи могуг некротизироваться все слои эпидермиса, однако площадь отторжения кожи не превышает 10% ППТ. Таким образом, по сравнению с ТЭН, при ССД летальность значительно ниже (около 5%).
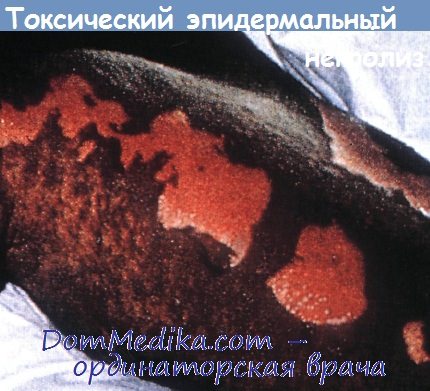
4. Что такое токсический эпидермалъный некролиз (ТЭН)?
ТЭН (называемый также синдромом Лайелла) — это истинное неотложное состояние в дерматологии, характеризующееся обширным отторжением кожи и слизистых. Кожные изменение представлены эритематозными и мишеневидными макулами в сочетании с некрозом эпидермиса на всю толщину и отторжением более 30% кожи.
Смертность достигает 50% случаев, причиной смерти обычно оказываются сепсис и респираторный дистресс-синдром. Уровень смертности зависит от площади поражения: при отторжении 10-30% ППТ (что больше промежуточной формы ССД/ ТЭН) летальность составляет 11%, при поражении более 30% ППТ — 55%.
5. Опишите клиническую картину начальной стадии ССД/ТЭН.
За 1-3 дня до высыпаний появляются неспецифические симптомы (лихорадка, кашель, боль в горле). Затем появляется светобоязнь и диффузные высыпания, напоминающие ожоги от каейнского перца, чрезвычайно чувствительные к прикосновению и расположенные симметрично на лице и верхней части туловища. Сыпь представляет собой эритематозные макулы с темно-пурпурным центром (мишеневидные очаги), которые сливаются с образованием пузырей, а затем изъязвляются. В дальнейшем (особенно при ТЭН) слои кожи могут отторгаться, как при тяжелых термических ожогах.
6. Чем различаются мишеневидные очаги при ССД/ТЭН и очаги-мишени при МЭ?
При ССД/ТЭН в очагах выделяют только две зоны: темно-пурпурную в центре (центральная булла) и окружающую ее зону кольцевидной эритемы. В классической «мишени» выделяют три зоны различного цвета: темно-пурпурную (центральная булла), окружающий ее участок отечной бледной кожи, кольцо эритемы. За исключением центральной буллы, при ССД/ТЭН первичный морфологический элемент, как правило, плоский, тогда как при МЭ элементы чаще пальпируемые.
7. Опишите кожные проявления ССД/ТЭН.
Первые высыпания располагаются на симметричных участках лица и верхней половины туловища, а затем быстро распространяются. Площадь поражения максимальная на 2-3-й день, но в редких случаях сыпь может распространиться за несколько часов. Вокруг крупных сливающихся очагов обычно появляются отдельные макулы.
Высыпания могут локализоваться преимущественно на участках, подвергающихся воздействию солнечных лучей, но могут поражать эпидермис полностью, в том числе и ногтевые ложа. Волосистая часть головы обычно не поражается. На ладонях и подошвах возникает болезненная отечная эритема. Характерно наличие вялых пузырьков в сочетании с очагами некроза всех слоев эпидермиса. Там, где язвы отсутствуют, кожа выглядит как мятая бумага. Симптом Никольского легко выявляется при горизонтальном надавливании на пузырь. Как правило, на участках, подвергающихся давлению (плечи, крестец, ягодицы), кожа отслаивается на всю глубину. На месте отслоившейся кожи образуются очаги темно-красного цвета с влажной поверхностью.
8. Поражаются ли при ССД/ТЭН слизистые оболочки?
Болезненные эрозии во рту приводят к образованию корок на губах, гиперсаливации и затруднению питания. С мокротой могут откашливаться цилиндрические слепки бронхиального эпителия, а поражение гениталий сопровождается болезненностью при мочеиспускании. При поражении ЖКТ часто развивается профузная диарея с потерей большого количества белка. Из всех пораженных слизистых наибольшее значение имеет поражение глаз, потому что часто вызывает осложнения. На ранней стадии наблюдают покраснение и болезненность конъюнктивы, при этом веки часто слипаются. Попытки разделить их могут привести к разрыву эпидермиса.
В итоге псевдомембранозные эрозии конъюнктивы приводят к образованию синехий между веками и конъюнктивой с заворачиванием ресниц внутрь, а также возникновению кератита, эрозий роговицы и неоваскуляризации роговицы/конъюнктивы.
9. Опишите последствия ССД/ТЭН.
Последствия ССД/ТЭН могут быть различными. В одних случаях происходит быстрое (в течение нескольких дней) отторжение больших участков кожи, тогда как в других почти сразу начинается реэпителизация. Предсказать течение процесса по клинической картине в начале заболевания невозможно. В целом реэпителизация обычно завершается в течение 3 недель, но на участках кожи, подвергающихся давлению, и на слизистых эрозии и корки могут сохраняться в течение 2 и более недель. Отдаленные последствия ССД/ТЭН различаются в зависимости от области поражения:
• Поражение глаз может привести к слепоте у 40% выживших после ТЭН. Также развиваются постоянное слезотечение или синдром, напоминающий сухой кератоконъюнктивит.
• На месте кожных повреждений могут остаться участки гипер- или гипопигментации.
• Поражение гениталий может осложниться фимозом или синехиями во влагалище.
• Может нарушиться рост ногтей на пальцах рук и ног.
10. Какова причина ССД/ТЭН?
Практически всегда — лекарственная реакция, развивающаяся через 1-3 недели после назначения препарата. Наиболее часто ее вызывают антибиотики (особенно комбинация триметоприм+сульфаметоксазол, другие сульфаниламиды, аминопенициллины, фторхинолоны, цефалоспорины); противосудорожные препараты (в том числе фенобарбитал, фенитоин, вальпроевая кислота, карбамазепин), нестероидные противовоспалительные препараты, аллопуринол и даже глюкокортикостероиды.
При ВИЧ-инфекции риск развития ТЭН выше, кроме того, чаще заболевают лица более молодого возраста. Это может быть результатом частого приема ими сульфаниламидных препаратов. Наконец, описано развитие ТЭН при системной красной волчанке, острой реакции отторжения трансплантата. Вирус герпеса, Mycoplasma pneumoniae и Yersinia обнаруживают при ССД и при МЭ.
11. Каков механизм развития ТЭН?
Неизвестно. При гистологическом исследовании на ранней стадии обнаруживают некроз всех слоев эпидермиса, отсутствие или небольшую лимфоцитарную инфильтрацию; это указывает на то, что ТЭН индуцируется не воспалением, а клеточным токсином, и объясняет, почему глюкокортикостероиды и другие иммуносупрессивные препараты неэффективны, а возможно, даже опасны.
12. Как дифференцировать стафилококковый ожогоподобный кожный синдром (СОКС) и токсический эпидермальный некролиз (ТЭН)?
При ТЭН отслоение эпидермиса происходит на более глубоком уровне (дермаэпидермис). При СОКС отслаиваются более поверхностные слои — чуть ниже рогового слоя (самый верхний слой эпидермиса). Следовательно, при СОКС поражения кожи более поверхностные и заживают быстрее, в то время как ТЭН обычно приходится лечить в ожоговых отделениях (и это жизненно важно: при госпитализации в первые 7 дней после начала заболевания смертность составляет 4%, через 7 и более дней — 83%). С другой стороны, СОКС обычно лечат антибиотиками, поскольку он развивается при воздействии стафилококкового токсина.
Обратите внимание: ТЭН часто называют токсическим эпидермальным некролизом типа Лайелла (в честь английского дерматолога, впервые описавшего его), тогда как СОКС — токсическим эпидермальным некролизом типа Риттера (по имени австрийского дерматолога, описавшего его в 1878 г.).
13. Перечислите основные кожные проявления лекарственных реакций.
• Крапивница (волдыри).
• Кореподобная сыпь.
• Фототоксическая реакция (на доксициклин).
• Узловая эритема (панникулит, часто — в претибиальной области).
• Пигментация.
• Стойкие высыпания.
• Васкулит.
• Буллезная сыпь.
• Лихеноидные высыпания.
• Изменения ногтей (например, онихолизис).
14. Что такое реакция фоточувствительности, вызванная лекарствами?
Это поражение кожи, развивающееся при комбинированном воздействии света и химического вещества, применяемого либо системно (лекарственное средство), либо местно (крем). Вероятность развития лекарственной фоточувствительности выше при воздействии ультрафиолетового излучения типа А (длина волны 320-400 нм), чем УФ-излучения типа В (длина волны 290-320 нм). Напротив, при воздействии УФ-излучения типа В повышается вероятность возникновения солнечных ожогов и рака кожи.
15. Какие из наиболее часто применяемых лекарственных препаратов обладают фотосенсибилизирующим действием?
Считается, что фотосенсибилизирующим действием обладают:
• антибиотики (особенно тетрациклины, фторхинолоны, сульфаниламиды);
• нестероидные противовоспалительные препараты;
• диуретики;
• ретиноиды;
• другие препараты (амиодарон, дилтиазем, эналаприл).
Они вызывают развитие фототоксических реакций наиболее часто. Местно действующие вещества оказывают фотосенсибилизирующее действие посредством фотоаллергической реакции. К ним относят отдушки (амбровый синтетический мускус) и средства от загара (особенно содержащие салицилаты, циннаматы, бензофеноны, парааминобензойную кислоту). Некоторые лекарства, в том числе дапсон, гидрохлортиазид, хинидин, гипогликемические препараты (производные сульфонилмочевины, например глипизид и глибурид), вызывают также фотоаллергию. При всех лекарственных реакциях необходимо оценивать время, прошедшее после воздействия, скорость развития реакции, реакцию на отмену препарата, результаты повторного воздействия лекарственного препарата.
16. Перечислите другие заболевания, при которых наблюдаются везикуло-буллезные поражения.
Импетиго, укусы насекомых, контактный дерматит, поздняя кожная порфирия, красная волчанка.
Некролиз токсический эпидермальный (синдром Стивенса-Джонсона). Клинические рекомендации.
Некролиз токсический эпидермальный (синдром Стивенса-Джонсона)
Оглавление
Ключевые слова
Список сокращений
ВИЧ – вирус иммунодефицита человека
МКБ – международная классификация болезней
РКИ – рандомизированные контролируемые исследования
ССД – синдром Стивенса-Джонсона
ЧСС – частота сердечных сокращений
ЭЛР – эпидермолитическая лекарственная реакция
HLA-B (Human Leukocyte Antigens ) – человеческий лейкоцитарный антиген B
Термины и определения
Синдром Стивенса-Джонсона / токсический эпидермальный некролиз – эпидермолитические лекарственные реакции – острые тяжелые аллергические реакции, характеризующиеся обширными поражениями кожи и слизистых оболочек, индуцированные приемом лекарственных препаратов.
1. Краткая информация
1.1 Определение
Синдром Стивенса-Джонсона – острая тяжелая аллергическая реакция, характеризующаяся обширными поражениями кожи и слизистых оболочек, индуцированная приемом лекарственных препаратов [1].
1.2 Этиология и патогенез
Наиболее часто синдром Стивенса-Джонсона (ССД) развивается при приеме лекарственных препаратов, однако в некоторых случаях причину заболевания выяснить не удается. Описано более 100 лекарственных препаратов разных групп, вызывающих развитие ЭЛР: противосудорожные (карбамазепин, фенобарбитал), антиподагрические (аллопуринол), сульфаниламиды, антибиотики (пенициллины, цефалоспорины, фторхинолоны, карбапенемы), нестероидные противовоспалительные средства (пироксикам), антиретровирусные (при ВИЧ-инфекции). Для заболевания характерен скрытый период между приемом препарата и развитием клинической картины (от 2 до 8 нед), необходимый для формирования иммунного ответа. Патогенез ЭЛР связан с массовой гибелью базальных кератиноцитов кожи и эпителия слизистых оболочек, вызванных Fas-индуцированным и перфорин/гранзим-опосредованным апоптозом клеток. Программируемая гибель клеток происходит в результате иммуноопосредованного воспаления, важную роль в развитии которого играют цитотоксические Т-клетки (CD8+ Т-лимфоциты). Выявлена генетическая предрасположенность (антигены HLA-B).Среди лекарственных препаратов, при приеме которых чаще развивается синдром Стивенса-Джонсона, выделяют: сульфаниламиды, аллопуринол, фенитонин, карбамазепин, фенибутазол, пироксикам, хлормазанон, пенициллины [2].
1.3 Эпидемиология
Заболеваемость синдромом Стивенса-Джонсона оценивается как 1-6 случаев на миллион человек. Синдром Стивенса-Джонсона может возникать в любом возрасте, риск развития заболеваний возрастает у лиц в возрасте старше 40 лет, у ВИЧ-позитивных лиц (в 1000 раз), больных системной красной волчанкой и онкологическими заболеваниями. Чем старше возраст пациента, серьезнее сопутствующее заболевание и обширнее поражение кожи, тем хуже прогноз заболевания. Смертность от синдрома Стивенса-Джонсона составляет 5-12% [3].
1.4 Кодирование по МКБ 10
L51.1 – Синдром Стивенса-Джонсона;
L51.2 – Токсический эпидермальный некролиз.
1.5. Классификация
В зависимости от площади пораженной кожи выделяют следующие формы ЭЛР:
1.6 Клиническая картина
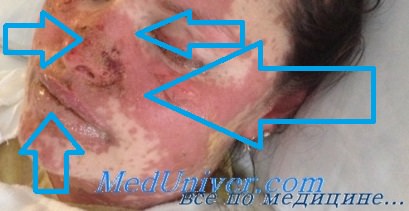
Клиническая картина характеризуется появлением множественных полиморфных высыпаний в виде багрово-красных пятен с синюшным оттенком, папул, пузырьков, мишеневидных очагов. Очень быстро (в течение нескольких часов) на этих местах формируются пузыри размером до ладони взрослого и больше; сливаясь, они могут достигать гигантских размеров. Покрышки пузырей сравнительно легко разрушаются (положительный симптом Никольского), образуя обширные ярко-красные эрозированные мокнущие поверхности, окаймленные обрывками покрышек пузырей. Иногда на коже ладоней и стоп появляются округлые темно-красные пятна с геморрагическим компонентом.
Наиболее тяжелое поражение наблюдается на слизистых оболочках полости рта, носа, половых органов, коже красной кайме губ и в перианальной области, где появляются пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом. На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки. При поражении глаз наблюдается блефароконъюнктивит, возникает риск развития язвы роговицы и увеита. Пациенты отказываются от приема пищи, предъявляют жалобы на боль, жжение, повышенную чувствительность при глотании, парестезии, светобоязнь, болезненное мочеиспускание [1–4].
Неблагоприятные прогностические факторы течения ССД:
2. Диагностика
2.1 Жалобы и анамнез
При синдроме Стивенса-Джонсона отмечается поражение слизистых оболочек как минимум двух органов, площадь поражения достигает не более 10% всего кожного покрова.
Синдром Стивенса-Джонсона развивается остро, поражение кожи и слизистых оболочек сопровождается тяжелыми общими расстройствами: высокой температурой тела (38-40°С), головной болью, сопорозным состоянием, диспепсическими явлениями и др. Высыпания локализуются преимущественно на коже лица и туловища.
2.2 Физикальное обследование
Объективные клинические проявления синдрома Стивенса-Джонсона, выявляемые при физикальном обследовании, описаны в разделе «Клиническая картина».
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: При синдроме Стивенса-Джонсона может быть положительным симптом Никольского.
2.3 Лабораторная диагностика
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Отмечается анемия, лимфопения, эозинофилия (редко); нейтропения является неблагоприятным прогностическим признаком.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Наблюдаются некроз всех слоев эпидермиса, образование щели над базальной мембраной, отслойка эпидермиса, в дерме воспалительная инфильтрация выражена незначительно или отсутствует.
2.4 Инструментальная диагностика
2.5 Иная диагностика
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
3. Лечение
3.1 Консервативное лечение
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
преднизолон** 1–2 мг/кг/сутки внутримышечно или внутривенно в течение 7–10 дней [4, 5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
дексаметазон** 12–20 мг в сутки внутримышечно или внутривенно в течение 7–10 дней [6, 7].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
калия хлорид + натрия хлорид + магния хлорид 400,0 мл внутривенно капельно, на курс 5–10 вливаний [5, 6]
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2++)
натрия хлорид 0,9% 400 мл внутривенно капельно на курс 5–10 вливаний [5, 6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2++)
Комментарии: Допустимо чередование различных схем.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
Комментарии: введение высоких доз (?2 г/кг/сутки) внутривенных иммуноглобулинов в течение первых 3-х суток от начала заболевания снижает уровень летальности в 1,7 раза.
циклоспорин А перорально в дозе 3 мг/кг/сутки в течение первых 10 дней, затем – 2 мг/кг/сутки – 10 дней и 1 мг/кг/сут – еще 10 дней [10].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
раствор перекиси водорода 1%, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
раствор хлоргексидина 0,05%, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
раствор перманганата калия 1 : 5000, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Наружная терапия заключается в тщательном уходе и обработке кожных покровов путем очищения, удаления некротической ткани. Не следует проводить обширное и агрессивное удаление некротически измененного эпидермиса, поскольку поверхностный некроз не является преградой для реэпителизации и может ускорять пролиферацию стволовых клеток посредством воспалительных цитокинов.
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2+)
Комментарии: Лечение поражений глаз необходимо проводить под наблюдением врача-офтальмолога.
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2+)
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2+)
Комментарии: Лечение детей требует интенсивного междисциплинарного взаимодействия врачей-педиатров, врачей-дерматологов, врачей-офтальмологов, врачей-хирургов [12,13]. Необходимы контроль за жидкостным балансом, электролитами, температурой и артериальным давлением; асептическое вскрытие еще упругих пузырей (покрышку оставляют на месте); микробиологический мониторинг очагов на коже и слизистых оболочках; уход за глазами и полостью рта; антисептические мероприятия; неадгезивные раневые повязки; помещение больного на специальный матрац; адекватная обезболивающая терапия; осторожная лечебная гимнастика для предупреждения контрактур.
3.2. Хирургическое лечение
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
3.3 Иное лечение
4. Реабилитация
5. Профилактика и диспансерное наблюдение
Профилактика рецидивов синдрома Стивенса-Джонсона заключается в исключении препаратов, вызвавших данное заболевание. Рекомендуется носить опознавательный браслет с указанием препаратов, вызвавших синдром Стивенса-Джонсона.
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности доказательств
Выполнен общий (клинический) анализ крови: лейкоциты, эритроциты, гемоглобин, гематокрит, тромбоциты, тромбокрит, нейтрофилы палочкоядерные, нейтрофилы сегментоядерные, эозинофилы, базофилы, лимфоциты, моноциты, скорость оседания эритроцитов
Проведена терапия системными глюкокортикостероидными препаратами
Достигнуто исчезновение клинических симптомов заболевания (клиническое выздоровление)
Список литературы
Приложение А1. Состав рабочей группы
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
Таблица П1- Уровни достоверности доказательств
Уровни
достоверности доказательств
Описание
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок
Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок
Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Неаналитические исследования (например, описания случаев, серий случаев)
Таблица П2 – Уровни убедительности рекомендаций
Уровень убедительности доказательств
Характеристика показателя
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
экстраполированные доказательства из исследований, оцененных как 1++ или 1+
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
экстраполированные доказательства из исследований, оцененных как 2++
Доказательства уровня 3 или 4;
экстраполированные доказательства из исследований, оцененных как 2+
Порядок обновления клинических рекомендаций
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Предварительная версия рекомендаций выставляется для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов: