Что такое инвазия плевры
Злокачественные новообразования плевры
Что такое злокачественная мезотелиома плевры?
Злокачественные новообразования плевры (ЗНП) подразделяются на первичные и вторичные (метастатические). Первичной опухолью является злокачественная мезотелиома плевры (ЗМП).
Злокачественная мезотелиома плевры – относительно редкая злокачественная опухоль, развивающаяся из мультипотентных мезотелиальных клеток и характеризующаяся поражением листков плевры. На настоящий момент описаны случаи мезотелиомы плевры, брюшины, перикарда, оболочек яичка, области маточных труб и яичника, большого и малого сальника, т.е. возможно поражение опухолью любой серозной оболочки с распространением на прилежащие органы и ткани, причем, выделяют доброкачественный и злокачественный вариант течения мезотелиом.
Причины заболевания
В 1960 г. J. Wagner и соавт. опубликовали данные об эпидемии злокачественной мезотелиомы среди шахтеров асбестовых шахт и впервые продемонстрировали взаимосвязь между временем контакта с асбестом и развитием этого заболевания. В среднем латентный период от момента контакта с асбестом и до постановки диагноза составляет 30 лет. Мужчины болеют значительно чаще, чем женщины, в соотношении 6:1.
Во многих странах мира ожидался неуклонный рост заболеваемости мезотелиомой плевры. Однако с сокращением производства асбеста критического роста заболеваемости не произошло. Кроме асбеста, в развитии злокачественной мезотелиомы плевры также имеют значение другие химические канцерогены (силикаты, бериллий, жидкий парафин), ионизирующее излучение (описаны случаи развития мезотелиомы через 20-30 лет после лучевой терапии лимфогранулематоза); генетическая предрасположенность, а также активно изучается роль вируса SV-40. SV-40 является высокоонкогенным, ДНК-содержащим вирусом. Этим вирусом в начале борьбы с полиомиелитом оказались заражены вакцины, которыми во всем мире в детстве были привиты миллионы людей.
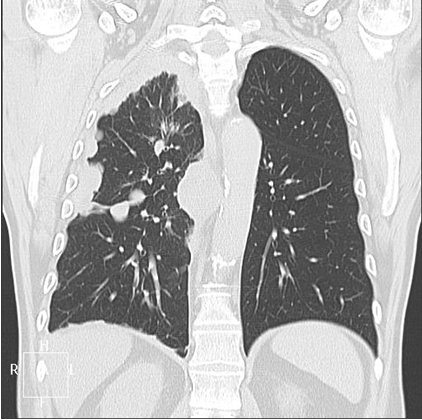
Мезатилиоама справа. Компьютерная томография
Диагностика
Одной из причин неудовлетворительных результатов лечения служат трудности диагностики ранних форм, так как симптомы заболевания обычно неспецифичны. Пациенты зачастую длительное время обращаются к врачам по месту жительства с жалобами на кашель, одышку, боль в груди, рецидивирующиее скопление жидкости в плевральной полости (плеврит). В таких случаях пациентам, как правило, выполняется пункция и дренирование плевральной полости, приносящие лишь временное облегчение.
В настоящее время для диагностики мезотелиомы, кроме традиционной флюорографии и рентгенографии, широко применяются компьютерная томография (КТ) и магнито-резонансная томография органов грудной клетки и брюшной полости (МРТ). Для морфологической верификации процесса выполняются тонкоигольная биопсия с последующим цитологическим исследованием или трепан-биописия опухоли.
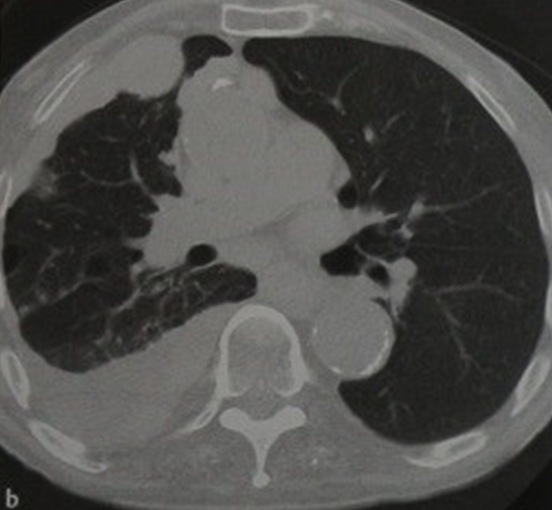
Мезатилиома. Компьютерная томография
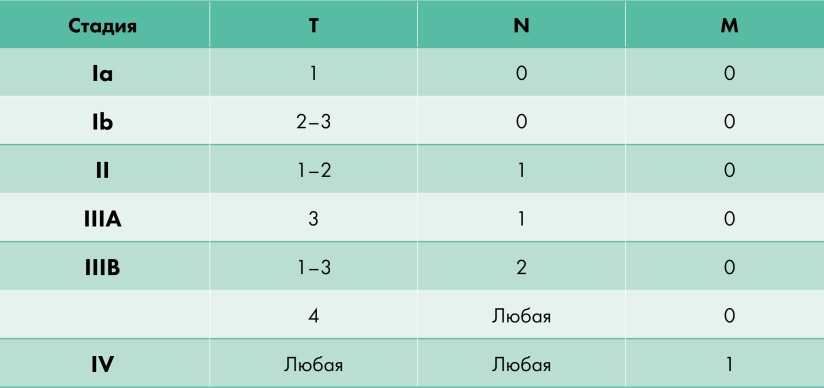
TNM классификация



Лечение
Общепринятым на сегодняшний день является следующий алгоритм лечения пациентов с локализованной, гистологически подтвержденной формой мезотелиомы: проведение двух курсов индукционной полихимиотерапии цисплатином или пеметрекседом с последующей оценкой эффекта. При стабилизации опухолевого процесса или при частичном регрессе – выполнение оперативного вмешательства.
Мезатилиома плевры. Торакоскопия
В хирургическом торакальном отделении НМИЦ онкологии им. Н.Н. Петрова, которое является одним из наиболее компетентных в России центров по лечению больных злокачественной мезотелиомой плевры, разработана методика мультимодального лечения этого заболевания. Пациентам с подозрением на мезотелиому выполняется видеоторакоскопия, биопсия париетальной и висцеральной плевры, лимфатических узлов. При гистологическом подтверждении диагноза и локализованной форме заболевания – проводится предоперационная полихимиотерапия, целью которой служит уменьшение распространенности опухолевого процесса и злокачественного потенциала опухолевых клеток. После предоперационной подготовки выполняется оперативное вмешательство в объеме расширенного удаления легкого вместе с листками плевры или радикальной плеврэктомии (полное удаление париетальной и висцеральной плевры с сохранением легочной ткани). Затем на операционном столе проводится фотодинамическая терапия (фотохимическое уничтожение невидимых глазу микроочагов опухолевого роста) и длительная внутриплевральная гипертермическая перфузия плевральной полости химиотерапевтическими препаратами (цислпатин или пеметрексед) с помощью аппарата искусственного кровообращения. Эти новейшие медицинские технологии способствуют повышению радикальности хирургического вмешательства и доводят отдаленные результаты лечения до уровня мировых. Лечение мезотелиомы плевры в отделении торакальной онкологии проводится в рамках оказания высокотехнологичной медицинской помощи по квотам, т.е. бесплатно для пациентов.
В отделении также проводятся международные клинические исследования, направленные на улучшение результатов лечения пациентов с распространенными формами мезотелиомы, а также при неэффективности стандартной химиотерапии.
Список литературы:
Автор:
Бриш Н.А.
Врач-онколог отделения краткосрочной химиотерапии
ФГБУ «НМИЦ онкологии им.Н.Н. Петрова»
Роль компьютерной томографии в оценке инвазии плевры у пациентов с раком легкого (The role of CT in assessing pleura invasion in patients with lung cancer)
Инвазия висцеральной плевры у пациентов с немелкоклеточным раком легкого (НМКРЛ) повышает фактор стадирования Т с Т1 до Т2, а стадию 1А до стадии 1B, даже если опухоль не превышает 30 мм в диаметре. Локально распространенная опухоль обычно может быть полностью резектабельна, но прогноз при T3 и Т4 опухолях разнится, он связан с полнотой резекции, глубиной инвазии, поражением лимфоузлов. Группа исследователей полагает, что резекция НМКРЛ единым блоком (en block) должна использоваться в случае инвазии грудной стенки, поэтому должно быть точное разграничение между Т3 и Т4 опухолями на дооперационном этапе [1]. Крайне важно определить фактор Т неинвазивным методом при невозможности удаления опухоли легкого у пациентов с тяжелой сопутствующей патологией.
По данным литературы, существует несколько подходов к рентгенологической оценке инвазии плевры у пациентов с НМКРЛ. Scott Williams [2] предлагает использовать следующие КТ-критерии, позволяющие заподозрить инвазию висцеральной плевры и/или грудной стенки: фокальное утолщение плевры над- или под опухолью, контакт между опухолью и плеврой составляет более 3 см, тупые углы между опухолью и плеврой, повышение плотности экстраплеврального жира, контактная деструкция ребер и/или позвонка, асимметрия мягких тканей грудной клетки в месте прилежания опухоли и масс-эффект на грудную стенку. Автор предлагает считать инвазию достоверной, если присутствует два критерия и более.
Kazuhiro Imai и соавторы [1] предлагают для оценки наличия инвазии плевры использовать следующие КТ-критерии: протяженность прилежания к плевре (в виде дугообразной линии) и соотношение (индекс) плеврального прилежания опухоли к максимальному ее диаметру в одной и той же плоскости, на одном и том же срезе. Инвазия крайне вероятна, если индекс превышает 0,9 (чувствительность 89,7%, специфичность 96%).
По данным Hsu J.S. и соавторов [3], выделяется три типа тяжей между опухолью и плеврой. 1-й тип- один или более линейных тяжей между опухолью и плеврой, видимых в легочном окне; 2-й тип- один или более линейных тяжей с мягкотканным компонентом в точке их прилегания к плевре, мягкотканный компонент определяется в медиастинальном окне; 3-й тип- один или более мягкотканных «шнурообразных» тяжей, видимых в медиастинальном окне. Второй тип плевральных тяжей чаще всего ассоциируется с опухолевой инвазией плевры (чувствительность 36,4%, специфичность 92,8%, положительное прогностическое значение 76,2%, отрицательное прогностическое значение 69,6%).
Цель исследования
оценить возможности имеющихся рентгенологических критериев инвазии плевры при раке легкого на резекционном материале.
Задачи исследования
усовершенствование методики рентгенологической оценки инвазии плевры при раке легкого и ее апробация на пациентах многопрофильного фтизио-пульмонологического диспансера.
Материалы и методы. В работу включен 131 пациент с первичными и вторичными злокачественными опухолями, находившихся на стационарном лечении в ГБУЗ СО ПТД за период с января 2014 по октябрь 2016гг. Среди них было 83 мужчины и 48 женщин. Хирургическое лечение заключалось в атипичной резекции, лоб-, билоб- или пульмонэктомии. Перед оперативным лечением всем пациентам была выполнена компьютерная томография (КТ) легких.
В ходе исследования был проведён анализ историй болезни, патоморфологических заключений и ретроспективно данных КТ вышеуказанных пациентов, выполненной на мультиспиральном компьютерном томографе GE Brightspeedpro.
Для рентгенологической оценки инвазии плевры использовались следующие критерии: утолщение плевры, втяжение плевры, выбухание плевры, тяжи между опухолью и плеврой, протяженность прилежания опухоли к плевре, индекс Imai.
Патоморфологическая оценка наличия и степени инвазии плевры выполнялась на материале резектатов легкого в Центральном патологоанатомическом отделении ГБУЗ СО ПТД двумя специалистами, независимо друг от друга.
Результаты и их обсуждение
У 131 пациента было выявлено 136 злокачественных опухолей, из них 85- без инвазии в плевру (62,5%), 51- с инвазией в плевру (37,5%).
Распределение по полу: 83 мужчины (средний возраст 61,3 года), 48 женщин (средний возраст 61,47 года).
Статистические показатели в группе пациентов без плевральной инвазии
83 пациента, из них 48 мужчин, 33 женщины.
Средний возраст мужчин- 60,87
Средний возраст женщин- 60,14
Анатомическое распределение
Сочетание прилежания опухоли к плевре на участке, более 30 мм, и утолщения плевры
Гистологический тип опухоли
Статистические показатели в группе пациентов с плевральной инвазией
51 пациент, из них 35 мужчин, 15 женщины.
Средний возраст мужчин- 62,28
Средний возраст женщин- 64,71
Анатомическое распределение
Сочетание прилежания опухоли к плевре на участке, более 30 мм, и утолщения плевры
Степень поражения плевры
Распределение сочетания типа поражения плевры и типа тяжей
Гистологический тип опухоли
У пациентов без плевральной инвазии, по данным патоморфологического исследования, самым частым признаком являлись тяжи к плевре (N=66, 79,5%), вторым по частоте- втяжение плевры (N=54, 65%), третьим по частоте- ее утолщение (N=50, 60,2%).
У 44 (53%) пациентов присутствовало утолщение и втяжение плевры (самое частое сочетание).
У 5 пациентов присутствовало 3 признака (все они с 3-м типом тяжей).
У 17 пациентов присутствовало утолщение и втяжение плевры в сочетании со 2-м типом тяжей.
15 (18%) пациентов не имело ни одного признака.
У 19 (22,8%) пациентов не было найдено ни одного из типов тяжей к плевре.
У 7 пациентов индекс Imai превышал 0,9.
У пациентов с плевральной инвазией, по данным патоморфологического исследования, самым частым признаком являлись тяжи к плевре (51, 100%), вторым по частоте- втяжение плевры (39, 76%) и утолщение плевры (39, 76%).
У 30 пациентов присутствовало утолщение и втяжение плевры (самое частое сочетание).
У 4 пациентов присутствовало 3 признака.
У 17 пациентов присутствовало утолщение и втяжение плевры в сочетании со 2-м типом тяжей.
0 пациентов не имело ни одного признака.
У 11 пациентов индекс Imai превышал 0,9.
Выводы
такие КТ-маркеры, как втяжение плевры в сторону опухоли, выбухание плевры, линейные тяжи между опухолью и плеврой, а также утолщение плевры, самостоятельно и в комбинации друг с другом не могут рассматриваться как достоверные критерии плевральной инвазии. Отсутствие каких-либо взаимоотношений между опухолью и плеврой является единственно достоверным критерием отсутствия плевральной инвазии. Не удалось подтвердить достоверность индекса Kazuhiro Imai в основной группе пациентов с верифицированной опухолевой инвазией в плевру (выборка недостоверна по результатам расчета критерия Колмогорова-Смирнова). Не были получены достоверные данные о том, что сочетание критериев прилежания опухоли к плевре на участке, превышающим 30 мм, и утолщения плевры, достоверно для оценки инвазии плевры.
В нашем исследовании 2-й тип плевральных тяжей встречался у 18,38% у пациентов с доказанной инвазией, у 15,44% пациентов с доказанным отсутствием инвазии (для сравнения- у Hsu J.S 2-й тип плевральных тяжей встречался у 36% пациентов с доказанной инвазией, у 5,1% пациентов с отсутствием инвазии). Однако, исследование Hsu J.S. было проспективным, наибольшую диагностическую значимость в нем имело положительное прогностическое значение 2-го типа плевральных тяжей в отношении плевральной инвазии.
Visceral pleural invasion in non–small cell lung cancer (NSCLC) increases the T staging factor from T1 to T2 and upstages the tumor from stage IA to stage IB, even if it is less than 3 cm in size. A standard definition of visceral pleural invasion is incorporated into the 7th edition of the Union Internationale Contre le Cancer (UICC) TNM staging system, and the recommendations include the use of elastic stains for determination of visceral pleural invasion. The 5-year survival rates among patients with pl1 (pleural invasion beyond the elastic layer) or pl2 (pleural invasion to the pleural surface) tumors of 3 cm or less are identical and significantly worse than those for patients with pl0 (tumor with no pleural involvement beyond its elastic layer) tumors of the same size. Furthermore, the accurate staging of pl3 (pleural invasion into any component of the parietal pleura) tumor is extremely important for patient treatment, as well as in clinical research. Total excision can usually be performed in a locally advanced tumor, but the curability of T3 or T4 tumors varies depending on the site involved.
The prognosis is strongly related to the completeness of resection, the depth of tumor invasion, and whether there is lymph node involvement. Several investigators have recommended that en bloc resection should be routine for patients with lung cancer involving the chest wall which highlights the importance of making an accurate diagnosis of T3 and T4 invasion before starting therapy[1].
According to the literature [2], there are several approaches to the radiological evaluation of pleural invasion in patients with NSCLC. CT findings which suggest chest wall invasion include:
(In general, two or more of the findings should be present prior to interpretation of the exam as positive)
1) Focal pleural thickening below the mass
2) More than 3 cm of contact between the mass and the pleural surface
3) An obtuse angle between the mass and the pleural surface
4) Encroachment on or increased density in the underlying extrapleural fat 5) Obvious rib/bone destruction
6) Asymmetry of the chest wall soft tissues adjacent to the tumor
7) Mass invading the chest wall
Kazuhiro Imai and et al. [1] suggest the following CT criteria for assessing the presence of pleural invasion: the extent of adherence to the pleura (in the form of an arcuate line) and the ratio (index) of pleural adherence of the tumor to its maximum diameter in the same plane, on one and in the same section. Invasion is extremely likely if the index exceeds 0.9 (sensitivity 89.7%, specificity 96%).
According to Hsu J.S. et al. [3], three types of tags are distinguished between the tumor and pleura. Type 1 is one or more linear tags between the tumor and pleura, visible in the lung window; Type 2 is one or more linear tags with a soft tissue component at their point of contact with the pleura, the soft tissue component is determined in the mediastinal window; Type 3 is one or more soft-tissue «cord-like» strands visible in the mediastinal window. The second type of pleural tags is most often associated with tumor invasion of the pleura (sensitivity 36.4%, specificity 92.8%, positive prognostic value 76.2%, negative predictive value 69.6%).
The aim of the study was to evaluate the possibilities of the available CT criteria for pleural invasion in lung cancer on the resection material.
The objectives of the study are to improve the methodology for the CT evaluation of pleural invasion in lung cancer and its validation in patients of thoracic surgery center.
Materials and methods
The study included 131 patients with primary and secondary malignant tumors who were on inpatient treatment at the thoracic surgery center for the period from January 2014 to October 2016. Among them there were 83 men and 48 women. Surgical treatment consisted of atypical resection, lobe-, bilobe- or pulmonectomy. Before surgical treatment, CT of the lungs was performed for all patients.
In the course of the study, an analysis of the case histories, pathomorphological findings and retrospectively of CT data was carried out on the GE Brightspeedpro.
For the CT evaluation of pleural invasion, the following criteria were used: pleural thickening, pleural traction, pleural bulging, tags between tumor and pleura, extent of tumor adherence to the pleura, Imai index.
A pathomorphologic evaluation of the presence and extent of pleural invasion was performed on the material of lung resection in Central Pathology Department of Regional Thoracic Center by two pathomorphologist, independently of each other.
Results and its discussion.
131 patients had 136 malignant tumors, 85 of them without pleura invasion (62.5%), 51 patients with pleura invasion (37.5%).
Distribution by sex: 83 men (mean age 61.3 years), 48 women (mean age 61.47 years).
In patients without pleural invasion, according to the pathomorphological study, the most frequent sign was pleural tags (N = 66, 79.5%), the second in frequency was the pleura traction (N = 54, 65%), the third in frequency was pleural thickening (N = 50, 60.2%).
44 (53%) patients had thickening and pleural traction (the most common combination). Five patients had 3 signs (all of them with the 3rd type of cords).
There were a thickening and a pleural traction in combination with the 2nd type of tags in 17 patients.
15 (18%) patients did not have any sign.
In 19 (22.8%) patients none of the types of pleura tags were found. In 7 patients Imai index exceeded 0.9.
In patients with pleural invasion, the most frequent sign was pleural tags (N=51, 100%), pleural traction (39, 76%) and pleural thickening (39, 76%) were the second most frequent signs.
30 patients had thickening and pleural traction (the most common combination). 4 patients had 3 symptoms.
In 17 patients there was a thickening and a pleural traction in combination with the 2nd type of tags.
0 patients did not have any sign.
In 11 patients the Imai index exceeded 0.9.
CONCLUSIONS
CT markers such as pleural traction in the direction of the tumor, pleural bulging, linear tags between the tumor and pleura, and also pleural thickening, alone and in combination, can not be considered reliable criteria for pleural invasion. The absence of any relationship between the tumor and the pleura is the only reliable criterion for the absence of pleural invasion. It was not possible to confirm the reliability of the Kazuhiro Imai index in the main group of patients with verified tumor invasion into the pleura (the sample is not reliable based on the Kolmogorov-Smirnov test). There was no reliable evidence that a combination of tumor adherence criteria to the pleura at a site greater than 30 mm and pleural thickening was significant for evaluation of pleural invasion.
Предсказательная способность инвазии плевры у пациентов с немелкоклеточным раком лёгких при использовании разных визуализационных методик
Некоторые исследования демонстрируют, что инвазия висцеральной плевры сопровождается более худшим прогнозом для пациента при ранней стадии НМКРЛ. ТНМ8 содержит в себе следующее разделение опухолевой инвазии плевры: PL0, когда опухоль не достигает эластичного слоя плевры, PL1, когда опухоль достигает и распространяется за пределы эластичного слоя плевры, PL2, когда опухоль достигает поверхности висцеральной плевры, PL3, когда опухоль поражает париетальную плевру (изображения 1 и 2 в правой верхней части экрана, или под статьёй, если используете мобильный телефон ). PL0 означает отсутствие инвазии висцеральной плевры, PL1 и PL2 приравниваются к Т2, а PL3 соответствует T3.
Пересмотр подходов NSCLC повлиял на лечебную тактику при НМКРЛ. Например, экстраплевральная диссекция с резекцией en-bloc были рекомендованы при инвазии париетальной плевры, а лобэктомия вместо сегментэктомии рекомендована для пациентов с инвазией висцеральной плевры. Следовательно, отсутствие инвазии раннего рака лёгкого должно быть точно идентифицировано с помощью лучевой визуализации, и сублобарная резекция будет выполнена в этом случае.
Ни одна из известных методик, использующихся при оценке плевральной инвазии (КТ, МРТ, УЗИ, ПЭТ-КТ), не способна точно дать ответ, есть ли инвазия плевры или она отсутствует, каждая из методик имеет свою преимущества и недостатки.
Когда имеет место опухоль, прилежащая к плевре, снижение подвижности опухоли при дыхании, оцененное посредством УЗИ, является сильно подозрительным для инвазии в грудную стенку. При проспективном исследовании 90 пациентов сравнивали эффективность КТ (чувствительность 42%, специфичность 100%) и УЗИ (чувствительность 89%, специфичность 95%) для оценки поражения грудной стенки опухолью. Но предоперационная оценка плевральной инвазии с помощью УЗИ имеет ряд ограничений: 1. Аккуратность такой оценки сильно зависит от опыта оператора. 2. Сложно предсказать инвазию висцеральной плевры с помощью УЗИ, так как такое поражение не сопровождается ограничением подвижности плевры.
Инвазия париетальной плевры расценивается патологами как неглубокая инвазия, поражение же мягких тканей и рёбер трактуется как глубокая инвазия грудной стенки.
Kawaguchi и соавторы ретроспективно показали на примере 132 пациентов, что врастание в париетальную плевру по данным КТ и жалоба на боль в груди будут независимыми критериями глубокой инвазии. Резекция en-bloc рекомендована для пациентов с глубокой инвазией по КТ и/или болью в груди.
Индекс исчезновения опухоли (ИИО).
«Чистое» матовое стекло типично свидетельствует в пользу неинвазивного поражения или предопухолевого состояния. Солидный компонент свидетельствует об инвазивной опухоли. Оценка ИИО является одним из способов выявления инвазивного компонента в опухоли. ИИО определяется по формуле 1-ДМ/ДЛ, где ДМ- максимальная длина опухоли в медиастинальном окне, ДЛ- максимальная длина опухоли в лёгочном окне; такая оценка имеет большее прогностическое значение, нежели оценка опухоли лишь в одном медиастинальном окне. Некоторые исследования используют ИИО как предиктор патоморфологической неинвазивности (без сосудистой, плевральной инвазии и метастазов в л/узлы). Shimada и соавторы продемонстрировали, что для 363 пациентов комбинация ИИО более 0.5 и отсутствие лучистого контура были высоко предсказательными для определения неинвазивного или минимально-инвазивного НМКРЛ Т1аN0M0. Но ИИО может быть использован только для определения инвазивности (как патоморфологического критерия- прим. переводчика) опухоли, этот критерий не годится для оценки врастания в плевру.
Индекс консолидация/опухоль (ИКО).
Методика, позволяющая соотносить денситометрические характеристики опухоли и её агрессивность; индекс представляет собой отношение максимальной длины солидного компонента опухоли и длины всей опухоли в лёгочном окне. Используют индекс для косвенной оценки риска плевральной инвазии путём прогноза степени агрессивности опухоли.
Suzuki и соавторы отмечают, что ИКО при оценке в лёгочном окне (уровень окна от (-500) до (-700) HU, ширина окна от 1000 до 2000 HU) может быть использован для предсказания патоморфологической неинвазивности рака лёгких (без поражения л/узлов, сосудов, в т.ч. и лимфатических), ИКО менее 0.25 может свидетельствовать о радиологической неинвазивности НМКРЛ Т1N0M0 (опухоль менее 2 см) с чувствительностью 16.2% и специфичностью 98.7%. Как и ИИО, ИКО может предсказывать инвазивность опухоли (как патоморфологического критерия- прим. переводчика), но не говорить о плевральной инвазии.
Анализ контуров опухоли.
КТ широко используется для стадирования НМКРЛ, но возможности методики при оценке плевральной инвазии лимитированы. Прилегание опухоли к поверхности плевры не равносильно инвазии плевры. Много методик предсказания инвазии плевры были опубликованы, одна из которых анализирует края опухоли.
Некоторые радиологи диагностируют инвазию плевры используя традиционные КТ-критерии, когда два из трёх критериев соблюдены:
1. размер опухоли более 3 см, контакт с рядом расположенной плеврой;
2. тупой угол между опухолью и плеврой;
3. утолщение плевры в области контакта опухоли и плевры.
Два эксперта-радиолога, используя эти критерии, демонстрировали чувствительность и специфичность 46.7% и 74.2%, 91.3% и 84.8% ретроспективно.
Другой метод заключался в измерении дугообразной линии между опухолью и прилегающими к ней структурами и её отношении к максимальному размеру опухоли (изображение 3 в правой верхней части экрана, или под статьёй, если используете мобильный телефон). Если этот индекс превышал 0.9, то предсказывал поражение грудной стенки (PL3) с чувствительностью и специфичностью 89.7% и 96%.
Также плевральные тяжи были упомянуты, и они определяются как одно или более линейных уплотнений, которые связывают опухоль и поверхность плевры. Ретроспективно тяжи были классифицированы на три типа:
1 тип, когда есть одно или несколько линейных уплотнений (изображение 4);
2 тип, когда эти уплотнения содержат мягкотканный компонент на границе с плеврой (изображение 5);
3 тип, когда есть один или более толстых тяжей между опухолью и плеврой (изображение 6 в правой верхней части экрана, или под статьёй, если используете мобильный телефон).