Что такое дистресс синдром при коронавирусе простыми словами
Основная причина смерти при COVID-19 — острый респираторный дистресс-синдром. Объясняем, что это такое и почему он так опасен
Что такое острый респираторный дистресс-синдром — ОРДС?
Во многих случаях новая коронавирусная инфекция не вызывает симптомов или вызывает лишь незначительные. Когда заболевание проявляется серьезнее, у человека развивается пневмония, то есть воспаление легких. Это может привести к состоянию под названием «острый респираторный дистресс-синдром» (ОРДС). Если коротко, при ОРДС легкие повреждены из-за воспаления, они вмещают меньше воздуха, альвеолы схлопываются и кислород не может в нужном объеме попадать в кровь. В результате у человека появляется сильная одышка и до органов доходит меньше кислорода, чем нужно. ОРДС — основная причина смерти при новой коронавирусной инфекции.
Еще о кислороде в крови
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
В норме сама иммунная система со временем подавляет это воспаление, и человек выздоравливает. Но при инфицировании коронавирусом чаще, чем во многих других случаях, бывает, что тормозящие механизмы иммунной системы не срабатывают как надо. В худшем варианте развития событий это приводит к состоянию под названием «цитокиновый шторм». Тогда захватывается весь организм, и могут поражаться даже почки и сердце. И, конечно, кроме прочего, развивается ОРДС. Другими словами, в масштабных повреждениях может принимать участие уже не вирус, который запустил агрессивный ответ, а непосредственно иммунная система человека, которая вышла из-под контроля.
Справиться с ОРДС очень непросто
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
При тяжелом ОРДС еще используют препараты для нейромышечной блокады и — редко — оксид азота. Хотя польза от этих препаратов вызывает споры. Российский Минздрав предлагает в этих случаях также использовать смесь гелия и кислорода, но в зарубежных рекомендациях ничего подобного нет, и оснований для применения такой тактики, судя по всему, тоже.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.
Острый респираторный дистресс-синдром, или ОРДС.
1. Что такое острый респираторный дистресс-синдром, или ОРДС?
Острый респираторный дистресс-синдром (ОРДС) – это быстро развивающееся и опасное для жизни состояние, в котором легкие повреждаются настолько, что они уже не могут исполнять свою непосредственную функцию обогащения крови кислородом.
Причины острого респираторного дистресс-синдрома, или ОРДС.
ОРДС может произойти тогда, когда в результате травмы или сильного воспаления в организме повреждаются мелкие кровеносные сосуды, в том числе, сосуды легких. В результате легкие теряют способность заполняться воздухом и не могут обеспечить поступление в кровоток кислорода.
Повреждение легких может быть непосредственным или косвенным. Прямое повреждение легких возможно, например, в следующих ситуациях:
Косвенно повлиять на состояние легких и стать причиной ОРДС могут:
На практике чаще всего причинами ОРДС становятся сепсис, травматические повреждения или легочные инфекции, например, пневмония. Тем не менее, следует отметить, что наличие этих факторов не обязательно свидетельствует о скором развитии ОРДС. Каждый случай индивидуален, и патологический процесс вполне может не начаться.
2. Симптомы болезни
Симптомы острого респираторно дистресс-синдрома возникают внезапно и развиваются быстро, обычно в течение нескольких часов или дней после события, которое явилось первопричиной повреждения легких.
ОРДС определяется по трем основным признакам:
Некоторые симптомы ОРДС связаны с тем, какой конкретно фактор послужил причиной патологического процесса. Например, если причиной ОРДС стала пневмония, может отмечаться боль в груди и лихорадочное состояние.
ОРДС – серьезное состояние, опасное для жизни, поэтому при любом подозрении на дистресс-синдром необходимо немедленно вызвать скорую помощь. Сильная нехватка кислорода без своевременного лечения может быстро привести к летальному исходу.
3. Диагностика острого респираторного дистресс-синдрома
Специальных тестов для диагностики острого респираторного дистресс-синдрома не существует. Врач обычно выполняет общий осмотр и прослушивает сердце и легкие при помощи стетоскопа. При ОРДС будут слышно характерное дыхание – свистящее, с потрескиваниями.
При низком содержании кислорода в крови кожа и губы могут приобретать синеватый оттенок. Для проверки уровня кислорода в крови можно сделать исследование артериальной крови. В некоторых случаях, когда есть подозрение на ОРДС, могут проводиться общие исследования:
4. Лечение заболевания
Обычно люди, у которых развивается ОРДС, уже находятся в довольно тяжелом состоянии и чаще всего лечатся в стационаре. И, как правило, при остром респираторном дистресс-синдроме требуются реанимационные мероприятия.
Конкретного лечения ОРДС, на самом деле, не существует. Целью является поддержать функцию дыхания пациента и позволить легким восстановиться. Для этого могут использоваться аппараты искусственной вентиляции легких или подача в легкие кислорода. В настоящее время учеными ведутся разработки новых методов поддержания жизни пациентов с ОРДС. И, к примеру, было обнаружено, что работа обычных механических вентиляторов, создающее поток воздуха, снижает смертность пациентов с ОРДС и позволяет им быстрее начать самостоятельное дыхание и отказаться от аппаратов ИВЛ.
Помимо поддержания дыхания лечение ОРДС включает борьбу с первопричиной патологии. Например, если у пациента диагностирована бактериальная инфекция, обычно назначаются антибиотики. В связи с тем, что пациенты во время терапии обычно не могут питаться самостоятельно, жидкость и питательные вещества вводятся в организм посредством капельниц и трубок.
Перспективы больных с ОРДС.
Как уже говорилось, ОРДС – опасное для жизни состояние. Стоит отметить, что выживаемость людей с ОРДС выросла в последние годы. При этом некоторые полностью восстанавливаются после болезни, а у других наблюдаются долгосрочные проблемы с дыханием и хронические повреждения легких.
Обычно плохие прогнозы связывают с некоторыми неблагоприятными факторами:
Полная реабилитация после ОРДС может занять несколько месяцев или даже лет. Легочная реабилитация является важной частью программы восстановления. Хороший пульмонолог обязательно расскажет, каким образом восстановить нормальную работу легких. И, конечно же, периодические обследования у пульмонолога необходимы для оценки состояния легких и корректировки курса реабилитации.
Основная причина смерти при COVID-19 — острый респираторный дистресс-синдром. Объясняем, что это такое и почему он так опасен
Снимок носит иллюстративный характер / Фото: 13.ru
Что такое острый респираторный дистресс-синдром — ОРДС?
Во многих случаях новая коронавирусная инфекция не вызывает симптомов или вызывает лишь незначительные. Когда заболевание проявляется серьезнее, у человека развивается пневмония, то есть воспаление легких. Это может привести к состоянию под названием «острый респираторный дистресс-синдром» (ОРДС). Если коротко, при ОРДС легкие повреждены из-за воспаления, они вмещают меньше воздуха, альвеолы схлопываются и кислород не может в нужном объеме попадать в кровь. В результате у человека появляется сильная одышка и до органов доходит меньше кислорода, чем нужно. ОРДС — основная причина смерти при новой коронавирусной инфекции.
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
Справиться с ОРДС очень непросто
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.
Лечение тяжелой формы острого респираторного дистресс-синдрома при COVID-19
В журнале The Lancet Respiratory Medicine Kollengode Ramanathan с коллегами [1] дают отличные рекомендации по применению экстракорпоральной мембранной оксигенации (ЭКMO) у пациентов с дыхательной недостаточностью на фоне острого респираторного дистресс-синдрома (ОРДС), сопряженного с коронавирусной инфекцией 2019 (COVID-19). Авторы описывают прагматические подходы к решению задачи использования ЭКМО у пациентов с COVID-19, включая обучение медицинского персонала, решение проблем с оборудованием и средствами, внедрение систем для инфекционного контроля и индивидуальной защиты, обеспечение общей поддержки медицинского персонала и смягчение этических вопросов.
Они также решают некоторые из ожидаемых проблем, связанных с резким увеличением количества случаев ОРВИ, вызванных COVID-19 на местном и региональном уровнях. Несмотря на увеличение количества больниц, способных обеспечить ЭКМО, потенциальный спрос может превысить имеющиеся ресурсы. Кроме того, некоторые системы здравоохранения предусматривают высокотехнологичные методы лечения, такие как ЭКМО, но не имеют согласованного местного, регионального или национального протокола (использования).
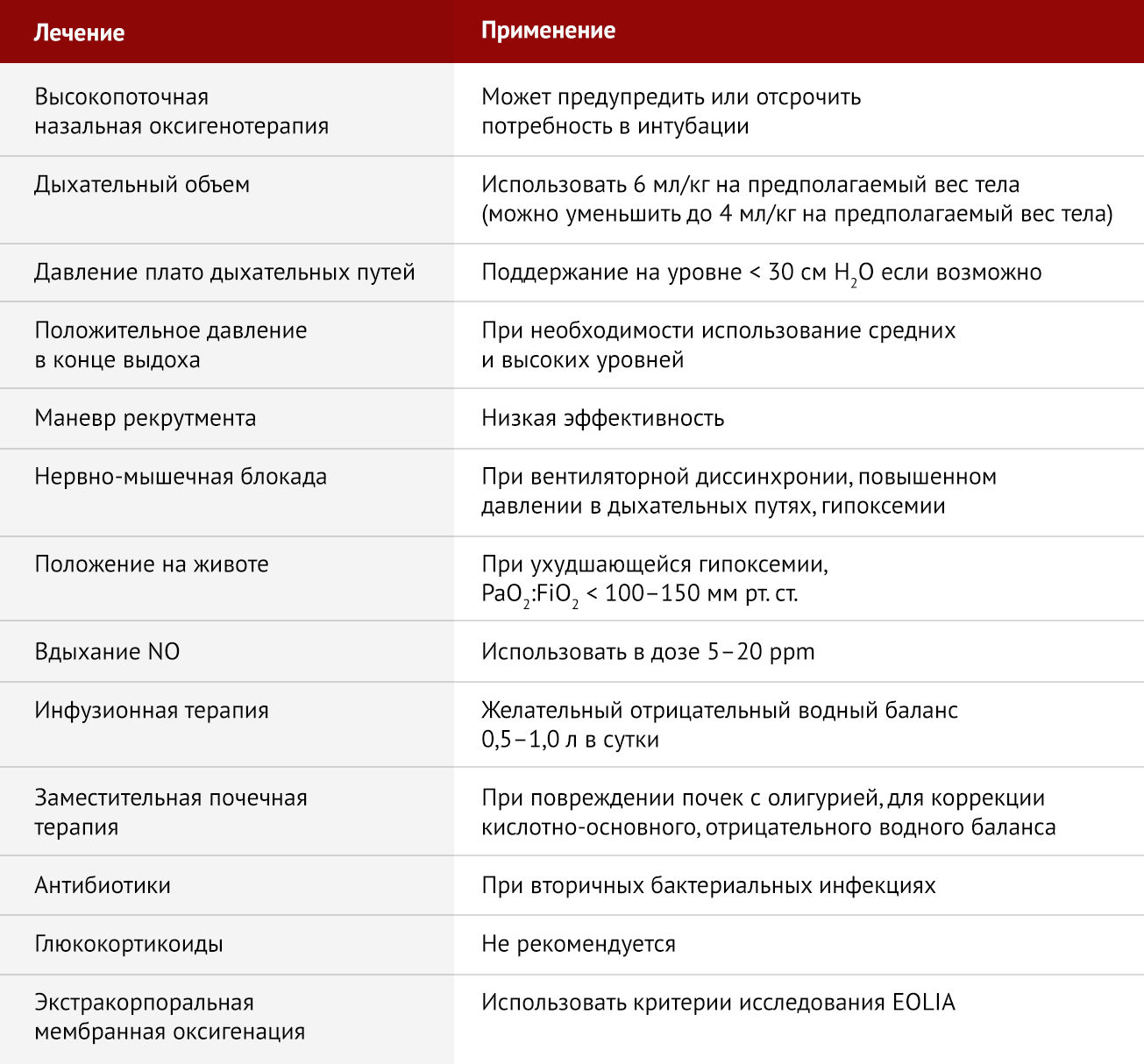
Учитывая практические ограничения на существенное увеличение доступности ЭКМО в мире в течение следующих нескольких месяцев, важно подчеркнуть другие варианты лечения, основанные на фактических данных, которые могут быть предоставлены пациентам с тяжелой формой ОРДС, вызванного COVID-19 (таблица 1) [2]. Прежде чем проводить эндотрахеальную интубацию, важно рассмотреть возможность проведения высокопоточной назальной оксигенотерапии пациентам с гипоксемией средней степени тяжести. Эта процедура может исключить необходимость интубации и искусственной вентиляции легких, так как она обеспечивает высокую концентрацию увлажненного кислорода, низкие уровни положительного давления в конце выдоха (ПДКВ, PEEP), а также может способствовать элиминации углекислого газа [4].
Таблица 1 | Варианты лечения тяжелого острого респираторного дистресс-синдрома, связанного с коронавирусной болезнью 2019 года
Гайдлайны ВОЗ поддерживают использование высокопоточной назальной оксигенации у некоторых пациентов, но они призывают к тщательному мониторингу клинических ухудшений, которые могут привести к необходимости неотложной интубации, поскольку такие процедуры могут увеличить риск заражения среди работников здравоохранения [5].
Для пациентов с COVID-19, которым требуется эндотрахеальная интубация, основой протективной вентиляции легких является использование малого дыхательного объема (6 мл/кг на прогнозируемый вес тела) с поддержанием P plato менее 30 см H2O и с возможностью повышения частоты дыхания до 35 вдохов в минуту по мере необходимости.
При прогрессировании гипоксемии (снижении индекса Горовица (PaO2 : FiO2) менее 100–150 мм рт. ст.) существует несколько терапевтических подходов к ее коррекции. Можно прибегнуть к увеличению уровня PEEP (ПДКВ) на 2–3 см H2O каждые 15–30 мин для повышения SpO2 равного 88–90% при сохранении P plato 30 см H2O) или развитием рефрактерной гипоксемии, следует седатировать пациента с последующей миорелаксацией цисатракурием.
При отсутствии противопоказаний и имеющейся технической возможности вентиляцию следует проводить в прон-позиции (на животе).
Если на фоне проводимых мероприятий не наблюдается никакого эффекта, возможно применение ингаляций 5–20 ppm NO с целью улучшения оксигенации. Определение оптимального уровня ПДКВ у пациентов с умеренным или тяжелым ожирением возможно путем измерения транспульмонального давления с помощью пищеводного баллонного катетера, хотя исследование 2019 года у пациентов с ОРДС не показало преимуществ этой процедуры у большинства пациентов [7]. Инфузионную терапию важно учитывать как меру уменьшения отека легких [8].
При отсутствии шока рекомендуется назначение инфузионной терапии до достижения отрицательного водного баланса от 0,5 до 1,0 л в сутки. При наличии шока водный баланс может быть достигнут с помощью заместительной почечной терапии, особенно если это связано с острым повреждением почек и олигурией. Также стоит рассмотреть применение антибиотиков, учитывая то, что у пациентов с COVID-19 [9] были зарегистрированы вторичные бактериальные инфекции.
Назначения глюкокортикоидов следует избегать с учетом доказательств того, что они могут наносить вред в случаях вирусной пневмонии и ОРДС при гриппе [10]. Можно также рассмотреть возможность «терапии отчаяния» высокими дозами витамина С [11]. Наконец, применение ЭКМО следует рассматривать, используя критерии включения и исключения исследования EOLIA [3].
Поскольку лечение тяжелого ОРДС, вызванного COVID-19, является актуальной проблемой, важно изучать случаи пролеченных пациентов, чтобы получить представление об эпидемиологии заболевания, биологических механизмах и эффектах новых вариантов медикаментозного лечения.
В настоящее время существует несколько исследовательских групп, работающих над координацией и распространением ключевой информации, в том числе информации о пациентах с COVID-19, которых лечили с помощью ЭКМО, хотя точная оценка количества таких пациентов в настоящее время недоступна. Организация экстракорпоральных методов жизнеобеспечения — это международный некоммерческий консорциум, который планирует вести реестр пациентов, чтобы облегчить понимание того, как ЭКМО используется для пациентов с COVID-19.
Респираторный дистресс-синдром взрослых
Респираторный дистресс-синдром взрослых (РДСВ) — острая дыхательная недостаточность, причиной которой могут быть осторые повреждения легких разной природы, и которая характеризуется некардиогенным отеком легких, нарушениями внешнего дыхания и гипоксией (нехваткой воздуха в организме).
Синдром был описан в 1967 году исследователем Эсбахом. Назван аналогично респираторному дистресс-синдрому новорожденных, который вызван дефицитом сурфактанта, который отмечается у малышей от самого рождения. При рассматриваемом заболевании этот дефицит является вторичным, то есть не возникает от рождения. Часто для данного синдрома применяют другие названия: некардиогенный отек легких, шоковое легкое.
Согласно данным Marini, которые были обнародованы в 1993 году, в США каждый год отмечают 150 000 случаев респираторного дистресс-синдрома взрослых. То есть на 1000 населения приходится 0,6 больных.
Причины
Среди наиболее частых причин рассматриваемого синдрома называют:
Патогенез
Этиологические (причинные) факторы приводят к тому, что в интерстициальной ткани легких и в капиллярах органа собираются активированные лейкоциты и тромбоциты в большом количестве. Исследователи выдвигают предположение, что происходит выделением ими множества биологически активных веществ:
Они повреждают альвеолярный эпителий и эндотелий сосудов, меняют реактивность сосудов, тонус бронхиальной мускулатуры, способствуют развитию фиброза. Выше перечисленные биологические вещества оказывают влияние на повреждение альвеолярного эпителия и эндотелия капилляров легких. За короткий промежуток времени увеличивается проницаемость сосудов, происходит спазм легочных капилляров, повышается давление внутри них. Фиксируется выраженное пропотевание плазмы и эритроцитов в альвеолы и интерстициальную ткань легких, развивается отек легких и ателектаз. Также на развитие ателектаза влияет вторичное снижение активности сурфактанта.
Выше описанные процессы влияют на главные патофизиологические механизмы:
Патоморфология
Респираторный дистресс-синдром взрослых развивается минимум за 2-3 часа, максимум за 3 суток от начала влияния фактора-причины. Существует 3 патоморфологические фазы рассматриваемого синдрома:
Длительность острой фазы респираторного дистресс-синдрома взрослых составляет от 2 до 5 суток. Развивается сначала интерстициальный, а потом альвеолярный отек легких. В отечной жидкости обнаруживают эритроциты, белок и лейкоциты. Кроме отека, также обнаруживается выраженное повреждение альвеолярного эпителия I и II типов и поражение легочных капилляров. Повреждение альвеолоцитов второго типа вызывает нарушения синтеза сурфактанта, потому развиваются микроателектазы.
Если течение респираторного дистресс-синдрома взрослых является благоприятным, то спустя несколько суток наблюдается стихание острых явлений, рассасывается отечная жидкость. Но не всегда синдром протекает благоприятно. В части случаев он переходит в подострую, а потом и в хроническую форму. В подострой фазе происходит интерстициальной и бронхо-альвеолярное воспаление.
Хроническая фаза респираторного дистресс-синдрома взрослых характеризуется развитием фиброзирующего альвеолита. В альвеолярно-капиллярной базальной мембране разрастается соединительная ткань, происходит резкое утолщение мембраны, а также ее уплощение. Типична выраженная пролиферация фибробластов и усиленный синтез коллагена, количество которого возрастает в два или даже в три раза. Выраженный интерстициальный фиброз может присутствовать уже через 2-3 недели от начала заболевания. Также для хронической фазы характерны изменения в сосудистом русле легких: развитие микротромбозов, запустевание сосудов. В итоге развиваются хроническая легочная гипертензия и хроническая дыхательная недостаточность.
Симптомы
В клинической картине респираторного дистресс-синдрома взрослых медики выделяют четыре периода. Первый является скрытым (когда происходит влияние фактора-причины). Длится период сутки после контакта организма с причинным фактором. Происходит патофизиологические и патогенетические изменения. Но никакие симптомы не проявляются, изменений на рентгенограмме также нет. Но в этом периоде у больного можно обнаружить тахипноэ, когда он делает более 20 дыханий за минуту.
Второй период называется периодом начальных изменений. Он фиксируется в 1-2 сутки от начала действия этиологического фактора. Начинают выявляться симптомы, прежде всего, это тахикардия и выраженая одышка. Аускультативные методы определяют жесткое везикулярное дыхание и рассеянные сухие хрипы. Рентген обнаруживают усиление сосудистого рисунка, особенно в периферических отделах. Такие изменения говорят, что начинается интерстициальный отек легких. Исследование газового состава крови не показывает отклонений, или может быть выявлено незначительное снижение РаО2.
Третий период называется развернутым или периодом выраженных клинических проявлений. Симптомы выражены ярко, говорят об острой дыхательной недостаточности. У человека наблюдают выраженную одышку. В акте дыхания принимает участие вспомогательная мускулатура. Наблюдается раздуванием крыльев носа, втягивание межреберных промежутков. Также хорошо выражен диффузный цианоз. При аускультации сердца обнаруживают глухость сердечных тонов и тахикардию, существенно падает артериальное давление (АД).
В этой фазе перкуссионные методы исследования выявляют притупленный перкуторный звук, в основном в задненижних отделах, аускультативно обнаруживается жесткое дыхание, иногда и сухие хрипы. Если обнаружены влажные хрипы и крепитация, это говорит о появлении жидкости в альвеолах, что называется в медицине альвеолярным отеком легких, который может быть как незначительно, так и сильно выраженным. Рентгенография легких показывает выраженный интерстициальный отек легких, а также двусторонние инфильтративные тени неправильной облаковидной формы, сливающиеся с корнями легких и друг с другом. Часто в краевых отделах средней и нижней долей на фоне усиленного сосудистого рисунка появляются очаговоподобные тени. В этом периоде сильно снижается РаО2 — 50 мм рт.ст., даже если проводится ингаляция О2.
Четвертый период называется терминальным. В нем сильно прогрессирует дыхательная недостаточность, развивается выраженная артериальная гипоксемия и гиперкапния, метаболический ацидоз. Формируется острое легочное сердце по причине нарастающей легочной гипертензии. IV период респираторного дистресс-синдрома взрослых характеризуется такой симптоматикой:
В этой стадии развиваются признаки усиливающейся легочной гипертензии и синдрома острого легочного сердца. На легочной артерии фиксируют расщепление и акцент II тона. Среди ЭКГ признаков стоит отметить выраженное отклонение электрической оси сердца вправо, высокие остроконечные зубцы Р в отведениях II, III, avF, V1-2. Рентгенограмма обнаруживает признаки повышения давления в легочной артерии, выбухание ее конуса.
Для четвертой стадии синдрома типично развитие полиорганной недостаточности. Нарушается функционирование почек, потому проявляются:
Функция печени также нарушается, потому появляется легкая желтушность, сильно повышается количество в крови фруктозо-1-фосфаталь-долазы, аланиновой аминотрансферазы и лактатдегидрогеназы. Нарушается функция головного мозга: больной становится заторможенным, наблюдаются головокружения, головные боли, могут быть симптомы нарушения мозгового кровообращения. При исследовании газового состава крови фиксируют гиперкапнию и глубокую артериальную гипоксемию. Проводят исследование кислотно-щелочного равновесия, которое выявляет метаболический ацидоз.
Диагностика
Исследователи Fisher и Foex в 1990 году предложили такие критерии для диагностики респираторного дистресс-синдрома взрослых: