Что может обнаружить маммография
Статьи по теме
Какие заболевания выявляет маммография?
Информативность метода маммографии позволяет определить опухолевидные образования добро- или злокачественного характера на ранних стадиях. При помощи маммографического обследования более чем в 86% случаев удаётся определить опухолевые новообразования. Но самое главное достоинство этого метода – обнаружение более чем в половине случаев рака на ранних стадиях, когда маммолог не в состоянии выявить опухоль при пальпации, а сама женщина не чувствует каких-либо изменений.
И всё же в 14% случаев маммографическое обследование не может выявить признаки опухолей и тогда маммолог назначает дополнительное исследование через пневмокистографию или дуктографию.
Надёжность метода
Несомненно, маммография является эффективным способом обследования молочных желёз, но и она имеет некоторые ограничения. Так, надёжность метода снижается:
Кроме того, маммографическое исследование не проводится, если женщина перенесла эстетическую операцию по увеличению груди посредством имплантов.
Для того, чтобы провести исследование специальной подготовки не требуется, однако болевые ощущения, которые сопровождают маммографию, нельзя назвать просто дискомфортом. Процедура, безусловно, немного болезненна, поскольку молочные железы сжимаются между пластинами, но именно это позволяет выявить злокачественные новообразования и доброкачественные опухоли, поэтому потерпеть несколько минут можно и нужно. Самое главное, что никаких повреждений и осложнений после маммографии не следует.
Какие заболевания выявляет маммография?
Помимо злокачественных новообразований, маммография выявляет ряд доброкачественных опухолей, среди которых:
Мастопатия относится к доброкачественной патологии молочных желёз. Понятие “мастопатия” включает в себя ряд заболеваний фиброзно-кистозного характера, которые похожи по многим признакам и имеют структурные нарушения тканей. Если говорить предметно, то специалисты выделяют более 50 видов мастопатии, но при этом более пристальное внимание уделяется двум:
Под атипичными клетками (атипией) понимают клетки, которые отличаются по строению от здоровых клеток молочной железы, а деление клеток ткани называют пролиферацией. Диагноз «мастопатия» ставится более чем в 42% случаев, однако точной причины, по которой возникает мастопатия, специалисты указать не могут. Но среди различных причин наибольшего внимания заслуживает версия о нарушении гормонального статуса женщины.
Кисты в молочной железе также определяются при помощи маммографии. В отличие от опухолей, киста представляет собой полость, наполненную внутрикистозной жидкостью, поэтому довольно хорошо проявляется на снимке. В качестве дополнительного исследования может быть назначена пневмокистография. Чаще всего это заболевание встречается у нерожавших женщин, при этом могут быть обнаружены как групповые, так и одиночные кисты. Кроме того, маммография позволяет определить жировые кисты, которые по большей части безопасны, но достигая больших размеров, могут воспаляться и причинять боль.
Кальцинаты представляют собой концентрацию в тканях молочной железы солей кальция. Кальцинаты невозможно прощупать при пальпации, но они легко определяются при маммографическом исследовании. Размеры кальцинатов могут потребовать дополнительных методов обследования. Если кальцинаты достигают больших размеров, то это не является признаком злокачественной опухоли, но в то же время кальцинаты небольших размеров свидетельствуют об активности клеток ткани молочной железы.
Фиброаденома относится к доброкачественным опухолевидным образованиям и формируется из здоровых клеток. При этом способность последних увеличиваться в размерах нередко требует хирургического вмешательства, а при помощи маммографии можно установить не только форму и размеры образования, но и необходимость оперативного вмешательства.
Маммография: информация для пациенток
ЧТО ТАКОЕ МАММОГРАФИЯ?
Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
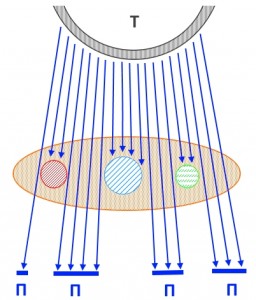
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
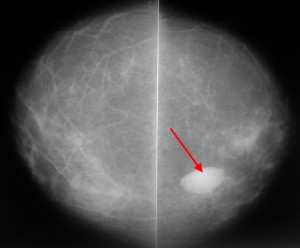
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
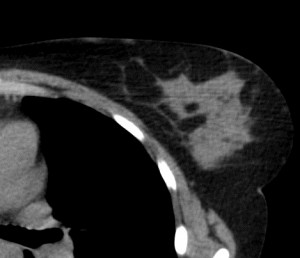
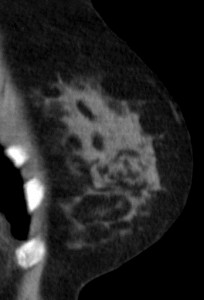
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
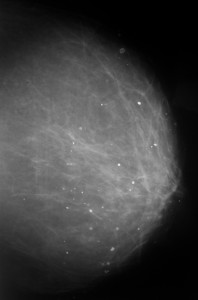
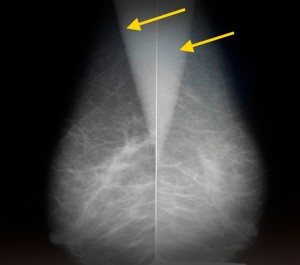
Слева — маммография после 60 лет, справа — у молодой женщины. Сравните изображения молочных желез на рентгеновских снимках. Если слева преобладает жировая ткань, и железа «прозрачна» для рентгеновских лучей, хорошо видны множественные плотные включения – кальцинаты, то слева из-за преобладания фиброзно-железистой ткани не видно практически ничего – высок риск пропустить опухоль.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
Маммография – исследование, связанное с облучением молочных желез. Так как объем тканей, подвергающихся облучению, невелик, общее воздействие на организм минимально. В среднем, доза, полученная при одном маммографическом исследовании, составляет 0,03-0,1 мЗв, что схоже с лучевой нагрузкой при флюорографии. Доза зависит от следующих моментов: тип аппарата (у пленочных аппаратов доза выше, у современных цифровых — ниже), объем облученных тканей (чем больше объем – тем выше доза). В целом, маммография относится к исследованиям, сопровождающимся низкой лучевой нагрузкой – в отличие от КТ и некоторых других рентгеновских методов диагностики. Поэтому ответ на вопрос, сколько раз можно делать маммографию, может быть только один — столько, сколько понадобится для точной постановки диагноза. При этом врач, назначающий исследование, должен по возможности стремиться избегать дополнительной лучевой нагрузки и, в случае аналогичной информативности, предпочесть другие, неионизирующие, методы диагностики (УЗИ, МРТ молочных желез).
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
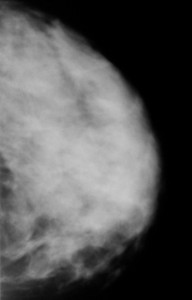
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
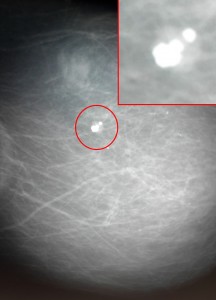
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
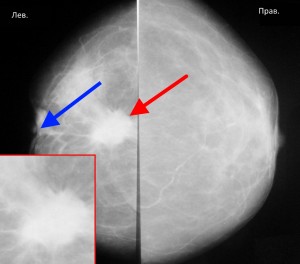
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
КОГДА ЖДАТЬ ЗАКЛЮЧЕНИЕ?
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Сегодня все чаще применяются консультации по системе Второго мнения (second opinion) — пересмотр результатов маммографии в специализированных центрах. Такая расшифровка маммографии является экспертной, ведь проводящий ее рентгенолог имеет большой опыт в диагностике рака молочной железы. Это бывает полезно при сомнительных или противоречивых результатах исследования. Встречаются случаи, когда сам пациент сомневается в выводах врача и хочет перепроверить заключение.
В России существует Национальная телерадиологическая сеть (НТРС) — служба консультаций рентгенологов, куда стекаются все спорные случаи из клиник разных городов России. Любой человек, прошедший маммографию, может перепроверить ее результаты, отправив снимки с диска для описания через сайт НТРС. Консультация осуществляется обычно в течение суток. По истечении этого времени пациент получает на почту официальное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Что такое маммография
Прицельная маммография – дополнительный рентгенологический снимок конкретного участка молочной железы. Применяется, когда необходимо дополнительно обследовать подозрительный участок или детально рассмотреть обнаруженное новообразование. Приближают именно проблемную зону, получая снимок под другим углом и с более точной информацией. Обзорная маммография захватывает кроме молочных желез лимфатические узлы подмышечной впадины и ключицы. Магнитно – резонансное исследование груди максимально информативное и безопасное, но малодоступно из-за высокой стоимости. Следующий метод – оптический. Он появился недавно, малоизвестен и мало распространен. Ультразвуковой способ проводится для уточнения картины, полученной после рентгенографии или женщинам, которым противопоказана цифровая маммография.
Радиотермометрия или микроволновая маммография создана на теории изменений температуры тела в участках онкологических очагов. Позволяет диагностировать не только рак на ранней стадии, но и мастопатию. Результат выводится на монитор компьютера и выглядит как цветная картинка, отображающая тепловые перепады в различных местах молочной железы. Электроимпедансная маммография – новое российское изобретение. Молочные железы подвергаются воздействию переменного тока с маленькой мощностью. Датчик преобразует сигналы сопротивления тканей и выводит трехмерное изображение на экран монитора. Диагностика не имеет противопоказаний, обладает точностью 75%, безболезненный, быстрый и дорогостоящий.
Что показывает рентген молочных желёз? Что выявляет у женщин, что даёт и зачем делать рентген, когда ничего не беспокоит?
Многие образования в женской груди никак не проявляют себя на ранних стадиях. Маммография способна обнаружить кисты, фиброаденомы, кальцинаты, раковую опухоль. Ранняя диагностика рака имеет важное значение и спасло жизни тысячам женщин от 40 до 49 лет. Своевременно обнаруженная опухоль дает большие шансы на выздоровление без операции и химиотерапии. Наиболее частый вопрос касается возрастных ограничений и периодичности прохождения.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
С какого возраста можно делать маммографию и с какого возраста она обязательна? Как часто надо делать?
Впервые врач направляет на исследование в 40 лет. Именно с этого возраста процедура становится ежегодной для каждой женщины в течение 10 лет. Далее обследоваться необходимо дважды в год. Почему не делают маммографию до 40 лет? Потому что исследование будет малоинформативным. В молодом возрасте молочная железа состоит преимущественно из мышечной ткани, которая отлично визуализируется на УЗИ. Позже она заменяется жировой и оптимальной диагностикой становится рентгенография.
Со скольки лет делается маммография и можно ли до 40 лет сделать без направления? С 18 до 39 лет маммографию можно сделать только по направлению врача. Процедура показана пациенткам с подозрением на рак груди. Опасно ли делать маммографию до 40 лет? Никакой опасности процесс не представляет.
Насколько вредна процедура?
Точнее вредна ли маммография для организма, в принципе, каждый решит для себя сам, взвесив пользу и вред. Доза облучения меньше чем во время флюорографии. После введения обязательного обследования смертность от рака груди среди женщин в возрасте 40-55 лет снизилась на 1/3. В этом возрасте с каждым годом риск заболевания возрастает и вопрос вредно ли делать ежегодно отпадает сам собой.
Сколько раз в год рекомендуют проходить обследование после 50 лет? Один раз в полгода. В какие дни цикла нужно делать скрининг? Лучше делать в период цикла с 5 по 10 день, крайний срок 12 день от начала менструации. После наступления менопаузы можно делать в любой день. Сроки проведения по месячному циклу выбраны неспроста. В этот промежуток гормональный фон стабилен и у женщин нет болезненных ощущений, молочные протоки не увеличены, нет набухания. Перед месячными и во время них, любые манипуляции приносят дискомфорт. Так как процедура подразумевает сдавливание молочных желез этот фактор немаловажен.
При экстренной ситуации диагностика проводится в любое время и частота обследования определяется врачом. Процедура показана не только для диагностики, но и в целях оценки эффективности лечения, а также взятия пункции. При онкологии доктор решает, как часто можно делать маммографию молочных желез, учитывая состояние пациентки. Получив направление, женщинам хочется подготовиться морально и узнать, как проводится маммография.
Сколько по времени делают? Больно ли делать? Имеет ли значение размер бюста?
Диагностику проводят в рентген кабинете, длится процедура около 15 минут. В кабинете необходимо раздеться выше пояса и снять украшения. Молочная железа плотно сжимается держателями для улучшения визуализации и уменьшения облучения. При учтенном цикле процесс проходит безболезненно, хотя и неприятно. Болевые ощущения могут быть при мастопатии или если грудь маленького размера.
Сегодня нам открыты широкие диагностические возможности, дающие шанс прожить здоровую долгую жизнь. Внимательно прислушиваться к своему организму, проводить осмотр и обращать внимание на изменения в наших интересах. Обратитесь к маммологу при следующих симптомах: появление выделений из сосков, изменение их формы; боли в молочной железе независимо от менструального цикла; при обнаружении уплотнений в груди. Заметная деформация молочных желез или сосков тоже является поводом для обращения к доктору. Обратите внимание, если во время маммографии обнаружили лимфоузел, если нашли уплотнение или наличие опухоли – заключительный диагноз не поставят сразу. Сначала это образование дополнительно исследуют или дополнят другой диагностикой.
Еще один вопрос, который часто задают врачам: можно ли делать при грудном вскармливании рентгеновскую маммографию? Для проведения цифровой маммографии есть два абсолютных противопоказания – это период во время лактации и беременность женщины. При необходимости обследования молочных желёз беременным или кормящим альтернатива маммографии будет исследование груди ультразвуковым, методом или электроимпедансным. Мы разобрались как делают маммографию молочных желез, теперь обсудим вопрос подготовки.
Что нужно для маммографии? Можно ли есть перед процедурой и что брать с собой на обследование? И какой врач делает маммографию?
Проводит диагностику врач –рентгенолог или маммолог. С собой ничего не нужно, прием пищи не ограничен диетой или временными рамками. Единственная рекомендация врачей — это не употреблять энергетические напитки, кофе и крепкий чай, так как они оказывают возбуждающее действие на эмоциональное состояние. Волнение и беспокойство во время процесса усиливает восприятие болевого синдрома. Перед маммографией не следует наносить крема, лосьоны и другие косметические средства на область груди и подмышек. Также рекомендовано не использовать дезодорант, так как вещества, входящие в состав могут отобразиться как затемнения, тем самым исказив результат обследования.
Многие не понимают какая маммография лучше цифровая или рентгеновская. Для скрининга подходит и то и другое – это аналог. Преимущества цифровой маммографии заключается в расширенных возможностях обработки данных. Изображение можно реконструировать, приблизить, увеличить, повысить четкость, то есть изучить более детально. К тому же, информацию в электронном формате проще хранить и архивировать на неограниченный срок. Возможность пересылать в другие медицинские учреждения для консультации с докторами через интернет.
Вторым плюсом является уменьшение лучевой нагрузки. Недостатком цифровой маммографии можно считать стоимость диагностики в сравнении с пленочной рентгенографией. А также цифровой носитель не является документом, в отличие рентгеновской плёнки. С таким неудобством сталкиваются люди, которым необходимо предоставить результат исследования в суде или для комиссии, в целях подтверждения инвалидности.
Мы разобрались чем отличается цифровая маммография от обычной и чем её можно заменить. Так как результат обследования женщины получают на руки практически сразу, то прочитав некоторые заключения преждевременно пугаются и начинают волноваться. Ситуация может оказаться совсем не опасной, например, диагноз фиброзно-жировая инволюция. Редукция, то есть утрата предназначенной функции женской груди, подразумевает замену мышечной ткани груди на жировую или фиброзную. Этот процесс происходит с приближением менопаузы. Бюст теряет форму, кожа сморщивается и утрачивает упругость. Такое изменение не является заболеванием, если обнаружено после 45 лет. Это физиологический процесс, который, к сожалению, необратим. Если фиброзно-жировая инволюция обнаружена у молодой девушки, то это считается патологией и нуждается в лечении. Причиной является гормональное нарушение, которое поддается медикаментозному лечению.
Еще один диагноз, встречающийся достаточно часто – фиброз стромы. Одна из трех составляющих тканей молочных желез – соединительная, в груди она называется строма. Разрастание стромы грозит замещением железистой ткани и жировой. Эта патология не опасна, тем не менее, может обернуться осложнениями, дискомфортом и болями для самой женщины. Поэтому при обнаружении фиброза стромы лучше обратиться к маммологу, не пуская свое здоровье на самотёк.
Из новообразований в молочной железе наиболее известны фиброаденома и киста. Сами по себе эти образования доброкачественны и на маммограмме отображаются с четким ровным контуром. В случае размытых границ, исследование проводится более детально, так как это является одним из признаков злокачественной опухоли. Иногда спрашивают почему не видна фиброаденома на маммографии? Как правило фиброаденома хорошо диагностируется, но бывают обстоятельства, влияющие на информативность диагностики. Возможно образование слишком маленького размера и его трудно дифференцировать среди здоровой ткани. Также причиной может быть высокий уровень половых гормонов или слишком плотная структура мышечной ткани в молодом возрасте. В любом случае, при подозрении на наличие образования врач назначит дополнительные обследования.
Если у вас возникают вопросы или сомнения по результатам диагностики не стесняйтесь задавать вопросы своему лечащему врачу. В случае неудовлетворительного ответа вы в праве обратиться к другому специалисту, пройти исследование повторно, возможно в другом месте. Женское здоровье – чувствительно к стрессам, переживаниям и нагрузкам. Лучшей профилактикой является здоровый образ жизни, правильное питание, занятия спортом и своевременные медицинские обследования. Берегите себя в любом возрасте!
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.