Trichophyton rubrum чем лечить
Trichophyton rubrum чем лечить
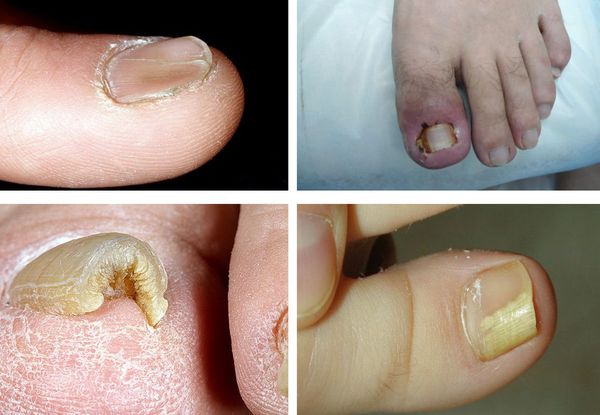
Среди обширной группы дерматофитий – грибковых заболеваний, поражающих кожу и ее придатки, можно выделить грибковое поражение ногтей, которое носит название онихомикоз. Данное заболевание широко распространено и представляет одну из самых частых причин обращения за медицинской помощью к дерматологу. Грибковое поражение ногтевых пластин может приводить к сильной деформации ногтей и доставлять дискомфорт пациентам при ношении обуви, а также приводить к развитию характерного осложнения в виде «микотической» экземы.
Ноготь состоит из трех основных отделов – собственно ногтевая пластина, матрикс и ногтевой валик. Грибки могут поражать как один, так и несколько отделов сразу. Наиболее благоприятные условия для внедрения грибков представлены в области перехода ложа в ногтевую пластину (чаще всего грибок здесь располагается в подногтевой области). Для того, чтобы проникнуть в эту область, грибок должен разрушить прилежащие отделы (онихолизис) или попасть туда благодаря травматизации ногтя.
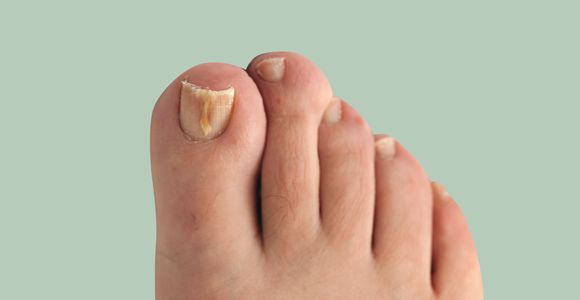
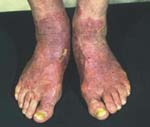
Основными симптомами, которые могут встречаться при грибковом поражении ногтей, являются: лейконихия – утрата прозрачности ногтя, псевдолейконихия – ноготь становится белым в той части, где отделяется от ложа, меланонихия – потемнение, почернение ногтевой пластины, и многие другие – приподнимание ногтя, изменение толщины с деформацией по типу клюва, появление белых или желтых полос, вогнутый внутрь ноготь. В зависимости от этиологии возбудителя можно выделить несколько особенностей. При поражении ногтей Trichophyton rubrum вовлекаются все ногтевые пластины стоп. При нормотрофической форме деформации ногтя не происходит, а появляются лишь беловатые или желтоватые полосы в толще ногтя. Гипертрофическая форма сопровождается изменением всего ногтя – он деформируется, изменяется по цвету, крошится. При атрофической форме ногтевая пластина истончается и может полностью разрушиться.
При поражении ногтей Trichophyton mentagrophytes, var. interdigitale процесс захватывает 1-й или 5-й палец. Заболевание обычно ограничивается поверхностным поражением пластины и носит название “белый онихомикоз”. Со временем цвет может изменяться на охряно-желтый. При соскабливании пораженных слоев обнажается рахлая, неопраженная область ногтя. Кандидозный онихомикоз чаще поражает ногти рук. Ногтевые пластины изменяют цвет в области свободного края, постепенно распространяясь наверх. Ноготь приводнимается, становится мягким.
Диагностикой и лечением онихомикоза занимается врач-дерматовенеролог.
Для диагностики проводят микроскопическое исследование соскобов с пораженных ногтевых пластин, посев на питательные среды и молекулярно-биологическое исследование (ПЦР). Дифференциальную диагностику проводят с псориатическим поражением, опухолями, токсическим поражением ногтей.
Перед назначением противогрибковых препаратов проводят биохимический анализ крови и повторяют его несколько раз на фоне терапии, потому что антифунгицидные препараты обладают выраженной токсичностью. Наружное использование препаратов показано при поражении 1-2 ногтей не более половины площади. После обработки Бифоназолом или мочевиной наносят один из препаратов – Кетоконазол, Клотримазол, Циклопироксоламин, Циклопирокс в различных формах. При тотальном поражении ногтей показан прием внутрь одного из препаратов: Итраконазол, Кетоконазол, Тербинафин, Флуконазол. Терапия проводится 3-4 месяца, критерием излеченности служит полное отрастание нормальной ногтевой пластины.
Что такое онихомикоз (грибок ногтей)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Филиппова И. В., дерматолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Онихомикоз (грибок ногтей) — это поражение грибковой инфекцией ногтевой пластины и окружающих её структур: ногтевых валиков, матрикса (ростковая часть ногтя) и ногтевого ложа. Проявляется деформацией и утолщением ногтей, изменением их цвета — ногти становятся белыми или жёлтыми.
Основная проблема в лечении заболевания заключается в том, что пациенты приходят на приём к врачу-дерматологу спустя длительное время после появления первых симптомов. Из-за этого патологический грибок захватывает большую площадь и лечение затягивается.
Причины заболевания: чаще всего непосредственный контакт с больным или с предметами, которыми он пользуется (обувь, одежда, коврики в ванной, мочалки, маникюрные принадлежности). Часто заражения случаются при посещении спортзалов, бань, саун и бассейнов.
Развитию заболевания способствуют микроповреждения — трещинки в межпальцевых складках, возникающие вследствие потёртости, повышенной потливости, сухости кожи, плохого высушивания после водных процедур и плоскостопия.
Онихомикоз вызывают следующие виды грибка:
В зависимости от вида возбудителя проникновение грибковой инфекции и клиническая картина проходят по-разному, поэтому подходы к терапии также отличаются.
Ногти на ногах поражаются грибком в 10 раз чаще, чем на руках. В большинстве случаев грибок вызывают дерматофиты (например, Trichophyton rubrum). Остальные случаи чаще всего обусловлены недерматофитными плесневыми грибками (Aspergillus, Scopulariopsis, Fusarium).
Симптомы онихомикоза (грибка ногтей)
Чем дольше протекает заболевание, тем более выраженными становятся его симптомы. К основным признакам онихомикоза относятся:
Важно отметить, что ни один из симптомов не является патогномоничным, т. е. однозначно подходящим для конкретного возбудителя, поэтому определить его по симптомам невозможно — нужны дополнительные обследования.
Патогенез онихомикоза (грибка ногтей)
Патогенез заболевания зависит от того, каким образом грибок попал на кожу и ногти.
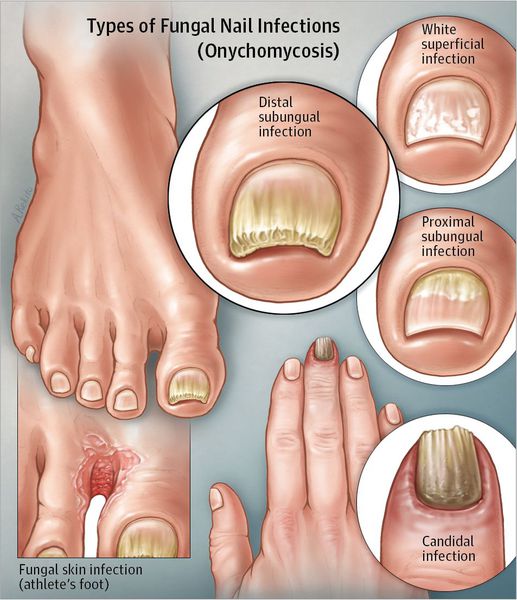
Дистальный подногтевой тип: если грибок внедрился через кожу в районе ногтевых валиков или дистальную область, то распространение инфекции происходит через свободный край ногтя в ложе и далее к матриксу. Сначала ногтевая пластинка может не изменяться, но позже из-за гиперкератоза она постепенно отходит от ногтевого ложа и становится желтоватой. Постепенно возможно утолщение ногтевой пластинки.
Поверхностный белый тип: если на поверхности ногтя образуются белесоватые очаги, то со временем происходит захват грибком всей ногтевой пластинки. Ноготь утолщается, крошится, приобретает серо-коричневый оттенок. В данном случае матрикс и эпителий ногтевого ложа не затрагиваются. Воспаления окружающей кожи нет.
Проксимальный подногтевой тип: грибок может распространяться с кожи и околоногтевых валиков на ногтевую пластинку и далее на матрикс, доходя до дистальных отделов ногтевой пластинки. На ногте появляются пятна в области лунки и ногтевого ложа, происходит отслойка ногтевой пластинки. Выраженного воспаления ногтевого ложа или матрикса нет.
Тотальный дистрофический тип: поражается весь ноготь. Проксимальные участки ногтевого валика исчезают или утолщаются, поэтому ногтевая пластинка больше не может образовываться и расти.
Классификация и стадии развития онихомикоза (грибка ногтей)
Существует следующая классификация онхомикоза:
По классификации Ариевич (1970):
Осложнения онихомикоза (грибка ногтей)
При длительно существующем онихомикозе повышается риск развития диабетической стопы (образования трофических язв на ногах) и гангрены, если у пациента имеется сахарный диабет или сосудистые заболевания нижних конечностей.
Диагностика онихомикоза (грибка ногтей)
Прежде чем разбирать методы диагностики онихомикоза, необходимо пояснить, как правильно собрать материал для исследования (пациент делает это самостоятельно, либо готовит ногти перед диагностикой). Перед забором материала для исследования необходимо ногтевую пластинку обработать 70 % спиртом, чтобы не было обсеменения другими бактериями.
Способ сбора материала различается в зависимости от формы онихомикоза:
Данный метод исследования самый быстрый и объективный. Чувствительность составляет до 80 %. К минусам метода относится то, что при его использовании невозможно определить вид возбудителя.
Биопсия: с помощью скальпеля и с применением анестезии срезается ноготь и ногтевое ложе. Материал погружают в раствор формальдегида и о отправляют для гистологического исследования в лабораторию. Плюсы данного метода — он высокочувствителен и позволяет определить наличие патологического гриба в материале.
Лечение онихомикоза (грибка ногтей)
Существует несколько видов лечения онихомикоза:
Местная терапия предполагает нанесение лекарственных средств на ногтевую пластинку и ногтевые валики. Показания к местной терапии:
Способы удаления поражённых ногтей:
Местные противогрибковые средства применяются после удаления поражённой ногтевой пластинки. Антимикотики различают по месту нанесения:
Чтобы получить результат от местной терапии, необходимо соблюдать схему лечения, пациенту важно быть ответственным, последовательным и терпеливым. Длительность терапии может достигать 12 месяцев.
Показания к системной терапии:
Лекарственные препараты для лечения онихомикоза можно классифицировать следующим образом:
Схемы назначения препаратов:
Противогрибковые препараты разделяют по действующему веществу:
В настоящее время для системной терапии применяются только препараты третьего поколения: тербинафин, итраконазол, флуконазол.
Итраконазол — охватывает все виды возбудителей онихомикоза. Лучше всех накапливается в ногте. Применяется короткими курсами. Высокоэффективен и имеет низкий риск побочных эффектов [2] [3]
При комбинированной терапии местное и системное лечение проводятся одновременно. Комбинированная терапия применяется в случае, если нужно повысить эффективность системной терапии и сократить сроки лечения.
Корригирующая терапия ( лечение сопутствующих заболеваний): для выбора схемы лечения необходимо оценить общее соматическое состояние организма. Такие заболевания, как нарушения кровообращения в конечностях, могут снижать доступ противогрибкового средства к очагу поражения. Поэтому назначаются препараты, улучшающие трофику тканей.
Прогноз. Профилактика
Чем раньше пациент обратиться к врачу с признаками грибкового поражения ногтей, тем быстрее получится вылечить заболевание и восстановить ногтевую пластинку. При длительно существующих процессах с захватом всего ногтя лечение онихомикоза может быть продолжительным, но при соблюдении всех рекомендаций часто наступает выздоровление. При наличии противопоказаний к системной терапии необходимо длительное поддерживающее лечение местными препаратами.
Для профилактики необходимо соблюдать правила личной гигиены и снижать возможность повторного заражения:
Рубромикоз
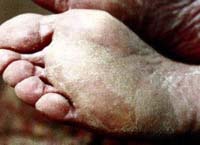
Рубромикоз – дерматомикоз, поражающий кожу стоп, кистей, пахово-бедренных складок и других участков. Проявлениями рубромикоза служат гиперемия, сухость, гиперкератоз, растрескивание, муковидное шелушение участков кожи. Поражение ногтевых пластинок характеризуется их утолщением, повышенной ломкостью, развитием подногтевого гиперкератоза. Диагностика рубромикоза осуществляется дерматологом-микологом на основании внешнего осмотра и результатов лабораторных исследований (бактериологического посева, соскоба на патогенные грибы). Терапия рубромикоза включает обработку пораженной кожи и ногтей, прием внутрь противомикотических препаратов
Общие сведения
Рубромикоз – это микотическое заболевание кожи, возбудителем которого является грибок Trichophyton rubrum, чья высокая ферментативная активность вызывает поражение кожи стоп, иногда кожи в крупных складках и еще реже рубромикозом поражаются пушковые и длинные волосы. Возбудитель рубромикоза подразделяется на гипсовидного, пушистого и бархатного, гипсовидный тип грибка наиболее агрессивный и в основном вызывает поражения стоп. Рубромикоз составляет 60-80% всех случаев грибковых заболеваний стоп. По локализационному признаку в дерматологии выделяют рубромикоз стоп, кистей (в т. ч. ногтей) и генерализованный рубромикоз.
Механизм заражения
Инфицирование происходит при контакте с больным человеком, но ввиду высокой вирулентности рубромикоза, заражение через пользование общими предметами обихода тоже встречается часто. Применение антибактериальных препаратов, цитостатиков и гормональных лекарств способствует инокуляции возбудителя рубромикоза. Нарушение тонуса сосудов и нарушение кровообращения в нижних конечностях, что случатся при различных заболеваниях, например при облитерирующием эндартериите, способствуют обсеменению спорами грибка. После перенесенного заболевания иммунитет к рубромикозу не развивается. Точный инкубационный период рубромикоза не установлен, при контакте со спорами грибка может развиться длительное носительство, вследствие чего человек, не имеющий клинических проявлений рубромикоза, становиться источником заражения.
Симптомы рубромикоза

Рубромикоз кистей возникает путем самозаражения, реже рубромикоз кистей диагностируют первично. Клинические проявления те же, что и при поражении стоп, но менее интенсивные из-за частого мытья рук. Кроме того, по периферии очагов поражения наблюдается прерывистый валик, который зачастую переходит и на тыльную часть ладоней.

Симптомы генерализованного рубромикоза
Генерализация рубромикоза развивается после более или менее длительного существования ограниченных форм. Заболевания внутренних органов, эндокринной и нервной систем, трофические изменения кожи, а так же прием препаратов из группы антибиотиков, цитостатиков и гормонов при отсутствии адекватного лечения локализованных форм, являются основной причиной генерализации рубромикоза.
Эритематозно-сквамозная форма рубромикоза локализуется на любых участках кожи, сопровождается сильным зудом и маскируется под другие заболевания. Дифференцировать такую форму рубромикоза нужно с атопическим дерматитом, атипичной экземой и парапсориазом. Микотическая природа подтверждается при внимательном осмотре, очаги поражения располагаются группами, склонны образовывать кольца, дуги, полудуги и гирлянды. Гипрепигментация и шелушение от центра к периферии также говорят о микотическом происхождении изменений кожи. Фестончатые края с наличием отечного прерывистого валика являются характерными признаками рубромикоза. Заболевание имеет волнообразное хроническое течение с обострениями в теплое время года.
Фолликулярно-узловатая форма рубромикоза характеризуется глубокими поражениями кожи ступней, кистей, голеней, ягодиц и предплечий. Элементы склонны к периферическому росту и к слиянию и приобретают внешнее сходство с узловатым васкулитом и узловатой эритемой. Если в процесс вовлекается кожа лица, то клинические проявления маскируются под проявления красной волчанки.

Диагностика
Лечение рубромикоза
Если на первое место выступает отек и мокнутие пораженной кожи, то необходимо применение местных успокаивающих и охлаждающих гелей и примочек. Нормализация работы кишечника и лечение системных заболеваний занимают важное место в терапии рубромикоза. При проявлении аллергических реакций, в том числе и на вдыхаемые споры гриба, необходимо назначение десенсибилизирующих препаратов и препаратов, снижающих выработку гистамина – лоратадин, фексофенадин и другие.
После того, как воспалительный процесс стихает, назначают кератолитические препараты, чтобы произвести отслойку утолщенного эпидермиса, иначе противогрибковые мази будут неэффективными. Мыльносодовые ванны и бранш с помощью скальпеля или ножниц позволяют максимально очистить поверхность от роговых масс. Если пациенты чувствуют боль при ходьбе, то необходимо пользоваться костылями, так как в таком случае повязка с агрессивными кератолитическим веществами не соскальзывает на непораженную кожу.
После отслойки утолщенной кожи к терапии рубромикоза подключают обработку кожи и ногтей пораженных участков противомикотическими препаратами. Лечение мазями, содержащими оксиконазол и тербинафин, длительное от 1 до 6 месяцев, после чего необходим перерыв и, если необходимо, продолжение терапии. Для общего курсового лечения назначают те же препараты внутрь, в таблетированных формах.
При рубромикозе гладкой кожи отслойка эпидермиса не требуется, и сразу начинают терапию противогрибковыми мазями и препаратами для приема внутрь. Рекомендуется соблюдать диету с преобладанием белковой пищи и продуктов, богатых витаминами А и Е, для улучшения регенерации кожи. Лечение сопутствующих заболеваний проводят в фоновом режиме. При терапии рубромикоза ногтей используют противогрибковые пластыри и лаки для ногтей, препараты, в набор которого входит мазь, пластырь и скребок для ногтей. В некоторых случаях требуется хирургическое удаление ногтевой пластины.
Процесс лечения рубромикоза длительный, а потому от пациента требуется терпение и полное соблюдение приема препаратов, так как нерегулярный прием таблеток и нерегулярное местное лечение лишь вырабатывают у возбудителя рубромикоза устойчивость к лекарственным веществам. Ежедневная смена нательного и постельного белья и его стирка с добавлением соды и двойное проглаживание помогает уничтожить споры рубромикоза и предотвратить повторное инфицирование. Больной рубромикозом должен иметь отдельные предметы обихода и избегать прямых контактов со здоровыми людьми.
Профилактика
Профилактике рубромикоза уделяется особое внимание ввиду распространенности этого заболевания среди городского населения. Обязательному осмотру подлежат работники бань, саун, спортивных комплексов и бассейнов. И, если вы посещаете подобные заведения, то профилактический осмотр дерматолога должен быть обязательным, так как возможно длительное носительство рубромикоза без клинических проявлений. Индивидуальные банные принадлежности, отказ от совместного ношения одежды внутри семьи снижает риск внутрисемейных очагов рубромикоза и других инфекционных заболеваний.
Дерматофития
Дерматофития — это разновидность дерматомикоза, при которой поражаются поверхностные кожные слои, содержащие кератин. Заболевание вызывается нитчатыми грибами трех видов: Trichophyton, Microsporum, Epidermophyton. Патология поражает гладкую кожу, кожные складки, волосистую часть головы, ногтевые пластины. Для точной диагностики инфекционного процесса используется микроскопия соскоба из пораженного очага, культуральный метод, осмотр с применением лампы Вуда. Лечение кожного микоза обычно проводится местными препаратами, требует подбора противогрибковых, противовоспалительных, кератолитических и антисептических средств.
МКБ-10
Общие сведения
Дерматофитии являются одним из наиболее распространенных, сложных в лечении кожных заболеваний, составляя более 30% от всей дерматологической патологии. К тому же, антропофильные дерматофиты в настоящее время встречаются у 20% населения, однако они могут выступать как компонент условно-патогенной флоры, поэтому не всегда имеют клинические симптомы. Лечение заболевания требует тщательного подбора медикаментов и длительного наблюдения врача, поэтому заболевание представляет серьёзную проблему для практикующих дерматовенерологов.
Причины дерматофитии
В современной дерматологии описано 30 видов возбудителей, которые способны вызывать поверхностные грибковые заболевания кожных покровов. Различают грибки, которые паразитируют исключительно у человека (антропофильные), и другие, поражающие человека и животных (зоофильные). Возбудителями болезней выступают патогены следующих родов:
Возбудители патологии отличаются устойчивостью в окружающей среде, могут выживать вне организма хозяина в течение 2-х лет. Они распространены на различных поверхностях: в земле и песке, на деревянных настилах и сиденьях. Различные виды грибов способны существовать при высоких и неких температурах, в большом диапазоне рН, они выдерживают замораживание, высушивание, кипячение. Это объясняет высокую распространенность поверхностных микозов.
Факторы риска
К предрасполагающим факторам болезней у молодых относят хроническую кожную микротравматизацию — бытовые травмы, ношение тесной неудобной одежды и обуви, непрофессионально выполненные процедуры маникюра и педикюра. У людей старшей возрастной группы первое место среди факторов риска занимают заболевания сосудов (21%), на втором месте находится ожирение (17%), на третьем — различные патологии стоп (15%). Повышенный риск дерматофитии присутствует при сахарном диабете, гипергидрозе, иммунодефицитных состояниях.
Патогенез
Основным путем распространения грибков является контактно-бытовой. Заражение заболеванием возможно в момент прямого контакта с больным человеком или носителем, нередко наблюдается непрямое инфицирование — при совместном использовании бытовых предметов, при соприкосновении с поверхностями, контаминированными дерматофитами. Заражение чаще происходит в бассейнах, фитнесс-центрах, салонах красоты, если в этих заведениях не соблюдаются санитарные нормы.
Вероятность заражения при контакте с патогенными грибками зависит от нескольких факторов: массивности инфицирующей дозы, наличия специальных рецепторов на поверхности микроорганизмов, степени патогенности возбудителя. Большое значение в патогенезе имеет снижение местных защитных факторов, нарушение барьерных функций эпидермиса, активность иммунитета.
Грибы имеют специфические «факторы агрессии», которые помогают им преодолевать кожный барьер. Основным повреждающим агентом является протеолитический фермент кератинидаза, который расщепляет кератин до аминокислот и пептидов. Она выполняет сразу две функции: обеспечивает клетки гриба питательными веществами, способствует проникновению возбудителя между слоями эпидермиса, его более глубокому внедрению в кожный покров.
Симптомы дерматофитии
Дерматофитии волосистой части головы
Из этой группы болезней в практике дерматологов наиболее распространена микроспория. Она отличается одним или несколькими очагами размером 2-5 см, которые четко ограничены и не имеют тенденции к слиянию. Кожа в таких местах покрыта множественными белыми чешуйками, характерно образование пузырьков, эрозий, корок. Волосы обламываются на высоте 4-6 мм, имеют тусклый сероватый оттенок. Типично выпадение волос по периферии очагов.
Реже встречается трихофития, которая отличается от микроспории меньшим размером очагов (до 2 см в диаметре), а также обламыванием волос непосредственно возле корня, что обуславливает второе название болезни «лишай черных точек». Также в эту группу дерматофитий входит фавус, который проявляется образованием грязно-серых корок с неприятным запахом. В тяжелых случаях такие корки распространяются по всей поверхности головы.
Дерматофитии ногтей
На долю дерматофитов приходится до 70-90% всех случаев микозов ногтевых пластин (онихомикозов). С учетом локализации очага патология подразделяются на дистально-латеральную, проксимальную, поверхностную форму. Чаще встречается дистальный вариант онихомикоза, когда грибковое поражение затрагивает свободный край ногтевой пластины, постепенно распространяется к ростковой зоне.
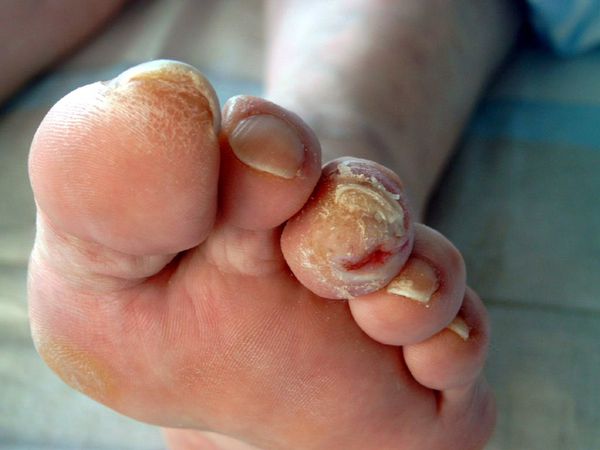
При дерматофитии в области ногтей на их поверхности возникают желтые пятна, ногтевая пластина становится тусклой и ломкой, развиваются очаги гиперкератоза. Из-за нарушения питания и кровоснабжения начинается разрушение ногтя, а в сложных случаях происходит онихолизис (отслоение роговой пластины от ногтевого ложа). При длительном существовании заболевания есть риск атрофии подногтевых тканей.
Дерматофитии кистей и стоп
Поражение нижних конечностей встречается намного чаще, чем дерматофития кистей. Из данной группы заболеваний зачастую диагностируется руброфития стоп, которая протекает с двусторонним поражением, а при подолжительном течении дополняется грибковой инфекцией кожи ладони (как правило, рабочей кисти). Болезнь проявляется покраснением, шелушением, утолщением кожного покрова всей поверхности ступни.
При эпидермофитии чаще всего в процесс вовлекаются межпальцевые промежутки 3-го и 4-го пальцев стопы. В складке между пальцами возникает трещина, которая по краям окружена белыми полосками поврежденного эпидермиса и располагается на гиперемированном основании. Пациенты испытывают болезненность при прикосновениях, ношении тесной обуви. Со временем возникает неприятный запах, поражение распространяется на соседние участки.
Дерматофитии гладкой кожи
Такой вид болезни встречается реже остальных, преимущественно проявляется руброфитией или микроспорией. Крайне редко диагностируются микозы, вызванные зоофильными дерматофитами. Для этого типа микоза патогномоничны кольцевидные очаги, которые имеют неровные края, постепенно увеличиваются в размерах. Область поражения имеет ярко-красный цвет, покрыта шелушениями, субъективно наблюдается зуд.
К этой же категории относятся дерматофитии крупных складок, которые преимущественно возникают в паховой зоне, в подмышечных впадинах, на внутренней стороне бедра. Клинически они проявляются покраснением и отечностью кожного покрова, болезненностью и зудом, которые усиливаются на фоне постоянного трения кожи, усугубляются при повышенной потливости в жаркое время года. Возможно присоединение мокнутия, эрозий.
Осложнения
Если не проводить своевременное лечение, то дерматофития волосистых участков головы и гладкой кожи переходят в инфильтративно-нагноительную форму. Она характеризуется образованием крупных очагов — керионов, которые представляют собой плотную красную или синюшную кожу, покрытую множественными пустулами, узлами, гнойно-геморрагическими корками. Зачастую без адекватного лечения состояние сопровождается повышением температуры тела, головными болями, интоксикационным синдромом.
Все типы дерматофитий могут осложняться присоединением вторичной бактериальной инфекции, требующей специального лечения. Вследствие поражения внешнего кератинового слоя патогены гораздо быстрее проникают в толщу эпидермиса и дермы, чему также способствуют множественные эрозии, расчесы, другие элементы сыпи. При этом в очаге инфекции наблюдается гнойное воспаление, возникают пустулы, усиливаются признаки интоксикации.
Диагностика
Основу диагностики составляет тщательный клинический осмотр больного у врача-дерматолога. На первичном приеме необходимо выяснить жалобы, анамнез заболевания, обнаружить локализацию поражения и типичные кожные симптомы грибковой инфекции. Чтобы подобрать эффективное лечение болезни, врачу потребуются результаты лабораторно-инструментальных методов диагностики:
Лечение дерматофитии
Принципы терапии основаны на скорейшем удалении причинного фактора — патогенного гриба, для чего используются этиотропные препараты. Комплексное лечение требует устранения триггеров, которые усугубляют микоз кожи и препятствуют его заживлению. Также назначается правильный уход за кожей: по показаниям больные переходят на аптечные средства, чтобы восстановить защитный барьер, предупредить повторное развитие инфекции.
Нередко лечение проводится в два этапа. На первом подготовительном этапе необходимо убрать острые проявления кожного воспаления, ликвидировать мокнутие, очаги гипергидроза, другие поражения, которые могут ухудшать эффекты от применения антимикотиков. На второй стадии рекомендована этиотропная терапия. Для лечения используются следующие группы препаратов:
Для повышения эффективности лечения используются препараты, улучшающие микроциркуляцию, что особенно важно у пациентов с заболеваниями сосудов. Чтобы скорректировать иммунный статус, лечение дополняется витаминно-минеральными комплексами, адаптогенами, иммуномодуляторами. Для ежедневной обработки пораженных зон применяются примочки с антисептиками, повязки ранозаживляющими средствами.
Важную роль играют физиотерапевтические методики: амплипульс-терапия, диатермия, УВЧ. Они способствуют уничтожению грибковой инфекции, обеззараживают кожу, ускоряют заживление пораженных участков. При патологии ногтей рекомендуется проведение аппаратного медицинского маникюра/педикюра, который носит лечебную и эстетическую функцию.
Прогноз и профилактика
Поскольку дерматофитии характеризуются поверхностным поражением кожи, они успешно поддаются терапии, редко вызывают серьезные осложнения. Наиболее неблагоприятными считаются онихомикозы, устойчивые к противогрибковым препаратам, требуют продолжительного лечения (на протяжении года). Основу профилактики заболевания составляет соблюдение мер личной гигиены, контроль за санитарным состоянием общественных мест.