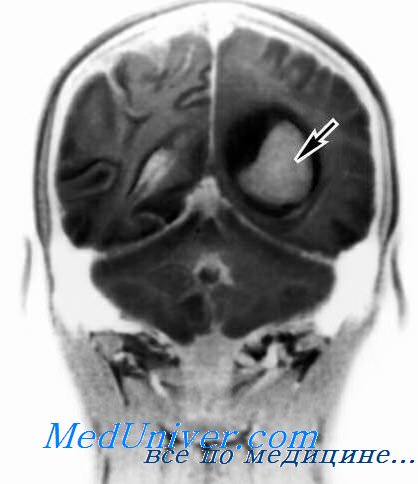
Субтенториальные структуры головного мозга
Супратенториальные опухоли — это опухоли больших полушарий головного мозга. Они располагаются вдали от путей оттока венозной крови и спинномозговой жидкости. Поэтому обычно супратенториальные опухоли дебютируют очаговыми симптомами, гипертензионный синдром присоединяется позже, когда опухоль достигает больших размеров.
При этом могут появляться новые симптомы супратенториальных опухолей, локально не связанные с опухолью и граничащими с ней участками мозга. Обычно они вызываются диффузным отеком мозга и дислокационными явлениями. Наиболее серьезное дислокационное явление — смещение и вклинение мозгового ствола (вторичный стволовой синдром) — анизокория, страбизм, парез взора, альтернирующие параличи, бульварные и другие расстройства, нарушение сознания (оглушение, сопор, кома), расстройства дыхания и сердечной деятельности, вплоть до их остановки.
Вклинение мозгового ствола может быть латеральным (боковым) и аксиальным (осевым). При супратенториальных опухолях, как правило, возникает латеральное его вклинение — под мозжечковый намет. Смещение медио-базальных отделов височной доли, а затем мозгового ствола чаще всего развивается при опухолях височной доли.
Субтенториальные опухоли — это опухоли задней черепной ямки. Характерно раннее появление внутричерепной гипертензии в связи со сдавлением путей ликворного оттока. Другой характерный признак — стволовая симптоматика, связанная со сдавлением либо инфильтрацией опухолью мозгового ствола.
Стволовая симптоматика супратенториальных опухолей может быть вызвана также аксиальным затылочным вклинением ствола мозга. Обычны боль в шейно-затылочной области и вынужденное положение головы.
При блокировании путей ликворооттока часто возникают менингеальные симптомы супратенториальных опухолей, а также запрокидывание головы кзади, тонические судороги, брадикардия, рвота — приступы Брунса, являющиеся жизнеугрожающим состоянием.
Расшифровка результатов томограммы
На серии МР томограмм, взвешенных по Т1, Т2ВИ, FLAIR, SWI и DWI (факторы: b-0, B-500,b-1000) в трёх проекциях, визуализированы суб- и супратенториальные структуры.
Срединные структуры не смещены.
В субкортикальных отделах правой лобной доли, парасагиттально отмечаются
единичные, рядом расположенные зоны локального незначительного снижения сигнала на Т2ВИ и SWI, размерами до 0,3×0,4×0,2см (фронтальный, сагиттальный, вертикальный).
В белом веществе лобных долей, субкортикально, определяются единичные мелкие
очаги повышенного сигнала по Т2ВИ, FLAIR и изоинтенсивного сигнала по Т1ВИ,
размерами до 0,2-0,Зсм, без признаков перифокального отека.
Боковые желудочки мозга обычных размеров, достаточно симметричны (D=S). III-й
желудочек шириной до 0,2-0,4см. Выявляется умеренное расширение супраселлярной
цистерны. IV-й желудочек и базальные цистерны не изменены. Хиазмальная область без
особенностей. Ткань гипофиза имеет обычный сигнал, неравномерной высотой до 0,3-
0,4см.
Выявляется умеренное расширение периваскулярных пространств Вирхова-Робина и
подоболочечных пространств зрительных нервов.
Субарахноидальное конвекситальное пространство умеренно неравномерно расширено,преимущественно в области лобных и теменных долей. Миндалины мозжечка расположены на уровне большого затылочного отверстия.
Отмечается повышение интенсивности сигнала по Т2ВИ от ячеек левого сосцевидного отростка, размерами до 3,1×4,5×3,7см, вероятно, за счет явлений отека.
Что показывает МРТ головного мозга
На сегодня в медицинских клиниках МРТ головного мозга – это всеми признанный золотой стандарт в исследовании разных заболеваний структур головы. Показаниями для исследования мозга будут: деменция вещества головного мозга, злокачественные и доброкачественные опухоли, кисты, некроз, менингит, инсульт, рассеянный склероз. Зачастую МРТ головного мозга назначается для выявления степени поражения мозга после геморрагического и ишемического инсультов.Также МРТ, как уточняющий и дополнительный метод, назначается после КТ головного мозга (компьютерная томография) при серьезных травмах черепа, сопровождающихся кровоизлияниями в мозг.
Диагностика МРТ головы практикуется врачами уже более 25 лет. Она считается хорошо апробированным, надежным и безопасным методом сканирования. Особым достоинством метода считается возможность исследования органа в комплексе: и мягкие ткани, и костные структуры и сосудистая сеть головного мозга.
Когда нужно сделать МРТ головного мозга?
Пациент самостоятельно может принять решение о необходимости сделать исследование головного мозга, если у него возникают такие симптомы, как:
Виды МРТ головного мозга
Цена на МРТ 3 Тесла
Чем отличается МРТ головного мозга от МРТ сосудов головного мозга?
Что видно на МРТ головного мозга?
В рамках томографии мозга врач фокусируется на изучении следующих анатомических аспектов зоны головы:
Подготовка к процедуре
Одним из достоинств МРТ головного мозга является тот факт, что эта диагностика не требует никакой особой подготовки пациента. Человеку нужно просто записаться на обследование и прийти в одежде без металла на теле. Если планируется МРТ головного мозга с контрастом, лучше прекратить есть за 2 часа до обследования, чтобы введение контрастного вещества не вызвало побочного эффекта в виде рвоты.
Как проходит томография головного мозга?
Аппараты для магнитно-резонансной томографии осуществляют диагностику, создавая сильное магнитное поле и радиочастотные волны. Это заставляет атомы водорода в тканях головного мозга совершать колебательные движения. Их улавливает специальная катушка томографа. Далее компьютерная программа обрабатывает полученную информацию и создает на ее основе изображения тканей головы.
Перед началом обследования в диагностическом кабинете пациента поместят на кушетку томографа и закрепят специальную МРТ катушку на голове в виде шлема. Она усиливает сигнал установки и помогает человеку в процессе диагностирования сохранять полную неподвижность. Чтобы получить достоверный результат, пациента в течение всей процедуры попросят не двигаться. Если пациент подвержен паническим атакам из-за клаустрофобии, перед началом обследования врачи предложат ему принять успокоительные средства или седацию.
Сколько длится МРТ головного мозга?
Длительность базовой процедуры МРТ головного мозга составляет около 15-20 минут. Если томографию осуществляют с контрастным усилением, это добавляет ко времени обследования еще 20 минут. Также существуют некоторые специальные протоколы сканирования:
когда длительность сканирования составляет 30-40 минут.
Расшифровка МРТ головного мозга
После окончания диагностики врач-рентгенолог получает снимки с различными областями мозга, лежащими на разной глубине, и размещает их в логической последовательности. Магнитно-резонансный томограф позволяет создать объемную проекцию головного мозга и рассматривать ее с нужных ракурсов; таким образом можно обследовать не только внешнюю поверхность мозга, но и то, что находится внутри. Затем начинается процедура расшифровки МРТ головного мозга, в ходе которой врач оценивает все полученные снимки и отмечает все патологии и аномалии в своем заключении. Обычно процесс расшифровки томограмм занимает 30-40 минут, и по завершении пациент получает на руки письменный отчет и МРТ снимки, записанные на электронный или пленочный носитель.
На серии МР-томограмм, взвешенных по Т1 и Т2, а также диффузно-взвешенных изображениях в трех плоскостях, визуализированы суб- и супратенториальные структуры головного мозга.
Визуализируются расширенные периваскулярные пространства Вирхова-Робина вдоль пенетрирующих сосудов головного мозга на уровне лентикулярных ядер и семиовальных центров.
Боковые желудочки мозга симметричны (D=S), не расширены. III-й и IV-й желудочки не изменены.
Субарахноидальное пространство выражено неравномерно, несколько расширено по конвекситальной поверхности лобных и теменных долей.
Хиазмально-селлярная область без особенностей. Гипофиз обычных размеров.
Срединные структуры не смещены. Миндалины мозжечка расположены обычно.
Околоносовые пазухи пневматизированы.
ЗАКЛЮЧЕНИЕ: МР-признаки единичных очагов глиоза вещества головного мозга (наиболее вероятно сосудистого генеза), неравномерного расширения субарахноидального пространства.
Рекомендовано: консультация невролога.
Противопоказания
Прямые противопоказания к магнитно-резонансной томографии включают:
Если МРТ головного мозга нужно сделать с контрастом, то к ограничениям добавятся:
Головной мозг хорошо виден и на МРТ, и на КТ. У этих видов томографии два различных способа визуализации. Магнитно-резонансная томография головы создает изображения за счет электромагнитного поля на базе эффекта ядерного магнитного резонанса. Чем больше воды содержится в клетках исследуемых тканей, тем лучше будет эффект резонанса. Так как в мозговых тканях много воды, то МРТ дает очень контрастные и точные снимки белого и серого веществ головного мозга, мозговых оболочек. Черепные пластины на МРТ будут не видны, так как в них мало атомов водорода и слабый резонанс.
Следует принять во внимание и аспект безопасности. МРТ, в отличие от компьютерной томографии, не сопряжена с лучевой нагрузкой на организм, поэтому считается более безопасной формой диагностики. Средняя доза облучения при КТ составляет 2-3 мЗв.
Где ведет прием: МИБС ЛДЦ
Последние статьи о диагностике
Что покажет МРТ головы
МРТ головы – это высокоинформативный метод диагностики, направленный на изучение различных структур головного мозга, их состояния, функционирования, выявление патологических изменений в голове и определение способа их коррекции и лечения. В медицинских центрах Санкт-Петербурга с помощью протокола магнитно-резонансной
Киста на МРТ головного мозга
Киста является достаточно частой находкой на МРТ головного мозга. Ее появление может быть спровоцировано разными факторами. Например, киста головного мозга может быть следствием нарушенного ликворооттока (ликворные кисты) или врожденной патологией, как арахноидальная киста головного мозга у детей. Диагностировать кистозное образование в головном мозге можно с помощью любого томографа.
Противопоказания к МРТ
УЗИ или МРТ головного мозга
Субтенториальные структуры головного мозга
Сосудистые заболевания головного мозга являются одной из наиболее социально значимых проблем современной неврологии, что в первую очередь определяется их распространенностью, высокой смертностью и нередко тяжелой инвалидизацией больных [2; 3; 8].
На сегодняшний день в России около 9 млн человек страдают сосудистыми заболеваниями, ведущую роль среди которых занимают инсульты. Инсульты, составляющие 21,4% в структуре общей смертности взрослого населения мира, поражают от 5,6 до 6,6 млн человек ежегодно, унося 4,6 млн жизней [4; 5; 6].
Менее 20% выживших после инсульта пациентов, учитывая развитие двигательных, координаторных, афатических, когнитивных расстройств, постинсультной деменции и депрессии, возвращаются к прежней социальной и трудовой деятельности и «доинсультному» образу жизни [1; 4; 6; 9].
Социальная значимость постинсультной инвалидизации определяется тем, что часто она ведет к утрате не только трудоспособности, но вообще какой-либо социальной, физической и интеллектуальной активности [7].
Клиническая картина ишемических инсультов многообразна и чаще всего зависит от многих факторов, среди которых можно выделить объемы и локализацию ишемических поражений, количество очагов инфаркта мозга, а также супра- и субтенториальную локализацию инсультов. Таким образом, необходимо учитывать каждый из факторов, который приводит к ишемическому инсульту, чтобы снизить риск возникновения повторных инфарктов мозга, а также своевременно выбрать правильную тактику лечения.
Цель
Изучить влияние супра- и субтенториальной локализации инфарктов мозга на клиническую оценку тяжести ИИ.
Материалы и методы исследования
Всем больным проведено клинико-неврологическое обследование, КТ ГМ при поступлении и в динамике через 6 месяцев после перенесенного ИИ.
Для объективизации тяжести состояния больного, выраженности очагового неврологического дефицита, динамики клинических показателей нами использовались шкала Оргогозо (J. Orgogozo, 1986) с диапазоном значений от 0 до 100 баллов, шкала инсульта Национального института здоровья (NIHSS) (Brott, 1989г.) с диапазоном значений от 0 до 31 балла.
Для объективизации динамики симптомов и функциональных нарушений, для оценки эффективности реабилитационных мероприятий мы использовали модифицированную шкалу Ранкин (mRS) (Rankin J., 1957) и индекс Бартел (ИБ) (Dorothea Barthel, 1955).
Статистическая обработка результатов исследования проводилась с помощью программ «Statistica 6.1», «Excel 2003». Статистически значимыми считались различия при уровне вероятности более 95% (p
Субтенториальные структуры головного мозга
а) Методы лучевой диагностики и нормальная анатомия:
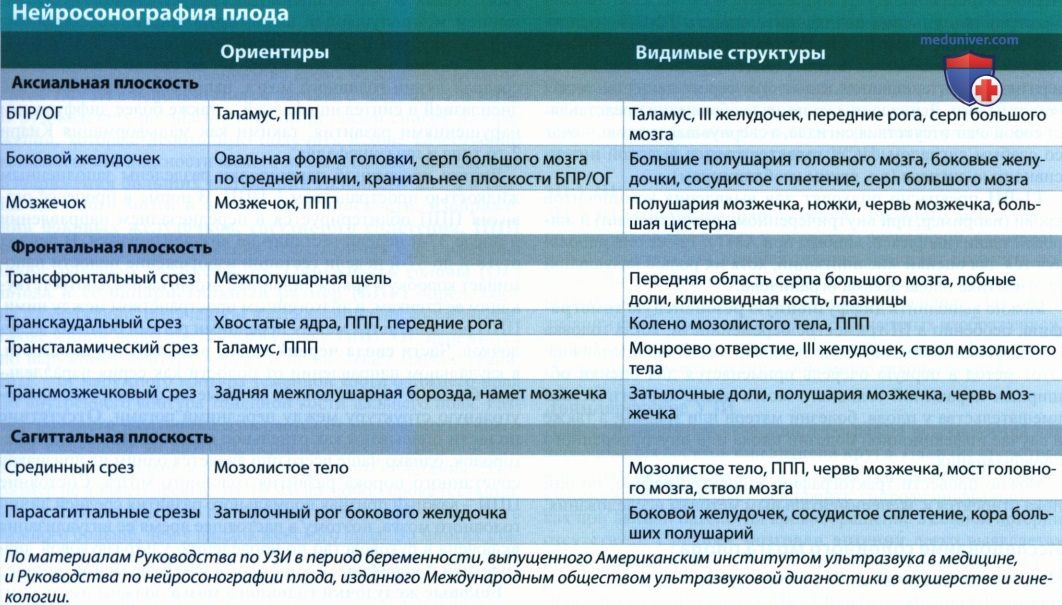
1. ТАУЗИ. К стандартным исследованиям во время беременности относится ТАУЗИ с использованием датчика с частотой 4—6 МГц. В руководствах по диагностике представлен список изображений, которые необходимо получить в ходе качественно выполненного диагностического исследования. Он включает изображения больших полушарий головного мозга и серпа большого мозга в аксиальной плоскости, изображения боковых желудочков, сосудистого сплетения, ППП и таламуса.
Этот размер не должен превышать 10 мм на любом сроке гестации, хотя у плодов мужского пола размер желудочков может быть немного больше, чем у плодов женского пола. Во многих статьях в ситуациях, при которых размер желудочка находится в диапазоне от 10 до 12 мм, говорят о незначительной вентрикуломегалии. Изображение в косой аксиальной плоскости (под углом обзора, позволяющим увидеть и ППП, и ЗЧЯ) используют для подтверждения нормального состояния мозжечка и большой цистерны.
При нормальном общем развитии плода и отсутствии подозрений на наличие пороков развития головного мозга следующее исследование необходимо провести после 18-й недели гестации. Анатомический вариант расширения ППП кзади, до столбов свода мозга, носит название «киста прозрачной перегородки», или «полость Верге», его следует отличать от патологических новообразований, например от межполушарных кист (МПК).
Появление ППП на изображении мозжечка в косой плоскости позволяет убедиться в правильности установленного угла. Слишком большой угол (во фронтальной плоскости) может служить причиной ложной диагностики пороков развития, например РБЦ, расщепления червя мозжечка или утолщения шейной складки. Глубина большой цистерны на протяжении всего периода гестации составляет
3. 3D УЗИ. 3D УЗИ позволяет оценить объем головного мозга плода по изображениям в трех плоскостях: аксиальной, сагиттальной и фронтальной. Данная техника помогает получить достоверное изображение в сагиттальной плоскости даже при неподходящем для этого положении головки плода. Для визуализации структур, не видимых на стандартных изображениях, например зрительного перекреста в супраселлярной цистерне, используют поверхностную объемную реконструкцию.
4. Допплеровское УЗИ. ЦДК или энергетическая допплерография используются для исследования сосудов виллизиева круга. Наличие кровотока в сосудах виллизиева круга у плода с выраженной вентри-куломегалией позволяет исключить гидроанэнцефалию, так как при данной патологии кровообращение в сонной артерии отсутствует. Средняя мозговая артерия легко выявляется на изображениях в аксиальной плоскости. Измерение пиковой систолической скорости (ПСС) в ней в настоящее время является основным неинвазивным методом диагностики анемии новорожденных.
Для этого важно соблюдать следующую технику: плод должен находиться в состоянии покоя, среднюю мозговую артерию ближнего поля следует оценивать при нулевом угле инсонации (угол между продольной осью сосуда и направлением ультразвукового луча), а контрольный объем устанавливать на глубине 2 мм от виллизиева круга.
При измерении индекса резистентности или пульсационного индекса, а также систолодиастолического отношения сосуд сканируется под любым углом, так как использование отношения систолической скорости к диастолической сводит к нулю воздействие угла инсонации на фактическую скорость кровотока. Для выявления перераспределения эмбрионального кровотока в пользу головного мозга (феномен «brain-sparing») при задержке внутриутробного развития измерения сравнивают с результатами, полученными при сканировании пупочной артерии (ПА). Систолодиастолическое отношение средней мозговой артерии всегда должно превышать таковое ПА.
Допплеровское исследование необходимо для описания любых очевидных кистозных внутричерепных очагов поражения. Могут обнаруживаться следующие очаговые поражения сосудов: аневризма вены Галена (АВГ), артериовенозные фистулы и врожденные мальформации синуса твердой мозговой оболочки.
Т1-ВИ прекрасно подходят для выявления компонентов крови (например, при внутричерепном кровоизлиянии) и жировой ткани (например, липомы при АМТ). Также они используются для оценки миелинизации, хотя их роль в визуальной диагностике плода весьма ограничена.
Можно выполнить диффузионную резонансную томографию, особенно в III триместре беременности, когда головка плода фиксирована во входе в малый таз и малоподвижна. Этот метод в первую очередь применяется для оценки обширных поражений головного мозга после хирургического вмешательства у плода, болезни матери или травмы, а также в случае инфекционной болезни плода или внутричерепного кровоизлияния.
Можно провести трактографию и спектрографию, но они пока относятся к экспериментальным методам исследования.
б) Исследование головного мозга плода:
1. Что считать нормой, а что патологией. Любые изменения головного мозга плода могут стать критичными. «Норма» определяется согласно сроку гестации. Важны системный подход к оценке состояния головного мозга и проверка наличия ряда структур или особенностей в каждом отдельном случае.
Головной мозг защищен сводом черепа. Таким образом, оценка головного мозга начинается с определения размера и формы головки плода. В норме свод черепа имеет овальную форму и удлинен в переднезаднем направлении. Его контур гладкий, а эхосигнал от черепа непрерывен по всей окружности мозга. Довольно часто молодые специалисты ошибочно принимают преломление и отражение ультразвукового луча при столкновении с задней поверхностью свода черепа за дефект кости. Аналогичным образом преломление луча при кистозной гигроме можно принять за цефалоцеле. При неровной форме черепа можно заподозрить краниосиностоз.
При круглой во всех плоскостях форме головки плода можно подозревать порок развития нижележащих отделов мозга (в особенности различные виды ГПЭ, при которых слияние передних отделов больших полушарий головного мозга ведет к брахицефалии). Микроцефалия определяется по наклону лба, лучше всего заметному на изображении в сагиттальной плоскости.
Далее следует убедиться, что два полушария головного мозга отделены друг от друга полностью сформированным серпом большого мозга. Серп большого мозга визуализируется как линейный эхосигнал, разделяющий полушария головного мозга. Он виден при тяжелых формах гидроцефалии и гидроанэнцефалии, но не виден при алобарной ГПЭ. В той или иной форме передние отделы мозга могут сливаться при семилобарной ГПЭ. При этом серп большого мозга может визуализироваться сзади, но отсутствовать спереди. В легких случаях лобарной ГПЭ большие полушария головного мозга могут быть полностью разделены окончательно сформированным серпом.
На изображениях во фронтальной плоскости эхосигнал от средней линии прослеживается от серпа до ППП и линейного эхосигнала III желудочка. Один из признаков, выявляемых во фронтальной плоскости, называемый искажением межполушарной щели, представляет собой сжатие медиальных краев лобных долей и нарушение параллельности их расположения. Как правило, он связан с аномалиями средней линии головного мозга, например септооптической дисплазией и синтелэнцефалией, а также более диффузными нарушениями развития, такими как мальформация Киари 2-го типа и шизэнцефалия.
Незначительную вентрикуломегалию констатируют при размере желудочков 10-12 мм. Данная находка не является опасной, но может служить ранним признаком патологии головного мозга.
Плащ головного мозга растет и созревает, образуются несколько борозд и бороздок. Борозды глубже, чем бороздки, их положение на поверхности больших полушарий головного мозга постоянно. Бороздки более поверхностны, их рисунок может быть индивидуальным. Межполушарная борозда соответствует серпу большого мозга и, как описано выше, разделяет передний и задний мозг. Сильвиева борозда изначально выглядит как незначительная впадина на латеральной поверхности головного мозга (на сроке гестации около 18 нед.), заметная на изображении в аксиальной плоскости.
Далее впадина углубляется, выглядит расчерченной на квадраты и принимает форму открытой коробки, а затем закрывается в процессе формирования покрышек, которое к родам еще не завершено. Эта борозда хорошо различима во фронтальной и аксиальной плоскостях.
Далее исследуют ЗЧЯ. Новые знания об анатомическом строении и функциях мозжечка говорят о том, что оценка ЗЧЯ требует отдельного, детального подхода. В любом случае важно проверить, разделен ли мозжечок червем на две доли и не превышает ли глубина большой цистерны 10 мм.
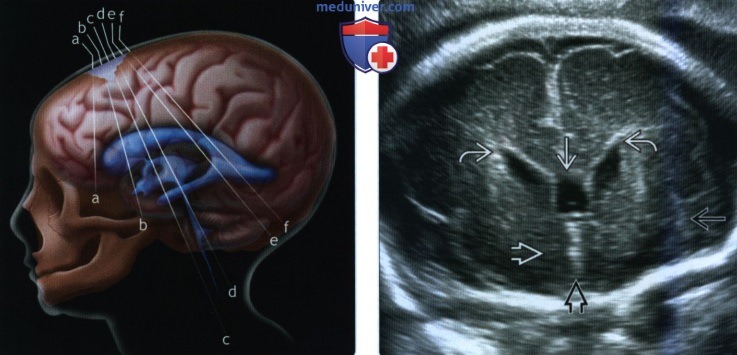
(Справа) При ТВУЗИ на срезе С визуализируются ППП, передние рога, доли таламуса и линейный эхосигнал от III желудочка. Видна только передняя часть сильвиевой борозды. 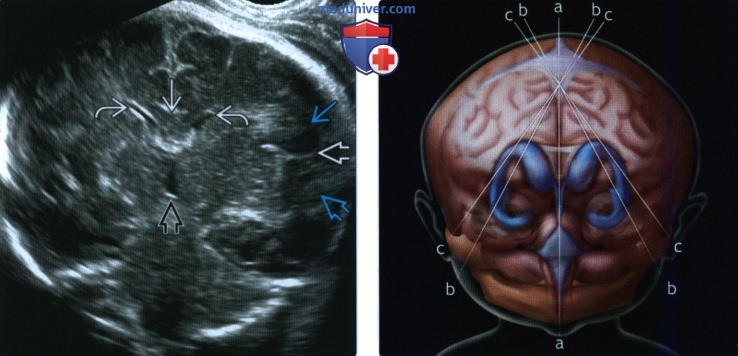
(Справа) На схематическом изображении во фронтальной плоскости показаны сагиттальные срезы, использующиеся при нейросонографии плода с доступом через передний родничок. Срез А соответствует истинной средней линии. 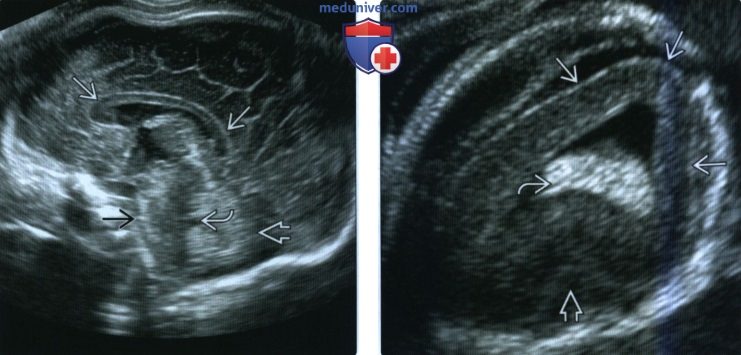
(Справа) При ТВУЗИ в парасагиттальной плоскости на срезе у плода на более раннем сроке гестации видно извитое сосудистое сплетение, берущее начало от бокового желудочка и проникающее в височный рог. Начинает выявляться сильвиева борозда. Плащ коры больших полушарий все еще выглядит гладким.
2. Описание патологического новообразования:
б. Кистозное или твердое? Новообразования головного мозга могут быть полностью анэхогенными или характеризоваться наличием внутренних эхосигналов. Анэхогенные очаги поражения могут быть кистозными или сосудистыми, поэтому неотъемлемым этапом обследования является проведение допплеровского исследования. Поражения сосудов редко встречаются у плода. Дифференциальную диагностику чаще всего проводят между АВГ, мальформациями синуса твердой мозговой оболочки и артериовенозной фистулой.
Простые кистозные новообразования могут быть внемозговыми (например, арахноидальные и глиоэпендимальные кисты) или являться одним из проявлений истинного порока развития головного мозга (например, дорсальная киста или моновентрикулярная алобарная ГПЭ). Отдельные кисты представляют собой скопление ЦСЖ в пространстве, образовавшемся вследствие порока развития головного мозга. Шизэнцефалия или локальные очаги дисплазии коры головного мозга могут выявляться в первую очередь при визуализации прилежащей к ним выступающей полости, наполненной ЦСЖ.
Опухоли головного мозга плода обычно имеют сложное строение с собственным внутренним кровотоком. Они характеризуются быстрым ростом и чаще всего обнаруживаются в III триместре беременности.
В результате возникает глубокое поражение белого вещества, имеющее вид «швейцарского сыра», чаще всего локализующееся около желудочков головного мозга.
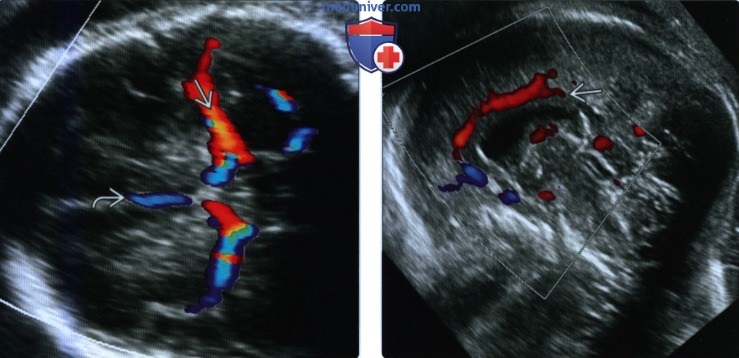
(Справа) При ЦДК в сагиттальной плоскости визуализируется околомозоли-стая артерия, проходящая в этом направлении только при сформированном мозолистом теле. Если состояние матери или положение плода затрудняют непосредственную визуализацию мозолистого тела, о его наличии судят по нормальному направлению этой артерии. 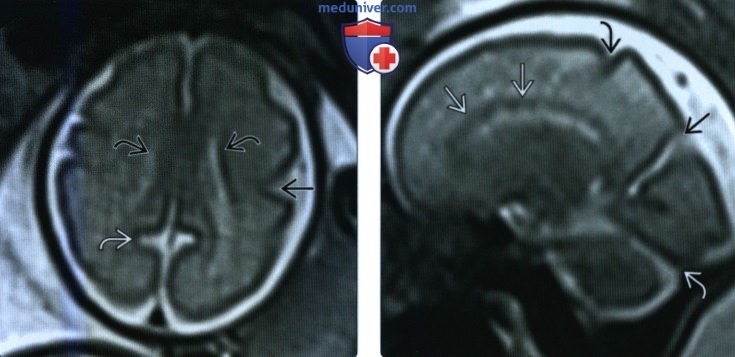
(Справа) При МРТ на Т2-ВИ в сагиттальной плоскости у этого же плода различимы мозолистое тело, центральная борозда, теменно-затылочная борозда и намет мозжечка. 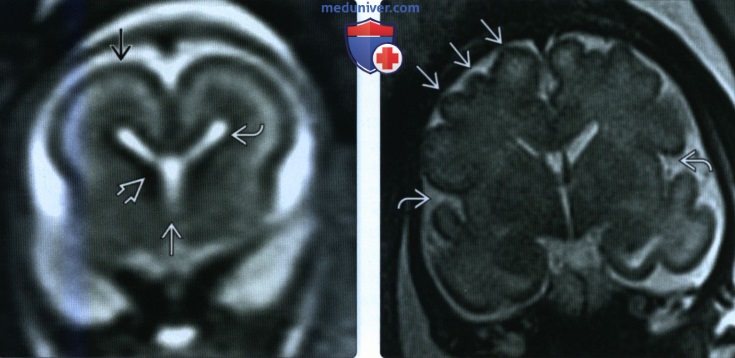
(Справа) При МРТ в режиме Т2-ВИ во фронтальной плоскости у плода на 37-й неделе гестации визуализируется зрелый головной мозг с хорошо развитыми извилинами выпуклой поверхности больших полушарий и полностью прикрытой покрышкой сильвиевой бороздой. Трехслойное строение плаща коры больших полушарий, описанное выше, уже не наблюдается.
д. Является ли находка изолированной? Удается ли выявить дополнительные патологические изменения после первичного исследования? Если при первичном исследовании выявлялась незначительная вентрикуломегалия, следует тщательно изучить желудочки. При узловатом строении их стенок возможна гетеротопия серого вещества. При выявлении гиперэхогенной и толстой эпендимы возможно внутричерепное кровотечение. При отсутствии полости следует исследовать мозолистое тело и его срезы в сагиттальной плоскости на предмет дисгенезии. Поверхность мозга тщательно исследуют на предмет шизэнцефалического расщепления.
е. Другие проявления. У плода с ГПЭ вероятно выявить пороки развития лицевого черепа (например, были описаны циклопия, хоботообразная деформация лица, расщелина мягкого нёба, этмоцефалия и це-боцефалия). Пороки развития лицевого черепа в сочетании с другими признаками, например полидактилией и гиперэхогенными почками, обычно также выявляются у плодов с три-сомией по 13-й хромосоме (Т13). Трисомия по 18-й хромосоме (Т18) связана с серьезными пороками развития, а также задержкой в развитии. Мальформация Киари 2-го типа сопровождается дефектами нервной трубки, некоторые из них могут быть слабовыраженными.
ССВ как причина гидроцефалии может выявляться одновременно с приведенными большими пальцами при Х-сцепленном наследовании. Выявление пороков развития, не связанных с головным мозгом, может помочь поставить конкретный диагноз или значительно сузить список дифференциальных диагнозов.
При сочетании пороков развития головного мозга с задержкой развития или с рядом других патологических признаков наиболее вероятен диагноз анеуплоидии или синдромный диагноз.
Из-за отклонений в развитии головного мозга плода, ведущих к макроцефалии или артро-грипозу, может потребоваться оперативное родоразрешение. В отдельных случаях возникает необходимость расширения разреза матки. Это повышает риск приращения плаценты и разрыва матки во время последующих беременностей. Некоторые семьи могут принять решение о прерывании беременности в случае выявления порока развития головного мозга у плода. Пациенткам, которые в силу религиозных или личных причин не согласны на прерывание беременности, необходимо провести тщательную диагностику порока развития, чтобы выбрать оптимальный план ведения беременности и метод родоразрешения.
Очевидно, что риск повторного выявления патологии при последующих беременностях оценивается только при полной уверенности в правильности первичного диагноза. Семьям с пороками развития у плодов в анамнезе следует постараться предоставить максимально полную информацию о проблеме. При диагностике порока развития головного мозга, помимо ТАУЗИ, для получения более подробной картины необходимо выполнить ТВУЗИ и МРТ. Эти методы не являются взаимоисключающими и могут дополнять друг друга.
г) Список использованной литературы:
1. International Society of Ultrasound in Obstetrics & Gynecology Education Committee: Sonographic examination of the fetal central nervous system: guidelines for performing the ‘basic examination’ and the ‘fetal neurosonogram’. Ultrasound Obstet Gynecol. 29(1):109—16, 2007
Видео УЗИ головного мозга плода в норме
— Вернуться в оглавление раздела «Акушерство.»
Редактор: Искандер Милевски. Дата обновления публикации: 15.9.2021