симптомы онкологии головного мозга у детей
Опухоли головного мозга у детей
Рак головного мозга считается вторым из наиболее распространенных видов рака, развивающихся у детей (первый — рак крови, лейкемия). Лечение опухолей головного мозга у детей считается сравнительно сложным, в основном ввиду проблем общения с маленьким ребенком, что часто затрудняет раннее и быстрое выявление заболевания. Вместе с тем, болезнь не является распространенной среди детей, и, кроме того, лечение болезни с годами становится все более и более эффективным.
В центре передовой нейрохирургии при частной больнице «Герцлия Медикал Центр» работают известные в Израиле и во всем мире первоклассные врачи, специализирующиеся в лечении опухолей головного мозга, и среди них прославленные врачи, считающиеся экспертами в лечении детей.
Какие виды опухолей головного мозга распространены у детей и каковы характеристики этих опухолей?
Прежде всего, следует отметить, что большинство раковых опухолей, развивающихся у взрослых, могут также возникать у детей. Вместе с тем, существуют специфические опухоли, которые считаются более распространенными в молодом возрасте:
На сегодняшний день истинная причина развития опухолей головного мозга у детей неизвестна. Большинство случаев рака головного мозга имеет место у детей в возрасте до 10 лет, однако, как упоминалось выше, речь идет о довольно редком заболевании, развивающемся у трех из 100 тысяч детей.
Какие симптомы могут свидетельствовать о развитии рака головного мозга у ребенка?
Это — самый важный вопрос в этом контексте ввиду больших трудностей в диагностике заболевания у детей, особенно у очень маленьких. В первые годы жизни дети, по понятным причинам, не полностью контактируют с окружающей их средой, и, следовательно, не могут точно рассказать окружающим, как они себя чувствуют. И здесь вступаете вы, родители: распознавание изменений в поведении ребенка и серьезное отношение ко всем его жалобам могут сыграть решающую роль в таких случаях.
Основные симптомы, которые могут указывать на развитие опухоли головного мозга у детей:
Здесь следует указать две важные вещи: во-первых, иногда появляются только некоторые из симптомов, а не все вместе. Во вторых, эти симптомы характерны и для заболеваний, не являющихся раком головного мозга, поэтому важно не торопиться с ненужными выводами. Важно безотлагательно провести ребенку диагностические обследования и дождаться ответа врача.
Диагностика и лечение рака головного мозга у детей
В большинстве случаев обсуждение первоначального подозрения на развитие опухоли будет проводиться во время встречи с вашим семейным врачом. Оттуда вас направят на дальнейшие проверки в больнице — визуализационные исследования, которые позволят персоналу провести оценку и максимально точно установить характер патологии.
Наиболее подходящее обследование для диагностики рака головного мозга у детей — МРТ. Зачастую будет проведена также КТ головы в качестве дополнительного метода оценки патологии. Поскольку речь идет о маленьком ребенке, важно объяснить ему деликатно и ясно, что он должен будет пройти. В институте визуализационной диагностики при больнице «Герцлия Медикал Центр» работают имеющие опыт в лечении детей специалисты, которые смогут помочь вам сделать обследование более приятным и легким для вашего ребенка.
После постановки диагноза будет принято решение о наиболее подходящем для данного случая лечении. Лечение, считающееся самым эффективным, — операция по удалению опухоли, проводимая под полным наркозом и продолжающаяся несколько часов. Выбор этой возможности зависит от многих факторов, таких как локализация опухоли и степень ее распространения в головном мозге.
В некоторых случаях опухоль может мешать дренированию спинномозговой жидкости из желудочков головного мозга, что может привести к скоплению жидкости в полостях головного мозга; это явление, также известно как гидроцефалия, или водянка головного мозга, и является относительно распространенным среди детей. В таких случаях операция будет сосредоточена также на устранении этой проблемы и зачастую будет включать в себя установку специальной трубки, или шунта, для эффективного дренажа жидкости и уменьшения внутричерепного давления, вызванного скоплением жидкости.
Врачи передового центра «Герцлия Медикал Центр» до сегодняшнего дня провели десятки и тысячи операций по удалению опухолей головного мозга, включая лечение в особо сложных случаях. Широкие возможности и усовершенствованное медицинское оборудование, имеющееся в распоряжении врачей, позволяют им демонстрировать впечатляющие показатели успеха в таких операциях.
Следует напомнить, что операция по удалению опухоли, конечно, не является единственным вариантом лечения: иногда будет принято решение о других методах лечения, таких как лучевая терапия или химиотерапия наряду с хирургическим вмешательством или вместо него. Здесь следует отметить, что лучевая терапия не проводится детям младше трех лет, поскольку в этот период их головной мозг находится в критической стадии развития.
Вы подозреваете наличие опухоли головного мозга у вашего ребенка?
Ребенок испытывает один или несколько из вышеуказанных симптомов?
Обратитесь еще сегодня в центр передовой нейрохирургии при больнице «Герцлия Медикал Центр».
Мы позаботимся о предоставлении вашему ребенку наилучшего лечения.
Опухоли ЦНС у детей
Одной из проблем со здоровьем детей в Республике Беларусь является участившиеся случаи появления опухолей центральной нервной системы (ЦНС), прежде всего головного и спинного мозга.
На сегодняшний день опухоли ЦНС в Республике Беларусь составляют 20% от всех злокачественных новообразований детского возраста и встречаются с частотой 2-3-случая на 100 000 детского населения. Самое же страшное состоит в том, что более чем у половины больных с момента появления первых признаков заболевания до установления диагноза проходит больше года. И это связано не с тем, что плохо работает медицинская служба, а потому, что в подавляющем большинстве случаев родители несвоевременно обращаются за помощью, не придавая значения жалобам ребенка.
Что представляют собой опухоли ЦНС?
Под понятием «Центральная нервная система» (ЦНС) подразумевается головной и спинной мозг. Головной мозг является центром мышления, чувств, памяти, речи, зрения, слуха, движения и пр. Спинной мозг и нервы переносят информацию от головного мозга к остальной части тела и обратно. Эта информация обеспечивает движение мышц, помогает координировать функцию внутренних органов и т.д.
Причины и факты риска возникновения опухолей ЦНС
Большинство опухолей ЦНС не связаны с какими-либо факторами риска и возникают по неизвестным пока науке причинам. Однако некоторые факторы риска существуют и влияют на возникновение опухолей:
Симптомы и течение болезни
Отличительной особенностью опухолей головного мозга, особенно у маленьких детей, является длительный скрытый период, когда присутствуют только неспецифические симптомы. При отсутствии лечения это заболевание приводит к смерти пациента.
Симптомы опухолей ЦНС условно подразделяют на ранние (первые) и поздние.
встречаются у 50% больных с опухолями ЦНС, однако менее 1% головных болей является
симптомом опухоли. На высоте головной боли может быть тошнота и рвота.
У детей в возрасте до 1 года:
Увеличение размеров черепа, выбухание родничка. Поздние симптомы:
Диагностика и лечение опухолей ЦНС
В нашей стране существует проблема диагностики заболевания ЦНС на самых ранних стадиях.
Сложилось практика, когда диагноз ставится поздно при появлении так называемых, очаговых симптомов или судорог. А это значит, что опухоль уже достигла жизненно важных центров мозга, и ее полное удаление хирургическим путем практически невозможно.
К сожалению, в настоящее время не существует методик выявления опухолей головного и спинного мозга с помощью исследования крови или скрининга (досимптомной диагностики). Диагностика осуществляется в основном с помощью:
В лечении опухолей ЦНС применяются следующие этапы многокомпонентного метода:
Все они в совокупности дают хорошие результаты при условии раннего обнаружения опухоли и своевременного начала лечения.
В случае позднего начала лечения многие пациенты, выжившие после проведенного комплексного лечения, страдают значительными ограничениями и нуждаются в пожизненной медицинской помощи.
Меры профилактики опухолей ЦНС
Следует избегать, по возможности, воздействия потенциальных факторов риска, (ушибов и травм головы, спины, позвоночника), электромагнитных излучений и т. п.
При первых же признаках, симптомах и жалобах ребенка на головную боль, слабость и т.п. родителям необходимо обратится к соответствующим специалистам для установления диагноза.
Родители должны знать: сегодня опухоль центральной нервной системы у ребенка не является приговором.
При своевременном ее обнаружении и лечении ребенок вырастет полноценным и здоровым!
Симптомы онкологии головного мозга у детей
БУЗ УР «Республиканская детская клиническая больница МЗ УР»
Памятка для родителей
Рак у детей. Симптомы
Онкологические заболевания в детском возрасте встречаются крайне редко, но это не повод полностью исключать возможность развития ракового процесса. Есть множество причин, которые провоцирую развитие опухоли в раннем возрасте. Разберем, какие симптомы могут указывать на онкологию, и какие меры при этом предпринимать?
Причины и ранняя диагностика
Онкология у детей чаще всего связанна с генетическим фактором, врожденными заболеваниями и негативным влиянием внешней среды. На развитие заболевания может повлиять курение родителей, радиационное воздействие, проведение облучения, а также негативное воздействие солнечных лучей. Другие причины, это травма при родах, хронические процессы, связанные с воспалением и наличием инфекции.
Генетические аномалии, как причина рака тоже имеют место, но их роль в развитии рака будет зависеть от факторов риска, раздражителей внешней среды, сопутствующих заболеваний и образа жизни родителей. Повышенный риск у детей, страдающих такими врожденными заболеваниями, как синдром Дауна, анемия Фанкони, синдром Кляйнфельтера, все они могут стать причиной рака.
Родители должны внимательно наблюдать любые изменения поведения и состояния, а также найти возможную причину для ее устранения.
Для всех онкологических заболеваний присущ комплекс типичных симптомов, который позволяет диагностировать рак:
Эти признаки могут быть первыми проявлениями опухолевого процесса, но часто остаются незамеченными родителями и врачами, что приводит к тому, что опухоль диагностируется уже на поздней стадии, когда она неоперабельна или возникли метастазы.
Виной такой невнимательности можно считать, в том числе, отсутствие у родителей и педиатров онкологической настороженности в отношении детей, ведь злокачественные заболевания традиционно считаются патологией старшего возраста.
Наибольшему риску подвержены дети до 4 лет – именно в отношении них нужно проявлять предельную онкологическую настороженность. Родители должны помнить о вероятности развития злокачественного новообразования у ребенка и знать первые настораживающие симптомы (помимо общего симптомокомплекса).
Основные виды рака у детей
Детская онкология насчитывает около 10 форм рака, среди них лейкоз, опухоль головного мозга, нефробластома, нейробластома, рабдимиосаркома, ретинобластома, остеогенная саркома, саркома Юинга, заболевание Ходжкина или лимфогранулематоз.
Симптомы лейкоза у детей
Лейкоз составляет около 35% от всей онкологии в детском возрасте, симптомы заболевания связаны со снижением количества определенных клеток в крови, костный мозг замещается патологическими разрастаниями. Первые признаки, это снижение активности, кожа бледнее, больной становится беспокойным, перестает нормально питаться, уже можно наблюдать незначительное снижение веса. Лейкоз провоцирует кровотечение из носа без каких-либо причин, печень увеличивается, появляется ломота в костях и суставах
Сопровождается все головной болью, кашлем, приступами рвоты, нарушением ориентации в пространстве, ухудшением зрения.
Симптомы опухоли мозга у детей
Опухоль спинного и головного мозга развивается чаще в мозжечке и стволе головного мозга. Признаки рака при этом наблюдаются преимущественно утром, и это головная боль, усиливающая при наклонах головы вниз и сторону, ребенок беспокойный, рост опухоли приводит к тому, что он хватается за голову, трет лицо, пытаясь избавиться от дискомфорта или нарастающей боли. Также могут присоединяться нарушения со зрением, судороги, наблюдается изменение почерка, что может указывать на появления тремора, нарушение координации при поражении мозжечка.
Симптомы нефробластомы у детей
Это злокачественный процесс сосредоточен в почках. Чаще бывает в возрасте до 3-х лет, в 6% случаев наблюдается двустороннее поражение органа. Определить это заболевание получается путем пальпации, иногда случайно выявляется родителями. Признаки этого вида рака сосредоточены на симптомах общей интоксикации, изменяется асимметрия чревной полости, повышается температура тела, снижается аппетит, нарушается дыхание, появляется сильная болезненность, возможна анорексия. Опухоль больших размеров может привести к кишечной непроходимости.
Симптомы нейробластомы у детей
Нейробластома чаще возникает у новорожденных и в возрасте до 9 лет. Признаки локализуются в районе живота, он увеличивается. Название нейробластома получила за счет схожести патологических клеток и нервных клеток плода на раннем этапе его развития.
Основные признаки:
ощущение распирания живота;
дискомфорт и болезненность;
локализованная боль не распространяется на другие органы при пальпации;
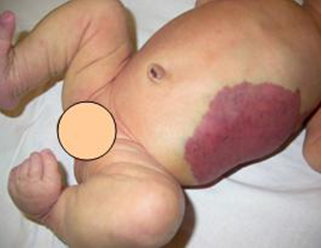
Нейробластома приводит к болезненности в костях, онемению и даже параличу, ребенок мучается от ощущения общей слабости, постоянно плачет. Нарушается нормальное функционирование мочеполовой системы и кишечника. На коже появляются красные или голубоватые пятна, что может говорить о поражении нейробластомой кожи.
Симптомы ретинобластомы у детей
Ретинобластома – это злокачественный процесс, локализированный на глазной сетчатке. Случается у детей дошкольного возраста по невыясненным причинам.
Первые признаки:
нарушение зрения, болезненность;
косоглазие и кровоизлияние в глазное яблоко;
покраснение за счет мелких кровоизлияний;
на последней стадии происходит полная потеря зрения.
Симптомы остеосаркомы у детей
Остеосаркома поражает кости и встречается довольно часто у подростков. Основной симптом – это боль в районе поражения, особенно усиливающаяся в ночное время. На раннем этапе болезненность продолжается недолго, есть небольшая припухлость, которая со временем приходит. Диагноз можно поставить на основе рентгенологического исследования костной ткани, компьютерной томографии и биохимического анализа крови.
Симптомы саркомы Юинга у детей
Саркома Юинга возникает обычно в возрасте до 16 лет, поражает кости лопатки, ключицу, трубчатые кости. Симптомы схожи с остеосаркомой, но при этом наблюдается повышение температуры тела, потливость в ночное врем, сильная утомляемость, перепады настроения и увеличение регионарных лимфатических узлов.
Лечение онкологии в детск ом возрасте
Лечение рака у детей проводится как и у взрослых, но при этом по возможности исключается химиотерапия, так как несформированная иммунная система, ослабленная онкологическим процессом, может не справиться с сильными лекарственными препаратами.
Основным методом лечения остается хирургическое лечение. На сегодня лечение проводится по протоколам, разработанным для каждой отдельной патологии. Лечение рака кроветворных органов проводится консервативными методами (лучевая терапия), иные формы рака поддаются оперативному удалению.
После основного лечения дети проходят продолжительный реабилитационный курс поддерживающей терапии. За пациентом ведется специальное наблюдение, при необходимости проводится корректировка лечения, дополнительная диагностика, назначаются новые препараты.
Большая ответственность ложится на плечи родителей, которые должны контролировать условия проживания ребенка, следить за изменениями ее состояния, постоянно давать необходимые препараты. Задача родителей также заключается в отказе от вредных привычек, особенно от курения, ведь одной из причин рака выступает пассивное курение. Диета в лечении может несколько изменяться, в зависимости от состояния, и это тоже контролируется родителями.
Прогноз лечения
При своевременной диагностике и рациональном лечении шансы на выздоровление значительно повышаются. На нулевой стадии прогноз выживаемости 100% при адекватном лечении, на первой стадии 95%.
Помните, здоровье ваших детей в ваших руках!
Детское онкологическое отделение
И у детей бывают опухоли
Опухоли у детей представляют собой большую группу доброкачественных и злокачественных новообразований. При этом, как правило, истинные раковые опухоли, которые мы у взрослых привыкли называть «рак», не встречаются. Детские опухоли, по сравнению с опухолями взрослых имеют ряд особенностей, но в целом подчиняются общим закономерностям, присущим злокачественным новообразованиям. Большинство опухолей возникают в период внутриутробного развития, когда происходит формирование органов. Остановимся на злокачественных новообразованиях. Наиболее часто поражаются костный мозг, лимфатические узлы, головной мозг, мягкие ткани, надпочечник, почка, кости, глаз.
Лейкоз
Среди всех злокачественных опухолей детского возраста высока доля лейкозов-до 35-50%. Пик заболеваемости в возрасте от 2 до 4 лет. Мальчики болеют в 1,5 раза чаще, чем девочки. Вялость, слабость, раздражительность, повышенная утомляемость, неясное повышение температуры, бледность, снижение аппетита, кровоизлияния на коже, кровотечения (чаще носовые), боли в костях и суставах, увеличение периферических лимфоузлов, увеличение живота за счет увеличения селезенки и печени, стоматит, гингивит часто является поводом для первичного обращения к медицинскому работнику. В клиническом анализе крови сочетание резкого снижения эритроцитов, гемоглобина при нормальном цветовом показателе (нормохромная анемия), повышение или снижение лейкоцитов, снижение тромбоцитов, увеличение СОЭ, увеличение лимфоцитов за счет недифференцированных лимфоидных клеток (бласты). При малейшем подозрении на острый лейкоз показана костномозговая пункция, позволяющая выявить изменения в костном мозге, присущие данному заболеванию.
Различают острый и хронический лейкоз (лейкемию или белокровие), у детей преобладает острый. Выделяют 3 основные варианта:
Острый лимфобластный лейкоз;
Острый миелобластный лейкоз и его варианты:
а) острый промиелоцитарный лейкоз;
б) острый миеломонобластный лейкоз;
в) острый эритромиелобластный лейкоз;
3) острый монобластный лейкоз.
При установлении диагноза ребенок подлежит срочной госпитализации для проведения специальной и сопроводительной терапии. Общие принципы лечения: раннее начало, радикальность за счет назначения сразу несколько цитостатических средств в полных терапевтических дозах в строго определенные дни. Строго регламентированные дни лечения составляют один цикл, несколько циклов- полихимиотерапевтический курс лечения. Каждому цитологическому (цитохимическому) варианту лейкоза соответствует своя оптимальная программа. В процессе лечения различают несколько фаз:
— индукция ремиссии (ослабление);
— консолидация (укрепление) ремиссии;
— реиндукция ремиссии (противорецидивное лечение);
Лимфогрануломатоз (болезнь Ходжкина).
Для ранней диагностики заболевания необходимо проведение:
— пункция (выявление клеток Березовского- Штернберга-Рид);
— рентгенограмма грудной клетки в 2-х проекциях (увеличение медиастинальных лимфатических узлов- симптом «дымящей трубы»), РКТ, МРТ с внутривенным контрастированием, ПЭТ;
Современная комбинированная програмная терапия, включаящая лекарственный, лучевой методы лечения позволяет вылечить больного, приближая общую выживаемость к 100%.
Неходжкинские лимфомы
Опухоль лимфатической ткани с возможным распространением процесса на кроветворную и любую подлежащую ткань. Возрастной пик отсутствует, до 2-х лет дети болеют редко. Мальчики заболевают в 3-5 раз чаще, чем девочки. При лимфоме Беркита отмечается этиологический фактор вирус Эпштейна – Бара.
Основные преобладающие первичные локализации: в брюшной полости и органах желудочно-кишечного тракта, периферические лимфатические узлы, лимфатические узлы средостения, глоточного кольца. Клиника проявляется в зависимости от локализации опухоли. В начале заболевания общая слабость, снижение успеваемости в школе, бледность кожных покровов. Далее клиника острого живота, плеврита, увеличение периферических лимфатических узлов. По данным многих специалистов, родители не придают вниманию увеличению лимфатических узлов, проводят тепловые процедуры (при злокачественном поражении любые физиотерапевтические процедуры способствуют генерализации процесса). Диагностика и лечение аналогично лимфогранулематозу.
Опухоли головного мозга
Составляют 16% всех злокачественных образований у детей. Заболевают 3-4 ребенка на 100 000 человек.
Разные опухоли имеют ряд общих черт. Они располагаются внутри замкнутого пространства черепа, оказывая воздействие на клетки вещества мозга. У детей раннего возраста наиболее ранним признаком является увеличение головы с набуханием и напряжением родников. Это приводит к длительной компенсацией явлений повышение внутричерепного давления. Дети перестают интересоваться окружающим миром, играть, становятся сонливыми. У школьников появляется раздражительность, замкнутость, отказ от пищи. При дальнейшем развитии заболевания появляется общемозговая симптоматика: пристуобразные распирающие головные боли, тошнота, рвота по утрам, нарушение походки, координации движений, судороги, нарушение психики. Клинические признаки связаны с локализацией опухоли в области мозга.
Для ранней диагностики заболевания необходимо проведение:
— МРТ головного мозга с в/в контрастированием;
Основным видом лечения является хирургический, также лучевая терапия, химиотерапия в зависимости от разновидности опухоли (медуллобластома, эпендимома, АТРО). Результаты лечения зависят от ранней диагностики, радикальности оперативного вмешательства.
Опухоли почек
Среди различных опухолей почек наиболее часто (98%) встречается нефробластома или опухоль Вильмса. Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. Наиболее часто встречается у детей 2-5 лет.
Нефробластома – эмбриональная опухоль. Она нередко появляется на фоне врожденных пороков развития. Одностороннее поражение почек отмечается в преобладающем случае, в 10%-двухсторонее. Клинически, первым признаком, который заставляет обратиться родителей к врачу, пальпируемая опухоль в области живота. Опухоль располагается в левом или правом подреберье, очень плотная на ощупь, болезненная, с гладкой поверхностью. В начале заболевания общая слабость, раздражительность. Далее боль в области живота, поясницы, кровь в моче.
Для ранней диагностики заболевания необходимо проведение:
— УЗИ брюшной полости и забрюшинного пространства;
— РКТ, МРТ брюшной полости;
— РКТ органов грудной клетки;
— пункция образования с цитологическим исследованием.
После установления диагноза проводится комплексное лечение: предоперационная химиотерапия, оперативное вмешательство, в зависимости от группы риска лучевая терапия, послеоперационная полихимиотерапия.
Нейробластома
Возникают из волокон крупных узлов симпатической нервной системы, располагающихся в стенках внутренних органов, мозгового вещества надпочечников. Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. Наиболее часто встречается у детей раннего возраста.
Наиболее частые локализации: забрюшинные (надпочечники и параганглии) и заднее средостение. Вначале заболевания снижение аппетита, вялость, плаксивость, бледность кожных покровов, субфебрилитет. При прощупывания живота в верхних и средних отделах живота пальпируется малоподвижная и бугристая опухоль (в отличии от нефробластомы), иногда определяется асцит. Однако нередко клинические признаки обусловлены метастазами. При метастазах в кости черепа определяются опухолевидные бугорки в области лба, волосистой части головы, экзофтальм. Наиболее часто метастазы в костный мозг.
Для ранней диагностики заболевания необходимо проведение:
— УЗИ брюшной полости и забрюшинного простраства;
— РКТ, МРТ брюшной полости;
— РКТ органов грудной клетки;
— кровь на онкомаркеры (NSE, ферритин), моча (катехоламины).
— пункция образования с цитологическим исследованием.
После установления диагноза проводится комплексное лечение: полихимиотерапия, оперативное вмешательство, в зависимости от группы риска лучевая терапия, MIBG-терапия.
Необходимо знать, что нейробластома может подвергаться спонтанной регрессии (самоизлечение), путем перехода в доброкачественную нейрогенную опухоль (ганглионеврома).
Опухоли костей
Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. Поражают преимущественно детей 12-17 лет.
Наиболее часто встречаются остеогенная саркома, саркома Юинга, синовиальная саркома.
Основные симптомы: опухоль, боль, нарушение движений.
Остеосаркома наиболее часто локализуется в области коленного сустава с поражением бедренной и большеберцовых костей, плечевой кости. Рентгенологическая картина: симптом «козырька» (отслоение надкостницы) и игольчатый периостит. Саркома Юинга наиболее часто поражает малоберцовую и бедренную кости, кости таза, позвонки. Рентгенологическая картина: луковичный периостит.
Для ранней диагностики заболевания необходимо проведение:
— РКТ, МРТ пораженной конечности;
— РКТ органов грудной клетки;
— Сцинтиграфия костей, мягких тканей.
— Пункция, открытая биопсия опухоли.
Опухоли мягких тканей
Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. До 70% злокачественных мягкотканых образований составляет рабдомиосаркома. Опухоль может располагаться в различных областях- конечности, туловище, орбита глаз, мочевой пузырь, предстательная железа, влагалище, яичко, параменингиальная локализация.
Для ранней диагностики заболевания необходимо проведение:
— МРТ пораженной области;
— РКТ органов грудной клетки;
— Сцинтиграфия костей, мягких тканей.
— Пункция, открытая биопсия опухоли.
Другие опухоли встречаются значительно реже (синовиальная саркома), диагностика и лечение аналогично.
Ретинобластома
Опухоль глаз, развивающиеся из сетчатки глаза. В 15 % встречается двухстороннее поражение.
Для ранней диагностики заболевания необходимо проведение:
— УЗИ глазного яблока.
— МРТ головного мозга;
После установления диагноза проводится комплексное лечение. Ретинобластома является наследственным заболеванием. Родители, у которых в семье есть случаи ретинобластомы, должны периодически показывать детей офтальмологу.