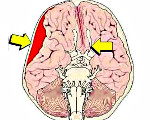
сдавление сосудов головного мозга
Сдавление головного мозга
Сдавление головного мозга — острая или хроническая компрессия тканей головного мозга, развивающаяся вследствие черепно-мозговой травмы, наличия в полости черепа объемного образования, гидроцефалии или отека мозга. В узком значении под сдавлением мозга понимают форму тяжелой ЧМТ. Клинически сдавление головного мозга проявляется тяжелыми общемозговыми симптомами вплоть до развития комы. Очаговые симптомы зависят от топических характеристик патологического процесса. Характерным, но не обязательным, признаком является наличие в клинике светлого промежутка. Основу диагностики составляет КТ и МРТ головного мозга. Лечение зачастую хирургическое, направлено на удаление образования, обусловившего сдавление, и устранение гидроцефалии.
МКБ-10
Общие сведения
Сдавление головного мозга — это жизненно опасное состояние, возникающее вследствие компрессии церебральных тканей и прогрессирующего повышения внутричерепного давления. Компрессия приводит к некрозу и гибели мозговых клеток, что выражается формированием зачастую необратимого неврологического дефицита. В широком смысле сдавление головного мозга может отмечаться при многих патологических процессах, происходящих внутри черепной коробки. В узком смысле острое сдавление головного мозга понимается как одна из клинических форм тяжелой черепно-мозговой травмы.
По статистике около 5% ЧМТ протекает со сдавлением мозга. Летальность при тяжелой травме составляет от 30% до 50%, инвалидизация после ЧМТ доходит до 30%. Улучшение исходов ЧМТ и снижение летальности является важной задачей современной травматологии, неврологии и неотложной нейрохирургии.
Причины сдавления головного мозга
Вследствие ограниченного пространства внутри черепной коробки, любое объемное образование внутри черепа приводит к компрессии мозговых тканей. В роли подобного образования может выступать внутримозговая опухоль (глиома, астроцитома, аденома гипофиза и др.), опухоли мозговых оболочек, гематомы, скопление крови, излившейся в результате геморрагического инсульта, церебральная киста, абсцесс головного мозга. Кроме того, значительное повышение внутричерепного давления и компрессия головного мозга могут быть обусловлены выраженной гидроцефалией, отеком головного мозга.
Медленно растущие опухоли, кисты, постепенно нарастающая гидроцефалия, формирующиеся абсцессы вызывают хроническое сдавление головного мозга, при котором медленно усугубляющаяся компрессия дает возможность нейронам в определенной степени адаптироваться к возникшим патологическим условиям. Острое сдавление головного мозга при ЧМТ, отеке мозга, окклюзионной гидроцефалии, инсульте связано с быстрым нарастанием внутричерепного давления и приводит к массовой гибели мозговых клеток.
Острая компрессия мозга наиболее часто возникает в результате черепно-мозговой травмы. Ее самой распространенной причиной выступает посттравматическая гематома. В зависимости от места расположения она может быть суб- и эпидуральной, внутримозговой и внутрижелудочковой. Компрессия мозга бывает вызвана вдавлением осколков или внутричерепным накоплением воздуха (пневмоцефалией), происходящими при переломе черепа. В некоторых случаях сдавление головного мозга обусловлено нарастающей в объеме гигромой, которая образуется при клапанном надрыве твердой оболочки мозга и повреждении субарахноидальных цистерн, содержащих ликвор. Через дефект твердой мозговой оболочки происходит всасывание под нее цереброспинальной жидкости из субарахноидального пространства. Таким образом формируется субдуральная гигрома.
Симптомы сдавления головного мозга
Клиническая картина сдавления мозга зависит от этиологии, локализации сдавливающего образования, его размеров и скорости увеличения, а также от компенсаторных способностей мозга. Патогномоничным для большинства посттравматических гематом и гигром является наличие т. н. «светлого промежутка», когда пострадавший находится в сознании без проявления признаков тяжелого поражения мозга. Длительность светлого промежутка может варьировать от минут до 36-48 часов. Субарахноидальное кровоизлияние и формирование субдуральной гематомы могут сопровождаться светлым промежутком длительностью до 6-7 суток. При тяжелом поражении головного мозга (ушиб головного мозга тяжелой степени, аксональное повреждение) светлый промежуток, как правило, отсутствует.
Острое сдавление головного мозга обычно манифестирует многократной рвотой, постоянной интенсивной головной болью и психомоторным возбуждением с нарушением сна, иногда бредовым и/или галлюцинаторным синдромами. Позже возбуждение переходит в общее торможение, проявляющееся апатией, вялостью, заторможенностью. Происходит нарушение сознания, которое прогрессирует от сопора до комы. Разлитое торможение в ЦНС сопровождается дыхательными и сердечно-сосудистыми расстройствами, которые также обусловлены возникающим масс-эффектом. Последний представляет собой смещение церебральных структур по направлению к большому затылочному отверстию, происходящее из-за повышенного внутричерепного давления. Результатом является пролабирование и ущемление продолговатого мозга в затылочном отверстии с нарушением работы находящихся в нем центров, регулирующих дыхательную и сердечную деятельность.
Происходит расстройство ритма дыхания. Тахипноэ (учащение дыхания) достигает 60 в мин., сопровождается шумным вдохом и выдохом, наблюдается дыхание Чейна—Стокса. Постепенно уменьшается ЧСС, брадикардия доходит до 40 уд/мин. и ниже, значительно падает скорость кровотока, наблюдается артериальная гипертензия. В легких развивается застойная пневмония, отек легких. Аускультативно слышны множественные влажные хрипы. Кожа конечностей и лица становиться цианотичной. Температура тела поднимается до 40—41°С. Определяются менингеальные симптомы. В терминальной стадии появляется тахикардия, артериальная гипотония. Пульс становится нитевидным, появляются эпизоды апноэ (задержки дыхания), продолжительность которых растет.
Параллельно на фоне общемозговых симптомов возникают и усугубляются очаговые. Они всецело зависят от топики патологического процесса. На стороне очага возможны опущение верхнего века, диплопия, косоглазие, мидриаз, центральный лицевой парез (асимметрия лица, лагофтальм, «парусящая» щека), на противоположной стороне (гетеролатерально) — парезы, параличи, сухожильная гипо- или арефлексия, гипестезия. Могут отмечаться эпилептические приступы, горметонические судороги (пароксизмы мышечной гипертонии), тетрапарез, расстройства координации, бульбарный синдром (дизартрия, нарушения глотания, дисфония).
Диагностика
В диагностике сдавления мозга невролог полагается на данные анамнеза и неврологического осмотра. Если в силу своего состояния пациент не может быть опрошен, по возможности проводят опрос родственников или лиц, находившихся рядом с пострадавшим в момент травмы и в период после нее. Неврологический статус может указывать на топику патологического процесса, однако не позволяет точно установить его характер. В случаях, когда сдавление головного мозга обусловлено ЧМТ, пациент должен быть осмотрен травматологом.
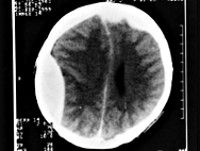
Перечень инструментальных методов диагностики должен быть ограничен только самыми необходимыми и экстренными исследованиями. Раньше он включал эхоэнцефалографию и люмбальную пункцию. Первая позволяла выявить масс-эффект — смещение серединного М-эхо, вторая — повышенное ликворное давление, наличие крови в цереброспинальной жидкости. Сегодня доступность методов нейровизуализации исключает необходимость проведения подобных исследований. В зависимости от показаний пациенту проводится МРТ или КТ головного мозга, а иногда — оба этих исследования. В экстренных ситуациях существенно сократить время проведения томографии позволяет спиральная КТ мозга.
КТ головного мозга дает возможность установить вид, расположение и размер внутричерепного образования, оценить степень дислокации церебральных структур и диагностировать наличие отека мозга. Перфузионная КТ позволяет оценить церебральную перфузию и кровоток, выявить вторичную ишемию. МРТ головного мозга более чувствительна в определении участков мозговой ишемии и очагов ушиба, направления дислокации мозговых тканей. Диффузионно-взвешенная МРТ дает возможность исследовать состояние проводящих путей мозга, установить степень их компрессии.
Лечение сдавления головного мозга
Выбор лечебной тактики осуществляется на основании клинических и томографических данных. Консервативная терапия включает дегидратационное и гемостатическое лечение, нормализацию гемодинамики, купирование дыхательных расстройств (при необходимости проведение ИВЛ), профилактическую антибактериальную терапию, при наличии судорог — противосудорожное лечение и т. п. Обязательно проводится мониторинг АД и внутричерепного давления.
Показания к хирургическому лечению определяет нейрохирург. К ним относятся: большой объем гематомы, дислокационный синдром, смещение церебральных структур более 5 мм, компрессия охватывающей мозговой цистерны, стойкое некупируемое увеличение внутричерепного давления более 20 мм рт. ст., окклюзионная гидроцефалия. В отношении гематом возможна транскраниальная или эндоскопическая эвакуация, при внутримозговой гематоме сложной локализации — ее стереотаксическая аспирация.
При сочетании посттравматической гематомы с размозжением тканей мозга, операцию дополняют удалением участков размозжения, что проводится с применением микрохирургической техники. При церебральном абсцессе производят его тотальное удаление, при опухоли — ее как можно более радикальное иссечение. При наличии гидроцефалии, причину которой не удается устранить, показано проведение шунтирующей операции (вентикулоперитонеального или люмбоперитонеального шунтирования).
Прогноз и профилактика
Сдавление головного мозга всегда имеет серьезный прогноз. Отмечена корреляция исходов сдавления с оценкой состояния пациентов по шкале Глазго. Чем ниже балы, тем выше вероятность летального исхода или перехода в вегетативное состояние — невозможность продуктивной ментальной активности при сохранении вегетативной и рефлекторной функции.
Среди выживших пациентов наблюдается высокий процент инвалидизации. Могут отмечаться тяжелые двигательные нарушения, эпиприступы, нарушения психики, речевые расстройства. В тоже время, благодаря современным подходам к диагностике и лечению удалось снизить показатели смертности и увеличить объем восстановления неврологического дефицита у пациентов со сдавлением мозга. Профилактика церебральной компрессии сводится к профилактике травматизма, своевременному и адекватному лечению внутричерепной патологии.
Сдавление головного мозга
Сдавление головного мозга происходит за счет уменьшения внутричерепного пространства объемными образованиями. При ненарастающем сдавлении это отломки костей черепа при вдавленных переломах, другие инородные тела. В генезе сдавливания ведущую роль играют вторичные внутричерепные механизмы, например зона отека вокруг инородного тела. К нарастающим сдавлениям относятся все виды внутричерепных гематом: эпидуральные, субдуральные, внутримозговые и, кроме того, ушибы мозга, сопровождающиеся масс-эффектом.
1) Внутричерепные гематомы. Частота их составляет 12–13%. Они разные по размерам: малые (до 50 мл), средние (от 51 до 100 мл) и большие (более 100 мл). Также они разные по динамике развития: острые (симптомы появляются до образования капсулы, в первые 3 суток), подострые (симптомы появляются в период формирования капсулы, от 4 суток до 3 недель) и хронические (симптомы появляются при сформированной капсуле, обычно позже 3 недель с момента ЧМТ). Острые субдуральные гематомы встречаются в 40% случаев, подострые – в 4%, хронические – в 6%. Острые эпидуральные гематомы составляют 20%, внутримозговые гематомы – 30% случаев внутричерепной гематомы.
Классическую клиническую картину внутричерепной гематомы представляют:
1) наличие светлого промежутка, длящегося от нескольких минут и часов до нескольких дней при подострых гематомах и недель и месяцев при хронических гематомах. Во время светлого промежутка пациент может быть полностью адаптированным в социальной и бытовой сфере, однако жалуется на головную боль, снижение памяти, быструю утомляемость. Повторная утрата сознания может быть внезапной, а также развиваться в течение нескольких дней (в последовательности: оглушение, затем сопор, кома). При наличии ушиба мозга, а это бывает чаще всего, светлый промежуток делается редуцированным: утраченное сознание полностью не восстанавливается, сохраняются оглушение или сопор;
2) брадикардия – пульс урежается до 60–40 в 1 мин. Обычно она бывает при первоначальной утрате сознания и во время светлого промежутка. При повторной утрате сознания из-за дислокации мозга развивается тахикардия. АД при брадикардии повышено или нормальное, при тахикадии – с тенденцией к снижению;
3) анизокория. Обычно мидриаз выявляется на стороне гематомы и свидетельствует о сдавлении смещающимся гиппокампом глазодвигательного нерва о край намета мозжечка. По мере нарастания декомпенсации величина зрачков выравнивается, затем зрачки сужаются до точечных, а в терминальной коме развивается их паралитический мидриаз. Иногда мидриаз возникает на стороне, противоположной гематоме, вследствие сдавления противоположного гематоме глазодвигательного нерва между ножкой мозга и краем намета мозжечка;
4) гемипарез на стороне, противоположной гематоме. Однако вследствие развития височно—тенториальной дислокации и придавливания противоположной ножки мозга к ригидному краю вырезки намета парез может возникать на стороне опухоли. Развитие гомолатерального гемипареза и контралатерального мидриаза затрудняет диагностику внутричерепной гематомы;
5) у 15% больных с внутричерепной гематомой возникают локальные или генерализованные эпилептические припадки.
Если имеется также ушиб мозга, то уже с первых часов ЧМТ появляются признаки первичного поражения мозга, симптомы сдавления и дислокации мозга. При этом суммарный объем патологического очага или очагов определяет скорость и степень развития дислокации мозга, тяжесть состояния пациента (имеют значение и такие факторы, как возраст, наличие экзогенной интоксикации, кровопотеря, сочетанные поражения).
Течение и исход внутричерепных гематом определяется многими факторами, из которых основными считаются два. Первый – ответная компенсаторно-приспособительная реакция мозга на сдавление мозга гематомой. Второй – усугубляющее тяжесть состояния пациента сочетание гематомы с ушибом мозга. Существенное значение имеют и такие факторы, как тяжесть состояния пострадавшего, степень угнетения сознания, вид гематомы и ее объем, выраженность перифокального отека, степень дислокационного синдрома, сопутствующие заболевания, возраст, адекватность терапии и др.
Так, у пострадавших с внутричерепными гематомами при отсутствии угнетения сознания (13–15 баллов по шкале Глазго) в момент поступления хорошие исходы наступают в 85% случаев, летальный исход или вегетативное состояние – в 10%. При длительности комы после ЧМТ до 2 суток, угнетении сознания при поступлении до сопора (9–12 баллов) летальный исход или вегетативное состояние с летальным исходом отмечаются в 30%, хорошее восстановление – в 63% случаев. Если при поступлении степень угнетения сознания достигает 3–4 баллов, а длительность комы – 15–16 суток, летальный исход или вегетативное состояние с летальным исходом отмечается в 70%, а хорошее восстановление – всего в 15% случаев.
Внутричерепные гематомы образуются как в зоне удара, так и в зоне противоудара. В зоне удара обычно образуются эпидуральные гематомы и половина внутримозговых гематом. Эпидуральные гематомы часто возникают при линейных трещинах черепа, пересекающих сосудистые борозды. В зоне противоудара чаще образуются субдуральные гематомы и половина внутримозговых. Субдуральные гематомы обычно сопровождают очаги ушибов мозга в области полюсов лобных и височных долей. В затылочной области и задней черепной ямке по принципу противоудара гематомы не образуются.
1) Эпидуральные гематомы. Располагаются между костью и твердой мозговой оболочкой. Они реже сопровождаются ушибом мозга. Чаще встречаются у мужчин. Большей частью образуются вследствие повреждения основного ствола или ветвей средней менингеальной артерии и в месте приложения травмирующей силы. Эпидуральная гематома может развиться и в результате венозного кровотечения (из диплоических вен, синусов твердой мозговой оболочки, грануляций паутинной оболочки), при этом симптоматика развивается медленнее и менее драматична, чем при артериальной гематоме.
Особенно часто эпидуральные гематомы образуются в височной и теменной областях (60–70%), значительно реже – в затылочной и лобной. Распространение гематом ограничивается костными швами, к которым прикрепляется твердая мозговая оболочка, отчего гематомы имеют форму полушария и называются шарообразными. На основании мозга гематомы не образуются (из-за прочного приращения твердой оболочки к костям).
Светлый промежуток длится чаще в пределах 3–12 часов. Типичная картина эпидуральной гематомы (без симптомов ушиба мозга) встречается у 1/5 пациентов. Ее образуют:
— нарастание заторможенности, развитие сопора, а затем комы;
— брадикардия (40–50 ударов в 1 мин);
— повышение артериального давления;
— симптомы сдавления и смещения ствола мозга, возникающие при объеме гематомы более 50–75 мл;
— локальные симптомы: прогрессирующее и стойкое расширение зрачка на стороне гематомы и пирамидная симптоматика на другой стороне тела – синдром Вебера.
Опорные критерии эпидуральной гематомы: наличие светлого промежутка, стойкая и выраженная анизокория и нарастающая брадикардия. В плане диагностики наиболее информативны КТ- и МРТ-исследования головы и ангиография.
2) Субдуральные гематомы. Кровь скапливается при этом под твердой мозговой оболочкой головного мозга. Гематомы могут быть очень объемными, их рост ничем не ограничен. Симптоматика гематомы появляется при ее объеме более 50–75 мл (при отсутствии ушиба мозга, а это всего 5% случаев) и менее 30 мл (при наличии ушиба мозга). Источником субдуральных гематом являются поврежденные сосуды оболочек мозга, коры большого мозга, парасинусные вены, синусы твердой мозговой оболочки.
3) Внутримозговые гематомы. Характеризуются скоплением крови в паренхиме мозга. Объем гематомы – от нескольких до 100 мл и более. Источником кровотечения чаще является повреждение артерии мозга. Симптоматика сдавливания и дислокации появляется уже при объеме гематомы около 30 мл. При локализации гематомы в височной доле или сочетании внутримозговой гематомы с очагами ушиба мозга дислокационный синдром может развиться особенно быстро.
4) Множественные подоболочечные гематомы. Частота их при ЧМТ составляет 8–10%, у лиц пожилого возраста они бывают вдвое чаще. У более молодых пациентов особенно часто сочетаются эпи- и субдуральные гематомы, у пожилых – субдуральные и внутримозговые. Их число и топография могут сильно варьировать. Чаще встречается сочетание двух гематом, реже – трех. В 70–75% случаев множественные гематомы располагаются над одним полушарием большого мозга, в 25–30% – над обоими полушариями или супра- и субтенториально.
Сдавление головного мозга
Что провоцирует / Причины Сдавления головного мозга:
Патогенез (что происходит?) во время Сдавления головного мозга:
Сдавление головного мозга характеризуется жизненно опасным нарастанием через различный промежуток времени после травмы или непосредственно после нее общемозговых симптомов. Сдавление мозга характеризуется объемным скоплением жидкой или свернувшейся крови, спинномозговой жидкости или воздуха под оболочками. Это вызывает местное и общее сдавление вещества со смещением срединных структур мозга, деформацией и сжатием желудочков, ущемлением ствола.
Он характеризуется повреждениями мягких покровов головы, черепа и мозга. Более точным является термин «длительное сдавление головы» (минуты, часы, сутки) в отличие от менее значимого кратковременного сдавления головы (секунды).
Длительное сдавление головы встречается у пострадавших вследствие землетрясений, взрывов и обвалов в шахтах и рудниках. Для адекватной и однозначной оценки клинических форм черепно-мозговых травм необходимо правильно квалифицировать нарушения сознания.
Симптомы Сдавления головного мозга:
Сдавление (компрессия) головного мозга характеризуется нарастанием через тот или иной промежуток времени после травмы либо непосредственно после нее общемозговых симптомов (появление или углубление нарушений сознания, усиление головной боли, повторная рвота, психомоторное возбуждение и т.д.), очаговых (появление или углубление гемипареза, одностороннего мидриаза, фокальных эпилептических припадков и др.) и стволовых симптомов (появление или углубление брадикардии, повышение АД, ограничение взора вверх, тоничный спонтанный нистагм, двусторонние патологические знаки и др.).
В зависимости от формы повреждения (сотрясение, ушиб мозга различной степени), на фоне которой развивается травматическое сдавление головного мозга, светлый промежуток перед нарастанием жизненно опасных проявлений может быть развернутым, стертым либо отсутствует.
Виды внутричерепных гематом
Эпидуральные гематомы чаще формируются при локальной травме на фоне легкого ушиба мозга пли ушиба средней тяжести.
Субдуральные и внутримозговые гематомы развиваются, как правило, на фоне ушиба мозга средней тяжести или тяжелого его ушиба.
Пневмоцефалия свидетельствует о переломе основания черепа.
Сдавления вдавленными переломами могут быть ограниченными и распространенными. Они возникают на фоне ушиба головного мозга средней тяжести или тяжелого его ушиба.
Сдавление головного мозга нарастающим отеком мозга, как правило, наблюдается при тяжелой черепно-мозговой травмы.
Внутричерепные гематомы бывают острыми (проявляющимися в течение первых 3 сут), подострыми (в течение 4-14 сут) и хроническими (через 2 нед после травмы). При хронической гематоме вокруг кровоизлияния формируется капсула.
Эпидуральная гематома. Травматическое кровоизлияние локализуется между внутренней поверхностью кости черепа и твердой мозговой оболочкой. Механизм травмы импрессионный.
Источниками кровотечения могут быть:
— средняя оболочечная артерия, проходящая в дупликатуре твердой мозговой оболочки. Разрыв артерии происходит в борозде на месте пересечения ее с линией перелома. Надрыв стенки сосуда может произойти и в результате деформации кости;
— оболочечные вены, синусы, вены диплоэ.
Эпидуральные гематомы характеризуются триадой симптомов:
1. наличием светлого промежутка;
2. мидриазом и птозом на стороне гематомы;
3. пирамидной недостаточностью преимущественно.
Основным признаком нарастания внутричерепного давления является углубление степени нарушения сознания (вялость, оглушение, психомоторное возбуждение, сопор и кома в поздней стадии).
В дальнейшем снижаются мышечный тонус, дыхательная и сердечно-сосудистая деятельность, пульс становится частым и слабым, артериальное давление снижается, что свидетельствует об ущемлении ствола в большом затылочном отверстии (аксиальное смещение ствола).
Данные компьютерной и магнитно-резонансной томографии, а также каротидной ангиографии подтверждают диагноз.
Гематомы задней черепной ямки бывают редко и обычно образуются при тяжелой травме задних отделов головы.
Местом приложения травмирующего агента чаще бывает шейно-затылочная область, где и определяется перелом затылочной кости.
Объем гематом обычно небольшой (до 30 мл) из-за малых размеров субтенториального пространства.
Рано возникают окклюзионная гидроцефалия, стволовые нарушения.
Источником эпидуральных гематом часто является венозное кровотечение из поперечного синуса, что обусловливает подострое течение гематом. Нередко они имеют супратенториальное распространение.
Светлый промежуток длится несколько десятков минут, чаще стертый. После потери сознания развивается сопор, сменяющийся через несколько часов или суток оглушением и комой.
Субдуральные гематомы задней черепной ямки возникают при тяжелом ушибе мозга. Повреждений костей черепа может не быть. Образование субдуральных гематом связано с повреждением поперечного или сигмовидного синуса, а также вен, впадающих в эти синусы, или с повреждением корковых сосудов мозжечка.
Острые субдуральные гематомы проявляются в первые 3 сут после травмы. Они формируются на месте тяжелого ушиба мозга, возникают при травме ускорения и ротационной травме, ведущих к разрыву сосудов.
Подострые и особенно хронические субдуральные гематомы развиваются при среднетяжелой или легкой черепно-мозговой травме.
В отличие от эпидуральных, субдуральные гематомы возникают не только на стороне приложения травмирующего агента, но и на противоположной.
Местом приложения травмирующего агента чаще всего являются затылочная, лобная и сагиттальная области.
Объем субдуральных гематом составляет 80-150 мл. Они свободно растекаются по субдуральному пространству (над 2-3 долями мозга), вызывают выраженный отек мозга.
Источниками кровотечения являются вены, впадающие в верхний сагиттальный синус («мостовые» вены). Возможны кровотечения из синуса, из поврежденных корковых артерий, а также разрыв сосудов твердой мозговой оболочки, разрывы при травме артериальных и артериовенозных аневризм.
Для подострых субдуральных гематом характерна трехфазность изменения сознания. Длительность первичной потери сознания от нескольких минут до часа, затем наступает светлый промежуток. Сознание ясное, либо имеется умеренное оглушение. Функции жизненно важных органов не нарушены, могут отмечаться легкая артериальная гипертензия и брадикардия. Неврологическая симптоматика нередко минимальная.
Подострая гематома нередко манифестирует очаговыми судорогами на противоположной стороне.
При нарастании гематомы появляются рвота, повышается артериального давления, замедляется пульс. Развиваются гомолатеральный мидриаз и пирамидная недостаточность на противоположной стороне. На глазном дне выявляют застойные явления, которые вначале появляются на стороне гематомы.
Диагностика субдуралъной гематомы. Учитывают наличие следующих моментов:
1. первичное нарушение в момент травмы;
2. светлый промежуток;
3. повторное компрессионное выключение сознания.
При тяжелых повреждениях мозга светлый промежуток отсутствует или стертый. Следует учитывать биомеханику черепно-мозговой травмы (травма ускорения или ротационная травма), общемозговую симптоматику, которая доминирует над очаговой, и данные дополнительных методов исследования.
Диагностика Сдавления головного мозга:
Эпидуральная гематома на компьютерной томограмме имеет вид двояковыпуклой, реже плосковыпуклой зоны повышенной плотности, примыкающей к своду черепа. Гематома имеет ограниченный характер и, как правило, локализуется в пределах одной-двух долей. При венозных источниках кровотечения она может распространяться на значительном протяжении и иметь серповидную форму.
Для субдуральной гематомы на компьютерной томограмме чаще характерно наличие серповидной зоны измененной плотности плосковыпуклой, двояковыпуклой или неправильной формы. Часто субдуральные гематомы распространяются на все полушарие или большую его часть. Внутримозговые гематомы имеют вид круглых или вытянутых зон гомогенного интенсивного повышения плотности с четкими границами. Гематомы формируются как вследствие прямого повреждения сосуда, так и при ангионекрозе в очаге размозжения мозга. Внутрижелудочковые гематомы выявляются зоной интенсивного гомогенного повышения плотности, по своей топике и форме соответствующей тому или иному желудочку мозга.
Внутричерепные кровоизлияния у пострадавших с выраженной анемией могут иметь плотность, одинаковую с плотностью мозга. Для сгустков крови характерна более высокая, чем для жидкой крови, плотность. Они четче дифференцируются от окружающих тканей. Внутричерепные гематомы, содержащие свежую несвернувшуюся кровь, на компьютерной томограмме могут иметь одинаковую с мозгом или даже пониженную плотность, на фоне которой при эпидуральной гематоме может выявляться оттеснение твердой мозговой оболочки.
По мере последующего разжижения содержимого гематом, деградации фибрина в сгустках крови, распада ее пигментов происходит постепенное снижение плотности гематомы, затрудняющее диагностику кровоизлияний, особенно в тех случаях, когда коэффициент абсорбции измененной крови и окружающего мозгового вещества становятся одинаковыми. Затем следует фаза пониженной плотности, в период которой коэффициент абсорбции излившейся крови приближается к плотности цереброспинальной жидкости.
Лечение Сдавления головного мозга:
К каким докторам следует обращаться если у Вас Сдавление головного мозга:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Сдавления головного мозга, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.