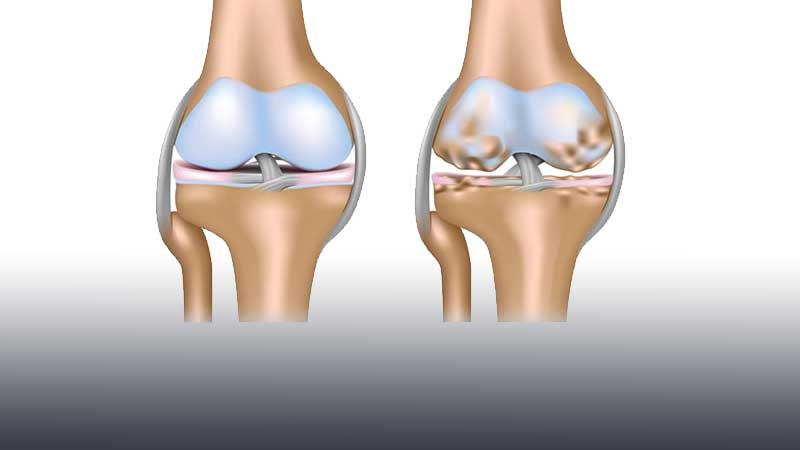
реконверсия костного мозга коленного сустава что это
Реконверсия костного мозга коленного сустава что это
1. Аббревиатуры:
• Острая лимфоцитарная лейкемия (ОЛЛ)
• Хроническая лимфоцитраная лейкемия (ХЛЛ)
• Острая миелоидная лейкемия (ОМЛ)
• Хроническая миелоидная лейкемия (ХМЛ)
2. Синонимы:
• Гранулоцитарная саркома, хлорома
3. Определение:
• Неопластическое заболевание белых клеток крови:
о Миелоидного или лимфоидного происхождения
о Острое или хроническое
1. Общая характеристика:
• Лучший диагностический критерий:
о Диффузная мультифокальная костная деструкция
о Дети: рентгенонегативные поперечные метафизарные полосы
о Взрослые: диффузная остеопения без исходной причины остеопороза
• Локализация:
о Лейкемия у детей:
— Бедренная кость (24%), плечевая кость (11%), подвздошная кость (17%), позвоночник (14%), большеберцовая кость (9%), лопатка (4%)
о Лейкемия у взрослых:
— Преимущественное поражение аксиального скелета
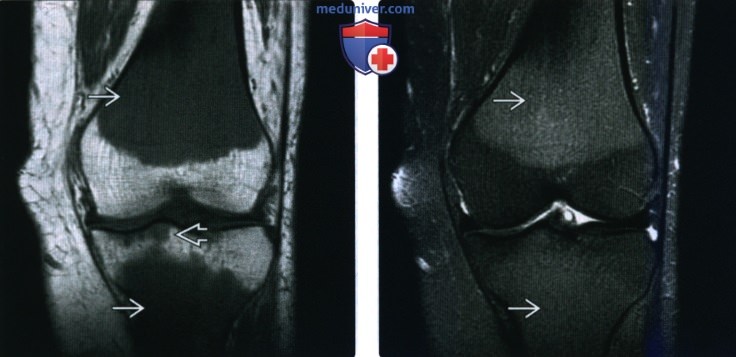
(Справа) МРТ, корональная проекция, режим Т2, с подавлением сигнала от жира: патологический сигнал от костного мозга характеризуется лишь умеренной гиперинтенсивностью, что характерно для красного костного мозга. Тем не менее, вовлечение остаточных эпифизов служит явным признаком возможности диффузной инфильтрации костного мозга и должно указывать на необходимость дополнительною обследования. Пункция костного мозга позволила выявить острую лейкемию.
2. Рентгенография костных изменений при лейкемии:
• Патологический очаг может быть слабовыражен и не визуализироваться при рентгенографии:
о Диффузная остеопения не соответствующая возрасту и полу пациента может являться оптимальным критерием
о Необходимо проявлять настороженность при наличии компрессионных переломов без значительной травмы
• Патологические очаги, определяющиеся при рентгенографии:
о Чаще характерны для детей, чем для взрослых с лейкемией
о Рентгенонегативные метафизарные линии («лейкемические линии») определяются у 40-53% пациентов с ОЛЛ:
— Поперечные рентгенонегативные полосы
— Чаще всего в области коленного сустава и проксимального отдела плечевой кости
— На фоне лечения полосы приобретают очаговую плотность
— Не является патогномоничным признаком
о Другие очаги могут иметь фокальный литический характер:
— Бластические или смешанные литическо-склеротические очаги встречаются редко
— Характер очагов меняется от расплывчатого до хорошо отграниченного
о Уширение швов черепа с пальцевыми вдавлениями
о Периостит длинных трубчатых костей: 12-25%:
— Слоистый характер или в виде солнечной вспышки
о Патологические переломы:
— Обычно на уровне метафизов/эпифизов
— Физарные переломы приводят к эпифизеолизам
3. КТ костных изменений при лейкемии:
• Проникающая костная деструкция, рентгенонегативные метафизарные полосы
4. МРТ костных изменений при лейкемии:
• Режим Т1: низкоинтенсивный лейкемический инфильтрат:
о Диффузный или очаговый
о Изо- или гипоинтенсивный по отношению к скелетной мышце или диску (внутренний спинальный стандарт)
• Режим Т2: образование характеризуется сигналом от гипоинтен-сивного и умеренно интенсивного до выраженно гиперинтенсивного:
о В режиме Т2 с подавлением сигнала от жира определяется гиперинтенсивность
• Активное контрастирование
• МРТ в режиме динамического контрастирования может иметь прогностическое значение относительно степени ангиогенеза:
о Прогноз зависит от стадии
• На изображениях в противофазе не регистрируется выпадение сигнала от лейкемических очагов
в) Дифференциальная диагностика костных изменений при лейкемии:
1. Диффузные инфильтраты, проявляющихся остеопенией (или очаги, определяющиеся только при МРТ):
• Множественная миелома:
о Может выражаться только в качестве несоответствующей возрасту и полу остеопении
о Сигнал в режиме Т1, как правило, характеризуется более низкой интенсивностью по сравнению с сопряженным межпозвонковым диском в позвоночнике и сопряженной мышцей
о Интенсивность сигнала в режиме Т2 значительно не увеличивается, однако характерны высокоинтенсивный сигнал в режиме STIR и контрастное усиление
• Первичная мультифокальная костная лимфома: О Чаще всего встречается у детей
о Патологические очаги могут при рентгенографии не определяться, или изменения могут быть представлены лишь остеопенией
о МРТ позволяет установить диагноз: низкоинтенсивный сигнал в режиме Т1, высокоинтенсивный сигнал в режиме STIR, часто имеет ползучий характер
• Хронический рецидивирующий многоочаговый остеомиелит:
о Развивается у детей
о Боль в костях при отсутствии системных признаков
о Рентгенографические признаки обычно отсутствуют
о При МРТ определяются патологические изменения: низкоинтенсивный сигнал в режиме Т1, высокоинтенсивный сигнал в режиме STIR, контрастное усиление
о Для постановки диагноза требуется биопсия
• Системный неопухолевый процесс, приводящий к несенильному остеопорозу:
о Стероиды, алкоголь, курение
о Истощение и анорексия
о Почечная остеодистрофия
о Ревматоидный артрит, анкилозирующий спондилит
о Несовершенный поздний остеогенез, поздняя гипофосфатазия
• Реконверсия костного мозга:
о После гипоксического стресса, связанного с пребыванием на высоте, спортивными нагрузками, ожирением, курением
о Характеризуется очаговостью, на МРТ может иметь проникающий характер
о В отличие от лейкемии, интенсивность сигнала, как правило, не такая низкая в режиме Т1 и не такая высокая в режиме Т2 с подавлением сигнала от жира; локализация может иметь дифференциально-диагностическое значение
• Репопуляция или стимуляция костного мозга:
о Репопуляция красного костного мозга при серповидноклеточной анемии и стимуляция различными способами (включая медикаментозные стимуляторы костного мозга)
о Очаговый характер низкоинтенсивного сигнала в режиме Т1, на МРТ может иметь проникающий характер
о Гиперинтенсивность сигнала в режимах Т2 и STIR; сложно отличить от инфильтрации
о Изображения в противофазе эффективны для дифференциальной диагностики с лейкемией
2. Дети с рентгенонегативными метафизарными линиями:
• Один из классических признаков лейкемии:
о Метастазы, костный мозг
о Особенно нейробластома; обычно 2-5 лет
• Хронические заболевания:
о Серповидноклеточная анемия, рахит, ювенильный идиопатический артрит, гемофилия
о Недостаточность питания или длительное переедание
о Химиотерапия
• Нормальный вариант ускоренного роста
• Травма, отсутствие осевой нагрузки
3. Мультифокальные проникающие литические очаги:
• Один из классических признаков лейкемии
• Метастазы, костный мозг:
о Главным образом нейробластома у детей младшего возраста
о У взрослых первичным очагом чаще всего являются молочная железа и легкие
• Саркома Юинга:
о Полиоссальная форма при метастазировании в кости (часто)
о Обычно присутствует очевидно более крупный первичный очаг
о Костная деструкция и мягкотканный компонент обычно более выражены, чем при лейкемии
• Гистиоцитоз из клеток Лангерганса:
о Заболевание детского возраста, часто полиоссальное
о Литические очаги; характер очагов меняется от хорошо отграниченного до высоко агрессивного с периостальной реакцией, прорывом кортикального слоя и мягкотканным компонентом
• Первичная мультифокальная костная лимфома:
о Чаще всего встречается у детей
о Если очаги визуализируются при рентгенографии, то имеют литический и деструктивный характер
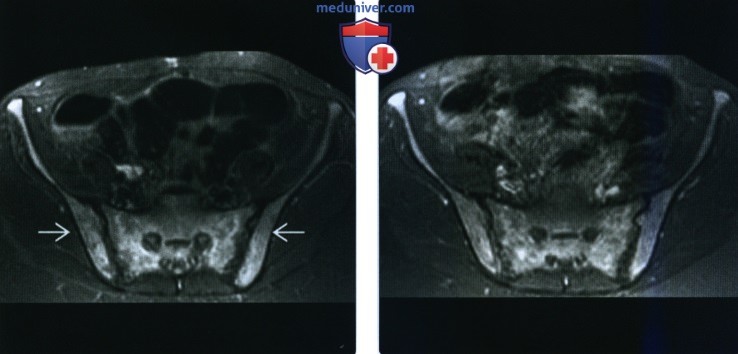
(Справа) МРТ, аксиальная проекция, режим Т1, с подавлением сигнала от жира, с контрастным усилением: на этом же срезе визуализируется диффузное накопление контрастного вещества теми же структурами. Изменения в зоне проксимальных отделов бедренных костей (включая эпифизы) и таза увеличивают вероятность инфильтративною поражения костною мозга. Результатами биопсии была подтверждена лейкемия. У этого пациента, предъявлявшего жалобы на диффузную боль в костях, патологических изменений при рентгенографии обнаружено не было, что является типичным вариантом развития событий. При помощи МРТ был установлен диагноз лейкемии.
1. Общая характеристика:
• Этиология:
о Развивается из примитивных стволовых клеток первично, либо из материнских предлейкемических клеток
• Генетика:
о Пациенты с трисомией 21 и хромосомными транслокациями в наибольшей степени подвержены риску развития ОЛЛ
о У 90% пациентов с ХМЛ имеются хромосомные нарушения:
— Филадельфийская хромосома, образующаяся вследствие транслокации между 9 и 22 хромосомами
• Сопутствующие изменения:
о Внешние факторы тесно связанные с лейкемией:
— Алкилирующие препараты; ионизирующее облучение; химические вещества (бензол)
о Предшествующие заболевания крови:
— Апластическая анемия
— Хронические миелопролиферативные заболевания
2. Микроскопия:
• Диффузная инфильтрация костного мозга низко дифференцированными властными клетками
• ОЛЛ: инфильтрация мелкими голубыми клетками
• ОМЛ: диагностика по тельцам Ауэра
• ХЛЛ: зрелые лимфоциты, 55% атипичных клеток
• ХМЛ: лейкоцитоз, повышение количества базофилов, эозинофилов, нейтрофилов
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Локализованная или диффузная боль в костях
о Параартикулярные артралгии (75%)
• Другие признаки/симптомы:
о Лихорадка, повышенная СОЭ:
— Может ошибочно расцениваться, как острая ревматическая лихорадка, ревматоидный артрит, остеомиелит
о Гепатоспленомегалия, лимфаденопатия
о Выпот в суставах
о Точечные кровоизлияния, кровоизлияния в сетчатку
о Анемия, частые инфекции
2. Демография:
• Возраст:
о ОЛЛ: пик заболеваемости 2-10 лет (наиболее часто встречающаяся лейкемия у детей)
о ОМЛ: пик заболеваемости >65 лет (однако составляет 15-20% лейкемии у детей)
о ХМЛ: пик заболеваемости >40 лет (редко у детей)
о ХЛЛ: 50-70 лет
• Пол:
о М>Ж(2:1)
• Эпидемиология:
о Наиболее часто встречающийся злокачественный процесс у детей:
— ОЛЛ: 75%, ОМЛ: 15-20%, ХМЛ: 5%
о 20-я причина смерти от рака во всех возрастных группах
4. Лечение:
• Химиотерапия: индукционная, консолидирующая, поддерживающая
• Лучевая терапия
• Пересадка костного мозга
е) Диагностическая памятка. Следует учесть:
• Обращайте внимание на признаки диффузной остеопении:
о При их наличии у людей молодого возраста (особенно мужчин) или детей ищите первопричину:
— Если у пациента отсутствует исходная причина остеопороза (стероиды, алкоголизм, почечная остеодистрофия и т. д.) следует предполагать наличие инфильтративного процесса
ж) Список использованной литературы:
1. Fiz F et al: Adult advanced chronic lymphocytic leukemia: computational analysis of whole-body CT documents a bone structure alteration. Radiology. 271 (3):805-13, 2014
Редактор: Искандер Милевски. Дата публикации: 28.4.2021
Некроз коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Остеонекроз коленного сустава – это поражение костной ткани в результате нарушения кровоснабжения, приводящее к гибели костных клеток.
Рассказывает специалист ЦМРТ
Дата публикации: 09 Июля 2021 года
Дата проверки: 19 Июля 2021 года
Содержание статьи
Причины остеонекроза
Первичный идиопатический асептический некроз коленного сустава, причины которого остаются невыясненными.
Вторичный остеоартроз, в развитии которого играют роль следующие факторы:
Симптомы
Стадии развития
По рентгенологическим признакам различают 5 стадий развития асептического некроза коленного сустава:
Как диагностировать
Для дифференциальной диагностики с другими патологиями опорно-двигательного аппарата делается общий и биохимический анализ крови.
Метод рентгенодиагностики на начальных стадиях некроза костей колена метод малоинформативен. Изменения на рентгенограммах: увеличение плотности костной ткани, микропереломы, сужение суставной щели появляются только на последних стадиях асептического некроза.
МРТ при асептическом некрозе коленного сустава выявляет дезорганизацию структуры, плотности костного вещества, минимальные очаги некроза еще при отсутствии клинической симптоматики.
Сцинтиграфия рекомендуется для дифференциальной диагностики некроза коленного сустава 3 степени с онкологией.
К какому врачу обратиться
Диагностикой и лечением заболеваний опорно-двигательного аппарата, в том числе и асептического некроза коленного сустава, занимается врач-ортопед.
Клеточные технологии
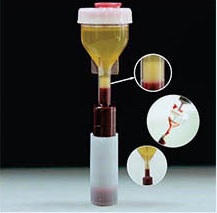
Регенеративные технологии можно рассматривать как основной механизм локального восстановления поврежденных тканей.
Использование данного метода в медицине началось в 1950-е года, активное использование в травматологии и ортопедии в 1990-е. Однако пик популярности можно сказать, что мы переживаем в настоящее время.
Почему именно тромбоциты? Именно в этих чудесных клетках содержится огромное количество различных «факторов роста», ионов Ca и K, цитокинов, факторов свертывания, антибактериальных и фунгицидных белков. При локальном введении PRP в зону повреждения происходит взаимодействие этих биологически активных веществ и запускается каскад регенеративных реакций.
Применение PRP в травматологии и ортопедии:
Эффект PRP:
В процессе лечения остеоартроза особенно важны противовоспалительные, хондропротективные и лубрикативные эффекты PRP.
Методика получения PRP.

Курс лечения может варьировать в зависимости от заболевания и в среднем составляет 3-5 инъекций с интервалом между ними 7-14 дней.
После инъекции.
Места забора крови и инъекции заклеиваются стерильными салфетками. Введение в сустав практически безболезненное и не требует анестезии. При введении PRP в мягкие ткани желательно использование локальной криотерапии (или льда) и влажно-высыхающих спиртовых компрессов. Применение нестероидных противовоспалительных средств нежелательно, т.к. они снижают эффективность обогащенной тромбоцитами плазмы.
Обязательно сохранение покоя для конечности и отсутствие нагрузок.
Дополнительно для усиления действия PRP могут применяться различные физиотерапевтические методы.
Преимущества PRP:
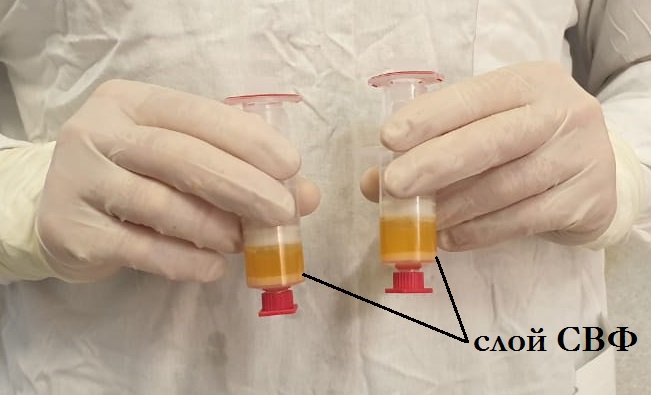
SVF (Stromal Vascular Fraction) или стромально-васкулярная фракция (СВФ) – это клетки, полученные из собственной (аутологичной) жировой ткани. СВФ содержит большое количество регенеративных клеток, которые обладают аналогичными свойствами со стволовыми клетками костного мозга. Однако именно жировая ткань стала наиболее удобным и богатым источником клеточного материала для применения в медицинской практике. Основное применение СВФ – внутрисуставное введение для торможения процессов остеоартроза.
Можно сказать, что СВФ-терапия является продолжением развития регенеративных технологий после PRP. Именно на двойной эффект стоит рассчитывать, т.к. оба метода (SVF+PRP – два-в-одном) сочетаются в процессе применения данной методики.
Эффекты SVF:
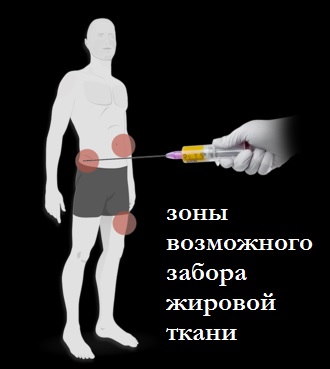
Процедура проводится под местной анестезией, но в условиях операционной!
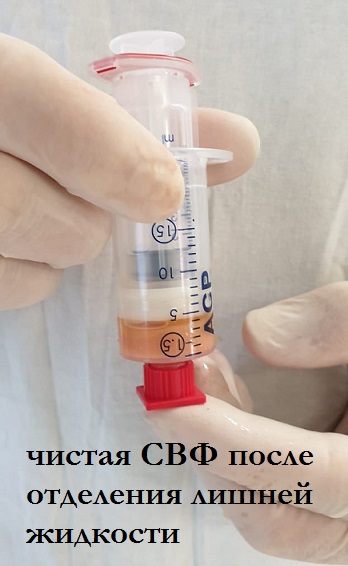
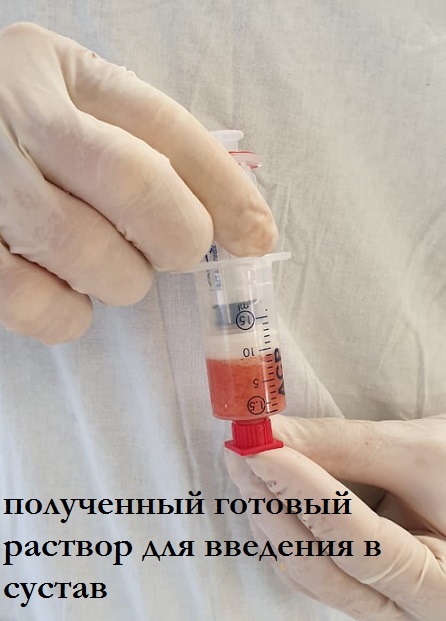
Первоначально в подкожно-жировую клетчатку через 3мм прокол кожи вводится раствор Кляйна, необходимый для анестезии и облегчения забора жировой ткани. Через 15 минут после введения с помощью специальной канюли забирается около 50 мл жировой ткани. Путем двойного центрифугирования и фильтрации в специализированных шприцах получается около 5 мл стромально-васкулярной фракции. Полученную СВФ смешивают с заранее приготовленной обогащенной тромбоцитами плазмы из крови пациента. Готовый раствор вводится в пораженный сустав. Место забора жировой ткани и область инъекции заклеиваются стерильными повязками. Вся процедура выполняется в течение 45-60минут.
После процедуры.
Сразу после процедуры желательно сохранить постельный режим в течение около 1часа. На область забора жировой ткани и зону инъекции желательно положить лед для уменьшения отека и снижения болевого синдрома. Объем движений сустава не ограничивается, но осевую нагрузку стоит уменьшить на 1-2 дня.
Желаемый эффект зависит от степени прогрессирования заболевания, локализации процесса, индивидуальных особенностей пациента и других факторов и может начать проявляться с первых дней после процедуры с постепенным усилением эффектов.
Стволовые клетки можно найти во многих тканях по всему телу, но один из самых богатых источников находится в костном мозге. К счастью, костный мозг может быть взят из нескольких костей в нашем теле и относительно легко доступен. Процедура выполняется в условиях операционной под внутривенным наркозом. Дополнительно производится местная анестезия зон введения иглы. Костный мозг забирается через маленькую пункционную иглу из задней части подвздошного гребня или передней поверхности большеберцовой кости. Далее помещаться в специальный блок обработки, который сконцентрирует стволовые клетки организма, тромбоциты и факторы роста. Концентрат будет собран в стерильный шприц и введен в целевую область тела, которая подвергается лечению.
BMAC может быть рекомендован, как правило, пациентам, которые потерпели неудачу при других консервативных методах лечения, включая физиотерапию, лекарственную терапию и другие инъекции. Это также хороший вариант для тех, кто не является кандидатом на операцию или предпочитает избегать плановой операции.
Показаниями можно считать:
После процедуры.
Пациенты могут испытывать болезненные ощущения в месте забора и в месте лечения в течение нескольких дней после процедуры. У большинства пациентов улучшение наступает примерно через 1-2 месяца после завершения лечения. Как правило, сообщается об увеличении стабильности и прочности поврежденной ткани вместе со снижением боли. Время восстановления и результат будут зависеть от структуры лечения и от степени хронизации заболевания.
Риск терапии стволовыми клетками крайне низок, но, как и при любой процедуре, возможны риски и осложнения. Хотя очень маловероятно, но любая инъекция потенциально может вызвать кровотечение, усиление боли, инфекцию или повреждение нерва. Поскольку терапия проводится своими собственными клетками, нет риска отторжения клеток тканями. Все методы лечения стволовыми клетками проводятся под рентгенологическим и ультразвуковым контролем скелетно-мышечной системы, что позволяет выполнять точные инъекции в поврежденную ткань.
Очень действенный и эффективный метод, который реально помог мне при разрыве связок. После введения стволовых клеток зажило всё очень быстро, буквально в течение месяца. Правда делать такую процедуру должен исключительно опытный специалист, чтобы не дай бог нерв не повредить.
23.03.2020г. дмитрий ворон
Здравствуйте! Следует вывод из этой информации в статье, что прямо масса положительных качеств даёт эта процедура. Нужно обращаться за помощью к специалисту, который сможет сделать эту процедуру. Лично моё мнение, стоит её проводить, ведь это же работает. Советую вам!
29.12.2020г. Светлана Крюкова
Такую процедуру перенесла сестра два месяца назад, при повреждение суставного хряща. Лечение прошло успешно, без осложнений. Правда в первые дни жаловалась на ноющие боли, но терпимые. Восстановление идет успешно. Общаемся с людьми которые перенесли ту же процедуру, самые положительные отзывы у всех. Метод работает!
Мне кажется идя на эту процедуру главное доверять врачу и не бояться. Не нужно накручивать себя. Тогда всё пройдёт как надо. Также важно не затягивать с лечением, чтобы не случилось необратимых процессов или каких-то других неприятностей.
Комментариев 5, Страницы 1
ООО «СПОРТМЕДКОНСАЛТ»
Тамазян
Вартан Олегович
травматолог-ортопед
Дизайн и создание сайта
дизайн-студия Website-it
Болезнь Кенига: чем страшна и как ее вовремя выявить?
Омертвение хрящевой ткани внутри коленного сустава – сложная патология, приводящая к весьма серьезным последствиям. Развитие некроза полости костных сочленений называется болезнью Кенига и требует безотлагательного лечения.
Этиология рассматриваемого недуга предполагает постепенное разрушение и отслоение хрящевой ткани от кости сустава, что создает трудности свободного движения, вызывая воспаление, ограничение подвижности и сильные болевые ощущения. Все это сильно снижает качество жизни человека и требует квалифицированной медицинской помощи.
Краткое определение
Прежде чем понять каковы предпосылки и симптомы рассматриваемой патологии, следует прежде всего понять, хотя бы в общих чертах, что собой представляет это заболевание.
Болезнь Кёнига – это ничто иное рассекающий остеохондрит колена. Заболевание имеет достаточно обширную клиническую картину и относится к категории патологий очагового, идиопатического типа.
По мере прогрессирования патологического состояния, у пациента поражаются субхондральные костные ткани, что приводит не просто к потере стабильности хряща, а еще и к его постепенному разрушению, влекущему за собой некроз и патологическое изменение кости.
Невозможность своевременной диагностики, отсутствие лечение и пренебрежение профилактикой и терапией может спровоцировать преждевременное развитие остеоартрита различной стадии.
Болезни Кенига подвержен любой человек на планете, вне зависимости от возраста и пола. В подавляющем большинстве диагностированных случаев, патология развивается в молодом, подростковом возрасте. Несмотря на обширную группу риска, стоит отметить, что статистика показывает, что диагностирование приходится на 21 случай из 100 000.
Различия рассекающего остеохондрита и болезни Кёнига
Несмотря на то, что рассматриваемое заболевание может иметь два популярных и при этом повсеместно используемых названия, между этими понятиями есть существенная разница.
Безусловно, оба дегенеративно-дистрофических процесса относятся к нарушениям целостности опорно-двигательного аппарата, вот только важным является одно отличие: остеохондрит может быть локализован в сочленениях различного типа, а вот болезнь Кенига – исключительно в коленном.
Патогенез
Несмотря на то, что диагностированные случаи встречаются в современной медицинской практике, патогенез рассекающего остеохондрита остается изученным не до конца.
На сегодняшний день существует большое количество предположений, каждое из которых дает возможность для формирования более-менее полноценной картины. Так, выделяют несколько теорий. Попробуем рассмотреть несколько из них.
Воспалительные процессы
Большое количество специалистов всего мира склоняются к тому, что патогенез рассматриваемого заболевания кроется именно в воспалительных процессах, что подтверждается несколькими гистологическими образцами. Так, одним из авторов было описано 24 подобных случая, в то время, как другой отметил 42 случая за 12 месяцев.
Стоит отметить, что было проведено достаточно большое количество гистологических анализов, которые при наличии симптоматики вовсе не показали наличие изменений воспалительного характера.
Теория о происхождении патологии из воспаления не имеет научно-литературного подкрепления.
Травматизм
Двумя другими американскими учеными было отмечено 14 случаев патологии при которой имело место предположение о том, что прогрессирование ухудшения состояния тканей может быть вызвано травмами (как острыми, так и хроническими).
Рассматривая эту теорию, можно проследить достаточно очевидную связь: патологические процессы зарождаются в наиболее уязвимом месте сустава, повреждения которого крайне сложно диагностировать. С течением времени костные ткани разрушаются, что вызывает некроз и отделение костно-хрящевого фрагмента.
Систематические микротравмы
Говоря о травмах не следует игнорировать такую ситуацию, как микротравмирование. Несмотря на кажущуюся незначительность, повторяющиеся повреждения целостности тканей (например, незначительные удары конечностью), вполне могут повлечь за собой весьма серьезные последствия.
Наследственная предрасположенность
Огромное количество научных трудов посвящено вопросу изучения генетических факторов.
Несмотря на большое количество проведенных исследований, а также бесконечно актуальные рассуждения медицинских работников всего мира, о влиянии генетического фактора, точного подтверждения о существовании связи между формированием остеохондрита рассекающего типа и наследственностью – нет.
Ишемия (снижение сосудистого питания)
Как известно, недостаток кровообращения может привести к крайне негативным, порой даже, необратимым последствиям. Так, в связи с результатами многочисленных исследований, изучением диагностированных случаев и учета ряда прочих факторов, было замечено значительно сокращение количества сосудов.
Рассматривая этот вопрос теоретически, можно прийти к выводу, что нарушение кровообращения может быть вызвано различными факторами, например, травмой различного типа или аномалиями сердечно-сосудистой системы.
Что относят к наиболее вероятным причинам болезни Кенига?
Патологическое поражение костно-хрящевых тканей рассматриваемого типа наиболее часто локализуется в колене. Несмотря на системность патологии и относительно тщательное изучение вопросов ее развития, с точностью определить однозначные причины ее возникновения – практически невозможно. В связи с этим, принято считать, что болезнь Кенига – это заболевание криптогенного характера (с неизвестным происхождением).
К числу наиболее вероятных причин принято относить:
систематический травматизм различных сегментов опорно-двигательного аппарата;
наличие сопутствующих дегенеративно-дистрофических заболеваний различного типа;
заболевания сердечно-сосудистой системы;
врожденные аномалии скелета, а именно – костно-хрящевой ткани;
повышенные нагрузки, специфика трудовой деятельности.
Общая симптоматическая картина
Любой неприятный симптом, который человек может заметить у себя – должен быть сигналом обращения за профессиональной медицинской помощью. В особенности, если речь идет об опорно-двигательном аппарате.
Симптоматика недуга достаточно обширна, что обусловлено невозможностью установления истиной причины ее появления. Так, к числу общих симптомов заболевания принято относить:
появление дискомфорта в области колена;
боли различной интенсивности, преимущественно ноющего характера в колене;
усиление неприятных ощущений, дискомфорта во время движения;
приступы болевого синдрома без веских причин;
локальная отечность, покраснение тканей;
затруднения в выполнении привычных движений, сокращение амплитуды подвижности нижней конечности, появление хруста;
суставные воспаления различной этиологии;
визуально заметные и ощутимые для человека изменения походки, появление хромоты;
Стадии болезни Кенига
Течение рассекающего остеохондрита имеет преимущественно постепенный, размеренный характер. Изучив особенности развития заболевания, а также познакомившись с его симптоматической картиной, можно выделить 4 стадии поражения:
I стадия – человек начинает испытывать незначительный дискомфорт и легкие болевые ощущения, локализующиеся в месте поражения (в основном, в коленных суставах). На этом этапе хрящевая ткань еще не деформирована, однако, процесс поражения костного мозга уже запущен.
II стадия – образуется все больше участков с некрозом (отмершими тканями), что вызывает усиление симптоматической картины. Прогресс заболевания становится отчетливо заметен при рентгенологическом исследовании. Со временем, у пациента формируется синовит (воспаление синовиальной оболочки) и начинается разрушение гиалинового хряща.
III стадия – отмерший участок ткани отделяется от поверхности кости, что провоцирует усиление симптоматической картины и вызывает ограничение подвижности пациента, обусловленное сильной болью.
IV стадия – пораженные ткани обосабливаются и формируют тело прямо в синовиальной сумке, что вызывает серьезный воспалительный процесс и значительно снижает качество жизни больного.
Разновидности болезни Кенига
На сегодняшний день не существует как-таковой классификации рассекающего остеохондрита. Однако, при этом, принято условно подразделять диагностированную патологию на несколько видов, в зависимости от:
возраста пациента (юновиальный (8-12 лет)/старческий тип (40-50 лет));
место локализации патологии (колено);
В зависимости от интенсивности проявляемой симптоматики, собранного анамнеза, а также прочих особенностей, определяется индивидуальный план лечения, который начинается прежде всего с точной диагностики.
Комплекс диагностических мероприятий
При появлении симптомов суставных патологий, прежде всего необходимо обратиться к терапевту за направлением к узкопрофильным специалистам или же направиться напрямую к врачу-ортопеду или травматологу.
В целях постановки максимально точного диагноза и выявления наиболее вероятной причины возникновения заболевания, применяется комплексный подход, предполагающий тщательное обследование пациента с применением таких методов обследования, как:
рентгенография – дает возможность сформировать актуальную информацию о состоянии, степени сохранности структуры тканей, а также определить точную локацию некротических процессов (преимущественно на III-IV стадии);
КТ (компьютерная томография) – создает оптимальные условия для оценки состояния и области поражения мягких тканей внутренней полости сочленения;
УЗИ (ультразвуковое исследование) или МРТ (магнитно-резонансная терапия) – наиболее эффективные методы, позволяющие выявить наличие проблемы еще на начальных этапах ее развития, предоставляя детальный анализ тканей;
артроскопия – малоинвазивное оперативное вмешательство диагностического характера, позволяющая с помощью микропрокола изучить состояние хряща;
лабораторное исследование – анализ крови пациента позволяет сформировать представление об уровне его здоровья, а также помогает выявить степени ревматоидного фактора.
Лечение болезни Кёнига
В связи с особенностями протекания клинической картины заболевания, лечение болезни Кенига преимущественно радикальное, что предполагает иссечение поврежденных тканей хирургическим путем. Однако, подход специалистов является комплексным, что предполагает сочетание радикальных и консервативных методик.
Разновидности хирургической операции
Несмотря на радикальность основного метода лечения, его применение является наилучшим решением, позволяющим избавить пациента от насущной проблемы.
Лечение болезни Кёнига хирургическим методом реализуется с применением артротомии – вскрытия суставной полости в целях устранения некротизированных фрагментов пораженных тканей. При этом, классическая методика имеет более щадящую вариацию – проведение оперативного вмешательства с применением эндоскопических методов с минимальным количеством повреждений (три небольших разреза/прокола).
Медикаментозная терапия
Назначение препаратов при лечении болезни Кёнига является одним из ключевых этапов и вторым по значимости, ведь именно от приема лекарственных препаратов во многом зависит успешность оперативного вмешательства и сроки реабилитации пациента.
Медикаментозная терапия предполагает применение таких препаратов, как:
анальгетики и спазмолитики;
нестероидные противовоспалительные средства (НПВС);
В связи с тем, что по мере прогрессирования патологии отмирает часть хрящевой ткани, особое внимание уделяется такой группе препаратов, как хондропротекторы. Благодаря курсу приема хондропротекторов, ускоряется регенеративный, что обеспечивает положительную динамику процесса заживления и стимулирует улучшение качества жизни пациента.
Одним из наиболее востребованных и эффективных препаратов группы «хондропротекторы» принято считать «Артракам».
Современные методы физиотерапии применяются преимущественно на начальных стадиях патологии, при необходимости активизации обменных процессов путем улучшения кровообращения пораженного сустава, а также в период реабилитации.
Среди широкого применяемых физиотерапевтических методик при лечении болезни Кенинга, стоит обратить внимание на такие, как электрофорез, ударно-волновая терапия, а также магнитная терапия и пр.
Физиотерапевтическое лечение допускается исключительно после качественной консультации лечащего врача, который берет во внимание не только общее состояние пациента, но также и динамики развития недуга, особенности его течения и другие факторы.
Чем грозит отсутствие лечения?
Вне зависимости от того, почему пациент не начал своевременное лечение патологически опасного суставного заболевания, его неизбежный прогресс и активное развитие рано или поздно приведут к необратимым последствиям.
Думаете, что легкий дискомфорт в коленном суставе «пройдет как-нибудь сам» или «просто стечение обстоятельств»? Как бы не так. Запущенные стадии приводя к тому, что некротизированный (отмерший) фрагмент отделяется в полость сустава, что приводит к ограничению его подвижности и интенсивному развитию воспалительной симптоматики. Блокада, вызванная локализацией подобного рода фрагментов, провоцирует появление деформирующего артроза.
Как защититься от болезни Кенига?
От развития патологий опорно-двигательного аппарата, в частности, заболеваний по типу болезни Кенига, не застрахован ни один человек на планете. В связи с этим, при желании обезопасить себя и снизить риски появления суставных патологий, нужно начинать действовать как можно раньше.
К большому сожалению, особых, специальных профилактических мер от болезней коленей – нет. Однако, большое количество исследований и имеющиеся знания об этиологии патологических процессов, позволяют сформировать общее представление о профилактике недугов опорно-двигательного аппарата.
Минимизировать вероятность развития патологии колена можно, если соблюдать следующие рекомендации:
Вне зависимости от возраста, увлечений, места проживания и прочих особенностей – вести максимально здоровый образ жизни (правильно питаться, больше двигаться и пр.).
Отказаться от пагубных привычек в пользу формирования новых, например, выполнения ежедневной утренней зарядки.
Следить за рациональностью нагрузки на нижние конечности и дозировать нагрузку на колени.
Не забывать о важности сохранности работы сердечно-сосудистой системы и систематически проводить профилактические осмотры.
При первых симптомах болезни Кенига коленного сустава – обращаться за квалифицированной медицинской помощью.
Даже самый слабый дискомфорт в коленном суставе – повод прислушаться к собственному самочувствию и обратиться к врачу за консультацией.
Помните, что практически любое известное медицине заболевание лучше всего поддается лечению именно на начальных этапах.