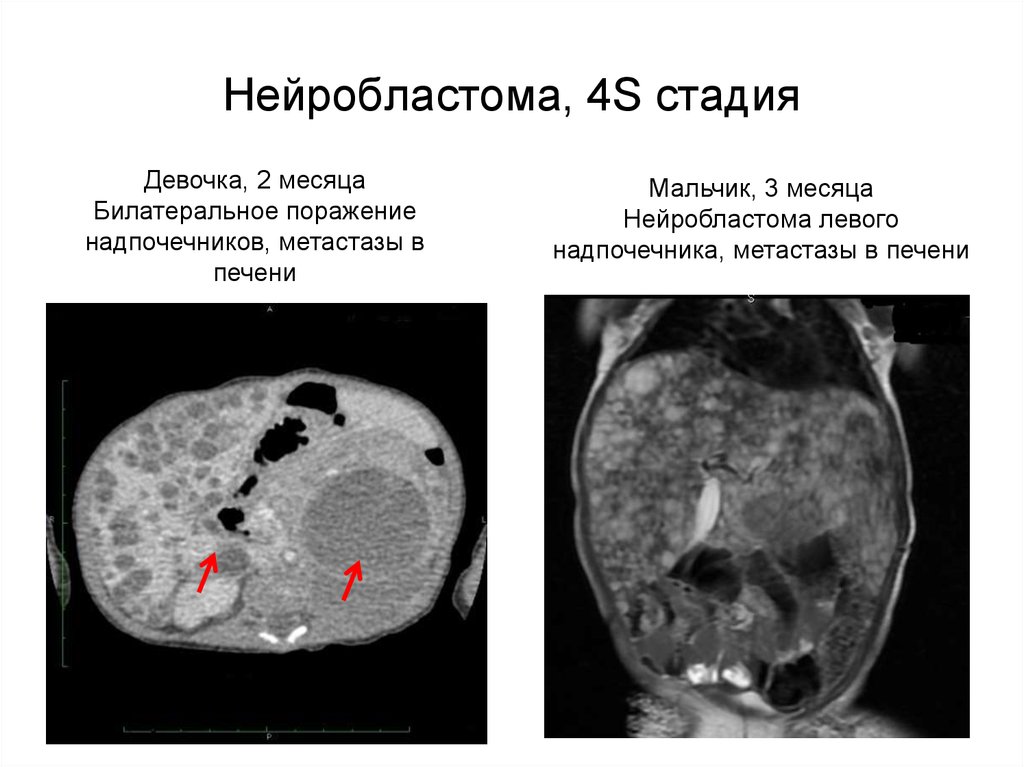
нейробластома что это такое симптомы
Нейробластома: причины, симптомы и лечение и диагностика нейробластом
Это злокачественная опухоль, формирующаяся из эмбриональных нейробластов симпатической нервной системы. Она занимает 14 % среди всех раковых заболеваний у детей, в 90 % случаев выявляется в возрасте до 5 лет. Опухоль может быть и врожденной, часто встречается на фоне пороков развития. У взрослых нейробластомы за редким исключением не развиваются.
В качестве основной причины возникновения опухоли считаются приобретенные мутации, появляющиеся под влиянием неблагоприятных факторов. Присутствует корреляция между наличием нейробластомы и аномалиями развития, врожденными патологиями иммунитета.
Опухоль имеет наследственную природу в 1-2 % случаев, наследуется по аутосомно-доминантному типу. В случае семейной формы рака типично раннее начало болезни (обычно 8 месяцев).
При нейробластоме присутствует такой патогномоничный генетический дефект, как потеря участка короткого плеча первой хромосомы. У 30 % больных в клетках опухоли обнаруживаются амплификация или экспрессия N-myc онкогена.
Классификация нейробластомы
Выделяют такие стадии развития опухоли:
I: одиночный узел до 5 см величиной, метастазов нет.
II: одиночное образование 5-10 см, отсутствуют признаки поражения лимфоузлов и отдаленных органов.
III: опухоль до 10 см с вовлечением в онкологический процесс региональных лимфоузлов, но без поражения отдаленных органов.
IV A: образование любого размера с отдаленными метастазами.
IV B: множественные опухоли с синхронным ростом. Невозможно установить наличие метастазов.
Симптомы нейробластомы
Клиническая картина зависит от локализации опухоли, наличия метастазов, количества продуцируемых образованием вазоактивных веществ. Чаще всего нейробластомы встречаются в надпочечниках, могут обнаруживаться в забрюшинном пространстве, средостении, в области таза и в районе шеи.
Основными признаками заболевания считаются:
Метастазирование может сопровождаться быстрым увеличением печени в размерах, образованием на коже грубых узлов, болями в костях, увеличением лимфатических узлов, анемией, кровоизлияниями.
Диагностика нейробластомы
Исследование включает в себя гистологический анализ опухоли и метастазов. Диагноз ставят с учетом вовлечения в онкологический процесс костного мозга, на основе данных о повышенном уровне катехоламинов или их производных.
Диагностика нейробластомы также включает в себя:
Терапия нейробластомы
Противоопухолевое лечение предусматривает:
На I-II стадии проводят операцию, которой предшествует химиотерапия. На III стадии опухоль, как правило, неоперабельна, что делает химиотерапию обязательной. На IV стадии показана высокодозовая химиотерапия, операция и пересадка костного мозга.
Обычно нейробластому обнаруживают на IV стадии, при которой 5-летняя выживаемость больных составляет 20 %. Наиболее благоприятен прогноз у детей раннего возраста в отсутствии метастазов в костях. В целом выживаемость составляет около 50 %.
Оценить риск развития нейробластомы и подобрать оптимальную противоопухолевую терапию позволяют молекулярно-генетические тесты. Их можно пройти в медико-генетическом центре «Геномед».
Нейробластома
Супик Жанна Сергеевна
Все врачи
Нейробластома составляет 7-10% от всех злокачественных новообразований детского возраста и достигает 50% среди детей первого года жизни.
Нейробластома – единственная опухоль детского возраста, в отдельных случаях имеющая способность к спонтанной регрессии опухоли и к созреванию в доброкачественную опухоль (ганглионеврома).
Термином «нейробластома» принято обозначать опухоли, происходящие из клеток симпатического ганглия (нейробластомы, ганглионейробластомы и ганглионевромы). Нейробластома составляет 7-10% от всех злокачественных новообразований детского возраста и достигает 50% среди детей первого года жизни.
Наиболее частой локализацией нейробластомы являются надпочечники (40%), далее забрюшинное пространство (25%), средостение (15%), шея (5%) и малый таз (5%). Метастатические очаги могут определяться в костях, костном мозге, лимфатических узлах, печени, коже, орбите, реже – в головном мозге и легких.
Нейробластома – единственная опухоль детского возраста, в отдельных случаях имеющая способность к спонтанной регрессии опухоли и к созреванию в доброкачественную опухоль (ганглионеврома).
Симптомы нейробластомы зависят от локализации первичной опухоли и наличия метастазов. Наиболее частыми симптомами являются:
-увеличение живота в размерах
-боль в животе, задержка стула
-периорбитальные тени, экхимозы вокруг глаз
-синдром Горнера (птоз, миоз, ангидроз)
-боли в спине, слабость в нижних или верхних конечностях (нижний/верхний парапарез/тетрапарез)
-лихорадка без очагов инфекции, снижение веса, анемия
-нарушение тазовых функций
Существует несколько паранеопластических синдромом, которые связаны с нейробластомой, и могут быть обусловлены как локализованной, так и метастатической формой болезни.
1. Опсоклонус-миоклонус синдром – встречается в 3% всех нейробластом и характеризуется быстрыми, хаотическими движениями глазных яблок, ритмическими подергиваниями мышц туловища и конечностей и/или атаксией. В случае развития схожей симптоматики, обязательным является обследование на нейробластому
2. Секреция VIP (вазоактивный интестинальный полипептид) – синдром характеризуется длительной диареей и гипокалиемией
В случае подозрения на нейробластому, необходимо выполнить анализ мочи на уровень катехоламинов (ванилилминдальная и гомованилиновая кислота).
Биопсия с последующим гистологическим и иммуногистохимическим исследованием необходима для постановки диагноза, а также FISH исследование для выявления амплификации гена N-MYC и ряда других неблагоприятных молекулярно-генетических маркеров.
Помимо УЗИ, КТ и МРТ, необходимо выполнение специфического для нейробластомы исследования – MIBG-сцинтиграфия, для определения метастатического поражения костной системы.
Также для определения поражения костного мозга, проводится пункционная биопсия костного мозга из 4 точек с последующим цитологическим исследованием аспирата.
Течение нейробластом может значительно отличаться – от созревания злокачественной недифференцированной нейробластомы в доброкачественную, до генерализованного метастатического опухолевого процесса, рефрактерного ко всем видам терапии.
1. Возраст и стадия заболевания – чем младше ребенок на момент постановки диагноза и чем меньше распространенность опухолевого процесса, тем более оптимистичными могут быть прогнозы. Дети до 12 месяцев жизни имеют лучший прогноз, даже при выявлении IVs стадии (локализованная опухоль с метастатическим поражением кожи, печени, и/или костного мозга). Исключением являются дети с IVs стадией в возрасте до 2 месяцев.
3. Молекулярно-генетические факторы – к неблагоприятным прогностическим факторам, значительно ухудшающими прогноз, относится амплификация гена N-MYC, делеция 1p, увеличение числа копий или потеря короткого/длинного плеча хромосомы.
Стандартом терапии нейробластомы низкой группы риска является только оперативное лечение, в дальнейшем – динамическое наблюдение.
В терапии нейробластом средней группы риска используют химиотерапию, а также оперативный этап в случае резектабельности опухоли.
Лечение нейробластом высокой группы риска все еще является трудной задачей в детской онкологии. Учитывая большую вероятность рефрактерного течения заболевания, быстрый рост и метастазирование нейробластом данной группы, используются мультимодальные агрессивные методы лечения, включающие в себя интенсивные курсы химиотерапии, вплоть до тандемной аутологичной трансплантации стволовых клеток, хирургическое лечение, лучевую терапию, MIBG – терапию. Также в случае ALK-позитивных нейробластом (около 10-15%), стандартом терапии также считается применение ALK-ингибиторов (кризотиниб). В качестве поддерживающей терапии назначается терапия моноклональными антителами (например, динутуксимаб).
Среди всех нейробластом высокой группы риска, около 20% опухолей не отвечают на стандартную линию терапию, таким образом, представляя собой рефрактерную форму болезни. Примерно в 40% случаев нейробластом группы высокого риска, получивших стандартные схемы лечения, развивается рецидив. В таких ситуациях отсутствуют единые международные протоколы. Предлагается химиотерапия второй линии и/или иммунотерапия, а также таргетная терапия. Подбор терапии проводится индивидуализированно, с учетом особенностей ребенка и молекулярно-генетических характеристик опухоли.
Нейробластома
Не все опухоли нервной системы относятся к злокачественным.
Ганглионейробластома является смешанной опухолью и содержит как злокачественные, так и доброкачественные участки. Незрелые (злокачественные) клетки этой опухоли могут расти и метастазировать.
Ганглионевромы обычно удаляют хирургическим путем и затем тщательно изучаются под микроскопом для выяснения нет ли там участков ганглионейробластомы. В случае установления диагноза ганглионевромы дополнительное лечение не требуется. Напротив, ганглионейробластомы лечат так же, как и нейробластомы.
Нейробластома является необычной опухолью по многим причинам. Эта опухоль выделяет гормон, приводящий к необычным изменениям в организме, например, вращательным движениям глазных яблок, спастическим подергиваниям мышц, наличию постоянного жидкого стула.
Указанные изменения носят название паранеопластических синдромов.
Как часто встречаются нейробластомы?
Нейробластома является самой частой опухолью у младенцев и занимает четвертое место по частоте среди всех злокачественных опухолей у детей более старшего возраста после острых лейкозов, опухолей центральной нервной системы и злокачественных лимфом.
Ежегодно нейробластомой в России заболевают 6-8 детей на 1 млн. детского населения до 15 лет (средний возраст- 2 года).
Каждый год в США диагностируется приблизительно 650 новых случаев нейробластомы и эта цифра держится стабильно в течение многих лет. У мальчиков нейробластома возникает несколько чаще, чем у девочек. На каждые 6 случаев опухолей у мальчиков приходится 5 случаев у девочек.
Средний возраст больных на момент диагностики составляет 17 месяцев. Одна треть случаев диагностируется у детей до 1 года. Почти 90% нейробластом выявляется до 5-летнего возраста. Лишь 2% опухолей обнаруживается в возрасте после 10 лет и у взрослых больных. В редких случаях нейробластому можно выявить с помощью ультразвукового исследования еще до рождения ребенка.
В 7 из 10 случаев нейробластома на момент диагностики уже имеет метастазы.
Факторы риска при нейробластоме
Факторы, связанные с образом жизни, являются основными при раке у взрослых. В качестве примеров можно привести нездоровую диету (малое потребление фруктов и овощей), малоподвижность, курение и употребление алкоголя. Факторы риска, связанные с образом жизни детей, не влияют на возникновение злокачественных опухолей.
Вероятность возникновения нейробластомы по всему миру почти одинаковая. Это дает возможность предположить, что факторы окружающей среды, например, ее загрязнение, не являются причиной развития этой опухоли.
Единственным известным фактором риска при нейробластоме является наследственность. Полагают, что некоторые люди очень редко могут наследовать риск развития нейробластомы. Только в 1-2% случаев диагностируется семейная форма нейробластомы, т.е. возникновение опухоли у ребенка, в семье которого имелись случаи этого заболевания.
Средний возраст больных на момент диагностики семейных случаев нейробластомы составляет 9 месяцев. Это меньше возраста больных со спорадическими (не наследуемыми) случаями опухоли. Кроме того, у детей с семейной нейробластомой возможно возникновение двух и более аналогичных опухолей в различных органах, например, в обоих надпочечниках.
Важно различать нейробластомы, развивающиеся одновременно в различных органах, от метастатической нейробластомы, когда опухоль возникает в одном органе и затем распространяется по организму. Если нейробластома возникла в нескольких местах, то можно предположить семейную форму заболевания. Метастазы нейробластомы могут возникать как при семейных, так и спорадических случаях опухоли.
Каковы причины возникновения нейробластомы?
Точные причины возникновения нейробластомы не ясны. Однако известны различия между клетками нейробластомы и нормальными нейробластами. Выяснены различия между нейробластомами, которые отвечают на лечение и которые не поддаются терапии и имеют плохой прогноз (исход) заболевания. Эта информация важна при выработке подходов к лечению.
Многие исследователи полагают, что нейробластома возникает в том случае, когда нормальные эмбриональные нейробласты не созревают в нервные клетки или клетки коры надпочечников. Вместо этого, они продолжают расти и делиться.
Нейробласты могут полностью не созреть к моменту рождения ребенка. В действительности, показано, что небольшие скопления нейробластов часто выявляются у младенцев до 3-месячного возраста. Большинство таких клеток в итоге созревают в нервные клетки и не образуют нейробластому. Иногда нейробласты, остающиеся у младенцев, продолжают расти и образуют опухоль, которая может даже метастазировать в различные органы. Однако многие такие опухоли, в конце концов, созревают или исчезают.
По мере роста ребенка вероятность созревания таких клеток уменьшается, а вероятность формирования нейробластомы увеличивается. При достижении нейробластомой больших размеров и появлении симптомов созревание клеток прекращается, они продолжают расти и распространяться, если не проводится лечение.
У некоторых онкологических больных имеются мутации (изменения) ДНК, которые они унаследовали от одного из родителей, что повышает риск развития опухоли. Некоторые полагают, что некоторые семейные случаи нейробластом возникли в результате наследуемых мутаций гена, угнетающего опухолевый рост.
Большинство нейробластом не являются следствием наследуемых мутаций ДНК. Они вызваны мутациями, приобретенными в ранний период жизни ребенка. Эти мутации присутствуют в опухолевых клетках родителя ребенка и не передаются детям. Причины, вызывающие изменения ДНК, приводящие к возникновению нейробластом, не известны.
Можно ли предотвратить развитие нейробластомы?
В настоящее время не существует рекомендаций по предотвращению развития нейробластомы, так как нет факторов риска, которые можно было бы избежать.
При наличии семейных случаев нейробластомы необходима консультация генетика для уточнения риска возникновения данной опухоли у ребенка.
Возможна ли ранняя диагностика нейробластомы?
Проведенные исследования показали, что скрининг (проведение обследования при отсутствии симптомов заболевания) у детей с целью ранней диагностики нейробластомы не имеет ценности.
С помощью скрининга (исследования мочи на выявление определенных веществ) в 6-месячном возрасте действительно удалось диагностировать больше случаев нейробластомы.
Однако эти опухоли относились к таким, которые или исчезали затем самостоятельно или же созревали и, возможно, никогда и не были бы диагностированы.
По той же причине считается, что такой скрининг не приведет к снижению смертности от нейробластомы.
Более того, современные методы скрининга не являются столь специфичными, как бы хотелось. Из двух детей с подозрением на нейробластому, по данным скрининга, лишь в одном случае действительно имелась опухоль. Эти ложные результаты приводили к неоправданному беспокойству родителей и операциям у детей при отсутствии нейробластомы.
В редких случаях нейробластому можно диагностировать до рождения с помощью ультразвукового исследования (УЗИ). Данный метод применяется для определения возраста плода, прогнозирования времени рождения ребенка и выявления некоторых врожденных дефектов. Совершенствование УЗИ и других методов может привести к более точной диагностике нейробластомы до рождения ребенка.
Как диагностируется нейроблстома?
Если у ребенка имеются признаки и симптомы, позволяющие предположить наличие нейробластомы, то потребуется дополнительное обследование, включая анализы крови и мочи, микроскопическое изучение ткани, а также использование методов изображения: компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), сканирования и пр.
Такое дополнительное обследование необходимо, так как многие симптомы нейробластомы могут быть вызваны другими опухолями и неопухолевыми заболеваниями.
ПРИЗНАКИ И СИМПТОМЫ НЕЙРОБЛАСТОМЫ.
Признаки и симптомы нейробластомы зависят от локализации первичной опухоли и степени распространения процесса в близлежащие или отдаленные органы и части тела.
Наиболее частым признаком нейробластомы является обнаружение опухоли в животе, что приводит к увеличению его размеров. Ребенок может жаловаться на чувство распирания живота, дискомфорт или боль, как результат наличия опухоли. Однако пальпация опухоли не вызывает болевых ощущений. Опухоль может располагаться и в других областях, например, на шее, распространяясь за глазное яблоко и вызывая его выпячивание.
Нейробластома часто поражает кости. При этом ребенок может жаловаться на боли в костях, хромать, отказываться ходить. В случае распространения опухоли в спинномозговой канал может возникнуть сдавление спинного мозга, что приводит к слабости, онемению и параличу нижних конечностей.
У каждого четвертого больного возможно повышение температуры.
Реже могут отмечаться:
Эти признаки и симптомы являются результатом выброса гормонов клетками нейробластомы.
Иногда у больных возникает отек нижних конечностей и мошонки за счет сдавления кровеносных и лимфатических сосудов в области малого таза. В ряде случаев растущая опухоль может привести к нарушению функции мочевого пузыря и толстой кишки. Давление нейробластомы на верхнюю полую вену, которая несет кровь от головы и шеи к сердцу, может вызвать отек лица или глотки. Эти явления, в свою очередь, могут привести к нарушению дыхания или глотания.
В результате сдавления нервов в грудной полости и на шее могут возникнуть такие симптомы, как опущение век и сужение зрачка. Сдавление нервов около позвоночника может привести к тому, что ребенок потеряет способность двигать руками или ногами.
Появление голубоватых или красноватых пятен, напоминающих небольшие кровоподтеки, может указывать на поражение кожи опухолевым процессом.
Из-за вовлечения в процесс костного мозга, производящего клетки крови, у ребенка могут снизиться все показатели крови, что может вызвать слабость, частые инфекции и повышенную кровоточивость при незначительных травмах (порезах или царапинах).
ИССЛЕДОВАНИЕ КРОВИ И МОЧИ.
Нормальные нервные клетки поддерживают между собой связь за счет высвобождения определенных химических веществ, основными из которых являются катехоламины. В организме катехоламины разлагаются на метаболиты, которые затем выводятся с мочой.
В 90% случаев клетки нейробластомы вырабатывают такое количество катехоламинов, которое можно обнаружить в моче с помощью специальных методов. Обычно определяют два основных метаболита катехоламинов: гомованилиновую кислоту (ГВК) и ванилилминдальную кислоту (ВМК).
Некоторые симптомы, связанные с нейробластомой, например, высокое артериальное давление, учащенное сердцебиение и жидкий стул, непосредственно объясняются повышением уровня катехоламинов.
Биохимический анализ крови позволяет судить о функции печени и почек.
МЕТОДЫ ВИЗУАЛИЗАЦИИ (ПОЛУЧЕНИЯ ИЗОБРАЖЕНИЯ)
Для выявления опухоли и ее метастазов применяют компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), сканирование костей и ультразвуковое исследование (УЗИ).
БИОПСИЯ
Хотя ряд методов обследования позволяет предположить наличие нейробластомы, тем не менее, окончательный диагноз устанавливается только при обнаружении клеток нейробластомы при микроскопическом исследовании.
Иногда клетки нейробластомы можно спутать с клетками других опухолей детского возраста. В этом случае используется иммуногистохимическое исследование опухоли после специальной обработки антителами. Эти антитела связываются с клетками нейробластомы в отличии от клеток других опухолей у детей.
Если уровни катехоламинов или их метаболитов повышены, то обнаружения клеток нейробластомы в костном мозге достаточно для установления окончательного диагноза. Костный мозг может быть поражен у 25% больных нейробластомой.
В некоторых клиниках применяют новый метод сканирования с использованием радиоактивного метайодобензилгуанидина (МЙБГ). Метод позволяет обнаружить клетки нейробластомы в костном мозге и в других частях тела.
Лечение нейробластомы у детей
Каждый ребенок с нейробластомой должен получать лечение. Метод лечения зависит от стадии опухоли, возраста ребенка, а также прогностических факторов. Лечение включает операцию, применение химиотерапии и/или лучевой терапии. У некоторых детей могут применяться два или все три метода терапии.
Обычно при выборе метода лечения нейробластомы учитывают не столько стадию заболевания, сколько группу риска.
Группа низкого риска. Как правило, детям из группы низкого риска требуется только оперативное вмешательство, за исключением некоторых больных.. Для этой небольшой группы детей может быть использована химиотерапия.
Группа промежуточного риска. Больным с этой группой риска назначают 4-8 циклов химиотерапии до или после операции. В отдельных случаях проводится повторная операция для удаления оставшейся опухоли или лучевая терапия.
Группа высокого риска. Для этой группы пациентов применяют очень интенсивную химиотерапию наряду с трансплантацией костного мозга или периферических стволовых клеток.
Операция и/или лучевая терапия могут быть составной частью общей лечебной программы. Биологические вещества, например, 13-цисретиноидная кислота, назначаются в течение 6 месяцев после прекращения терапии.
К сожалению, у некоторых больных после лечения нейробластомы может возникнуть рецидив (возврат) болезни после первичного лечения. Лечение в этом случае зависит от многих факторов, включая группу риска и место рецидива, и может включать операцию и химиотерапию.
Что происходит после окончания лечения нейробластомы?
У многих детей с нейробластомой высокая вероятность излечения после проведения интенсивной терапии.
Наилучший прогноз (исход) отмечен у детей с локализованным процессом и у младенцев в возрасте до одного года с распространенным процессом и наличием некоторых благоприятных факторов.
Опухоли у этих больных могут полностью исчезнуть без лечения или с помощью минимальной терапии. У более старших детей с распространенной нейробластомой вероятность полного излечения снижается. Кроме того, у них опухоль может рецидивировать, т.е. появиться вновь.
Нередко после проведенного лечения, включающего операцию, химиотерапию и облучение, возникает необходимость повторной операции для оценки эффективности проведенной терапии и удаления оставшейся опухоли.
Наличие нейробластомы обычно не повышает риска возникновения второй опухоли. Однако в некоторых случаев применение интенсивного лечения (химиотерапии или облучения) может вызвать вторую злокачественную опухоль.
В связи с этим дети, перенесшие лечение по поводу нейробластомы, должны находиться под тщательным медицинским наблюдением и регулярно обследоваться.
Нейробластома
Общие сведения
Нейробластома представляет собой эмбриональную злокачественную опухоль, которая формируется из незрелых клеток (симпатогониев), являющихся предшественниками симпатической нервной системы. Характерна манифестация заболевания в детском возрасте, преимущественно у детей раннего возраста и на ее долю приходится около 80% в возрастной группе детей до 5 лет. Около 40% случаев нейробластом приходится на первый год жизни ребенка, а по мере взросления количество случаев снижается. На момент постановки диагноза средний возраст детей составляет 22 месяца. При этом соотношение мальчиков и девочек составляет 1,2:1.
Преобладание у детей опухолей симпатической НС обусловлено прежде всего особенностями ее развития, поскольку процесс формирования симпатических ганглиев во внутриутробном периоде не заканчивается, а их клеточное строение становится аналогичным взрослым лишь к 5-летнему возрастному периоду. Соответственно высокая напряженность/интенсивность роста и развития симпатической НС создаются условия для опухолевой пролиферации.
Нейробластома может выявляться в любой анатомической области по ходу симпатической нервной цепочки. Наиболее часто встречается нейробластома забрюшинного пространства (в 45% случаев), в области надпочечников (около 30% случаев), в средостении 10-15% и малом тазу — около 3%. Значительно реже развивается в легких, вилочковой железе, почке и еще реже в других анатомических областях, например эстезионейробластома (интраназальная нейробластома). При этом, на момент постановки диагноза около 50% случаев заболевания выявляются признаки метастазирования, преимущественно в регионарные/отдаленные лимфоузлы, кости, кожу, костный мозг, печень, реже в ЦНС и легкие. Метастазирование может осуществляться как гематогенным, так и лимфогенным путем.
Согласно гистологическим данным, выделяются, собственно, нейробластома и гистологически относительно доброкачественный вариант новообразования — ганглионейробластома, а также доброкачественный вариант опухоли — ганглионеврома. То есть, ганглионейробластома, как вариант новообразования занимает промежуточное положение между недифференцированной нейробластомой и дифференцированной ганглионевромой.
Биологические особенности нейробластомы
Для нейробластомы характерны ряд специфических биологических характеристик ее поведения, которые другим злокачественным опухолям не свойственны:
В настоящее время нейробластома является наиболее частой и «проблемной» опухолью в онкологии детского возраста с непредсказуемым биологическим поведением, в большинстве — с неизвестными факторами риска, участвующими в этиопатогенезе, сложностью установления на ранних стадиях заболевания диагноза и отсутствием эффективного лечения при запущенных стадиях.
Патогенез
Патогенез нейробластомы до настоящего времени не выяснен. Как известно развитие опухоли происходит из эмбриональных нейробластов, которые до нервных клеток к моменту рождения ребенка еще не созрели. Однако, наличие эмбриональных нейробластов ребенка не обязательно приводит к образованию нейробластомы и в дальнейшем эмбриональные нейробласты могут как трансформироваться в зрелую нервную ткань, так и продолжить делиться, формируя нейробластому.
Классификация
Существуют различные классификации нейробластомы, в основе которых размер/ распространенность опухоли, одна из которых в упрощенном виде представлена ниже:
Причины
До настоящего времени причины нейробластомы неясны. Срыв процесса клеточной дифференцировки вероятно может происходить под воздействием эндогенных/экзогенных факторов, при этом экзогенные причины нейробластомы у детей, по-видимому, существенной роли не играют. В качестве ведущей причины развития нейробластомы считаются мутации, приобретенные под влиянием неблагоприятных факторов. Установлена корреляция между развитием нейробластомы и врожденными патологиями иммунитета/аномалиями развития. Наследственная природа нейробластомы по аутосомно-доминантному типу выявляется лишь в 1-2% случаев.
Для этих опухолей характерны: уникальные/специфические молекулярно-генетические характеристики, что проявляется цитогенетически дополнением генетического материала в виде гомогенно окрашенных областей/в форме запятой или утери гетерозиготности короткого плеча первой хромосомы (в виде делеции 1 р). Изменения такого рода достоверно коррелируют с продвинутыми стадиями развития опухоли и плохим прогнозом. Также чрезвычайно важным является факт изменения в опухолевых клетках плоидности ДНК, в связи с чем выделяют гиперплоидию с триплоидным индексом ДНК, для которой характерно благоприятное течение и тетраплоидные формы с неблагоприятным течением. Большое значение имеет и определение экспрессии рецепторов к факторам роста вегетативной НС (нейротрофинам). При этом, высокая вероятность благоприятного прогноза характерна для экспрессии рецептора trk A, в то время как высокая экспрессия trk B коррелирует с неблагоприятным исходом.
Симптомы
Первоначальные симптомы нейробластомы не являются специфичными и могут манифестировать различной симптоматикой, что определяется первичной локализацией опухоли, наличием/локализацией метастазов, а также количеством/объемом вазоактивных веществ, которые продуцируются опухолью и метаболическими нарушениями. По мере роста опухоли симптоматика нарастает. Основные симптомы нейробластомы у детей проявляются болью, лихорадкой и потерей массы тела. В некоторых случаях появляется диарея, что обусловлено выработкой опухолью возоинтестинальных пептидов.
На протяжении длительного времени у ряда больных может быть бессимптомное течение или же проявляться «малыми опухолевыми признаками» в виде снижения аппетита, необычной вялости, потери массы тела, субфебрильной температуры, бледности кожных покровов, периодических болей в животе, нарушений сна, поносов/запоров и рвоты без видимых причин, болей в конечностях.
По мере роста опухоли, располагающейся на шее, в брюшной/тазовых полостях, в грудной клетке, происходит сдавливание прилегающих структур, что и формирует соответствующий симптомокомплекс. При локализации опухоли в области шеи/головы первыми симптомами чаще бывают: появление синдрома Горнера (птоз, миоз, гиперемия и ангидроз на стороне поражения) и пальпируемых опухолевых узлов. При ретробульбарной локализации у детей (4 стадия) заболевания характерен симптом «очков» с экзофтальмом. При расположении нейробластомы в заднем средостении характерны дыхательные расстройства, навязчивый кашель, дисфагия, частые срыгивания, а позже — деформация грудной стенки. Развиваясь в грудной клетке, опухоль становится причиной дисфагии, нарушения дыхания, сдавления вен. При локализации новообразования в тазу могут отмечаться расстройства акта мочеиспускания/дефекации.
Симптомы нейробластомы забрюшинного пространства чаще всего манифестируют снижением аппетита, болевым синдромом в животе, не связанный с приемом пищи. Пальпаторно определяется в эпигастрии/левом подреберье плотная, неподвижная бугристая, переходящая в срединную линию опухоль. Клиническая картина опухоли забрюшинного пространства дополняется выраженной общей симптоматикой в виде слабости, потери веса, появления суставных/костных болей, лихорадки, анемии.
При паравертебральной локализации без/или с проникновением в спинномозговой канал характерна неврологическая симптоматика (вялый паралич конечностей/нарушение мочеиспускания). Метастазы в кожу характеризуются плотной консистенцией и синюшно-багровой окраской.
Существенно варьируют и симптомы, обусловленные метастазами в ту или иную анатомическую зону. У новорожденных детей первым признаком метастазирования является быстрое увеличение печени, зачастую сопровождающееся поражением костного мозга/образованием голубоватого цвета узлов на коже. У детей старшего возраста процесс метастазирования может сопровождаться увеличением лимфатических узлов, болями в костях. Реже появляются признаки лейкемии (кровоизлияния на коже/слизистых оболочках и анемия), что обусловлено поражением костного мозга.
Анализы и диагностика
Постановка диагноза проводится на основании физикального обследования ребенка, жалоб, а также:
Специфическим маркером нейробластомы является изменение генома опухолевых клетках (амплификация протоонкогена N-myc), что определяется реакцией FISH или другими методами. Наличие генетической аномалии имеет прогностическое значение и во многом определяет выбор тактики лечения.
Лечение
При планировании лечения используются группы риска. К факторам, определяющим группу риска, относятся: возраст, стадия, гистологические характеристики опухоли, хромосомный набор опухолевых клеток, индекс ДНК.
Лечение комплексное, включающее (в случае резектабельности опухоли) ее радикальное хирургическое удаление/удаление максимального объема опухолевой ткани, что позволяет провести гистологическую верификация диагноза первичной опухоли; химиотерапию и лучевую терапию. Полное иссечение опухоли выполняется лишь при условии низкого риска развития хирургических осложнений.

Лучевое терапия назначается при недостаточной эффективности ХТ/нерадикальном удалении первичной опухоли, а также при наличии неоперабельной первичной местно-распространенной опухоли или метастазов, слабо реагирующих на химиотерапевтические препараты. Назначение ЛТ больным решается в каждом случае индивидуально, а областью облучения является остаточная опухоль + граница 1-2 см. Дозы ЛТ определяются величиной остаточной опухоли и возрастом ребенка (тотальная доза от 21 до 40 Гр).