некроз кости стопы что это
Некроз сустава
Важно понимать, что некроз суставов – это такое тяжело протекающее заболевание, которое является закономерным исходом нелеченного или неграмотно леченного хронического очага патологии в суставе.
Не стоит рисковать своим здоровьем, запишитесь на приём к высококвалифицированным специалистам «Доктор Ост»!
Записаться на приём
Такой же механизм и у некроза тканей сустава – необратимый процесс утраты жизнеспособности клеток возникает на фоне длительных артрозов и артритов различной этиологии.
ПРИЧИНЫ НЕКРОЗА ТКАНЕЙ СУСТАВА
Воробьев Евгений Валерьевич
Куимов Иван Анатольевич
Зонова Дарья Павловна
Дарманян Лиана Артуровна
Мужилов Владимир Сергеевич
Фомин Владимир Владимирович
Кузнецов Юрий Владимирович
ПОЛУЧИТЬ ПРОМОКОД НА БЕСПЛАТНЫЙ ОНЛАЙН-ПРИЁМ
можно до 15 декабря 2021 года.
До конца акции осталось:
Хочу онлайн-приём врача бесплатно!
СТАДИИ НЕКРОЗА КОСТИ
Сегодня уникальные технологии безоперационного восстановления тканей возвращают удовольствие от жизни без боли в суставах в любом возрасте. Но, тем не менее, помните: чем раньше вы обратитесь к врачу, тем выше шанс сохранить сустав.
ЛЕЧЕНИЕ В МЦ «ДОКТОР ОСТ»
Разрушение кости длится в среднем 1,5-2 года. Боли усиливаются и вынуждают идти к ортопеду. Доктор Ост готов остановить и имеет успешный опыт лечения некроза кости голеностопного сустава; тазобедренных; коленных и др.
Благодаря достижениям регенеративной медицины шанс сохранить сустав сохраняется в любом возрасте, поэтому в МЦ «Доктор Ост» готовы принять и молодых, и пожилых пациентов.
Для безоперационного лечения некроза сустава применяются новейшие методики:
Эти технологии используют различные аутоиммунные ткани пациента для стимуляции активного синтеза новых здоровых клеток на месте погибших и эффективны на разных стадиях некроза. Доказано: восстановление структуры изношенного хряща и кости этими технологиями за счёт собственных ресурсов организма является полноценной и значимой альтернативой эндопротезированию.
Безусловно, важной частью лечения должно стать устранение всех негативных факторов, способных повторно спровоцировать некроз сустава. С этой целью, для лечения первичного заболевания суставов в Доктор Ост применяют широкий спектр аппаратных технологий различного спектра действия.
Асептический некроз кости лечение в Запорожье
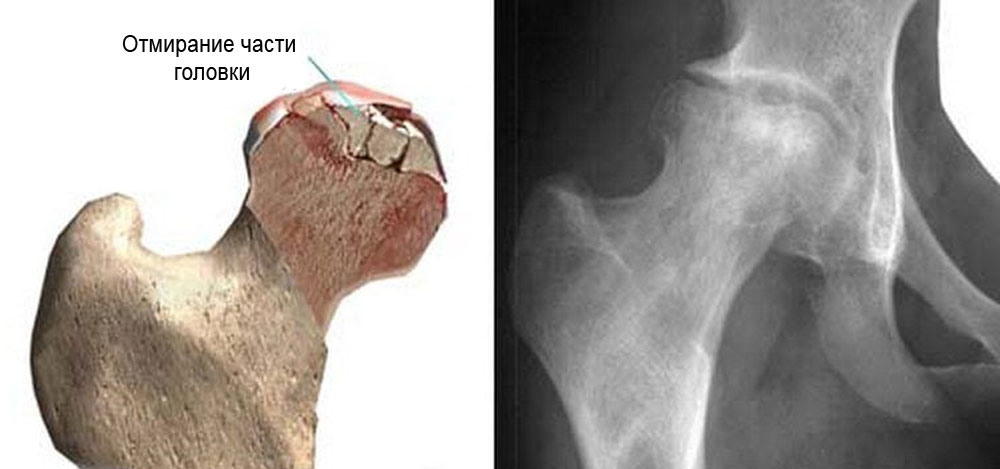
Асептический некроз кости (“аваскулярный остеонекроз”, остеомаляция) – тяжелое заболевание кости, при котором происходит нарушение кровоснабжения кости, что в итоге приводит к разрушению костной ткани. Из-за этого его еще называют ишемическим некрозом кости. А поскольку омертвение (некроз) происходит без участия микроорганизмов, используется термин «асептический». Остеонекроз (остеомаляция) характеризуется гибелью паренхимальных компонентов костной ткани, которое связано с реконструкцией матрикса. Это приводит нарушению нормальной архитектуры кости, что чаще приводит к распаду (разрушению) кости. Очаговый инфаркт кости может быть вторичным, по какой то причине, или идиопатическим, т.е. возникающим по неустановленной причине.
Локализация асептического остеонекроза.
Асептический некроз таранной и пяточной кости. Собственное наблюдение. МЦ “Аватаж”.
Чаще всего асептический некроз кости (остеомаляция) поражает головку бедренной кости, хотя некрозу могут быть подвержены также
Если очаг остеомаляции достигает большой величины, то, например, бедренная кость теряет свою механическую прочность и не может больше выдерживать вес тела человека. В какой-то момент времени поверхность головки бедра становится настолько хрупкой, что сминается по типу яичной скорлупы под обычной нагрузкой (например, при ходьбе). Такое сминание называется коллапсом головки бедра и сопровождается резкой и сильной болью в тазобедренном суставе. Если природа остеонекроза не травматическая, то до 70% больных, пораженных им, имеют двустороннее заболевание.
Асептический некроз (остеомаляция) бедренной кости диагностируется у мужчин в 4-5 раз чаще, чем у женщин. А асептический некроз мыщелков бедренной кости с поражением коленного сустава встречается и у мужчин и у женщин, но чаще у женщин в пожилом возрасте.
Причины остеомаляции.
Приблизительно у 25 % больных точно установить причину асептического некроза головки бедренной кости не удается. Болезнь встречается во всех возрастах. Это может случиться у младенцев как следствие болезни Легг-Кальве-Пертеса (Legg-Calve-Perthes), у подростков – в результате эпифизиолизиса. В зрелом возрасте асептический некроз кости может быть результатом системных заболеваний или как следствие насильственной травмы кости. В пожилом возрасте остеонекроз чаще возникает после травмы, результатом которой является перелом шейки бедра. Причинами асептического остеонекроза могут быть:
Увеличивают риск развития остеонекроза такие хронические болезни, как диабет, болезнь Гоше, волчанка, серповидно-клеточная анемия.
Из-за недостаточного притока крови участок кости не получает необходимого количества кислорода и питательных веществ, что в конечном счете приводит к гибели (некрозу) костных клеток данной области.
Симптомы остеонекроза.
Когда заболевание или травма препятствуют свободному доступу крови к кости, клетки костной ткани начинают погибать. По мере того как кость ослабевает, окружающий ее хрящ начинает разрушаться, что сопровождается болью и другими симптомами. Боль, нарушение движений в пораженном суставе позволяют предположить наличие остеонекроза. Если поражен тазобедренный сустав, то боль может ощущаться не только в нем, но также в паху и на передней поверхности бедра, возможна атрофия мягких тканей. При асептическом некрозе бедренной кости болевые ощущения возникают на внутренней поверхности сустава, иногда боль боль возникает в ягодичной области или по задней поверхности бедра. Из за этого часто пациенты лечаться от остеохондроза поясничного отела позвоночника.
Диагностика.
На ранних стадиях асептического некроза головки бедренной кости на рентгенограммах у таких больных изменения минимальные или вообще отсутствуют. Только магнитно-резонансная томография позволяет выявить участок асептического некроза. В более поздних стадиях уже и на рентгенограмме видны изменения, но все равно магнитно-резонансный томограф дает более подробную информация об изменении костной ткани.
Классическая медицина и лечение асептического некроза кости.
Асептический некроз кости имеет высокую вероятность сделать человека недееспособным (нетрудоспособным), т.к. часто приводит к полному разрушению, например, тазобедренного сустава. Какое возможное лечение? В конечных стадиях остеонекроза кости применяется хирургическое лечение с тотальным эндопротезированием пораженного сустава.
Согласно Американсой национальной ассоциации остеонекроза и Центра исследования остеонекроза средний возраст пациентов, которым делают операцию по поводу аваскулярного остеонекроза головки бедренной кости является 38 лет. Учитывая относительно молодой возраст таких больных, можно ожидать, что через некоторое время после первой операции, будет необходима следующая операция для замены протезов. Для того чтобы попытаться остановить прогрессирование некроза и восстановить структуру головки бедра, лечение такое как опустошение (forage) само по себе или в сочетании с PRP, остеотомия и др. необходимо проводить через определенное время. Ни один из перечисленных методов не оказался достаточно полно эффективным в лечении этого заболевания. Ни один из предлагаемых на сегодняшний день методов лечения асептического некроза кости не направлен на устранение первопричинных нарушений, а именно восстановления нарушенного кровообращения в месте некроза.
Лечение асептичекого некроза кости в медицинском центре “Аватаж”.
Из новых появившихся методов лечения является применение ударной волны, которая позволяет облегчить состояние на всех стадиях остеонекроза головки тазобедренной кости. Этот метод особенно эффективен при 1 и 2 стадиях заболевания (соответствует классификации Ficat и Arlet) когда возможно полное выздоровление. С появление метода ударно-волновой терапии ситуация радикально изменилась.
Многие спрашивают, каким образом метод УВТ способствует лечению асептического некроза головки бедренной кости? Ответ очевиден, один из ключевых эффектов ударно-волновой терапии – это стимулирование ангиогенеза (роста новых сосудов) и остегенеза. Как следствие – обновление ткани в месте воздействия. Формируются сосудистые коллатерали и новые капилляры, которые в место некроза кости приносят кровь с питательными веществами и факторами роста кости, тем самым способствуя восстановлению структуры костной ткани.
Научные работы, посвященные использованию ЭУВТ в лечении асептического некроза кости.
Работа показала, что экстракорпоральная ударно-волновая терапия (ESWT) как новая терапевтическая технология, которая может заменить хирургическое вмешательство у пациентов с асептическим некрозом головки бедренной кости (ONFH) без хирургических рисков. В экспериментах на животных было показано, что ЭУВТ вызывает каскад биологических реакций и молекулярных изменений в диапазоне от неоваскуляризации до регенерации тканей.
Лечение остеонекроза современной методикой с использованием метода ударно-волновой терапии в Запорожье.
Пациента Ч. беспокоили боли в коленном суставе. После обследования было выявлено асептический некроз участка мыщелка бедренной кости. Была назначена операция. Ортопеды-травматологи осознавали высокий риск осложнений при проведении операции из-за особого расположения участка некроза в месте прикрепления сухожилий мышц и расположения сосудов и нервов. Было прияно решение провести курс ударно-волновой терапии.
После 2 сеансов радиальной ударно-волновой терапии у пациента полностью исчезли боли в коленном суставе и восстановился объм движений в суставе. 4 сеанса ударно-волновой терапии дали заживление участка некроза (на снимках видно уплотнение костной ткани и исчезновение участка некроза).

Асептический некроз мыщелка бедренной кости до лечения ударно-волновой терапией. Стрелками указаны затемнение – участки разрушения кости (зона некроза кости).

Асептический некроз мыщелка бедренной кости, после 4х сеансов ударно-волновой терапии. Стрелками указано исчезновение участка разрушения кости – образование уплотнения кости и исчезновения некроза (участки белого цвета).
Асептический некроз медиального мыщелка большеберцовой кости.
На снимке ниже обозначена область асептического некроза мыщелка большеберцовой кости и стрелками указаны очаги (белые пятна).
Следующие снимки показывают исчезновение очагов асептического некроза области мыщелка. Отмечается уплотнение кости, равномерно распределение затемнения (отсутствуют белые участки, указывающие на воспалительные и некротические очаги).
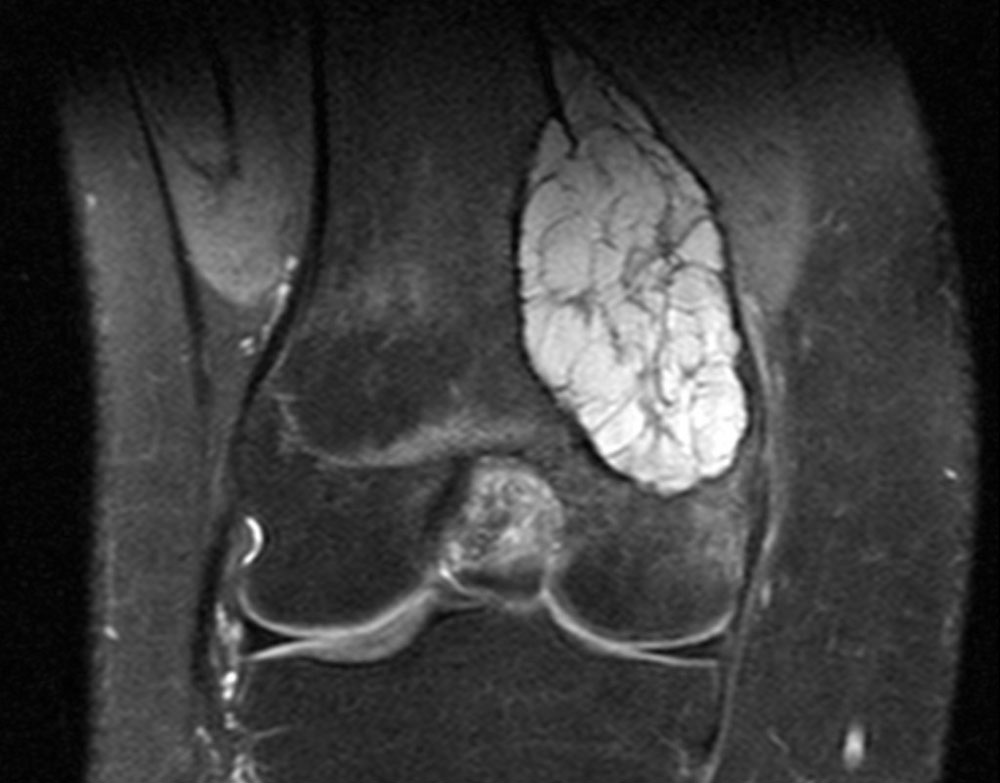
Второй пример остеонекроза дистальных отделов бедренной кости у пациентки Ш.
Асептический некроз бедренной кости. Стрелками указаны очаги размягчения (некроза) костной ткани – темные пятна на верхних снимках и белые пятна на нижних снимках. Разница в цветах обусловлена разными режимами проведения МРТ.
Следующие снимки показывают исчезновение очагов размягчения после прохождения курса лечения в медицинском центре “Аватаж”.
Стрелками указаны участки восстановления кости. Снимок сделан после 5 процедур ударно-волновой терапии на специальном оборудовании.
При 4 стадии асептического некроза головки бедернной кости, когда деформируется поверхность головки бедренной кости мы рекомендуем оперативное лечение, ударно-волновая терапия применяется как симтоматическое лечение (для снятия болевого синдрома), улучшение кровообращения и обменных процессов в области тазобедренного сустава. Также в МЦ “Аватаж” используется новая методика подготовки кости к протезированию с использованием ударно-волновой терапии на специальном оборудовании.
Лечение асептического некроза кости в Запорожье методом ударно-волновой терапии, телефон 067 234 87 00.
Приглашаем на консультацию в мед центр “Аватаж” пациентов из городов Запорожской области – Мелитополь, Бердянск, Энергодар, Токмак, Пологи, Днепрорудное, Вольнянск, Орехов, Гуляйполе, Васильевка, Каменка-Днепровская, Приморск, Молочанск и других регионов Украины.
Кисты костей, идиопатический асептический некроз кости
Наши специалисты свяжутся с вами в ближайшее время
Киста кости – заболевание, для которого характерно образование полости в костной ткани человека. Процесс нарушения кровообращения в кости влечет за собой активацию патогенных веществ, которые разрушают костную структуру, что в результате приводит к формированию кисты. По мере увеличения полости происходит ее заполнение жидкостью. Данные патологии могут образовываться и у детей, и у взрослых, но чаще встречаются в детском возрасте от 10 до 15 лет.
Различают два вида костных кист:
Причины возникновения кисты костей.
Причины возникновения костных кист до сих пор детально не изучены. Заболевание может появиться в результате перенесенных травм (вывихи, падения, ушибы и пр.). Также ему подвержены люди, страдающие от ревматического артрита, остеоартрита и хронической подагры. Костные кисты увеличивают риск развития переломов, т.к. при их образовании происходит уменьшение объема костной ткани, и кости уже не выдерживают прежнюю нагрузку и легко ломаются.
Болезнь долгое время может протекать бессимптомно и обнаружиться случайно при переломе или при рентгеновском обследовании по другому поводу. Иногда костная киста может вызывать припухлость и болевые ощущения.
Лечение костных кист
Консервативный метод лечения включает в себя курс лечебных пункций (в тело кисты вводятся две иглы, с помощью которых производится отсасывание жидкости, введение лекарственных средств, уменьшающих разрушение костей), наложение гипсовой повязки (если присутствует перелом), физиотерапевтическое лечение, курс лечебной гимнастики. При отсутствии результата от консервативного лечения пациенту проводят оперативное лечение.
Запущенность заболевания и отсутствие необходимого лечения могут привести к разрушению и отмиранию костной ткани, что может повлечь за собой полное удаление поврежденной части.
Причины возникновения.
К основным причинам возникновения асептического некроза можно отнести:
Симптомы.
Первые симптомы асептического некроза могут появляться не сразу. Иногда после перенесенной травмы могут пройти месяцы, и даже годы. Имеют место следующие симптомы: болевой синдром при движении, который может приводить к мышечной контрактуре; атрофия мышц; ограничение подвижности больной части тела; укорочение конечностей.
Диагностика заболеваний.
Кисты и некрозы костей можно диагностировать с помощью следующих методов:
Лечение.
Лечение некроза костей зависит от стадии течения болезни. Для каждой стадии характерен определенный комплекс соотношения лекарственных средств и лечебных мероприятий.
К основным методам лечения асептического некроза относятся:
Лечение необходимо начинать как можно раньше. Записаться на консультацию к специалистам в Москве, пройти полное обследование и получить качественное лечение Вы можете в клинике ЦКБ РАН.
Болезнь Келлера
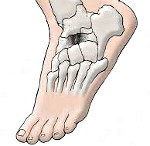
Болезнь Келлера — это хроническое дистрофическое заболевание костей стопы, приводящее к их асептическому некрозу. Заболевание может протекать с поражением ладьевидной кости (болезнь Келлера I) или плюсневых костей (болезнь Келлера II). Болезнь Келера проявляется отечностью и болями в стопе в области пораженной кости, усилением болевого синдрома при ходьбе и его прогрессированием с течением времени, изменением походки и хромотой при одностороннем поражении. Характерным признаком является отсутствие воспалительных изменений пораженной области. Диагностика заболевания основывается на данных рентгенологического исследования. Лечение состоит в снятии нагрузки с пораженной стопы путем ее иммобилизации и последующей восстановительной терапии (лечебная гимнастика, физиотерапия, массаж).
МКБ-10
Общие сведения
Заболевание, описанное Келлером в 1908 году, получило название болезнь Келлера I. Оно представляет собой асептический некроз ладьевидной кости, а болезнь Келлера II — асептический некроз головок костей плюсны. Дегенеративно-дистрофические процессы в костной ткани, лежащие в основе данной патологии, послужили основанием для ее причисления к группе остеохондропатий, куда также входят болезнь Кальве, болезнь Тиманна и болезнь Шляттера. Страдают преимущественно пациенты детского и подросткового возраста.
Причины
Как и этиология других остеохондропатий, факторы, вызывающие болезнь Келлера, пока окончательно не изучены. Большинство исследователей склонны считать основной причиной некротических изменений костной ткани нарушение ее питания за счет расстройств местного кровоснабжения. Расстройства васкуляризации кости, в свою очередь, могут быть обусловлены следующими состояниями:
Роль способствующих факторов в развитии болезни Келлера могут играть различные обменные нарушения и эндокринопатии (гипотиреоз, сахарный диабет, ожирение).
Патогенез
Из-за локальных нарушений кровоснабжения в губчатом веществе ладьевидной или плюсневой кости формируется участок некроза. Затем начинается процесс репарации, однако из-за сохраняющихся расстройств кровоснабжения, которые усугубляются местным отеком, спазмом или парезом мелких артерий, полноценного восстановления костной ткани не происходит. Зона некроза постепенно распространяется до кортикального слоя.
В результате снижения механической прочности кости образуются импрессионные (вдавленные) патологические переломы. В последующем участки некроза замещаются соединительной тканью. Начинаются интенсивные процессы репарации, которые через 1-3 года с момента начала заболевания завершаются восстановлением костной ткани. При этом кость в различной степени деформируется из-за предыдущих вдавленных переломов и дефрагментации.
Классификация
В своем развитии заболевание проходит определенные фазы, установление которых необходимо для подбора оптимальной тактики лечения. В отечественной травматологии и ортопедии применяют следующий вариант стадирования патологии:
Симптомы болезни Келлера
Болезнь Келлера I
Чаще диагностируется у мальчиков 3-7 лет. Патология характеризуется появлением на тыльной стороне стопы ближе к ее внутреннему краю припухлости, обусловленной отечностью тканей этой области. Отсутствие покраснения кожи и местного повышения температуры в зоне отека свидетельствует в пользу невоспалительного характера происходящих изменений.
Отмечается болезненность пораженной зоны при прощупывании и при нагрузке на стопу, утомляемость ребенка при ходьбе. Чтобы избежать боли, дети ставят ногу с упором на наружный край стопы. Может наблюдаться хромота. Со временем боль усиливается и приобретает постоянный характер, не исчезая даже при полном покое. Болезнь Келлера I длится в среднем около года и может привести к стойкой деформации ладьевидной кости.
Болезнь Келлера II
Обычно выявляется у девочек 10-15 лет. Заболевание проявляется припухлостью и болезненностью в области пораженной плюсневой кости. Чаще всего встречается поражение II и III плюсневых костей. Возможен двусторонний характер патологических изменений. При этом симптомы воспаления не наблюдаются. Болезнь Келлера начинается с появления неинтенсивного болевого синдрома, поначалу проявляющегося лишь при нагрузке на передние отделы стопы.
Характерно усиление боли при прощупывании пораженной области и во время ходьбы, особенно по неровному грунту или в обуви со слишком тонкой и мягкой подошвой. Со временем пациенты начинают жаловаться на то, что боль в стопе становится постоянной, более интенсивной и сохраняется даже в покое. Отмечается укорочение пальца, который примыкает к головке подвергшейся некрозу плюсневой кости. Объем движений в суставе, сформированном пораженной плюсневой костью, ограничивается. Болезнь Келлера II протекает в среднем в течение 2-3 лет.
Осложнения
В число возможных осложнений болезни Келлера входят артрозы мелких суставов стопы. Возможно ограничение движений. У некоторых пациентов возникают боли, обусловленные деформацией свода стопы и патологическим перераспределением нагрузки. Типично усиление болевого синдрома после нагрузки (стояния, длительной ходьбы). Все перечисленное может накладывать определенные ограничения при выборе профессии, возможности заниматься различными видами спорта и пр.
Диагностика
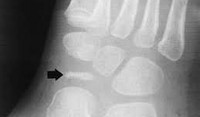
Болезнь Келлера диагностируется клинически и рентгенологически. Детский ортопед выясняет жалобы и анамнез заболевания, проводит объективный осмотр. Основным методом исследования является рентгенография стопы:
Дифференциальная диагностика
При первом типе болезни Келлера может потребоваться дифференцировка с индивидуальными особенностями окостенения ладьевидной кости (многоядерным, замедленным), туберкулезным поражением. Второй тип заболевания дифференцируют с маршевой стопой, остеофитами, костным туберкулезом, инфекционным артритом и последствиями переломов.
Лечение болезни Келлера
Лечение патологии длительное (до полного восстановления структуры кости), обычно проводится в амбулаторных условиях, включает в себя специальный охранительный режим, иммобилизацию, ЛФК и физиотерапию. Медикаментозное лечение назначается при наличии показаний. Хирургические вмешательства требуются редко.
Консервативное лечение
На начальной стадии болезнь Келдера лечится путем разгрузки пораженной некрозом кости, что позволяет предотвратить прогрессирование некроза и остановить деформацию костных структур. Это достигается ограничением физической нагрузки и иммобилизацией стопы. В последующем нагрузку постепенно увеличивают. В периоде восстановления возрастает значимость немедикаментозных методов лечения. Программа терапии включает следующие мероприятия:
Правильно проведенная терапия приводит к сокращению сроков протекания болезни Келлера, предупреждает необратимую деформацию кости и способствует полному восстановлению функции стопы.
Хирургическое лечение
Если, несмотря на проводимое консервативное лечение, развивается деформирующий остеоартроз пораженного сустава, то рассматривается вопрос об оперативном лечении. Методом выбора является артропластика суставов стопы, предусматривающая ремоделирование суставных поверхностей, иссечение участков фиброза.
Прогноз и профилактика
Прогноз определяется временем начала лечебных мероприятий, соблюдением рекомендаций врача-ортопеда, наличием остаточных явлений. Предупредить болезнь Келлера у ребенка поможет правильный подбор обуви, которая должна соответствовать размеру ноги, быть удобной и не слишком жесткой. Следует избегать травм стопы, а при их получении незамедлительно обращаться к травматологу и следовать всем его рекомендациям. Поскольку болезнь Келлера связана с плоскостопием, то его своевременное лечение также имеет профилактическое значение.