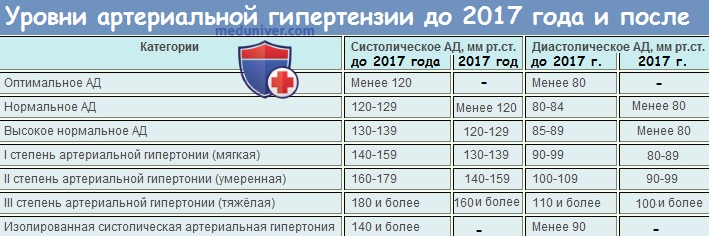
неинвазивное артериальное давление что это
Неинвазивное артериальное давление что это
Неинвазивное измерение артериального давления приемлемо у большинства пациентов, поскольку у многих из них нет необходимости в постоянной оценке гемодинамики. Непрямое измерение АД может осуществляться на основе аускулътативного, осциллометрического и доплеровского методов. Кроме того, в настоящее время неинвазивное измерение АД может производиться на основе фотоплетозмографического метода.
Метод Короткова, основанный на аускультации, представляет собой наиболее часто используемый способ неинвазивного измерения АД. При правильном применении он позволяет довольно точно измерять АД у больных со стабильной гемодинамикой. Известно, что аускультативный метод дает неточные результаты у больных с высоким общим периферическим сосудистым сопротивлением, которое отмечается при синдроме шока или использовании сосудосуживающих препаратов. Несмотря на то что отмечена корреляция между данными, получаемыми с помощью аускультативного метода и прямого измерения АД, при сниженном тонусе периферических сосудов и при гиповолемии аускультативный метод все-таки считается непригодным для постоянного измерения АД, которое необходимо у нестабильного больного.
Устройства для автоматического неинвазивного измерения АД приобрели большую популярность благодаря относительно небольшой их стоимости, точности измерения АД и возможности многократных и частых измерений.
Осциллометрия представляет собой метод непрямого определения АД, базирующийся на измерении манометрических осцилляции, вызванных пульсацией артерий во время сдувания манжетки. Манжетка надувается и сдувается с помощью специальной помпы, помещенной в блок монитора или автоматический тонометр. Манжетка соединена с манометром. После создания в ней давления, превышающего систолическое АД, она постепенно сдувается. При первом появлении пульсирующих волн под манжеткой на манометре появляются осцилляторные колебания, которые соответствуют систолическому АД. По мере сдувания манжетки амплитуда осцилляции увеличивается до максимальной, что соответствует прямому измерению среднего АД. Диастолическое АД определяют при исчезновении осцилляции.
Для измерения системного АД используется также доплеров-ский метод.
Доплеровский датчик помещают над артерией. Датчик излучает звуковые волны и воспринимает их после того, как они отражаются от стенки сосуда. Затем производится частотный анализ отраженной волны, на основании чего можно судить о движении стенки сосуда или кровотоке в нем.
При использовании манжетки можно с приемлемой точностью определить систолическое и диастолическое АД. Недостатки методики связаны с различными помехами, которые могут быть вызваны движениями пациента или перемещением датчика.
Метод фотоплетизмографии позволяет осуществлять непрямое измерение АД благодаря использованию пальцевой манжетки, содержащей источник инфракрасного излучения и фотометрический датчик.
Объем кровотока мониторируют путем анализа отраженных инфракрасных лучей. Давление в манжетке повышают до тех пор, пока наружное давление, окружающее палец, позволяет поддерживать постоянный кровоток. Это наружное давление эквивалентно среднему АД. Поскольку устройство позволяет измерять давление при каждом сердечном цикле, существует возможность постоянного измерения систолического и диастолического АД. Вместе с тем следует учитывать, что при периферической вазоконстрикции могут быть получены неточные результаты.
Сравнительные исследования аускультативного, осциллометрического методов с инвазивным демонстрируют различные результаты.
У взрослых индивидуумов со стабильной гемодинамикой неинвазивные методики могут завышать систолическое и занижать диастолическое АД до 15 % по сравнению с одновременным прямым измерением.
Среди всех неинвазивных методов наиболее точно можно измерить систолическое АД с помощью осциллометрического метода. При непрямом измерении систолического АД возможны погрешности, которые зависят от величины манжетки, а также используемого при этом мониторного оборудования. Кроме того, к дополнительным факторам, которые могут приводить к ошибкам измерения, относят скорость сдувания манжетки, ее размер и позицию на руке, объем конечности, смещение датчика и анатомические вариации артерий.
Частое надувание манжетки может привести к трофическим нарушениям на коже и повреждению локтевого нерва. При неинвазивном измерении АД возможны ошибки, связанные с нарушением ритма сердца. Кроме того, понижение эластичности артериальной стенки, наблюдаемое при выраженном атеросклерозе, может приводить к нарушению окклюзии артерии при надувании манжетки, в результате чего измеренное неинвазивно АД выше измеренного с помощью артериального катетера. Несмотря на вышеизложенное, автоматическое неинвазивное измерение АД представляет собой эффективный метод мониторирования у относительно стабильного пациента, у которого не требуются частые измерения АД в течение коротких промежутков времени.
При неустойчивой гемодинамике непрямые методы измерения давления являются менее точными, поскольку требуют определенных затрат времени на измерение и с их помощью нельзя производить очень частые измерения. Аускультативный метод существенно завышает систолическое АД, а осциллометрический и доплеровскии методы несостоятельны у нестабильных пациентов. У оперированных пациентов ошибки непрямого измерения могут превышать 30 мм рт. ст. У больных, которым осуществляется введение вазоактивных препаратов, несоответствия могут быть еще большими.
Показаниями к прямому измерению АД являются нестабильная гемодинамика, выраженная вызоконстрикция периферических сосудов, введение вазоактивных препаратов. Также эта методика применяется у больных, состояние которых требует постоянного измерения АД. Установка артериального катетера или канюли показана также при необходимости частого забора проб для анализов артериальной крови.
Неинвазивное непрерывное измерение артериального давления
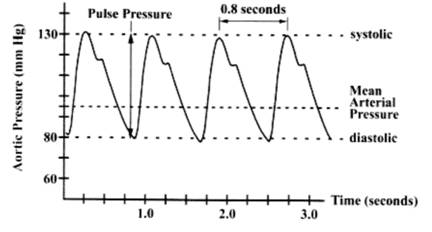
Артериальным давлением называют давление, которое оказывает кровь на стенки артерии. Его принято измерять в мм. рт. ст относительно атмосферного. Поскольку давление в кровеносной системе человека нагнетается сердцем, которое периодически сокращается, артериальное давление не является постоянной величиной. В момент сокращения сердечной мышцы уровень давления максимален и его называют систолическим артериальным давлением (САД), в момент расслабления минимален – диастолическое артериальное давление (ДАД) (см. рис. 1). Кроме того, стремление организма поддерживать свой гомеостаз и чуткое реагирование на внешние раздражители и стресс приводят к колебаниям САД и ДАД во времени. Так, стрессовые ситуации и физические нагрузки провоцируют увеличение артериального давления. Причиной повышения артериального давления могут быть также различные заболевания, такие как: атеросклероз, артериальная гипертензия, воспаление почек, ожирение и многое другое.
Рис.1. Типовая диаграмма изменения артериального давления [2]
Стойкое повышенное кровяное давление подвергает организм различным рискам: повышает риск возникновения инфаркта миокарда, инсульта, развитие почечной или сердечной недостаточности. По официальным данным Всемирной организации здравоохранения около миллиарда людей страдают от высокого кровяного давления, и в год умирает более девяти миллионов человек от последствий этого заболевания [1].
Сегодня по данным Всемирной организации здравоохранения (ВОЗ) в экономически развитых странах доля взрослых людей, страдающих от повышенного артериального давления, достигает 25 %. Только 5 % из них знают о своем заболевании, в свою очередь 40 % получают соответствующее лечение, и только у 10– 20 % отмечается устойчивая нормализация артериального давления.
В США высокое артериальное давление является причиной смертности приблизительно 60 000 человек в год. Лица с повышенным артериальным давлением живут в среднем на 10 лет меньше, чем люди, не страдающие гипертонической болезнью.
Методы измерения АД принято делить на две категории: инвазивные и неинвазивные. К неинвазивным относятся методы, основанные на аускультации артерии методом тонов Короткова и осциллографическом методе регистрации, в то время как инвазивные методы применяются при обследовании тяжелобольных в условиях стационара, так как предполагают осуществление измерения посредством введения датчика давления непосредственно в артерию. Наиболее широко распространен метод тонов Короткова, применяемый для ручного измерения АД с помощью сфигмоманометра. Для проведения автоматического измерения, как правило, применяется осциллометрический метод, основанный на анализе пульсаций давления, в основном благодаря большей помехоустойчивости по отношению к внешним шумам [4].
Для обследования пациентов врачи могут применять устройства с различными методами измерения, однако примерно в 10-20 % случаев измерения оказываются завышенными из-за страха и волнения пациента во время процедуры измерения. Этот эффект называют «эффектом белого халата». Кроме того, поскольку АД может значительно меняться у человека в течение суток, характер измерения может представлять для врача значительную ценность. С целью избежать проявления эффекта «белого халата» и получить картину измерения АД в течение длительного периода времени, врачи устанавливают пациенту суточный монитор артериального давления. При этом и здесь не обходится без трудностей – СМАД измеряют АД в запрограммированные заранее промежутки времени. При этом частота измерения не может быть высокой, поскольку лежащий в основе метода измерения осциллометрический метод предполагает полное пережатие плечевой артерии до полного подавления пульсаций крови, и это приводит к значительному дискомфорту обследуемого. Испытываемые неудобства сказываются на уровне кровяного давления, что вносит искажение в результаты измерений. В то же время слишком большие интервалы между измерениями могут привести к пропуску важной информации об уровне АД обследуемого.
Авторы в [5] оценивают кровяное давление, опираясь на предположение, что есть соответствие между длительностью распространения пульсовой волны и кровяным давлением. Параметр, который используется для измерения – время распространения пульсовой волны.
Публикация научной статьи. Пошаговая инструкция
Есть вопрос? Задайте его Вашему персональному менеджеру. Служба поддержки призвана помочь пользователям в решении любых проблем, связанных с вопросами публикации своих работ и другими аспектами работы издательства «Проблемы науки».