Нестероидные противовоспалительные препараты: оценка рисков и пути повышения безопасности терапии
Нежелательные явления со стороны желудочно-кишечного тракта — наиболее частая патология, ассоциированная с приемом нестероидных противовоспалительных препаратов. В статье представлены основные пути повышения эффективности и безопасности терапии данным кла
Adverse representations on the part of gastrointestinal tract is one of the most common pathologies associated with administration of non-steroid anti-inflammatory preparations. The article describes the main ways of the therapy efficiency and safety enhancement with this category of preparations.
Нестероидные противоспалительные препараты (НПВП) — обширная группа средств, объединенных общим механизмом фармакологического действия: снижением синтеза простагландинов (ПГ) в очаге воспаления за счет блокады фермента циклооксигеназы (ЦОГ). Несмотря на широкий спектр клинических ситуаций, где используется класс препаратов, НПВП далеко не безопасны и их прием в ряде случаев может приводить к развитию серьезных осложнений. Осложнения со стороны желудочно-кишечного тракта (ЖКТ) — наиболее частая патология, ассоциированная с приемом НПВП (табл. 1). Пациенты, получающие НПВП, погибают вследствие осложнений со стороны желудочно-кишечного тракта (ЖКТ) в 2–3 раза чаще, чем лица, не получающие препараты этой группы. Все это определило необходимость издания в 2015 г. новой редакции российских рекомендаций по рациональному использованию НПВП «Рациональное применение нестероидных противовоспалительных препаратов в клинической практике», подготовленных Ассоциацией ревматологов России, Российским обществом по изучению боли, Российской гастроэнтерологической ассоциацией, Российским кардиологическим обществом, Ассоциацией травматологов и ортопедов России, Ассоциацией междисциплинарной медицины, Российской ассоциацией паллиативной медицины [1].
Использование НПВП показано при широком круге заболеваний и патологических состояний: острой или хронической мышечно-скелетной боли, возникшей на фоне заболеваний опорно-двигательного аппарата (остеоартроз, ревматоидный артрит, спондилоартрит, неспецифическая боль в спине, подагра и другие), острых травмах и иных состояниях, сопровождающихся болью, связанной с повреждением или острым воспалением, боли в периоперационном периоде, почечной и билиарной колике, головной боли напряжения и мигрени, боли, связанной с онкологическими заболеваниями, при гинекологических заболеваниях, дисменорее. Широко в клинической практике используется антитромботический эффект низких доз Аспирина (НДА). В эксперименте доказана способность НПВП оказывать торможение на процессы пролиферации в диспластически измененном эпителии.
НПВП подразделяют на селективные (с-НПВП) и неселективные (н-НПВП) в зависимости от степени блокирования не только ЦОГ-2, но и ЦОГ-1, играющей большую роль в устойчивости слизистой оболочки ЖКТ к повреждающему действию внешних агрессивных факторов.
Главными элементами патогенеза осложнений со стороны ЖКТ являются блокада фермента ЦОГ-1 (характерно для н-НПВП) и уменьшение синтеза «цитопротекторных» простагландинов (ПГ). Снижение защитного потенциала слизистой оболочки приводит к ее повреждению под воздействием внешних факторов агрессии: соляной кислоты в верхних отделах ЖКТ, содержимого кишечника (ферментов, желчных кислот, бактерий и продуктов их разрушения в тонкой и толстой кишке) [2].
Согласно данным европейских исследователей, прием НПВП (включая низкие дозы Аспирина) способен существенно (примерно в 2 раза) увеличивать вероятность развития пептического эзофагита с риском образования язв, кровотечения или формированием стриктуры [3].
НПВП-гастропатия — наиболее известное осложнение НПВП, которое развивается у 1% пациентов, принимающих данный класс препаратов, и проявляется развитием эрозий слизистой оболочки и язв желудка и/или двенадцатиперстной кишки, а также кровотечением, перфорациями и нарушениями проходимости ЖКТ. В настоящее время в развитых странах на фоне снижения частоты H. pylori-ассоциированных язв именно прием НПВП определяет большинство эпизодов кровотечений в ЖКТ [1].
Развитие НПВП-энтеропатии регистрируется у 1% лиц, принимавших н-НПВП, и связано с повышением проницаемости кишечной стенки, делающей ее менее устойчивой к внешним факторам, и перемещением бактерий и их компонентов с развитием хронического воспаления. Наиболее частым проявлением этой патологии является малозаметная кровопотеря, источником которой могут быть труднодиагностируемые изменения слизистой оболочки тощей и подвздошной кишки, приводящие к развитию клинически выраженной железодефицитной анемии. В некоторых случаях НПВП-энтеропатия может проявляться профузными кровотечениями, перфорацией кишки [4].
Гепатотоксические реакции могут вызывать все НПВП, однако тяжелые гепатотоксические реакции, сопровождающиеся клинически выраженным холестазом или развитием острой печеночной недостаточности, наблюдаются крайне редко (не более 1 случая на 10 000 пациентов-лет) [5].
Подавляющее большинство эпизодов серьезных осложнений, связанных с приемом НПВП, возникает у лиц, имеющих определенные факторы риска (табл. 2). Факторы риска неравноценны: одни ассоциируются с умеренной, другие — с высокой вероятностью развития осложнений; именно последние имеют наибольшее значение при планировании стратегии применения НПВП в каждом конкретном случае. Наименьшая опасность лекарственной патологии должна быть признана для пациентов, у которых отсутствуют факторы риска. Наиболее важными факторами риска ЖКТ-осложнений являются: язвенный анамнез, под которым понимается наличие клинически выраженной язвы желудка и/или двенадцатиперстной кишки, выявленной с помощью объективных методов (эндоскопическое исследование, рентгенография, визуальное обнаружение в ходе операции), наличие в анамнезе ЖКТ-кровотечения (включая случаи, когда источник кровотечения не установлен) и сопутствующий прием препаратов, влияющих на свертывающую систему крови. Все другие факторы риска ассоциируются с меньшей вероятностью развития осложнений. Инфицирование H. pylori является важнейшим этиологическим фактором хронического гастрита, язвы желудка и двенадцатиперстной кишки, а также кровотечения из верхних отделов желудочно-кишечного тракта.
Прием НПВП способен также оказывать негативное влияние на сердечно-сосудистую систему, причем эта патология имеет не меньшее медицинское и социальное значение, чем осложнения со стороны ЖКТ [6]. Спектр их достаточно широк, различные проявления кардиоваскулярной патологии нередко сочетаются, отягощая друг друга, — например, артериальная гипертензия и ишемическая болезнь сердца. Дестабилизация АГ ЦОГ-1/ЦОГ-2-зависимый синтез ПГ играет важную роль в физиологической регуляции сосудистого тонуса и функции почек. ПГ взаимодействуют с ренин-ангиотензиновой системой, модулируя вазоконстрикторный и антинатрийуретический эффект ангиотензина II. Обсуждается несколько взаимосвязанных механизмов, определяющих прогипертензивный эффект НПВП: снижение выведения натрия за счет влияния на клубочковую фильтрацию и усиление его проксимальной канальцевой реабсорбции; сужение сосудов в результате подавления синтеза ПГ с вазодилататорной активностью (ПГЕ2 и ПГI2) и/или усиления высвобождения норадреналина из симпатических нервных окончаний, а также увеличения чувствительности рецепторов сосудистой стенки к действию вазоконстрикторных субстанций; снижение величины почечного кровотока и скорости клубочковой фильтрации, увеличение секреции эндотелина 1; токсическое действие НПВП на почки (лекарственная нефропатия). Почечная регуляция артериального давления во многом определяется активностью ЦОГ-2. Поэтому любые НПВП (с-НПВП и н-НПВП) способны оказывать прогипертензивное действие [7].
Определение факторов риска составляет основу для планирования рациональной профилактики (табл. 3).
Возможности медикаментозной профилактики кардиоваскулярных осложнений, связанных с приемом НПВП, ограничены. Ранее с этой целью предлагалось использовать НДА. Однако, как показывают данные последних исследований, НДА недостаточно эффективны для первичной профилактики кардиоваскулярных катастроф (т. е. у лиц, не имевших ранее инфаркта миокарда и инсульта). При этом комбинация НПВП и НДА резко повышает риск кровотечений [8]. Поэтому назначать НДА с профилактической целью пациентам с умеренным или относительно высоким кардиоваскулярным риском для снижения дополнительной опасности, связанной с приемом НПВП, нецелесообразно. Если же больному требуется прием НДА в связи с перенесенным ИМ или инсультом, то использование НПВП в этой ситуации противопоказано из-за крайне высокого кардиоваскулярного риска. Следует помнить, что НПВП могут вступать с Аспирином в негативное взаимодействие, что определяется их сродством к единой фармакологической «мишени» — ЦОГ-1 тромбоцитов. Эта проблема четко обозначена для ряда н-НПВП (прежде всего, ибупрофена), но не для НПВП: поскольку в терапевтических дозах они не блокируют ЦОГ-1, у них не может быть конкурентного антагонизма с НДА. Исходя из этого ряд экспертов считает, что в случае необходимости назначения НПВП больным, нуждающимся в приеме НДА, наиболее целесообразно использовать коксибы [9]. У пациентов, нуждающихся в приеме НПВП и имеющих очень высокий риск ЖКТ-осложнений (осложненные язвы или сочетание язвенного анамнеза и приема НДА), с-НПВП необходимо комбинировать с ингибиторами протонной помпы (ИПП).
Таким образом, основной метод профилактики сегодня — это учет факторов риска и назначение более безопасных НПВП [10]. Рациональная терапия НПВП должна строиться на основании учета приведенных выше факторов риска, при этом следует учитывать преимущества отдельных представителей этой лекарственной группы в отношении переносимости и безопасности, а также возможности медикаментозной профилактики.
Другим направлением профилактики нежелательных явлений является улучшение профиля безопасности НПВП. Фармакологи в течение длительного времени предпринимают попытки создать «улучшенный» профиль НПВП, однако ни одно из предложенных на сегодняшний день решений проблемы безопасности НПВП не оказалось идеальным (табл. 4) [1].
В последние годы повышение безопасности НПВП стало возможным при создании молекул действующих веществ, содержащих NO-группу. В слизистой ЖКТ NO выполняет защитную функцию, усиливая кровоток, репарацию эпителиоцитов, препятствуя развитию воспаления (во многом благодаря подавлению хемотаксиса нейтрофилов) и блокируя свободнорадикальные процессы. Насыщение слизистой оболочки ЖКТ окисью азота «извне» может оказаться удачным способом повысить устойчивость слизистой к повреждению. В настоящее время на фармакологический рынок России вышел новый «защищенный» НПВП, амтолметин гуацил (АМГ) — Найзилат®, фармакологические преимущества которого определяются повышением активности NO в слизистой ЖКТ.
В слизистой ЖКТ NO выполняет защитную функцию, усиливая кровоток, репарацию эпителиоцитов, препятствуя развитию воспаления (во многом благодаря подавлению хемотаксиса нейтрофилов) и блокируя свободнорадикальные процессы. При этом основное количество этого вещества образуется при участии изофермента NO-синтетазы — iNOS, которая экспрессируется в ответ на повреждение эпителиальных клеток, вызванное различными факторами агрессии, такими как H. pylori, НПВП и соляная кислота. Лабораторные исследования четко подтвердили гастропротективный потенциал АМГ. Так, в работе E. Tubaro и сотр. для этого препарата было показано дозозависимое подавление стимулированной желудочной секреции, усиление секреции бикарбоната, являющегося основой щелочного буфера слизистой оболочки желудка [11]. Помимо этого, АМГ (Найзилат) снижал повреждающее действие других НПВП. Так, в сравнении с плацебо или толметином, на фоне введения АМГ у лабораторных животных было выявлено достоверное дозозависимое уменьшение выраженности ульцерации, вызванной приемом индометацина.
Таким образом, сегодня клиницист имеет возможность проведения индивидуализированной терапии НПВП — действуя в рамках существующих стандартов, на основе выявленных индивидуальных рисков выбрать наиболее эффективный и безопасный препарат.
Литература
ГБОУ ВПО ОмГМУ МЗ РФ, Омск
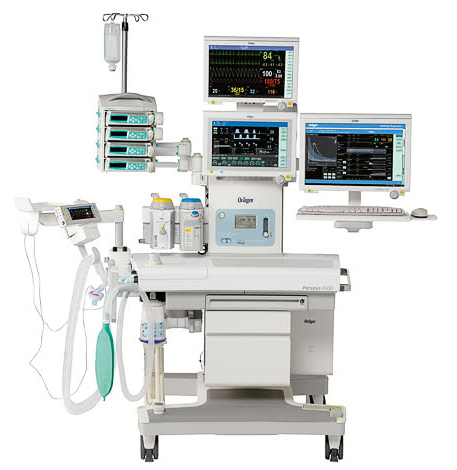
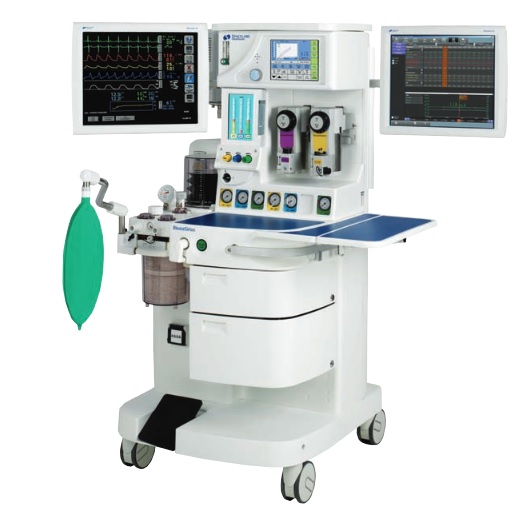
Аппараты искусственной вентиляции легких и ингаляционного наркоза
Эффективность работы врачей-анестезиологов и реаниматологов во многом определяется надлежащим выбором и использованием наркозно-дыхательной аппаратуры, включающей аппараты искусственной вентиляции легких (ИВЛ), аппараты ингаляционного наркоза (ИН), применяемые во время ИВЛ и ИН мониторы и вспомогательное оборудование.
НДА является видом медицинской техники, оснащение которым в большой степени определяет успехи и развитие многих разделов современной клинической медицины.
Массовое применение аппаратов ИН обеспечило безопасность и безболезненность миллионов ежегодно выполняемых в России оперативных вмешательств. Производство и широкое внедрение в медицинскую практику аппаратов ИВЛ сделало возможным лечение и нередко спасение жизни больных тяжелыми, ранее безысходными расстройствами дыхания. В последние десятилетия производство и использование специализированных мониторов способствовало резкому повышению качества и безопасности применения НДА.
В связи с большим значением НДА для медицинской практики и здравоохранения ее разработка и производство занимают видное место в номенклатуре медицинской техники. НДА выпускают свыше 50 фирм наиболее промышленно-развитых стран мира.
В России выпускается практически полная номенклатура НДА. Основным разработчиком является ЗАО «ВНИИМП-Вита». Здесь были созданы хорошо известные специалистам аппараты ИВЛ типов РО, РД, АДР, аппараты ИН типов «Полинаркон», «Наркон», мониторы.
Серийно выпускаемая и разрабатываемая НДА, созданная во ЗАО «ВНИИМП-Вита».:
1. Аппарат ИВЛ РО-6 для взрослых и детей старше 3-4 лет.
2. Аппарат ИВЛ «Элан-НР» применяется как блок аппаратов ИН и самостоятельно. Питание сжатым газом не требуется. Встроено измерение объема и давления и аварийная сигнализация. Предусмотрено аккумуляторное питание.
3. Аппараты АДР предназначены для ИВЛ вручную в любых случаях экстренной помощи, а также как страховочное устройство в отделениях интенсивной терапии, реанимации и анестезиологии.
4. Аппарат ингаляционного наркоза «Полинаркон-Э-Вита» обеспечивает анестезию по любому дыхательному контуру с использованием аппаратной ИВЛ или самостоятельного дыхания. Включает испаритель «Анестезист-4», аппарат ИВЛ с электроприводом «Элан-НР» и монитор «МА-509-Вита». Может комплектоваться аппаратом ИВЛ с пневмоприводом «Диана».
5. Испаритель анестетиков «Анестезист-4».
6. Испаритель анестетиков «Анестезист-5».
7. Монитор анестезиологический «МА-509-Вита». Мониторинг SpO 2, E T CO 2, FiO 2, АД (NIBP), RR, PR, HR. FiN 2 O, FiCO 2, ЭКГ.
8. Монитор кислорода МИК-01 «Вита» предназначен для контроля содержания кислорода во вдыхаемом газе (FiO 2)
9. Пульсовой оксиметр «Оксипульс-02» предназначен для контроля насыщения кислородом артериальной крови (FiO 2), частоты (PR) и наполнения пульса.
10. Отсасыватель хирургический с электроприводом ОХ-10 «Вита» предназначен для аспирации жидкостей, частиц тканей и газов из операционных ран и других полостей во время и после операций, а также для очистки дыхательных путей в интенсивной терапии взрослых и детей.
Нда в медицине что это
Наркозно-дыхательная аппаратура (НДА), включающая аппараты ИВЛ, аппараты ИА (ингаляционной анестезии) и мониторы для контроля параметров их работы и состояния пациента, как один из основных видов медицинской техники была и остается одним из основных направлений деятельности «ВНИИМП-ВИТА». Несмотря на общеизвестные трудности в работе лечебных учреждений и в промышленности, институт активно продолжает и будет развивать разработку и освоение производства новых видов аппаратов и приборов по данной тематике.
Своей задачей в данной области «ВНИИМП-ВИТА» по-прежнему считает техническое обеспечение важнейших направлений современной медицины – интенсивной терапии, реаниматологии и анестезиологии всей необходимой гаммой аппаратуры на основе реализации новых медицинских методов, методик и режимов. Для ускоренного внедрения новых разработок и обеспечения их финансирования в отсутствие бюджетных поступлений начато серийное производство изделий, пользующихся наибольшим спросом, на производственной базе института. Значительное усиление роли экономических факторов требует более глубокого и системного подхода к выбору направлений работы и сосредоточения на них максимально возможных усилий. Далее мы отметим основные конкретные проявления подобного подхода для данного вида медицинской техники, а затем приведем намечаемую на ближайший период систематизированную номенклатуру новых разработок нашей фирмы.
Прогнозируется достаточно высокий спрос на НДА, что объясняется ее важностью для здравоохранения в целом, возрастающим числом врачей анестезиологов-реаниматологов, постоянно расширяющимися показаниями к применению методов общей анестезии и интенсивной терапии и новыми тенденциями их развития. Это положение подтверждается данными (скорее заниженными) табл. 1.
Таблица 1. Производство и разработка наркозно-дыхательной аппаратуры в России в 2000 г.
| Вид аппаратуры | Число выпускаемых моделей | Число разработок |
| Аппараты ИВЛ | 15 | 7 |
| Аппараты ИА | 5 | 5 |
| Мониторы для НДА | 7 | 5 |
В ближайшее время представляется вероятным изменение соотношения между импортируемой и отечественной аппаратурой. Конкретные подсчеты показывают, что при тех же общих затратах на приобретение НДА за счет увеличения доли на закупку изделий российского производства оснащенность лечебных учреждений может значительно увеличиться. Здесь необходимы два замечания: 1) отечественная аппаратура в первую очередь должна быть рассчитана на реальные потребности и возможности массовых лечебных учреждений России, а ее качество не должно уступать качеству НДА данного назначения, выпускаемой ведущими зарубежными фирмами и 2) для наиболее крупных научных центров, клиник и больниц следует импортировать наиболее сложные, многофункциональные модели.
Необходимость обеспечения соответствия разрабатываемой НДА требованиям, возможностям и особенностям отечественных потребителей в условиях конкуренции на рынке России определяют важность определения современных и перспективных тенденций развития аппаратуры, включая методы, режимы и основные технические решения. Ценную информацию о требованиях отечественного рынка позволил получить анализ технических спецификаций к международным конкурсам (тендерам) на поставку аппаратов ИВЛ и ИН в лечебные учреждения России. Эти материалы, анализ литературы и экспонатов выставок определяет вывод о том, что при сохранении общих методов интенсивной терапии (ИВЛ по методу вдувания газа в дыхательные пути) и анестезии (ингаляционная анестезия) выявляются следующие новые медицинские технологии.
В области ИВЛ основная тенденция – переход от наиболее часто используемой сейчас управляемой ИВЛ к менее агрессивным методикам. Для них характерны различные сочетания навязываемого пациенту режима с самостоятельным дыханием; при этом аппарат выполняет не всю, а только часть затрачиваемой на вентиляцию работы, причем доля циклов управляемой ИВЛ может сильно варьироваться. Наиболее распространенная сейчас управляемой ИВЛ будет вытесняться режимом “вспомогательная/управляемая вентиляция”, все большее распространение получат режимы, первичная цель которых – поддержание на входе в дыхательные пути заданного давления. Примерами таких режимов является управляемая ИВЛ, ориентированная на давление, в том числе с инверсным отношением продолжительностей вдоха и выдоха, т.н. “поддержка давлением”, самостоятельное дыхание с двумя чередующимися уровнями положительного давления (Bi-PAP) и т.п. Распространение подобных методов привело к тому, что сейчас оправдана замена самого термина “искусственная вентиляция легких“ на более широкое понятие “вентиляционная поддержка”.
В ИА интенсивно происходит замена традиционных анестетиков новыми, более безопасными для пациента и медицинского персонала. Не говоря уже о практически забытом за рубежом эфире, вышли из употребления метоксифлуран (пентран) и трихлорэтилен (трилен). Наряду с фторотаном, все больше распространяются галогеносодержащие жидкие анестетики – энфлуран, изофлуран, севофлуран и дезфлуран. Единственным широко используемым газообразным анестетиком остается закись азота, но ряд исследований, в том числе и отечественных, подтверждают перспективность использования ксенона. Следует отметить и явную тенденцию преобладающего применения реверсивного дыхательного контура с подачей малых количеств кислорода и закиси азота (методика “Low Flow”). Оснащение аппаратов ИА мониторами и другими дополнительными устройствами обусловили перспективную замену терминов “аппарат ИН” и даже “аппарат ИА” на “анестезиологическая система”.
Общая тенденция для аппаратов ИВЛ и ИА – применение неинвазивных способов присоединения аппарата к пациенту – трахеальных трубок, вводимых через нос, или масок, обтурирующих верхние дыхательные пути.
Наиболее яркой общей тенденцией следует считать оснащение аппаратов встроенными и придаваемыми мониторами – устройствами для длительного определения характеристик системы, образованной пациентом и аппаратом ИВЛ или ИН, а также для сигнализации о выходе значений этих характеристик из установленных пределов и о различных нарушениях работоспособности аппаратуры. Например, последние проекты международных стандартов на эти аппараты требует обязательного комплектования аппаратов ИВЛ мониторами дыхательного объема или минутной вентиляции, мониторами концентрации кислорода и средствами сигнализации об апноэ при увеличении интервала между последовательными дыхательными циклами. Для аппаратов ИА стандартизовано их оснащение капнометрами, мониторами концентрации кислорода, выдыхаемого объема, давления в дыхательном контуре.
Современные мониторы данного назначения все чаще дополняются контролем показателей кровообращения, а вывод измеряемой информации осуществляется не только в цифровом, но и в графическом виде с возможностью показа ее изменений за длительный промежуток времени (тренд). Начала применяться т.н. “интеллектуальная сигнализация”.
В части номенклатуры НДА можно выделить тенденцию объединения в одном аппарате возможности применения как взрослых пациентов, так и детей начиная с 1 года.
Технические решения НДА имеют тенденцию к некоторой унификации. Общей стратегией является переход от пневмомеханических устройств к все усложняющимся методам электронного управления. Можно выделить два основных принципа структуры современных аппаратах ИВЛ. Первый характеризуется применением первично постоянного потока газа, который затем преобразуется малоинерционными электро-пневматическими преобразователями в нужные для дыхания порции. Однако в некоторых из перспективных режимов вентиляционной поддержки постоянный поток газа (т. н. “Flow By”) используется непосредственно. Для реализации вспомогательной ИВЛ с переключением на вдох по изменению потока газа, а также в аппаратах для новорожденных и детей находит применение разновидность такого приема, отличающаяся пропусканием постоянного потока газа в фазе выдоха через весь дыхательный контур. Зарубежным аппаратам с постоянным потоком газа, преобладающим сейчас на рынке, обычно требуется подача сжатого кислорода и воздуха от внешних источников; в отечественные аппараты (“Спирон-201”, “Фаза-5”) источник подачи сжатого воздуха встроен. Примером аппарата ИВЛ для детей с приемом “Flow By” может служить аппарата “Спиро-Вита-412”.
Принципиально другое техническое решение заключается в применении генератора вдоха переменного потока в виде меха, цилиндра с поршнем и т.п., приводимых в движение специализированным электроприводом, который позволяет гибко управлять всеми характеристиками вентиляции. Данное решение позволяет обойтись как без внешнего пневмопитания, так и без встроенного компрессора. Снижение размеров и массы таких аппаратов определяется тем, что потребляемая в данный момент мощность определяется режимом вентиляции, и максимальная нагрузка на привод нужна очень редко. Однако режимы, связанные с использованием “Flow By” реализовать в этом приводе трудно. Зарубежный пример –аппарат фирмы “Контрон”, ведется разработка подобной аппаратуры и во «ВНИИМП-ВИТА».
В аппаратах ИВЛ, предназначенных для применения во время ИА, для получения реверсивного дыхательного контура требуется отделить дыхательный контур от силового. С этой целью в аппаратах с генератором вдоха постоянного потока применяется специальное разделительное устройство (аппараты типа РО). Ясно, что в аппаратах второго типа такое устройство излишне.
Данные особенности обосновывают вывод, что для многофункциональных, наиболее сложных аппаратов ИВЛ перспективным является применение генератора вдоха постоянного потока, а для более массовых аппаратов с несколько ограниченным набором режимов и для аппаратов ИВЛ, используемых в составе систем ИА, – генератора вдоха переменного потока.
В современных клинических аппаратах ИВЛ широко используются микропроцессорное управление. Его преимущества по гибкости, разнообразной обработке и визуализации информации безграничны. Однако прослеживается тенденция придания аппаратуре возможностей, которые легко реализуются программными методами, но четкие показания к их применению либо очень узки, либо не определены. Важные характеристики аппарата ИВЛ во многом определяются примененным принципом переключения с вдоха на выдох. Поскольку микропроцессорная техника легче всего справляется с заданием временных характеристик, наибольшее распространение получило переключение по времени, но для реализации многих современных режимов работы оно дополняется переключением на выдох и по достижению заданного давления в дыхательном контуре. Другим аспектом микропроцессорного управления стало широкое применение для стабилизации ряда характеристик внутренних обратных связей. Велики возможности микропроцессорной техники и для организации в аппаратах ИВЛ различной обработки и визуализации информации, запоминания различных ситуаций, различной сигнализации и т.п.
Основные технические решения стационарных аппаратов ИА остаются стабильными, но ряд изменений конструкции аппаратов достаточно перспективен. Отказ от использования эфира упрощает конструкцию и позволит применять в дыхательном контуре более широкий спектр полимерных материалов. Универсальные испарители, позволяющие использовать различные анестетики, по соображениям безопасности вытеснены испарителями, каждый из которых рассчитан на использование только одного вещества. Для обеспечения во время ИА аппаратной ИВЛ продолжают сосуществовать два способа – оснащение аппаратов ИВЛ блоками для обеспечения ИА и включение в состав стационарных аппаратов ИА блоков ИВЛ с адекватно ограниченными возможностями. Во втором случае, представляющемся более перспективным, практически обязательным будет применение в блоках ИВЛ мехов, приводимых специальным программно управляемым электроприводом. Заметим, что перспективное применение реверсивных контуров с малой подачей газа, как и использование ксенона потребует введения в состав аппаратов ИА новых дозирующих устройств и значительного улучшения герметичности дыхательного контура.
Основной перспективной тенденцией технических решений аппаратов ИА следует считать внедрение электроники и, особенно, микропроцессорной техники. Уже сейчас она завоевала прочные позиции в блоках ИВЛ, мониторах и некоторые других дополнительных узлах. Поэтому несомненно, что в ближайшем будущем электронное микропроцессорное управление завоюет прочные позиции и в данном виде НДА.
Мониторное обеспечение ранее было самым слабым местом отечественной НДА. Сейчас положение несколько улучшилось: многие виды НДА укомплектованы простым монитором АСТРА, во все новые аппараты разработки «ВНИИМП-ВИТА» встраиваются мониторы давления в дыхательном контуре, разработано и освоено производство пульсоксиметров, электронных волюметров, анализаторов содержания кислорода. Теперь стоит задача установить стратегию обеспечения мониторного контроля ИВЛ и ИА, которая включает выбор оптимальных наборов контролируемых характеристик, надлежащее деление мониторов на встроенные в аппараты и отдельные, “привязка” характеристик встроенных мониторов к сложившейся номенклатуре аппаратов ИВЛ и ИА. Требуется обосновать метрологические характеристики мониторов, унифицировать методы представления и обработки информации и технические решения.
Разработанная на основе приведенных соображений перспективная номенклатура разработок «ВНИИМП-ВИТА» приведена в табл. 2.
_575.gif)
.gif)
_575.gif)