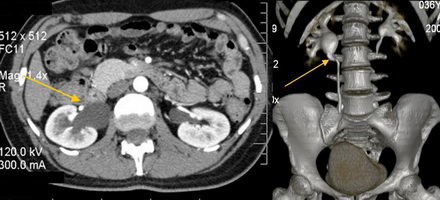
нарушение уродинамики справа что это
Уродинамика
Уродинамика – диагностический метод, подразумевающий исследование свойств и характеристик мочи. Это комплексное обследование, которое проводится при необходимости диагностировать и дифференцировать заболевания мочевыделительной системы.
Нейроурология – медицинское направление, специализирующееся на диагностировании и лечении расстройств мочеиспускания, связанных с неврологическими заболеваниями. Уродинамика и нейроурология в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – отдельное направление, которое позволяет диагностировать и лечить все виды расстройств мочеиспускания. Методы диагностики в этом отделении всегда комплексные, подразумевают обследование всех систем пациента.
Уродинамическое исследование – это комплекс различных диагностических мероприятий:
Уродинамика назначается врачами не каждому больному с проблемами в работе мочевыделительной системы, но такое исследование обязательно при наличии определенных жалоб пациента:
Комплексное уродинамическое исследование рекомендуется к проведению в следующих случаях:
Уродинамика считается важным диагностическим обследованием, которое дает абсолютно точную, достоверную информацию врачи могут определить причину расстройства мочеиспускания и подобрать эффективное лечение.
Нейроурология
Нейроурология специализируется на диагностике и лечении всех видов расстройств мочеиспускания, которые связаны с неврологическими причинами. За помощью к врачам такой специализации обращаются пациенты с гипер/гипоактивностью мочевого пузыря, несогласованным сокращением мышц мочевого пузыря и его сфинктера, хронической боль в области малого таза. Причинами возникновения перечисленных состояний могут быть сильный стресс, патологии головного мозга, перенесенные тяжелые заболевания или хирургические вмешательства.
Чаще всего нейроурология сталкивается со следующими неврологическими причинами нарушения мочеиспускания:
Нейроурология тесно связана с комплексным уродинамическим исследованием, потому что установить неврологическую причину развития расстройства мочеиспускания без глубокого обследования невозможно. Нарушение уродинамики практически в каждом случае связано с неврологией, поэтому эти два направления в медицине объединяются.
Уродинамика – какие цели преследует
Комплексное уродинамическое исследование проводится с целью:
Уродинамические исследования дают возможность врачам выявить чрезмерную или недостаточную активность мочевого пузыря, проблемы с функциональность мышц диафрагмы таза, расстройства нижних мочеиспускательных путей нейрогенного характера.
Если в ходе исследований выявлены нарушения уродинамики, то понадобится помощь невролога для выявления причины патологического состояния. Нейроурология как раз поможет выявить нарушения работы отделов нервной системы, которые приводит к недержанию или задержке мочеиспускания.
Методика уродинамических исследований
Уродинамика – диагностическая процедура, которая проводится в условиях стационара. Она доставляет пациенту некоторый дискомфорт, но абсолютно безболезненная и не требует применения анестезии.
Как проходят уродинамические исследования:
Пациентам не только проводятся стандартные уродинамические исследования – предлагается вести дневник мочеиспусканий. Это простой метод наблюдения за процессом мочеиспускания, который позволяет получить врачу достаточно большое количество нужной информации – число мочеиспусканий в сутки (отдельно дневных и ночных), объем мочи, временные интервалы между мочеиспусканиями, количество случаев недержания мочи.
С помощью уродинамического исследования возможно установить причину проблем с мочеиспусканием, когда стандартные медицинские исследования не позволяют обнаружить нарушения.
Лечение заболеваний
В НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина изучается уродинамика и только после получения результатов будет назначаться лечение. Оно может быть консервативным или хирургическим. В первом случае нейроурология подразумевает применение:
Хирургические вмешательства проводятся малоинвазивными методами, чаще используется ботулинотерапия. Она дает возможность восстановить мочеиспускание, избавить пациента от хронической тазовой боли, устранить симптомы хронического, осложненного цистита и простатита.
Отделение в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – это уродинамика и нейроурология, которые позволяют диагностировать даже сложные патологии мочевыделительной системы.
Филиалы и отделения, в которых лечат расстройства мочеиспускания и недержания мочи
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Гидронефроз и стриктуры мочеточника
Определение и классификация гидронефроза
Гидронефроз – это функциональное нарушение чашечно-лоханочной системы почки. В результате стеноза усложняется отток мочи и повышается гидростатическое давление. Такие изменения приводят к трансформации паренхимы, ухудшают работу почки. Различают три стадии: начальную, раннюю, терминальную. Нарушение чаще встречается у женщин.
Этиология и патогенез гидронефроза
Различают врожденный и приобретенный гидронефроз. Патология всегда сопровождается сужением ЛМС (лохано-мочеточникового сегмента), аномалию могут вызывать следующие факторы.
Сдавление и пульсовое воздействие со стороны добавочного нижнесегментарного артериального сосуда.
Отклонение в развитии семенных и почечных вен.
Сегментарная дисплазия ЛМС.
Педункулит из-за вытекания мочи в почечный синус.
К провоцирующим факторам относятся: подвижность почки, аномальная работа парапельвикальной клетчатки, дисфункция почечных кровеносных сосудов.
Клиническая картина гидронефроза
Различает два этапа. Первый характеризуется образованием обструкции ЛМС, симптоматика невыражена. Для второго характерны основные признаки почечной недостаточности:
тупая боль в области поясницы;
наличие крови в моче;
При обострении возможна картина почечной колики. Специфичным симптомом для гидронефроза является выбор больного спать на животе, поскольку перераспределение внутрибрюшного давления облегчает отток мочи.
Диагностика гидронефроза
Для постановки диагноза пациентам проводят клинико-лабораторные исследования. Кроме анализов мочи и крови используют инструментальные методы. Если необходима операция, обязательно проводят гистологический анализ пораженной ткани.
Физикальный осмотр
На ранних стадиях малоинформативен, заметить нарушение при пальпации и перкуссии возможно на последних этапах болезни.
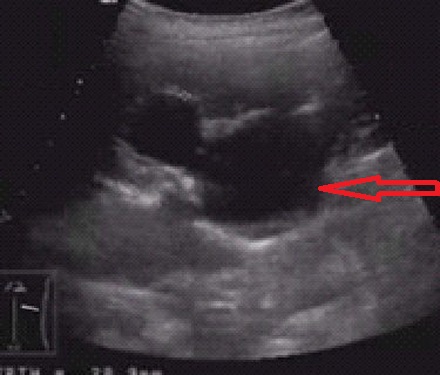
Ультразвуковое исследование
Ультразвуковое исследование. Диалатация чашечно-лоханочной системы.
При подозрении на данную патологию исследования проводят полипозиционно, оценивают состояние почки, лоханок, мочеточника, сосудов. Для корректного диагноза используют сравнение со здоровой почкой.
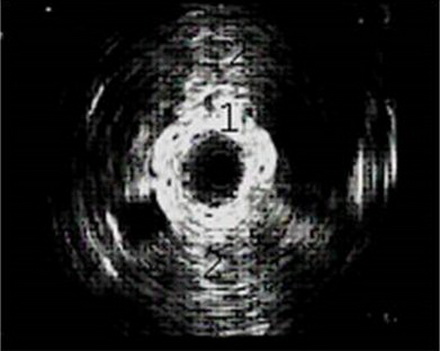
Эндолюминальная эхосонограмма зоны лоханочно-мочеточникового сегмента.
1. Стенка мочеточника.
2. Склероз парауретеральной клетчатки
Состояние парауретеральной клетчатки показывает эндолюминальный датчик, который заводят через мочеточник. Для оценки функциональных возможностей используют фармакоэкографию с мочегонными препаратами.
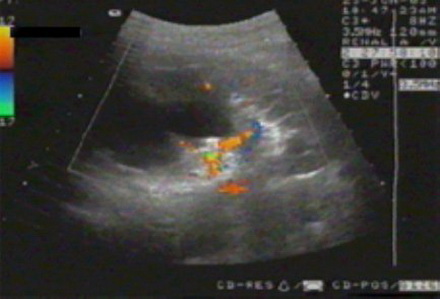
Эходоплерография сосудов почек.
Эходопплерограмма. Снижение интенсивности кровотока в области истонченной паренхимы верхнего и среднего сегментов почки.
Исследование актуально для оценки гемодинамических отклонений. Патология приводит к трансформации органа и растяжению артериальных и венозных сосудов. По их размерам можно судить о стадии и корректно выбирать лечение.
Рентгенологические методы обследования
Если нет противопоказаний, то рентгенологические исследования с контрастом являются приоритетными в диагностике гидронефроза.
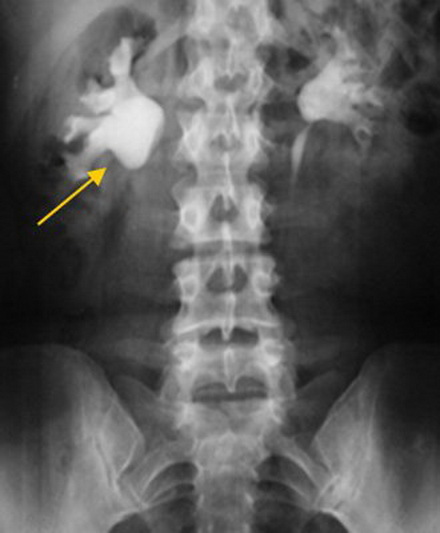
Экскреторная урограмма. Стеноз лоаночно-мочеточникового сегмента, гидронефроз справа.
Благодаря рентгеноконтрастным препаратам метод дает оценку экскреторным функциям почек. Он эффективен на начальных стадиях заболевания, по мере нарастания патологии диагностическая эффективность снижается.
Применяется для обследования мочевых путей, показывает их структурное состояние, но не отражает функционального.
Применяется при непереносимости йодсодержащих контрастов. Актуальна для пациентов со значительным угнетением почечной функции. Результативность исследования повышает видеозапись.
Антероградная чрескожная пиелография.
Назначается, когда уретеропиелография невозможна и когда почка не выделяет контрастное вещество.
Диагностирует нарушения в развитии почек и сосудов. Для уровазального конфликта характерна патология наполнения ЛМС. Метод позволяет оценить трансформацию органа и прилегающих сосудов.
Мультиспиральная компьютерная томография. 3D реконструкция. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Исследование неинвазивно и с высокой точностью показывает структурные изменения мочеполовой системы. На основании снимков проводится трехмерная реконструкция, что позволяет увидеть объем поражения и протяженность деформированного участка мочеточника. Не отражает функциональных изменений.
Магнитно-резонансная урография. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Современный и наиболее информативный метод. Используется магнитно-резонансная урофагия с контрастом и без. В результате получают динамические изображения, которые демонстрируют все этапы эвакуации жидкости. Для более четкой визуализации мочевых путей используют фармакологические агенты. При большом количестве томографических срезов возможна 3D-реконструкция изображения.
Радионуклидные исследования
Для диагностики используют динамическую нефросцинтиграфию, в ходе которой оценивают транспорт радиоактивного вещества. Выделяют три сегмента исследования, каждый со своим временным течением. Первый отражает кровенаполнение почечных сосудов, второй – транспорт через клетки эпителия проксимальных канальцев, третий – уродинамику верхних мочевых путей. Метод показывает функциональные изменения, не дает информации о структурных деформациях.
Лечение гидронефроза
Сложность обнаружения патологии на начальных стадиях делает основным методом лечения реконструктивную операцию.
Подготовка к операции
Предусматривает комплекс мер по устранению патологических состояний и нормализации физиологических отклонений, что позволяет увеличить резерв функциональных возможностей почек. Для ликвидации воспалительного процесса используют НПВС, антигистамины, антибиотики. Для оздоровления соединительной ткани назначают солкосерил и вобэнзим.
Для снижения функциональной дегенерации назначают β2-адреномиметик гинипрал, на начальных стадиях это позволяет избежать операции. Также выполняется дренирование нефростомой или катетером-стентом.
Реконструктивные операции
Показаниями являются прогрессирование патологии, разрушение ткани, ведущее к функциональной и структурной гибели почки, сопутствующий гнойный пиелонефрит, состоявшееся почечное кровотечение.
Уретеропиелопластика (операция Андерсена-Хайнса) предусматривает резекцию больной зоны мочеточника и лоханки и создание пиелоуретерального анастомоза. Успешность операции обусловлена правильным определением зоны афункционального участка, резекция проводится на 5-6 мм дистальней пораженной ткани..
При стенозе ЛМС и наличии добавочного сосуда выполняется резекция, которая позволяет привести в соответствие просвет сосуда и паренхимы.
Важной частью вмешательства является эффективное дренирование, различают: нефростомию, установку мочеточникового катетера, катетера-стента. Важно предупредить воспалительные осложнения и внешнее инфицирование.
Включают два вида вмешательства: антеградную чрескожную эндопиелотомию и баллонную дилатацию. Операции показаны при небольших изменениях лоханки и отсутствии добавочного сосуда из-за высокого риска кровотечения. Эффективность составляет 72% против 89% открытого метода.
Сочетают в себе методы предыдущих двух. Позволяют проводить резекцию и наложение анастомоза, при этом характеризуются малой травматичностью и уменьшают сроки госпитализации
Послеоперационное ведение
Для нормального отведения мочи устанавливается катетер Фоли № 12-14. Чтобы уменьшить отек, назначают НПВС и уросептики. Для улучшения питания тканей используют венорутон, трентал. Для восстановления слизистой применяют вобэнзим и солкосерил. Длительность терапии в каждом случае определяется индивидуально, но ее срок составляет не менее 10 дней.
Антибиотики назначают после удаления дренажа с целью предупредить формирования мультирезистентной флоры, исключением является стойкое воспаление в первые сутки после операции.
После нефростомии обязательно проводят антеградную рентгенотелевизионную уроскопию и пиеломанометрию для проверки состоятельности верхних мочевых путей.
Заключение
Правильная диагностика и выбор метода коррекции определяют успешность терапии. Не менее важны предоперационная подготовка и послеоперационное обследование, оно позволяет определить успешность вмешательства, на ранних стадиях скорректировать осложнения.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
Отделение уродинамики и нейроурологии
Отделение уродинамики и нейроурологии проводит диагностику и лечением всех видов нарушений мочеиспускания у взрослых и детей
Пациенты детского и взрослого возраста
Лечение любых видов нарушений мочеиспускания
Избавление от цистостомического дренажа
«Нет более тягостного страдания, чем недержание мочи. Постоянное подтекание омерзительной жидкости, промачивающей насквозь одежду, делает человека противным для себя, для семьи, изгоняет его из общества». Доктор Говард Этвуд Келли
Записаться к врачу
Оставьте заявку и ожидайте консультацию нашего специалиста
Методы исследований
В отделении уродинамики и нейроурологии проводится диагностика всех видов нарушения мочеиспускания. В отделении разработаны уникальные алгоритмы диагностики нарушений мочеиспусканий, хронических циститов, хронических простатитов, хронических болевых синдромов в урологии.
| Дневник мочеиспусканий – важнейший инструмент диагностики при многих заболеваниях, который применяется как у взрослых, так и у детей. Он представляет собой лист, в котором отмечается время и объем каждого мочеиспускания, императивные позывы, эпизоды недержания мочи и смены прокладок, если они используются для защиты при недержании. Дневник информативен, если у пациента нет значимых объемов остаточной мочи, то есть мочевой пузырь в повседневной жизни опорожняется полностью или почти полностью. Если у пациента есть обструкция, и моча полностью «не выходит», ведение дневника либо не назначается, либо оценка полученных данных проводится с большой осторожностью. |
Дополнительно врач обращает внимание на периоды суток, в которые интенсивность симптомов особенно высока, что также влияет на выбор терапии и режим ее назначения. То есть дневник мочеиспускания помогает врачу оценить тяжесть симптомов, их характер, а значит выбрать наиболее эффективный метод лечения. К тому же дневник поможет контролировать динамику симптомов и оценить качество лечения.
Рекомендуется заполнять дневник в течение 72 ч. В реальной практике нашим пациентам, особенно работающим, сложно аккуратно вести дневник 3 дня. Чаще мы предлагаем заполнять его в выходные дни (48 ч), а оставшиеся 24 ч рабочего дня вести регистрацию без измерения объемов мочеиспускания, а лишь с приблизительной их оценкой («большой, средний, маленький»). При этом регистрация эпизодов НМ и ургентности остается обязательной.
На вопрос: «Что необходимо для ведения дневника?», мы всегда отвечаем: «Бумага, ручка, мерный стакан и добрая воля пациента».
| Урофлоуметрия (УФМ) – неинвазивное исследование, позволяющее определять динамические свойства потока мочи. Для его проведения пациенту необходимо помочиться максимально естественным для него образом в специальный прибор. Исследование, как правило, проводится с определением объёма остаточной мочи. |
Урофлоуметрия позволяет определить такие показатели как:
— время мочеиспускания;
— максимальную объемную скорость мочеиспускания;
— среднюю скорость мочеиспускания;
— время достижения максимальной скорости;
— суммарный объем мочеиспускания;
— время ожидания начала мочеиспускания;
— объём выделенной мочи;
— объём остаточной мочи.
Диагностика: Уродинамическое исследование
Большинство методов диагностики, которые используются в урологии, позволяют оценить преимущественно структурные изменения в органах мочеполовой системы (рентгеноскопия, Компьютерная Томография (КТ), Магнитно-резонансная томография (МРТ), УЗИ, цистоскопия и др.).
Диагностика: Уродинамическое исследование
Все эти методы хороши для заболеваний, сопровождающихся грубыми и заметными изменениями в структуре тканей (например, при опухолях, мочекаменной болезни или гидронефрозе). Но есть масса клинических ситуаций, когда самые современные способы визуализации утверждают, что все в пределах нормы, а между тем пациент страдает без диагноза и, соответственно, без лечения. Нередко встречаются и пограничные состояния, когда структурные изменения вроде бы есть («есть к чему придраться»), но они недостаточно выражены, чтобы объяснять серьезные жалобы пациента. В подобных случаях на помощь приходят функциональные методы диагностики состояния мочевыделительной системы. Одним из них является уродинамика.
Уродинамика, в строгом смысле, означает «движение мочи». Однако чаще под этим термином понимают либо соответствующий раздел урологии, либо метод диагностики – комплексное уродинамическое исследование (КУДИ).
Основы уродинамики и нейроурологии: что обязательно нужно знать урогинекологу?
Комплексное уродинамическое исследование – метод, позволяющий определить и дифференцировать причины расстройства мочеиспускания. Его применяют при таких состояниях как инфравезикальная обструкция, нарушение сократительной способности мочевого пузыря, сложные нейрогенные расстройства мочеиспускания (детрузорно-сфинктерная диссинергия, гиперактивность и гипоактивность детрузора).
Метод включает в себя:
Жалобы, при которых стоит выполнить КУДИ:
Уродинамическое исследование выполняется с целью:
Уродинамическое исследование рекомендуется:
Методика проведения:
При выполнении КУДИ в мочевой пузырь и прямую кишку пациента вводятся тонкие катетеры-датчики, позволяющие измерять пузырное и внутрибрюшное давление. Далее осуществляется наполнение мочевого пузыря физраствором с определенной скоростью (через пузырный катетер).
Параллельно осуществляется регистрация давления в мочевом пузыре (реактивность мочевого пузыря), выполняются провокационные пробы (например, кашель). По достижении адекватного позыва к мочеиспусканию пациента просят помочиться в специальный аппарат – урофлоуметр, позволяющий оценить объемную скорость мочеиспускания. При мочеиспускании оценивается адекватность сократительной функции мочевого пузыря и наличие/отсутствие органических или функциональных препятствий току мочи. Процедура КУДИ может доставлять небольшой дискомфорт, но при этом она абсолютно безболезненная.
Если Вы хотите получить еще больше информации про Уродиамическое исследование, рекомендуем посмотреть видео доклад врача нашего центра Зайцевой А.О.
Нарушение уродинамики справа что это
В последние десятилетия отмечается неблагоприятная тенденция к росту в детской популяции рецидивирующего пиелонефрита, формирующегося на фоне обструктивной уропатии и дисметаболических нарушений [4; 5; 7]. У пациентов с вторичным пиелонефритом сохраняется высокий риск развития хронической болезни почек (ХБП) с формированием хронической почечной недостаточности (ХПН) и снижением качества жизни уже в детском возрасте [7]. Значительно возросла доля маломанифестных и латентных форм течения ренальной инфекции, протекающей на фоне врожденных аномалий ОМС, дисметаболической нефропатии, что требует индивидуальных подходов к диагностике и ведению таких больных [4]. В ходе современного высокотехнологичного урологического обследования и лечения ребенок подвергается обязательным инвазивным лечебным и диагностическим манипуляциям, что приводит к повышению риска восходящего инфицирования [8]. При нарушении уродинамики создаются благоприятные условия для персистенции микробной флоры в МВП [6; 8].
Предупреждение прогрессирования хронических болезней почек (ХБП) и поиск эффективных превентивных терапевтических подходов являются острейшей медико-социальной проблемой, относящейся к приоритетам национальных систем здравоохранения большинства стран мира [4].
Хорошо известно, что нарушения уродинамики являются одним из ведущих предрасполагающих факторов к рецидивированию, прогрессированию хронических пиелонефритов у детей [3; 9]. При отсутствии их адекватной коррекции повышение внутрилоханочного давления вследствие функциональной обструкции ведет к внутрипочечному рефлюксу и ишемии почечной ткани. Что, в свою очередь, способствует рецидиву воспаления и возникновению нефросклероза. Диагностика нарушений уродинамики получила широкое распространение в детской урологической практике, однако у детей с хроническим пиелонефритом, не имеющих выраженной органической обструкции, такие исследования проводятся далеко не всегда. В то время как своевременное их выявление и успешная коррекция могут привести к существенному снижению рецидивов заболевания и, соответственно, предупредить развитие и прогрессирование хронической болезни почек у детей.
Верификация диагноза проводилась в соответствии с Международной классификацией болезней, травм и причин смерти 10-го пересмотра (МКБ-10).
Программа обследования соответствовала стандартному протоколу обследования больных с хроническим пиелонефритом в стационаре. Для выявления сопутствующей патологии по показаниям назначались консультации узких специалистов и дополнительные методы обследования. Ретроспективный анализ истории заболевания проводился по историям родов, историям развития, стационарным выпискам от предыдущих госпитализаций.
Для изучения функционального состояния нижних мочевых путей регистрировался ритм спонтанных мочеиспусканий. Урофлоуметрия проводилась на аппаратуре Floumapper фирмы Lund Instruments производства Швеции [3]. Для определения уродинамики верхних мочевых путей исследовали количественные параметры мочеточниковых выбросов с помощью спектрального доплеровского режима. Исследование начиналось через 15-20 минут после стандартной водной нагрузки из расчета 10-15 мл/кг массы. В режиме ЦДК фиксировались выбросы мочи и определялась частота (число выбросов за единицу времени) [2]. В режиме ИДМ оценивались количественные параметры: количество, продолжительность одного выброса (Т), максимальная (Vmax) и минимальная (Vmin) скорости выброса, индекс резистентности (IR).
Результаты и обсуждение. Уродинамика, т.е. процесс выведения мочи по мочевым путям, протекает в 2 фазы: 1) транспортную, когда под действием изгоняющих мышц (детрузоров) моча продвигается по мочевым путям, и 2) ретенционную, когда под действием замыкающих мышц (сфинктеров) данный отдел мочевых путей растягивается, и в нём накапливается моча. Вся система мочевых путей от почечной чашки до мочеиспускательного канала представляет собой единый полый мышечный орган, две части которого функционально взаимосвязаны. В то время как экскреторное дерево находится в транспортной фазе, мочевой пузырь пребывает в ретенционной, и наоборот. Моча по мочеточнику движется вследствие наличия градиента давления, создаваемого систолой лоханки и распространения по мочеточнику перистальтической волны, которая возникает за счёт автоматии гладкой мышцы мочеточника 1-5 раз в 1 мин. Перистальтическая активность мочеточника обеспечивается координированным сокращением продольно и циркулярно ориентированных гладкомышечных волокон стенки мочеточника. При всяком нарушении оттока мочи повышается гидростатическое давление в чашечно-лоханочной системе и канальцевом аппарате почки с развитием лоханочно-почечных рефлюксов. Кроме того, при переполнении лоханки мочой давление в ней становится выше, чем в податливых тонкостенных почечных венах, вследствие чего они сдавливаются. Венозный стаз приводит к расстройству крово- и лимфообращения в почке.
В результате венозного полнокровия и возникающего отека стромы повышается внутрипочечное давление, нарушается трофика тканей. Это способствует снижению сопротивляемости ткани почки инфекции, быстрому размножению бактерий. С другой стороны, персистирующее повышение внутрипочечного и гидростатического давления увеличивает риск развития фиброзных изменений в интерстиции паренхимы, что в свою очередь способствует хронизации процесса и формированию хронической болезни почек в детском возрасте.
В последние годы высказывается мнение, что верхним мочевыводящим путям свойственны обе формы сокращения: как по цистоидному, так и по перистальтическому типу. Предполагается даже, что перистальтика присуща нормально функционирующему мочеточнику, а цистоидное сокращение возникает лишь при патологических состояниях. Уродинамика верхних мочевыводящих путей определяется несколькими показателями:
— взаимоотношением давления и объема в чашечках, лоханке, мочеточниках и мочевом пузыре, регистрируемых с помощью серии специальных манометрических исследований (каликоманометрия, пельвиоманометрия, уретероманометрия);
— функцией водителя ритма лоханки пейсмекера;
— характером распространения по мочеточнику перистальтической волны, выявляемой с помощью методов, регистрирующих биоэлектрическую активность мышечной системы (электропельвиография, электроуретерография).
Интегративным показателем деятельности верхних мочевыводящих путей могут быть мочеточниковые выбросы, что привлекательно в широкой нефрологической практике ввиду неинвазивности исследования. Для определения уродинамики верхних мочевых путей исследовали количественные параметры мочеточниковых выбросов с помощью спектрального доплеровского режима. При изучении уродинамики верхних мочевых путей у детей с хроническим пиелонефритом обнаружено, что количество мочеточниковых выбросов за 1 минуту у 80% детей колебалось в нормальных пределах, у 15% было повышено и у 5% снижено. При этом у 20 (30,8%) детей с обструктивным пиелонефритом было повышено количество мочеточниковых выбросов, у 10 (11,1%) понижено; у 7 (28%) детей с дисметаболическим пиелонефритом повышено, у 3 (12%) больных понижено.
У 90% детей выявлено снижение как максимальной, так и минимальной скорости мочеточникового выброса, у 10% детей наблюдалось увеличение максимальной и минимальной скорости мочеточниковых выбросов. Показатели в разных группах детей достоверно не отличались. При этом у 66% был повышен IR, преимущественно за счет снижения максимальной скорости мочеточникового выброса; у 12% IR снижен за счет снижения максимальной и повышения минимальной скорости выброса, и у 22% регистрировались нормальные показатели IR, что соответствовало либо нормальным скоростным показателям, либо равномерному снижению как максимальной, так и минимальной скоростей.
Для обеспечения нормального пассажа мочи необходима согласованность действий как нижних, так и верхних мочевых путей. Резервуарная функция мочевого пузыря обеспечивается взаимодействием детрузора и сфинктеров уретры. Мышца, изгоняющая мочу, обладает эластичностью и выраженной способностью к растяжению, что необходимо для сохранения низкого внутрипузырного давления независимо от увеличения объема мочи. В период накопления жидкости до значений эффективной или максимальной физиологической емкости детрузор находится в неактивном состоянии. Когда количество мочи в мочевом пузыре достигает эффективного или максимального физиологического объема, внутрипузырное давление поднимается до 30-50 см водного столба за счет сопротивления детрузора. Наружный и внутренний уретральные сфинктеры, а также мышцы тазовой диафрагмы расслабляются, внутриуретральное давление снижается, а пузырно-уретральный градиент давления становится положительным, что является основной предпосылкой эвакуации мочи. Количественные характеристики эвакуаторной способности мочевого пузыря складываются из величины объемной скорости потока мочи, которая является функцией микционного давления и уретрального сопротивления. Микционное или внутрипузырное давление в момент мочеиспускания зависит от сокращения детрузора, напряжения брюшной стенки и эффективного объема мочевого пузыря. В норме акт мочеиспускания зависит преимущественно от тонуса детрузора, его сократительной способности [7].
Одним из наиболее часто встречающихся функциональных нарушений уродинамики нижних мочевых путей является детрузорно-сфинктерная диссинергия. Сфинктерно-детрузорная диссинергия характеризуется непроизвольными сокращениями наружного сфинктера уретры и/или парауретральных мышц во время сокращения детрузора. Нарушение содружественного расслабления сфинктера и сокращения детрузора приводит к возникновению у больных функциональной инфравезикальной обструкции и появлению остаточной мочи. Гиперактивность детрузора характеризуется резкими скачками внутрипузырного давления и нарушением накопительной функции мочевого пузыря. Гипотония детрузора характеризуется снижением чувствительности стенки пузыря, его переполнением и нарастанием давления мочи в его просвете выше критических цифр. Детрузорно-сфинктерная диссинергия представляет собой нарушение содружественного расслабления сфинктера и сокращения детрузора, приводящее к функциональной инфравезикальной обструкции при микции.
Нами изучалась уродинамика нижних мочевых путей путем исследования ритма спонтанных мочеиспусканий и урофлоуметрии. Выбор методики был обусловлен неинвазивностью и доступностью для использования.
Нейрогенный мочевой пузырь был диагностирован у 15 детей (23%) с обструктивным пиелонефритом и у 5 детей (20%) с дисметаболическим пиелонефритом. При этом с подавляющей частотой встречался гиперактивный мочевой пузырь (18% и 16% соответственно). В большей степени это проявлялось дезадаптацией детрузора. Нарушение его адаптации сочеталось с гипер- и норморефлекторным мочевым пузырем. В целом нейрогенная дисфункция мочевого пузыря диагностирована у 20 (22%) детей с вторичным пиелонефритом.
При исследовании уродинамики нижних мочевых путей установлено, что типичными для детей с вторичным хроническим пиелонефритом оказались нарушения кинетики сфинктеров, что проявлялось их хаотическими сокращениями в процессе мочеиспускания, т.е. нарушением долженствующих реципрокных взаимоотношений, выражающимся в увеличении числа прерывистых кривых и количества пиков на них. Опорожнение мочевого пузыря у обследованных детей осуществлялось с нормальной средней и максимальной скоростью и продолжительностью (время мочеиспускания достоверно не отличалось от группы здоровых детей). Уровень максимальной объемной скорости у обследованных детей, по нашим данным, также не отличался от контрольного. В исследуемой группе отмечалось лишь незначительное увеличение времени достижения пиковой скорости опорожнения мочевого пузыря (р>0,05). В связи с тем, что достоверно отличались от нормативных только показатели количества пиков на урофлоуметрической кривой, в дальнейшем мы анализировали детально только эти параметры. Нарушение функции опорожнения отмечено у 67% больных. При проведении урофлоуметрии у 61 (67,8%) ребенка зарегистрированы прерывистые урофлоуметрические кривые, а среднее количество пиков на них составляло 2,2±0,4. У 10 (11%) детей количество пиков на урофлоуметрической кривой было более 3, что свидетельствует о более интенсивных функциональных нарушениях нижних мочевых путей. Многопиковые урофлоуметрические кривые зафиксированы у 47 (72,3%) детей с обструктивным пиелонефритом и у 14 (56%) детей с дисметаболическим пиелонефритом.
В группе здоровых регистрировали единственный пик, что характеризовало нормальные реципрокные взаимоотношения.
Таким образом, у детей с вторичным пиелонефритом были выявлены нарушения уродинамики как верхних, так и нижних мочевых путей. Уродинамические расстройства проявлялись нарушенной кинетикой сфинктеров, что проявлялось их хаотическими сокращениями в процессе мочеиспускания, т.е. нарушением долженствующих реципрокных взаимоотношений. Эвакуаторная функция была нарушена более, чем у половины больных. У 90% детей выявлено снижение как максимальной, так и минимальной скорости мочеточникового выброса. У детей с вторичным пиелонефритом оказалась нарушенной и резервуарная функция. Чаще всего это проявлялось гиперактивным мочевым пузырем.
У всех детей с хроническим пиелонефритом необходимо прицельно выявлять уродинамические нарушения. Своевременная и упорная коррекция нарушенного пассажа мочи будет являться ключевым патогенетическим звеном в профилактике рецидивов микробно-воспалительного процесса и развития хронической болезни почек у детей.
Выводы
1. У детей с хроническим вторичным пиелонефритом мы выявили нарушения уродинамики верхних мочевых путей. У 90% детей выявлено снижение как максимальной, так и минимальной скорости мочеточникового выброса. Показатели в разных группах детей достоверно не отличались.
2. У детей с хроническим вторичным пиелонефритом оказалась нарушенной уродинамика нижних мочевых путей. Нарушения проявлялись в большей степени детрузорно-сфинтерной диссинергией. Нарушение резервуарной функции было обусловлено гиперактивностью мочевого пузыря и дезадаптацией детрузора.
3. Выявленные изменения дисфункции нижних мочевых путей должны корректироваться при проведении комплексной реабилитации.
Рецензенты: