надышался ржавой пылью что делать
Вдыхание пыли: вред и болезни
Любая рабочая деятельность, которая подвергает рабочих воздействию строительной или минеральной пыли, может иметь серьезные последствия для здоровья работников и всех, кто находится поблизости. Поэтому важно, чтобы они понимали риски и опасности, связанные с такой работой, и принимали соответствующие меры предосторожности.
В данной статье объясняется, что представляет собой вдыхаемая пыль на строительных предприятиях, в шахтах и опасности, связанные с ее воздействием, и обязанности работодателя по контролю воздействия пыли диоксида кремния на рабочем месте.
Что такое вдыхаемый кристаллический кремнезем?
Диоксид кремния является природным веществом, содержащимся в песке, камнях и глине, а также в некоторых строительных материалах, таких как бетон, кирпич, раствор и некоторые виды пластмасс.
Строительные и перерабатывающие работы, включая бурение и шлифовку могут привести к образованию кремнеземсодержащей пыли. Частицы кремнеземной пыли, которые достаточно малы для того, чтобы глубоко вдыхаться известны как пыль кристаллического кварца.
Каковы факторы риска кремнеземной пыли?
Регулярное неконтролируемое воздействие кремнеземной пыли может привести к серьезным последствиям для здоровья работников и всех находящихся поблизости людей. Это может включать в себя следующие профессиональные заболевания:
Воздействие пыли может иметь значительные последствия для здоровья, многие из которых могут серьезно изменить жизнь. Ежегодно возникает множество проблем с дыханием или легкими, которые, как считается, вызваны или усугублены трудовой деятельностью. Измерение пыли, в том числе диоксида кремния является важным способом контроля безопасности.
Воздействие дисперсного диоксида кремния является основной причиной этих проблем и оканчивается несколькими сотнями смертельных случаев ежегодно. Поэтому важно понимать риски и опасности, связанные с вдыханием пыли чтобы вы могли эффективно управлять ими.
Кто больше всего подвержен риску воздействия пыли?
Представители многих профессий подвергаются повышенному риску воздействия пыли из-за деятельности, которую они выполняют на работе. Эти профессии включают в себя:
Когда пыль становится опасной для работников?
Вдыхаемый кристаллический кремнезем является опасным веществом, которое может оказать серьезное воздействие на здоровье людей. Таким образом, имеется норма предельно допустимой концентрации (ПДК) кремнезема на рабочем месте для защиты здоровья работников. ПДК представляет собой безопасную максимальную концентрацию, которой могут подвергаться работники в течение установленного периода времени.
ПДК кремнезема в рабочей зоне 3 мг / м 3, усредненный за восьмичасовой период времени. По закону работодатели обязаны следить за тем, чтобы воздействие пыли контролировалось, и чтобы значение ПДК не превышалось. Могут потребоваться меры контроля для снижения воздействия пыли ниже ПДК.
Объем кремнезема, присутствующего в различных кремнеземсодержащих материалах, значительно варьируется. Однако даже если вещество имеет низкое содержание кремнезема, воздействие большого количества пыли любого типа может привести к серьезным последствиям для здоровья.
Что вы нужно сделать для предупреждения воздействия пыли?
Каждый, кто вовлечен в производственную деятельность, производящую пыль, играет важную роль в обеспечении управления соответствующими опасностями.
Обязанности работодателя
По закону работодатели обязаны:
Обязанности сотрудника
Сотрудники, занятые на полный или неполный рабочий день, должны позаботиться о своем здоровье и безопасности на работе. Это включает в себя:
Предусмотреть дополнительные меры безопасности следует на всех предприятиях. Для этого стоит выполнить набор мероприятий по охране труда. Для получения дополнительной информации о безопасных методах охраны труда следует пройти соответствующее обучение.
Чем опасен «грязный» воздух в помещении и как от него избавиться: советы экспертов
Головные боли, вялость, слабость мы часто списываем на занятость на работе, недосыпы или электромагнитные бури. Но на самом деле причина может быть буквально под носом — дело в качестве воздуха на рабочем месте или в квартире. Чем вреден «застоявшийся» воздух и как его очистить — рассказали специалисты.
Если посмотреть на состав воздуха в некоторых помещениях, можно с уверенностью заключить, что это очень опасный враг нашему здоровью. Ведь мы не можем не дышать. В воздухе офисных помещений можно обнаружить огромное количество веществ (до 900 соединений) и значительное количество опасных микроорганизмов.
Среди загрязнителей есть канцерогенные вещества — формальдегид, асбест, бензол, кадмий, радон и другие. Более 25% веществ-загрязнителей имеют аллергические свойства. Поэтому очень часто аллергики не обходятся на работе без противоаллергенных препаратов. Если здание многоэтажное (как часто и бывает) и там постоянно сдаются помещения, в составе воздуха можно также обнаружить различные растворители и органические вещества, содержащиеся в красках, клеях, пластиках, полимерных материалах: в новых офисах делают ремонт. Концентрация токсикантов может достигать такой степени, что у работников развиваются заболевания верхних дыхательных путей и бронхиты.
Еще вреднее воздух там, где есть курильщики. Даже если люди выходят с сигаретой на балкон или на улицу, часть загрязненного воздуха все равно проникает в помещение.
— Из-за всех этих факторов воздух в жилых помещениях и офисах бывает в 4-6 раз грязнее и токсичнее наружного! — рассказала врач-гигиенист отделения коммунальной гигиены ГУ «Центр гигиены и эпидемиологии Фрунзенского района г. Минска» Елена Кузинец агентству «Минск-Новости».
Даже в собственных квартирах состав воздуха может быть далек от совершенства
— В отопительный период и при приготовлении пищи число взвешенных частиц в помещении в 10-20 раз выше, чем в воздухе на улице. Также подсчитано, что ежедневно мы вдыхаем примерно одну столовую ложку домашней пыли, — продолжает специалист Елена Кузинец. — Ее состав весьма многообразен: волокна ковров, мягкой мебели и одежды, частички отделки квартиры, шерсть, пух, отмершие клетки кожи и прочая органика. А также вирусы, бактерии и пылевые клещи. Все это канцерогенные вещества. Они имеют свойство накапливаться в организме и, достигнув критической массы, вызывать заболевания.
Многие пользуются освежителями воздуха, но они не спасают от загрязнения, а только маскируют неприятные запахи за молекулами других химикатов — бутана, изобутана, формальдегида, нефтяных дистиллятов. Тем более, что химический состав аэрозолей тоже вреден для здоровья человека. Многие освежители воздуха содержат бензоат натрия и нитрит натрия, которые относятся к сильнейшим ядам и могут привести к негативным последствиям, вплоть до мутации ДНК.
Советы специалистов по очистке воздуха:
Пылевой бронхит
Пылевой бронхит – это профессиональное заболевание респираторного тракта, возникающее при продолжительном вдыхании производственной пыли и приводящее к атрофическим и склеротическим изменениям стенки трахеи и бронхов. К основным клиническим проявлениям относятся кашель, одышка, синдром бронхиальной обструкции. Для подтверждения диагноза устанавливается связь бронхита с профессиональной деятельностью, выполняется спирометрия, применяются методы лучевой диагностики, бронхоскопия. Проводится консервативное лечение бронхолитиками и отхаркивающими средствами, кортикостероидными гормонами. При обострениях назначаются антибиотики.
МКБ-10
Общие сведения
Пылевой бронхит возникает у лиц, длительно контактирующих с неорганической и органической пылью. Является одним из наиболее часто встречающихся профессиональных заболеваний. Хронический бронхит, классифицируемый, как пылевой, развивается у 15-80% шахтёров, добывающих уголь и железную руду; у 20% металлургов, литейщиков, а также рабочих, занятых производством цемента и других строительных смесей. Вдыхание пыли приводит к возникновению патологии у 10-30% работников мельниц, деревообрабатывающих, текстильных и некоторых сельскохозяйственных предприятий. Риск развития бронхита увеличивается прямо пропорционально профессиональному стажу. Признаки болезни появляются в среднем через 7-10 лет от начала работы во вредных условиях.
Причины
Возникновение профессионального хронического бронхита обусловлено длительным регулярным воздействием целого ряда вредных факторов. Основной причиной являются твёрдые пылевые частицы средних размеров (5-10 мкм). Повреждающим агентом служит сама пыль, а также её токсичные химические компоненты и присутствующие аллергены. Провоцирующая развитие заболевания пыль бывает:
Немаловажную роль в возникновении болезни играет табакокурение. Табачный дым самостоятельно вызывает повреждение бронхиальной стенки. В совокупности с вредным действием пыли воспалительный процесс развивается чаще и быстрее. Дополнительными причинными факторами появления патологии дыхательной системы являются переохлаждение или перегревание организма, повышенная влажность в помещении, острые и хронические заболевания респираторного тракта. У многих пациентов выявляется генетическая предрасположенность к лёгочным болезням.
Патогенез
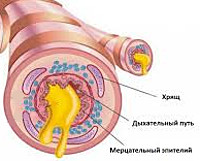
При вдыхании пылевого аэрозоля включаются барьерные функции дыхательной системы. Наблюдается усиление работы мукоцилиарного аппарата и повышенная секреторная активность продуцирующих слизь клеток и желез. Со временем при продолжительном воздействии пылевых частиц на органы дыхания реснички мерцательного эпителия атрофируются, сам эпителий замещается многослойным плоским. Нарушается функция удаления бронхиального секрета. Происходит изменение состава мокроты. Секрет становится более вязким и застаивается в просвете дыхательных путей. Избыток мокроты и раздражающие компоненты пыли вызывают кашель. Наличие в составе поллютанта сенсибилизирующих агентов провоцирует эпизоды бронхоспазма.
Мышечная оболочка бронха вначале гипертрофируется, затем приобретает атрофические изменения. Происходит ремоделирование стенки трахеобронхиального дерева. Поражаются все её слои, нормальная ткань замещается не способной к растяжению соединительной. Этот процесс обуславливает ещё больший застой мокроты и приводит к обтурации бронхиального просвета, возникновению эмфиземы. Стенка бронхов перерастягивается, формируются бронхоэктазы.
Классификация
Пылевой бронхит классифицируется по этиологическому фактору. Учитываются раздражающие, токсические и аллергические свойства компонентов поллютанта. В течении бронхита чередуются эпизоды ремиссии и обострения. Во время обострения наблюдаются фазы агрессии, развёрнутого воспаления и разрешения. В зависимости от патомофологических эндоскопических изменений различают катаральную, катарально-атрофическую и катарально-склерозирующую формы пылевого воспаления бронхов. Заболевание может протекать по астматическому и обструктивному вариантам. Специалисты в области пульмонологии и профпатологии выделяют следующие этапы течения патологического процесса:
Симптомы пылевого бронхита
Клинические проявления бронхиальной патологии зависят от стадии течения процесса и характера поллютанта. Заподозрить пылевой бронхит на начальном этапе развития сложно. Его редкие обострения проявляются сухим или продуктивным кашлем. Возникают чаще в холодное время года. Иногда сопровождаются одышкой при физической нагрузке или приступами затруднённого дыхания. Температура тела повышается редко. Слабо выражены симптомы общего недомогания. Обострение патологического процесса принимают за острую респираторную инфекцию. Контакт с вредным производственным фактором не прекращается, и болезнь принимает неуклонно прогрессирующее течение.
На II cтадии заболевания кашель становится постоянным. Слизистая мокрота откашливается с трудом. При астматическом варианте бронхита возникают эпизоды сухого мучительного кашля больше в вечерние и утренние часы, приступы удушья. Больной предъявляет жалобы на тяжесть в груди. Появляется одышка при небольшой нагрузке – быстрой ходьбе, подъёме по лестнице. Обычно отмечается затруднение выдоха. Обострения возникают чаще, становятся затяжными. При присоединении вторичной инфекции появляется лихорадка, мокрота становится гнойной, жёлто-зелёной.
По мере дальнейшего прогрессирования патологии дыхательных путей одышка нарастает. Её появление провоцируется малейшей физической нагрузкой – медленной ходьбой, переменой положения тела. Ощущение нехватки воздуха становится постоянным. Пациента беспокоит частый непродуктивный кашель. Присоединяется сердцебиение, нарушения сердечного ритма, боли в области сердца ноющего и сжимающего характера, чувство тяжести в правом подреберье. Беспокоит выраженная общая слабость, ощущение постоянной усталости, повышенная потливость.
Осложнения
Выявленный на раннем этапе бронхит при исключении контакта с повреждающим агентом и своевременно начатом лечении протекает относительно благоприятно, прогрессирует медленно. Осложнения пылевой профессиональной патологии появляются на II–III стадиях течения болезни. Рано возникает эмфизема лёгких, ещё больше усугубляющая экспираторную одышку. Бронхоэктазы, являясь эндогенным источником инфекции, осложняются развитием пневмонии. Постепенно присоединяется дыхательная недостаточность. Застой по малому кругу кровообращения приводит к формированию тяжёлой инвалидизирующей патологии – хронического лёгочного сердца.
Диагностика
Диагностический поиск осуществляется врачом-профпатологом с привлечением специалистов-пульмонологов. Уточняется стаж профессиональной деятельности, характер вредности, заболеваемость хроническим бронхитом на производстве. При осмотре на поздних стадиях болезни наблюдается синюшность губ и концевых фаланг пальцев или диффузный цианоз. Грудная клетка нередко приобретает бочкообразную эмфизематозную форму. Для уточнения диагноза выполняются:
Для уточнения степени дыхательной недостаточности определяется оксигенация крови. В целях дифференциальной диагностики с онкологической патологией и уточнения уровня повреждения бронхиальной стенки выполняется бронхоскопия с биопсией. Для исключения бронхиальной астмы пациента осматривает аллерголог. При необходимости проводятся прик-тесты, определяется уровень общего и специфического иммуноглобулина Е. Пациент с подозрением на пылевой бронхит нуждается в консультации онколога, пульмонолога и фтизиатра.
Лечение пылевого бронхита
Основным лечебно-профилактическим мероприятием после установления диагноза является прекращение контакта с пылью. Пациенту рекомендуется сменить работу. Курильщику следует отказаться от курения. Проводится консервативное патогенетическое лечение. Препараты назначаются на длительный срок. Используются следующие группы лекарственных средств:
С общеукрепляющей целью назначаются иммуномодуляторы, витамины, адаптогены. Показаны физиотерапевтические процедуры на грудную клетку, лечебная физкультура, массаж. При необходимости выполняется санационная бронхоскопия. Выраженная дыхательная недостаточность является показанием для длительной оксигенотерапии через концентратор кислорода.
Прогноз и профилактика
В целях первичной профилактики используются коллективные и индивидуальные средства защиты. Осуществляются предварительные (перед трудоустройством) и регулярные профилактические (для работающих на вредном производстве) медицинские осмотры. Вторичная профилактика сводится к рациональному трудоустройству. Рекомендуется избегать контакта с респираторной инфекцией, вакцинироваться против гриппа.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.