на шейной мышце шарик что это
Появление на шее уплотнения в виде шишки обусловлено разными факторами. Развитие шишки провоцирует простуда, генетическая предрасположенность или травма.
Однако не стоит паниковать, если растет шишка на шее, для начала определите причины и этиологию. В этом поможет врач, к которому обращаются при появлении на шее неприродного уплотнения.
Что это может быть?
Уплотнение под шеей несет угрозу здоровью, поскольку такие образования появляются близко к жизненно важным крупным артериям, а также к головному и спинному мозгу. Сравнительно безопасными считаются следующие образования:
К небезопасным новообразованиям относятся следующие:
Местоположение шишки
Уплотнение появляется на любом участке шеи. В зависимости от места локализации определяется, какая шишка на шее развивается. Если уплотнение выявлено с левой или правой стороны шеи, то это вероятнее фурункул, липома или лимфаденит.
Если образование появилось сзади, то это нейрогенная или злокачественная опухоль. Если же опухоль расположилась на затылке вдоль линии роста волос – это атерома, которая также возникает на любой части шеи, где растут одиночные волоски.
Наш оператор перезвонит вам в течении 20 мин
Способ диагностики
Диагностировать новообразование, даже при отсутствии симптомов и болевых ощущений, можно при помощи МРТ мягких тканей шейного отдела. Обследование позволит выявить образование, определить размеры, а также связь с другими сосудами, тканями и органами.
Что касается выбора врача, то это напрямую зависит от типа шишки. Если диагностика показала увеличение лимфатических узлов, то целесообразно обратиться за консультацией к терапевту. Врач определит причину, почему растет шишка на шее и даст рекомендации по лечению.
Поскольку появление на шее кисты зачастую следствие тонзиллита, запущенного кариеса или ангины, то потребуется консультация отоларинголога и стоматолога. Рекомендации по безопасному проведению косметических операций и лечению кожных болезней даст дерматолог.
При подозрении на злокачественное новообразование терапевт направит к онкологу. Если же диагностировано образование, которое не лечится медикаментозно, но удаляется – направляют к хирургу.
Попадая на прием к врачу, пациент изначально проходит визуальный осмотр, после которого врач установит точный диагноз и назначит лечение. Для определения полной клинической картины вас направят на дополнительные обследования (компьютерная и магнитно-резонансная томография, УЗИ, анализы крови и др.).
Также при подозрении на злокачественную опухоль врач назначит биопсию пораженных тканей для проведения гистологического исследования образцов.
Лечение
Большую часть шишек удаляют при помощи хирургического вмешательства. Однако есть образования, которые поддаются лечению.
К примеру, фурункулы лечатся с помощью противомикробных и обеззараживающих препаратов.
Если врач высказывает опасения относительно выявленного уплотнения, тогда стоит как можно быстрее приступать к лечению.
Ведь доброкачественные опухоли со временем перерастают в злокачественные образования, лечение которых занимает намного больше сил, времени и средств.
Как избежать шишки на шее
Предупредить образование уплотнения не всегда возможно. Дело в том, что фибромы и липомы имеют генетическую предрасположенность, тогда как хемодектомы и кисты – появляются при ведении неправильного образа жизни. Что касается других видов образований, то их появления избегают, придерживаясь рекомендаций:
Вывод
Врачи рекомендуют заниматься физической активностью, правильно питаться и контролировать общее состояние здоровья.
Если же на шее появилась шишка, не нужно самостоятельно ставить себе диагноз и заниматься самолечением. Обратитесь за консультацией к врачу, пройдите необходимые обследования и соблюдайте рекомендации.
Узелки на мышцах – как избавиться?
✎ В этой статье вы узнаете
Мышечный узел
Вам знакома острая боль в шее, плечах или верхней части спины после интенсивной тренировки? Боль может быть такой, что бывает невозможно даже просто пошевелить плечами, а уж о том, чтобы продолжить тренировку и речи не идет. А хуже всего, то что эта боль может продолжаться неделями и даже месяцами.
Если вы физически активны или регулярно поднимаете тяжести и ощущаете постоянную жгучую боль в мышцах, виновником могут быть узлы в мышечной ткани.
Что представляют собой узлы в мышцах?
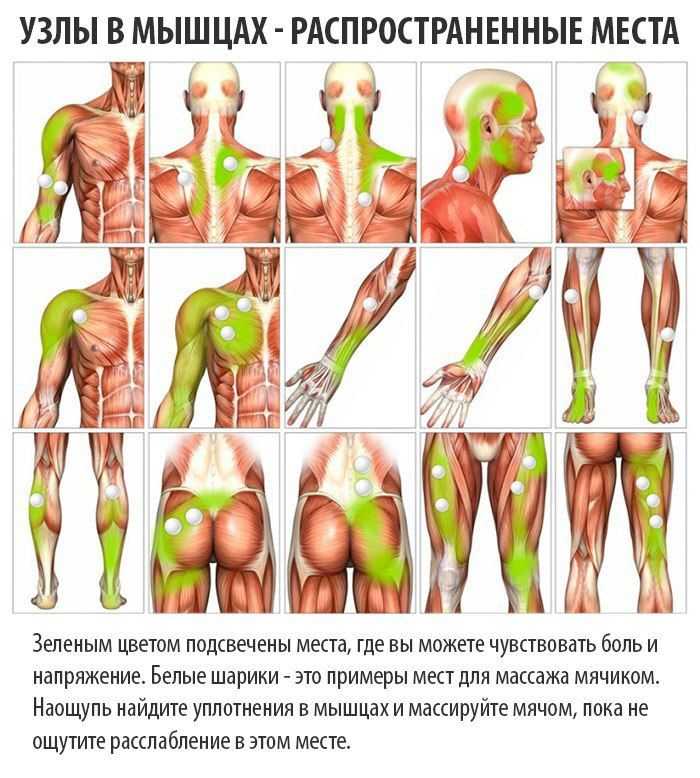
Мышечные узлы – это точки в мышце, где сокращенные волокна неспособны расслабиться, или, как говорится в словаре: «очень болезненные и крайне раздражительные локализованные области в виде напряженных уплотнений в мышечной ткани».
Обычная проблема у физически активных людей, мышечные узелки – называемые также миофасциальными триггерными точками, или МФТТ – ощущаются как маленькие уплотнения при прощупывании пальцами. Эти узелки могут быть размером с булавочную головку в мелких мышцах или же размером с большой палец в крупных мышцах.
Виды триггерных точек
Триггерные точки в постоянном состоянии напряжения препятствуют нормальному обмену веществ и снабжению мышцы кислородом, потому что приток крови в эту область прекращается, это и посылает болевой сигнал в мозг. Поскольку ваш мозг хочет остановить боль, он приказывает мышце отдыхать и старается как можно реже ее задействовать. Это, в свою очередь, приводит к сокращению и укорачиванию мышцы.
Читайте также
Что вызывает образование мышечных узелков?
Наиболее распространенными причинами появления узелков в мышцах являются:
Если узлы в мышцах плеч, шеи, верхней или средней части спины часто появляются от поднятия тяжестей, наиболее вероятная причина – постуральный стресс.
Например, если вы сутулитесь из-за того, что весь день сидите в офисе, ваши мышцы спины чрезмерно растянуты, так как плечи выведены вперед. Когда вы выполняете подтягивания или тягу к поясу, мышцы будут растягиваться еще больше при опускании отягощения, а затем будут принудительно сокращаться при подъеме веса. Это чрезмерное растяжение в сочетании с интенсивным сокращением может чрезмерно стимулировать ваши мышцы, вызывая образование этих неприятных мышечных узелков.
Карта триггерных точек
Помощь при боли в мышцах
В медицинском центре AXON помогут Вам избавиться от мышечных узелков! Устранение триггерных точек не только дарует вам избавление от боли, но и делает ваше тело более подвижным.
Что такое триггерные точки (видео)
Часто задаваемые вопросы
Советуем Вам также прочесть Три способа укрепления костей, опубликованную ранее.
18 комментариев к “Узелки на мышцах – как избавиться?”
Болят мышцы, как будто после тренировки, хотя я уже не хожу больше месяца в зал – не подскажите, что это может быть?
Здравствуйте, Александр! Причины боли могут быть разными. Одна из самых частых причин – триггерные точки, которые развиваются из-за нарушения мышечного тонуса. Для лечения применяется метод кинезиотерапии и массажа. Комплексный массаж с перкусионным и кинезиотерапия одним блоком применяются в лечении такого вида патологии в МЦ Аксон. Желаем скорейшего выздоровления!
Доброго дня. С месяц назад ударилась во время силовой тренировки. Появилась боль в месте ушиба. Начала читать в интернете, пишут разное – одно из предположений, что это мышечный узел. Скажите, как найти триггерные точки и как их разбить, думаю, что это как раз они у меня. Заранее спасибо.
Здравствуйте, Екатерина! Скорее всего это не триггерная точка, а травмированная мышца, однако, возможны разные варианты. Триггерные точки требуют разных видов лечения, но самые эффективные – это специальные виды массажа (комплексный массаж в МЦ Аксон). Важнейшим компонентом лечения является кинезиотерапия, которая нормализует тонус и меняет нарушенную модель движения. Желаем скорейшего выздоровления.
Подскажите, как прорабатывают или массажируют триггерные точки у вас в медцентре?
Боковая киста шеи – бранхиогенная опухоль, причины, диагностика и лечение
Причины развития боковой кисты шеи
Уже начиная с четвертой недели беременности происходит формирование у зародыша жаберного аппарата, состоящего из 5-и пар полостей или «жаберных карманов», жаберных щелей и соединяющих их дуг, участвующих в развитии и формировании структур головы и шеи ребенка. При нормальном анатомическом развитии плода жаберные карманы постепенно зарастают, но в некоторых случаях, они сохраняются и образуют различные виды кист (боковая, срединная).
Признаки и симптомы боковой кисты шеи
Боковая киста шеи представляет собой безболезненное образование округлой формы с четкими границами, имеющее плотную и эластичную консистенцию, которая располагается в области так называемого «сонного треугольника шеи». Как правило, кожа над боковой кистой достаточна подвижна и не имеет изменения цвета кожного покрова. Клиническая практика показывает, что боковые кисты могут достигать значительных размеров, что и приводит к сдавливанию в области гортани, трахеи и вызывает не только дисфагию, нарушение дыхательной функции, но и расстройство речи человека. Обычно наличие боковой кисты шеи не представляет опасности здоровью, но тем не менее, вследствие скрытой формы заболевания, шейная киста может развиться в злокачественную опухоль.
Раннюю стадию развития шейной кисты обнаружить бывает крайне сложно. Это связано с тем, что существует довольно много других болезней, имеющих сходную симптоматику. Однако существуют параметры симптомов наличия боковой кисты шеи, проявляющиеся вследствие различных инфекционных воспалительных процессов или травматизации :
— появление небольшой по размерам припухлости в области сонной артерии;
— нарушение глотательного процесса пищи;
— болевые ощущения вследствие давления на сосудисто-нервный пучок;
— ощущение эластичного, безболезненного новообразования подвижного характера при пальпации;
— увеличение лимфатических узлов на шее;
— смещение гортани;
— нарушение дыхания и дикции, наличие стридора ( свистящего звука при дыхании);
— нагноение с образование абсцесса в случае инфицирования кисты.
Диагностика боковой кисты шеи
Как правило, диагностику боковой кисты шеи выполняют при наличии у пациента осложнения, при котором уже наблюдаются заметное увеличение кисты в размерах, флегмона или характерный абсцесс. Очень важно при проведении диагноза кисты шеи исключить другие заболевания в области шеи, имеющие подобные проявления и сходные симптомы. Бранхиогенная киста может дифференцироваться со следующими заболеваниями шеи : липома шеи, лимфосаркома, лимфангиома, тератома шеи, лимфаденит, включая неспецифическую туберкулезную форму, опухоль гломуса ( блуждающий нерв), бранхиогенная карцинома, метастазы при онкологии щитовидной железы.
Диагностика боковой кисты шеи состоит из следующих этапов:
— полный сбор анамнеза болезни, включая наследственный фактор;
— внешний осмотр с пальпацией области шеи и лимфоузлов;
— компьютерная томография шеи с контрастированием для уточнения размеров опухоли, ее локализации, вида свища, содержимого полости;
— УЗИ шеи;
— пункция кисты ( по показаниям);
— фистулограмма или окрашивание свищевого хода.
Лечение боковой кисты шеи
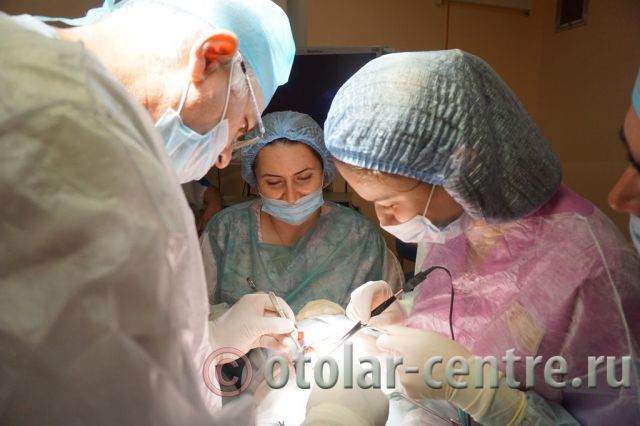
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
Особенности развития шейной кисты и лечения в детском возрасте
Боковые кисты шеи у новорожденных и детей младшего возраста протекают в латентной форме и не выражаются клинической симптоматикой до тех пор, пока не появляется провоцирующий фактор – травматизация ребенка, появление респираторной инфекции или других воспалительных процессов. Иногда таким фактором может стать и гормональная перестройка организма.
Клиническая практика показывает, что у детей формированию боковой кисты всегда предшествуют ОРЗ, грипп и другие заболевания верхних дыхательных путей. Прослеживается связь опухоли с лимфатическими путями, при которых происходит проникновение микробов патогенного характера во внутреннюю полость кистозного образования, которые вызывают нагноение.
В детском возрасте хирургическое лечение боковой кисты проводят от трех лет вне стадии обострения. Но в случае серьезных осложнений, ведущих к угрозе жизни, хирургическое вмешательство показано и в раннем возрасте ребенка.
Прогноз лечения боковой кисты шеи
Прогноз боковой кисты шеи зависит от следующих факторов:
— общее состояние здоровья пациента;
— возраст;
— размер кисты и ее локализация по отношению к важным органам, крупным сосудам;
— длительность развития кисты;
— формы кисты – воспаление, нагноение;
— содержание полости – гной или экссудат;
— вид фистулы;
— наличие или отсутствие хронических заболеваний.
В целом прогноз от лечения боковой кисты шеи можно считать благоприятным. Риск перерождения боковой кисты в злокачественную форму крайне мал.
Существует ли профилактика бранхиогенной шейной кисты?
К сожалению, не существует профилактических мер по предупреждению развития данного заболевания в связи с ее характером аномального внутриутробного зарождения. Скорее всего это вопрос для генетиков, занимающихся проблемами этиологии и патогенеза врожденных аномалий эмбрионального развития. Но, если все-таки боковая киста определена, то малышам рекомендовано динамическое наблюдение до трех лет с периодическими осмотрами раз в 3-и месяца. Дети должны проходить регулярную диспансеризацию с обязательным осмотром ЛОР-врача, который сможет контролировать развитие опухоли и исключить различные риски и осложнения.
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
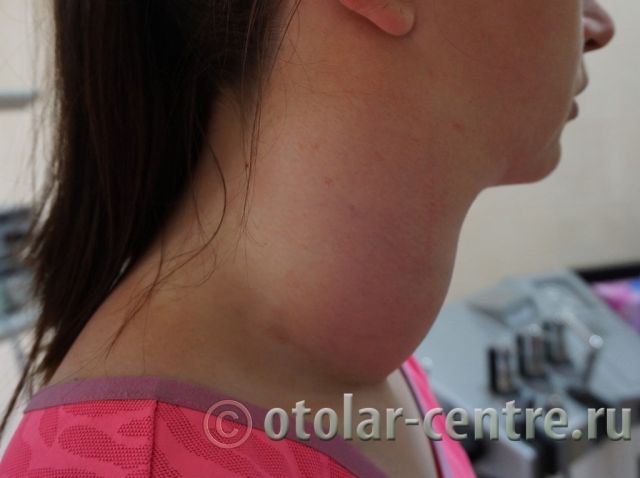
Пациентка М., 26 лет, 20.06.2016 года обратилась за медицинской помощью к специалистам отделения заболеваний гортани ФГБУ НМИЦО ФМБА России с жалобой на наличие образования на шеи справа. Со слов пациентки образование появилось в сентябре 2015 года, был отмечен постепенный рост. После проведения МРТ исследования и УЗИ шеи выставлен диагноз «боковая киста шеи». Справа на боковой поверхности шеи визуализируется контуры кисты от сосцевидного отростка височной кости до ключицы, при пальпации плотная, поверхность гладкая.
Вид шеи пациентки до операции
Снимки МРТ пациентки М.
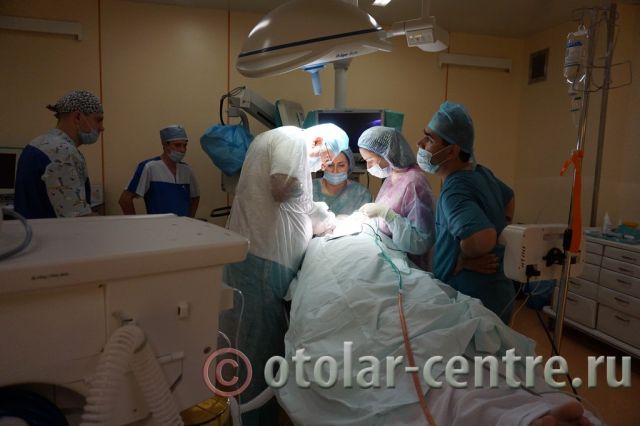
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
Операция по удалению боковой кисты пациентке М.
Размер удаленной опухоли: 20 см на 6 см
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Липомы: опасны ли они для здоровья?
Если на коже появилась небольшая и неприятная на ощупь шишка, паниковать не нужно. Скорее всего, это липома — доброкачественная опухоль из жировой ткани. Это может происходить по отдельности или большими группами. Хотя это не представляет опасности для здоровья, для многих людей это серьезный косметический дефект, от которого они хотят избавиться.
Липомы — что это такое?
Липома — не раковая и не злокачественная опухоль, которая состоит из капсулы соединительной ткани, в которой накопился жир. Она имеет овальную или продолговатую форму, а ее размер колеблется от нескольких миллиметров до нескольких сантиметров. Липомы чаще всего располагаются в подкожной клетчатке, но иногда появляются и во внутренних органах. Они растут очень медленно, иногда до очень больших размеров. Чаще всего их можно обнаружить на затылке, руках, спине, предплечьях со стороны разгибателей, надреберье, животе, бедрах и ягодицах.
Липомы — заболевание, которое возникает в основном у людей старше 40 лет, у детей они возникают редко. Подсчитано, что липомы — проблема 1% населения мира.
Причины образования липом
Врачи еще не уверены в причине липом. Некоторые специалисты подозревают, что на появление липом влияет генетическая предрасположенность к таким изменениям. Если у близких членов семьи были липомы, у вас могут возникнуть проблемы с ними. По другим данным, ген, который связан с развитием ожирения, может отвечать за образование липом, что наблюдалось в исследовании на мышах. Вероятна и теория о том, что липомы появляются на местах незначительных механических повреждений. Болезни Каудена, Маделунга или Деркума также могут способствовать развитию липом.
Какие бывают липомы?
Липомы не опасны для здоровья, однако, как и другие заболевания, они также подпадают под классификацию ICD-10, согласно которой можно выделить несколько типов липом в зависимости от места их возникновения:
Как лечить липомы?
Если вы подозреваете, что на вашем теле появилась липома, вы должны проконсультироваться с врачом. Во время визита врач соберет точную информацию о том, когда появилась шишка, была ли она увеличенной или болезненной. Он также выполнит тест на опухоль, чтобы поставить первоначальный диагноз. Некоторые изменения требуют консультации с хирургом, который может назначить дополнительные визуализационные исследования.
Липомы — доброкачественные изменения, которые в большинстве случаев не требуют лечения. Однако для многих они являются серьезным эстетическим недостатком. Также известны случаи, когда образовавшаяся липома вызывает боль, давит на нервы и ограничивает подвижность конечностей. Пациент может решить удалить поражение хирургическим путем, что является основным методом лечения липом. Во время процедуры хирург удаляет очаг поражения вместе с мешком. Если опухоль большая, может потребоваться операция под общей анестезией. Иссеченный очаг отправляется на гистопатологическое исследование.
Существуют также менее инвазивные методы лечения липом. Популярным методом является липосакция — отсасывание скопившейся жировой ткани. Особенно рекомендуется пациентам с большим количеством маленьких липом. Это помогает избежать безобразных шрамов на поверхности кожи.
Некоторые пациенты предпочитают делать инъекции стероидов. Они позволяют уменьшить размер опухоли, но не искореняют ее полностью. Врачи избегают этого решения, потому что оно исключает возможность исследования опухоли на гистопатологию.
Неужели липома?
Никогда нельзя быть абсолютно уверенным в том, что изменения в вашем теле безвредны. Каждую подозрительную шишку должен проверить врач, который подтвердит, липома это или другое, гораздо более серьезное изменение.
На шейной мышце шарик что это
I. Воспалительные и инфекционные образования шеи:
а) Вирусная лимфаденопатия. Наиболее частой формой шейного лимфаденита, встречающейся и у детей, и у взрослых, является реактивная лимфаденопатия, вызванная вирусной инфекцией. Чаще всего она возникает во время или после эпизода острого респираторного заболевания. Причинными вирусами могут быть аденовирусы, риновирусы, коксакивирусы А и В, вирус Эпштейна-Барр, цитомегаловирус, вирус простого герпеса, вирус иммунодефицита человека. Важно отметить, что в дальнейшем в лимфоузлах может развиваться бактериальное воспаление, которое может стать причиной гнойной лимфаденопатии.
Но в большинстве случаев отмечается симметричное двустороннее увеличение лимфоузлов, которое разрешается самостоятельно спустя 1-2 недели после окончания симптомов респираторного заболевания. Кроме случаев гнойного лимфаденита (быстро увеличивающийся в размерах узел, с флюктуацией или резкой болезненностью), лечение симптоматическое. В случаях, когда увеличенный лимфоузел сохраняется дольше нескольких недель, либо при наличии других угрожающих признаков, описанных выше, может потребоваться биопсия лимфоузла.
б) Бактериальная лимфаденопатия. Бактериальная, или гнойная, лимфаденопатия, подобно вирусной лимфаденопатии, развивается после эпизода острой респираторной инфекции. Но в данном случае увеличение лимфоузлов более выраженное, сопровождается флюктуацией, болью в горле, лихорадкой, высыпаниями на коже. Наиболее частыми патогенами являются золотистый стафилококк и β-гемолитический стрептококк группы А, но иногда встречается анаэробная и грамотрицательная флора. Лечение начинают с пробной антибактериальной терапии, препарат должен быть активным в отношении грамиоложительной флоры и анаэробов.
При неэффективности проводится либо внутривенная антибактериальная терапия, либо иссечение и дренирование лимфоузла с посевом отделяемого и дальнейшей антибактериальной терапией, направленной на выявленного патогена. К другим распространенным причинам бактериального лимфаденита относятся:
1. Болезнь кошачьей царапины. Болезнь кошачьей царапины чаще всего встречается у пациентов моложе 20 лет. К симптомам относят болезненное увеличение поднижнечелюстных или околоушных лимфоузлов, которое сопровождается недомоганием и лихорадкой. При сборе анамнеза обнаруживается недавний контакт с кошками. Из-за постоянного протирания глаз, либо из-за попадания на них возбудителя, развивается окулогландулярный синдром, который представляет собой односторонний конъюнктивит, сочетающийся с регионарным лимфаденитом.
Вызывает болезнь кошачьей царапины Bartonella henselae, идентифицировать которую можно при окраске по Вартину-Старри. Установить диагноз помогает реакция непрямой иммунофлюоресценции на определение ДНК бартонелл, данный метод отличают высокая чувствительность и специфичность. Лечение обычно симптоматическое, поскольку заболевание часто разрешается самостоятельно, но назначение эритромицина или ципрофлоксацина может ускорить процесс выздоровления. Вскрытия лимфоузлов лучше избегать, т.к. это может привести к формированию фистул.
2. Микобактериальные инфекции лимфатических узлов. Атипичные микобактериальные инфекции могут быть вызваны различными микроорганизмами, среди которых М. avium-intracellulare, М. scrofulaceum и М. kansasii. Они проявляются односторонним увеличением верхнелатеральных шейных лимфоузлов, часто с поражением кожи. Чаще микобактериальный лимфаденит встречается у детей, пациентов с иммунодефицитом, а также у лиц, недавно вернувшихся из заграничных поездок. Лечение заключается в удалении лимфоузла, либо в его вскрытии и дренировании с последующей противотуберкулезной терапией.
Напротив, вызванная М. tuberculosis лимфоаденопатия чаще бывает двусторонней и не ограничена какой-то определенной областью шеи. Туберкулезный лимфаденит встречается реже, чем атипичная микобактериальная инфекция. Для него характерно наличие общих симптомов (лихорадка, потеря массы тела). Чаще встречается у взрослых пациентов с иммунодефицитом, после недавних выездов заграницу или контакта с представителями эндемичной популяции. Диагноз шейного туберкулеза (скрофула) обычно выставляется после проведения реакции на кислотоустойчивые бактерии, либо после посева на культуру пробы из удаленного лимфоузла; заподозрить его можно при проведении кожных проб. Лечение состоит в назначении противотуберкулезных препаратов.
3. Туляремия лимфатических узлов. Типичными признаками туляремии являются острый тонзиллит, лихорадка, ознобы, болезненное увеличение шейных лимфоузлов. Туляремию вызывает Francisella tularensis, заражение происходит при контакте с кроликами, клещами, при употреблении зараженной воды. Диагноз ставится по данным серологии и посева на культуру. Для лечения используется стрептомицин внутримышечно.
4. Бруцеллез лимфатических узлов. Бруцеллез сопровождается генерализованной лимфаденопатией с лихорадкой и недомоганием. Его вызывают микроорганизмы рода бруцелл, чаще всего болеют дети, которые употребляли в пищу непастеризованное молоко. В диагностике используются серологические и культуральные методы. Лечение — антибактериальная терапия, обычно используется либо триметоприм/сульфаметоксазол, либо тетрациклин.
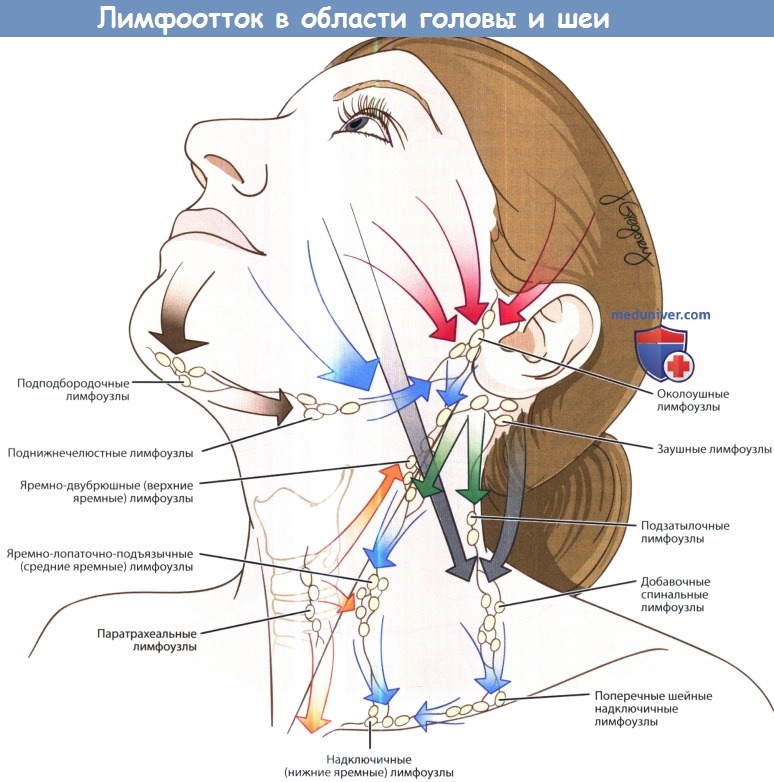
в) Грибковые инфекции. У лиц со здоровой иммунной системой грибковые инфекции встречаются значительно реже, чем бактериальные или вирусные. Но у лиц с иммунодефицитом встречаемость возрастает многократно. К наиболее распространенным возбудителям относятся представители Candida, Histoplasma и Aspergillus. Диагностика либо серологическими методами, либо микроскопией мазка. Лечение обычно агрессивное, используется внутривенное введение амфотерицина В, а в некоторых случаях коррекция имеющегося иммунодефицита.
г) Протозойные инфекции. Наиболее часто протозойный лимфаденит возникает при токсоплазмозе. Инфекция Toxoplasma gondii чаще всего сопровождается неспецифическим шейным лимфаденитом и гриппоподобными симптомами. Заражение обычно происходит либо после употребления в пищу необработанного мяса, либо при контакте с ооцитами в кошачьих фекалиях. Диагноз ставится по результатам серологических исследований, либо после биопсии лимфоузла. Лечение проводится противопротозойными препаратами (пириметамин, сульфаниламиды).
д) Лимфаденит при ВИЧ-инфекции. Причиной шейной лимфаденопатии при ВИЧ-инфекции может быть идиопатическая гиперплазия фолликулов. Но у пациентов с иммунодефицитом требуется исключение инфекционных и неопластических причин (туберкулез, лимфома). При неэффективности антибактериальной терапии, либо в случае быстро увеличивающихся в размере образований выполняется их эксцизионная биопсия. Также подозрение на ВИЧ-инфекцию должно возникнуть при обследовании пациента с длительной генерализованной лимфаденопатей неясной этиологии. Обычно у таких пациентов обнаруживается увеличение подмышечных и паховых лимфоузлов длительностью более трех месяцев. Лечение — наблюдение и стандартная терапия при ВИЧ-инфекции.
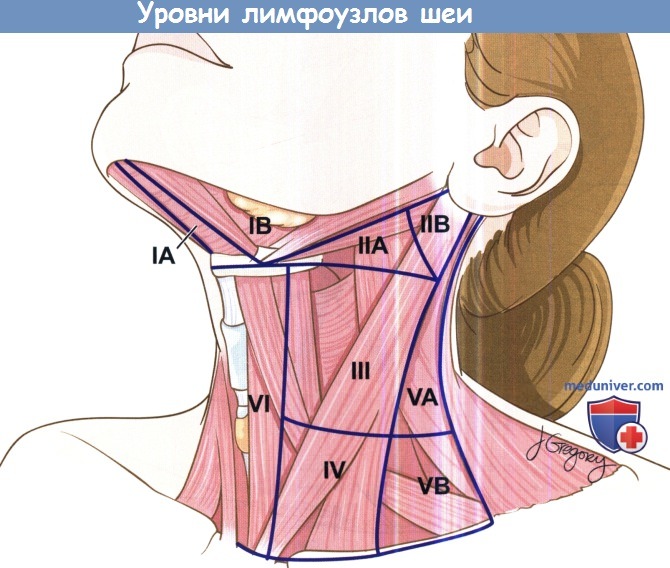
II. Неинфекционные воспалительные заболевания:
а) Саркоидоз. Саркоидоз представляет собой идиопатическое гранулематозное заболевание неизвестной этиологии. Он характеризуется скоплением мононуклеарных клеток в пораженных органах с последующим формированием неказеозных гранулем и очагов фибриноза. Чаще всего им страдают женщины на втором десятке жизни; в США саркоидоз наиболее распространен среди афроамериканцев, хотя в целом в мире чаще страдают представители европеоидной расы. Среди симптомов со стороны головы и шеи чаще всего встречается шейный лимфаденит, но также могут поражаться полость носа, глаза, надскладочный отдел гортани.
Синдром Хеерфордта (увеопаротидная лихорадка) представляет собой сочетание лихорадки, увеличения околоушных слюнных желез, пареза лицевого нерва, нейросенсорной тугоухости и увеита. Саркоидоз может протекать без жалоб общего характера, а может сопровождаться усиливающимся кашлем, одышкой, болью в костях и суставах. Чаще всего поражаются легкие, но также могут образовываться подкожные узлы, развиваться гепатоспленомегалия, нарушения ритма сердца, сыпь. Диагноз выставляется на основе данных рентгенографии органов грудной клетки (прикорневой лимфаденит), биопсии пораженных участков (обнаружение неказеозных гранулем), лабораторных методов исследования (повышение уровня ангиотензин-превращающего фермента).
Для лечения обострений используются кортикостероиды.
б) Болезнь Розаи-Дорфмана. Чаще всего болезнь Розаи-Дорфамана возникает у детей. Она проявляется значительным безболезненным двусторонним увеличением в размерах шейных лимфоузлов, сопровождающимся общими симптомами (лихорадка, потеря массы тела). В процесс также могут вовлекаться паховые, забрюшинные, медиастинальные лимфоузлы. Помимо лимфатической системы поражаются и другие ткани: кожа, подкожные ткани, верхние отделы дыхательного тракта (полость носа). Возможны внутричерепные проявления. Точная этиология заболевания неизвестна, предположительно, оно развивается из-за атипичного гистиоцитарного ответа на вирусную инфекцию.
Диагноз ставится на основе микроскопического исследования биоптата (расширенные межклеточные пространства, плазмоциты, пролиферация гистиоцитов). Лечение обычно консервативное, поскольку заболевание в большинстве случаев разрешается самостоятельно.
в) Болезнь Кавасаки (слизисто-кожно-лимфатический синдром). В большинстве случаев болезнь Кавасаки поражает детей в возрасте до пяти лет. Критериями постановки диагноза является лихорадка, обычно длящаяся более пяти дней, а также хотя бы четыре симптома из следующего списка: острое одностороннее увеличение лимфоузлов без их нагноения; сыпь; двусторонняя конъюнктивальная инъекция; эритема губ и полости рта или эритема, индурация и шелушение кистей и стоп. В подострую и хроническую стадию заболевания развивается тромбоцитопения, появляются аневризмы коронарных сосудов, разрыв которых может привести к инфаркту миокарда.
Диагноз ставится на основе анамнеза и клинических данных, на более поздних стадиях требуется кардиологическое обследование. В острую фазу для лечения используются высокие дозы гамма-глобулина. При аневризмах коронарных сосудов можно использовать аспирин и дипиридамол.
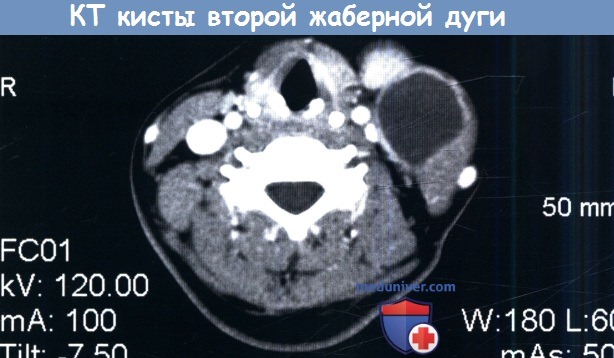
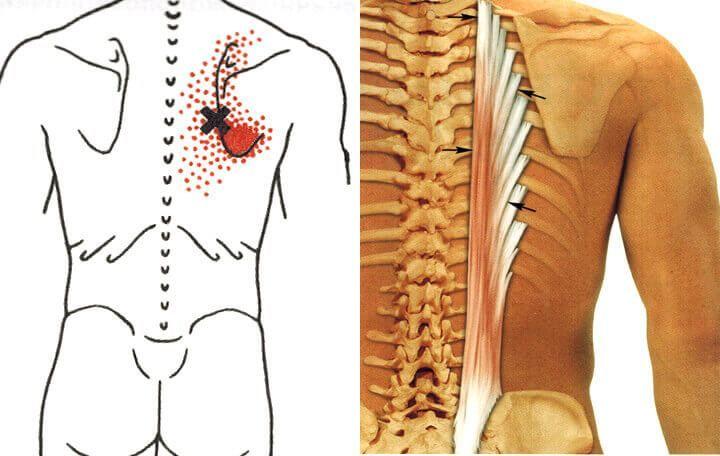
Обратите внимание на близость кисты к переднему краю грудино-ключично-сосцевидной мышцы.
III. Врожденные образования шеи. К ним относятся кисты жаберных дуг, кисты щитовидно-язычного протока, дермоиды, тератомы, ларингоцеле, опухоли грудино-ключично-сосцевидной мышцы. Дифференцировать их нужно с лимфангиомами, гемангиомами, сосудистыми мальформациями, которые обсуждаются в других главах книги.
а) Кисты щитовидно-язычного протока. Кисты щитовидно-язычного протока составляют более двух третей от всех врожденных образований шеи, у детей более половины всех образований шеи связаны именно с кистами щитовидно-язычного протока. Диагноз чаще всего ставится в возрасте до 10 лет, но в некоторых случаях их обнаруживают только на третьем десятке жизни. Они происходят из остатков тракта, по которому в эмбриональном периоде щитовидная железа спускается от слепого отверстия языка до своего обычного расположения в нижних отделах шеи. Киста щитоязычного протока может выглядеть как безболезненное кистозное образование, расположенное на передней поверхности шеи вдоль ее средней линии, вблизи от подъязычной кости.
При воспалении содержимого кисты она становится болезненной. В целом, киста может располагаться на любом уровне от корня языка до щитовидной железы, иногда кисту можно обнаружить в толще самого языка. В проведении дифференциального диагноза помогает тот факт, что при глотании или выдвижении вперед языка кисты щитовидно-язычного протока смещаются. Удалять нужно не только саму кисту, но и медиальную часть подъязычной кости, а также часть тканей, расположенных между подъязычной костью и корнем языка. Считается, что эта операция при простом удалении опухоли с капсулой (по Sistrunk) снижает риск рецидива. При инфицировании обычно достаточно пунктирования кисты иглой и назначения антибиотиков, вскрытие и дренирование не рекомендуются.
б) Кисты жаберных дуг. Аномалии жаберных дуг составляют около 30% всех врожденных образований шеи. Чаще всего они представляют собой кисты, но в некоторых случаях встречаются пазухи или фистулы в верхние отделы дыхательного или пищеварительного трактов. Обычно встречаются у детей и подростков, у обоих полов встречаются с равной частотой. Точный механизм появления неизвестен, но считается, что они происходят из шейной пазухи Гиса, а затем оказываются заключены в толщу мягких тканей, поэтому они лишены внутреннего или внешнего выходного отверстия. Проще говоря, их причиной является неполное закрытие жаберных дуг или карманов.
Согласно другим теориям, они могут происходить из эпителиальных остатков кольца Пирогова-Вальдейера. Чаще всего кисты жаберных дуг представляют собой образование, расположенное по переднему краю грудино-ключично-сосцевидной мышцы, при пальпации характерна флюктуация. Обязателен осмотр верхних дыхательных путей, в том числе миндаликовых ниш и грушевидных синусов, т.к. всегда нужно определить наличие сообщения образования с просветом дыхательных путей. Для более точной диагностики используют КТ, МРТ и УЗИ. Тонкоигольная аспирационная биопсия противопоказана, поскольку она делает удаление более сложным. Исключение составляют пункции воспаленной кисты. У взрослых тонкоигольная биопсия может использоваться для проведения дифференциального диагноза между кистой жаберной дуги и кистозной дегенерацией лимфоузла, пораженного метастазами.
1. Кисты первой жаберной дуги. Составляют менее 1% от всех аномалий жаберных дуг. Могут локализоваться в области наружного слухового прохода, околоушной слюнной железы, реже — в среднем ухе. Располагаются вблизи лицевого нерва, иногда между его волокнами. Обычно выделяют кисты I и II типов.
a. Тип I: представляют собой дупликатуру наружного слухового прохода, которая содержит только эктодерму. Относительно лицевого нерва располагаются с латеральной стороны, выглядят как кисты, расположенные возле ушной раковины.
b. Тип II: состоят и из эктодермы, и из мезодермы, иногда могут содержать в себе хрящ. Относительно лицевого нерва обычно располагаются с медиальной стороны. Внешний вид более вариабелен, чем у аномалий I типа. Могут локализоваться на любом уровне от наружного слухового прохода до поднижнечелюстной области. Чаще всего представляют собой кисты, расположенные возле угла нижней челюсти, тракт которых идет кверху, проходит через околоушную слюнную железу и оканчивается чуть ниже наружного слухового прохода (либо в нем самом).
2. Кисты второй жаберной дуги. Этот тип встречается наиболее часто, составляя около 95% от всех аномалий жаберных дуг. Чаще всего представляют собой единичные образования, расположенные у переднего края грудино-ключично-сосцевидной мышцы, не связанные с сонным влагалищем. Но в некоторых случаях они могут встречаться на протяжении всего потенциального тракта, проходящего кнутри от грудино-ключично-сосцевидной мышцы, между внутренней и наружной сонными артериями до миндаликовой ямки.
3. Кисты третьей жаберной дуги. Встречаются достаточно редко. Чаще всего расположены у переднего края нижней трети грудино-ключично-подъязычной мышцы, возле верхнего полюса щитовидной железы. Тракт проходит глубже внутренней сонной артерии и языкоглоточного нерва, но кнаружи от блуждающего нерва, затем проходит через щитоподъязычную мембрану и входит в глотку на уровне грушевидного синуса, выше внутренней ветви верхнего гортанного нерва.
Лечение. Удаление кист жаберных дуг, особенно второй жаберной дуги, может включать поверхностную паротидэктомию с выделением веточек лицевого нерва. К сожалению, рецидивируют они достаточно часто. Кисты второй жаберной дуги могут быть удалены через стандартный шейный доступ. При обнаружении хода (тракта), полностью отследить его ход можно либо при помощи канюлирования, либо послойного иссечения тканей, либо введением в его просвет метиленового синего. Лечение при кистах третьей жаберной дуги такое же, как и при кисте второй жаберной дуги; в таких случаях требуется провести тщательное эндоскопическое обследование с целью обнаружения выходного отверстия тракта в грушевидном синусе.
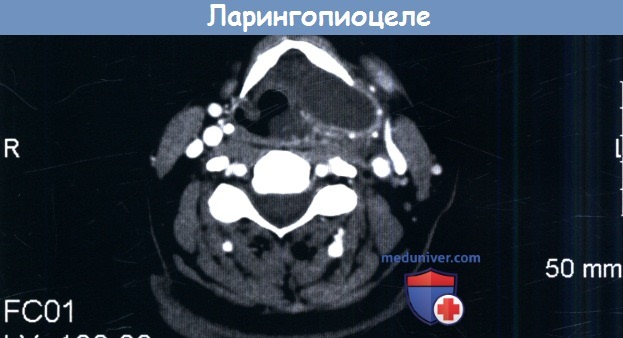
которое происходит медиальнее щитовидного хряща и распространяется латерально через щитоподъязычную мембрану.
в) Дермоидные кисты. Дермоидные кисты шеи составляют лишь около 20% всех дермоидов головы и шеи. Считается, что они происходят в результате захвата клеток эпителия во время эмбрионального развития, но в некоторых случаях могут возникать вследствие травматической имплантации. Содержат элементы и эктодермы, и эндодермы. Изнутри они выстланы эпителием, но могут содержать и другие элементы (волосяные фолликулы, сальные железы). Клиническая картина аналогична таковой при срединных кистах шеи: безболезненное, медленнорастущее поверхностное образование, расположенное вдоль средней линии шеи, чаще всего в подподбородочной области, которое сдвигается при глотании или движении языком. Инфицируются редко, в некоторых случаях могут постепенно уменьшаться в размерах. Лечение заключается в хирургическом удалении.
г) Тератомы. Тератомы головы и шеи составляют около 2% всех тератом. Не считая шеи, также могут встречаться в носоглотке. Тератомы формируются во время второго триместра беременности, чаще встречаются у лиц женского пола, и отличаются от дермоидных кист тем, что содержат в себе ткани всех трех эмбриональных листков. Обычно присутствуют при рождении. Тератомы представляют собой плотные образования, расположенные вдоль средней линии шеи, на КТ/МРТ определяются участки кальцификации. Иногда их можно обнаружить на УЗИ плода. Если тератому удается диагностировать в пренатальном периоде, родоразрешение лучше проводить путем кесарева сечения, т. к. из-за своего быстрого роста тератомы могут приводить к обструкции дыхательных путей или сдавлению пищевода. Лечение хирургическое.
д) Ларингоцеле. Ларингоцеле представляет собой заполненное воздухом мешковидное образование или выпячивание гортанного желудочка, которое может инфицироваться. У детей встречаются редко, лишь в некоторых случаях обнаруживаются в виде врожденного эмбрионального остатка. У взрослых людей они обычно развиваются вследствие повышения внутригортанного давления. Существует три вида ларингоцеле: внутренние, наружные и смешанные. Внутреннее ларингоцеле не распространяется за пределы щитовидного хряща. Наружное ларингоцеле распространяется за пределы щитовидного хряща через щитоподъязычную мембрану, в результате чего на шее, латеральнее от средней линии, появляется дополнительное образование. Все виды ларингоцеле, кроме появления припухлости на шее, могут сопровождаться охриплостью, одышкой и дисфагией.
При внутреннем ларингоцеле во время эндоскопического осмотра обычно выявляется расширение на уровне гортанного желудочка или ложной голосовой складки. Важно исключить опухолевый процесс. Для дифференциации ларингоцеле от заполненной жидкостью желудочковой кисты предпочтительно использовать КТ. Лечение обычно хирургическое: при небольших образованиях используется эндоскопический доступ, при крупных — открытый.
е) Кисты вилочковой железы. Тимические кисты обычно развиваются вследствие имплантации клеток тимуса, которое происходит во время его спуска в средостение по тракту третьего жаберного кармана. Характерным является появление на одной стороне шеи бессимптомной кисты (чаще слева). Как и другие врожденные кисты, при инфицировании они могут быстро увеличиваться в размерах и болеть. Лечение хирургическое.
IV. Опухоли шеи. Причиной появления на шее объемного образования на шее может стать метастазирующий плоскоклеточный рак, лимфома, заболевания щитовидной железы, параганглиома, липома, опухоли слюнных желез.
V. Лечение припухлости на шее. Лечение напрямую зависит от диагноза. При врожденных образованиях лечение, как правило, хирургическое. Однако при наличии острой инфекции перед вскрытием следует провести аспирацию содержимого, назначить антибиотики и наблюдать за состоянием пациента. При опухолях инфекционной или воспалительной природы обычно прибегают либо к динамическому наблюдению, либо к назначению антибактериальных препаратов, но в некоторых случаях для постановки диагноза может потребоваться эксцизионная биопсия. К осложнениям хирургического лечения относятся боль в месте разреза, присоединение инфекции, кровотечения. Серьезным осложнением может стать повреждение окружающих структур (артерий, вен, нервов).
Существует достаточно высокий риск рецидива, особенно при удалении врожденных кист шеи. Прогноз зависит от точного диагноза, он существенно улучшается при ранней диагностике и своевременно проведенном лечении.
VI. Ключевые моменты:
• Тщательный сбор анамнеза, фокусирующийся на наиболее характерных его элементах, и внимательный осмотр позволяют врачу сформировать краткий список заболеваний для дифференциального диагноза объемных образований шеи.
• Знание уровней шеи позволяет точно локализовать образование, предсказать развитие возможных осложнений, провести качественное хирургическое лечение.
• Врожденные кисты шеи могут инфицироваться. Вскрытие и дренирование в большинстве случаев противопоказаны.
• У детей и у взрослых шейный лимфаденит в подавляющем большинстве случаев имеет вирусную природу.
• У пациентов с ВИЧ-инфекцией наиболее частой причиной шейного лимфаденита является идиопатическая фолликулярная гиперплазия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021