Клетки ашкенази в щитовидной железе что это
Клетки ашкенази в щитовидной железе что это
К сравнительно редко встречающимся доброкачественным новообразованиям щитовидной железы слодует отнести так называемую онкоцитарную аденому, или аденому из клеток Гюртля (постбранхиальный зоб). Описывая данную форму опухоли щитовидной железы, следует отметить, что еще в 1911 г. Лангханс впервые описал несколько случаев злокачественного новообразования щитовидной железы со своеобразной гистологической структурой и назвал их постбранхиальным раком Гецовой.
Термин «постбранхиальный рак, или струма» принадлежит Гецовой, которая описала картину эмбриональной щитовидной железы кретина с остатками эпителиальных телец и центрального капала с постбранхиальными образованиями. Позже эта форма рака получила название «опухоль из клеток Гюртля». В настоящее время большинство патоморфологов строго дифференцируют так называемую пролиферирующую опухоль (струму) Лангханса (рассматривая ее как явно злокачественное новообразование щитовидной железы) от аденомы из клеток Гюртля или онкоцитарной аденомы, являющейся согласно международной номенклатуре доброкачественной опухолью, хотя некоторые отечественные авторы (Р. М. Пропп) склонны и теперь трактовать ее как злокачественную. Мы можем согласиться лишь с тем, что данное доброкачественное новообразование щитовидной железы нередко подвергается малигнизации. В патологоанатомической практике онкоцитарная аденома встречается не так уже редко.
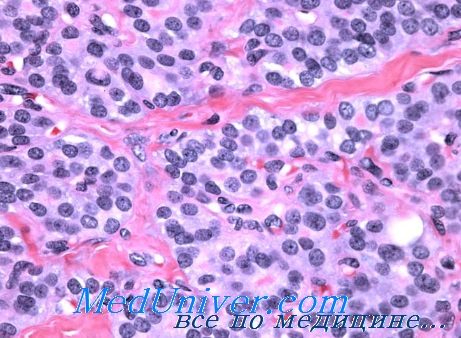
Этот вид опухоли содержит очень крупные полиморфные клетки с отчетливо выраженной ацидофильной мелкозернистой протоплазмой. Онкоцитарная аденома микроскопически имеет преимущественно фолликулярное строение, иногда тубулярное или трабекулярпое. В последнем случае структура опухолевой паренхимы вследствие отчетливой зозинофилии клеток несколько напоминает строение печеночных балок, при этом почти полностью утрачивается фолликулярное строение. Внутрифолликулярный коллоид в онкоцитарных аденомах щитовидной железы преимущественно жидкий, местами резорбирован.
Строма опухоли обычно скудно развита и состоит из нежных соединительнотканных прослоек (G. Crile, I. Hazard, В. Dinsmore, О. Соре, В. Bobyns, E. Hamlin, I. Hopkirk, P. Fitzequrald, F. Foote, В. А. Одинокова, А. Г. Калинина).
Следует подчеркнуть, что указанная онкоцитарная опухоль, являясь доброкачественной, нередко подвергается малигнизации и способна к метастазированию. Поэтому некоторые авторы (С. Ваrthels, F. Mazzeo) склонны рассматривать ее как полузлокачественное или даже злокачественное новообразование щитовидной железы.
Ультраструктура доброкачественных новообразований щитовидной железы не имеет специфических черт. В клетках опухолей, имеющих высокую функциональную активность, резко расширен эндоплазматический ретикулум, среди которого выявляются сравнительно крупные цистерны. В большом количестве встречаются секреторные гранулы и осмиофильныо тельца. Количество митохондрий резко увеличено, но их форма и размеры не подвергаются заметным деструктивным изменениям. Ядра клеток обычно сочные, набухшие, перинуклеарное пространство почти не определяется.
Как отмечают R. Stoll, H. Maraud, A. Sparfeld, М. Milson, A. Lupesku, N. Dmitrieva, Н. David, хроматин ядра в одних опухолевых клетках распределяется более или менее равномерно, в других накапливается в одном из полюсов клетки. Часто можно наблюдать два или три увеличенных ядрышка.
К доброкачественным опухолям щитовидной железы относятся встречающиеся очень редко кисты, развивающиеся из остатков эмбрионального щитовидно-язычного протока.
Учитывая большое разнообразие структурных разновидностей аденом щитовидной жолезы, а также то, что гистологическое строение их нередко находится в резком противоречии с клиническим проявлением заболевания, поставить правильный патоморфологический диагноз обычно очень трудно. Учитывая, что аденомы этого органа очень часто склонны к малигнизации, каждый узел щитовидной железы, представляющий собой доброкачественное новообразование, нужно рассматривать как потенциальное предраковое состояние.
Карцинома Гюртле щитовидной железы
Гюртле-клеточная карцинома щитовидной железы
Злокачественное новообразование из клеток Гюртле – это одна из самых редких гистологических форм рака щитовидной железы (до 5%), которая имеет свои особенности течения, причины появления и прогноз, что необходимо учитывать при выборе схемы лечения.
Клетки Гюртле

В большинстве случаев клетки Гюртле-Ашкенази служат субстратом для развития аденомы ЩЖ (доброкачественной опухоли) – онкоцитарной аденомы, или постбранхиального зоба. Многие патоморфологи не относят данное образование к ряду доброкачественных, так как потенциал малигнизации очень большой. Некоторые считают аденому из клеток Гюртле пограничным состоянием, а некоторые – злокачественным. Тем не менее, опухоль часто перерождается в карциному Гюртле и начинает метастазировать.
После превращения аденомы в злокачественную карциному она активно продуцирует метастатические клетки, причем гораздо чаще это отдаленные метастазы в органы (чаще всего это легочная ткань и кости), нежели региональные в лимфатические узлы, что делает прогноз заболевания неблагоприятным.
Если карцинома выявлена до распространения метастазов, то прогноз благоприятный при своевременном хирургическом удалении щитовидной железы. Средний возраст, в котором встречается патологии, примерно на десять лет старше, нежели другие формы рака и составляет 55-60 лет.
Симптомы опухоли
Точных причин развития гюртле-клеточной карциномы не известно. Исследователи связывают ее появление с процессом старения организма и некоторыми наследственными факторами. Среди факторов риска опухоли можно отметить старший возраст, женский пол, воздействие радиации на организм.
В диагностике данного вида рака применяют стандартные методики – УЗИ, сцинтиграфия, тонкоигольная биопсия, КТ, ПЭТ-КТ, МРТ. Только тщательное гистологическое исследование биопсионного или послеоперационного материала дает возможность поставить диагноз рака Гюртле щитовидной железы.
Принципы лечения
Терапевтическая программа при гюртле-клеточной карциноме составляется с учетом всех особенностей онкопроцесса (стадия, гистологический тип, распространенность опухоли, наличие метастазов), а также общего состояния организма больного человека.
Основным лечебным методом является хирургическое удаление органа – тотальная тиреоидэктомия с регионарными лимфоузлами и жировой клетчаткой.
При необходимости применяют химиотерапию и таргетную терапию. В обязательном порядке назначают лечение тиреоидными гормонами в супрессивных дозах и радиойодтерапию. Клетки Гюртле отличаются меньшей способностью накапливать радиойод, нежели фолликулярные, что несколько затрудняет лечение.
Клетки Гюртля в щитовидной железе
Щитовидная железа здорового человека состоит из нескольких видов клеточных структур, существенно отличающихся между собой и выполняющих различные функции.
Особым типом являются B-клетки, которые также называют онкоцитами или клетками Ашкенази-Гюртле. Они находятся в центре фолликулов или между ними, обладают высокой активностью ферментов, влияющих на процессы восстановления и окисления.
Такие клетки отличаются крупными размерами, имеют розовый или красный оттенок.
Онкоциты отсутствуют в организме новорождённых детей. Их первое появления связывают с половым созреванием и трансформацией тканей щитовидной железы. С возрастом количество клеток увеличивается и достигает максимальной отметки с началом старения (после 45 лет).
По сравнению с другими видами клеток органа они ведут себя более активно. Под влиянием внешних либо внутренних факторов начинается их бесконтрольное деление, часто провоцирующее развитие нетипичных новообразований.
Какую опухоль провоцирует
Клетки Ашкенази могут обнаруживаться в любых видах опухолевых образований щитовидной железы. Если их доля в патологическом узле составляет более ¾ патологических клеток, то данные наросты называют онкоцитомами или онкоцитарными аденомами.
По своей структуре такие опухоли относятся к доброкачественным новообразованиям. Однако многие специалисты считают, что онкоцитомы занимают среднее положение, находясь рядом с онкологическими заболеваниями.
Аденома из клеток гюртля в щитовидной железе проявляется редко. Её диагностируют у каждого двадцатого пациента с опухолевыми образованиями. Наибольшему риску подвергаются женщины старше 48 лет, после завершения климактерического периода.
На первых этапах развития онкоцитома представляет собой небольшой нарост, который можно выявить самостоятельно во время пальпации щитовидной железы. При дальнейшем росте болезнь проявляется как внешняя припухлость на шее. Её развитие происходит за короткий промежуток времени.
Онкоцитарная аденома отделена от соседних тканей капсулой. В некоторых случаях она может достигать в диаметре 10–15 см.
Негативными симптомами становятся проблемы с дыханием и глотанием пищи, изменение тембра голоса.
Отличительной чертой онкоцитомы от раковой опухоли является отсутствие каких-либо выделений, влияющих на секрецию гормонов.
Появлению таких патологических узлов зачастую предшествуют перенесенные воспалительные процессы либо узловая струма.
Узловой зоб. Диагностика. Основные принципы лечения
Узловой эутиреоидный зоб
Зобом называют любое увеличение щитовидной железы. Существуют клиническое и морфологическое определения понятия «зоб». С позиции морфолога зоб это любое диффузное или узловое увеличение щитовидной железы, обусловленное избыточным накоплением коллоида в фолликулах (коллоидный зоб), или гиперплазией (увеличением количества клеток) фолликулярного эпителия. С точки зрения клинициста зоб это собирательное понятие, так как этим термином называют различные по происхождению заболевания щитовидной железы гиперпластического, неопластического и воспалительного характера, сопровождающиеся увеличением этого органа. Одной из основных причин увеличения щитовидной железы является дефицит йода в воде и продуктах питания. Клиническое и социальное значений йододефицитных состояний заключается не только в увеличении щитовидной железы и формировании зоба, но и нарушением ее функциональной активности, оказывающем негативное влияние на физическое и умственное развитие людей.
Узловой эутиреоидный зоб – клиническое понятие, объединяющее все очаговые образования в щитовидной железе, имеющие различную морфологическую картину. Узлом щитовидной железы обычно называют образование, выявленное в ней при осмотре и/или пальпации. Подавляющее большинство узловых образований щитовидной железы доброкачественные. Злокачественные образования щитовидной железы составляют 5-8%.
Этиология и патогенез
Общепринята теория, согласно которой дефицит йода или изменения его метаболизма (нарушение всасывания в ЖКТ, либо окисления при генетических дефектах в энзимной системе и др. ) приводят к снижению концентрации тиреоидных гормонов в крови, что по механизму обратной связи приводит к увеличению образования тиреотропного гормона гипофиза, и щитовидная железа подвергается мощной стимуляции. В результате развивается компенсаторная гипертрофия щитовидной железы, способствующая восполнению недостатка тиреоидных гормонов, и в гипоталамо-гипофизарно-тиреоидной системе наступает временное равновесие. При продолжающем воздействии первичных этиологических факторов такое равновесие быстро нарушается, наступает новая волна тиреотропной стимуляции. В итоге компенсаторный процесс переходит в патологический, и образуется зоб.
Большую роль в патологии щитовидной железы играют и аутоиммунные процессы. Развитие зоба связывают с влиянием ТТГ-подобных факторов, иммуноглобулинов, стимулирующих рост железы, но не влияющих на ее функциональное состояние, а также с образованием тиреоидстимулирующих и тиреоидингибирующих антител.
Узловой эутиреоидный зоб включает в себя следующие морфологические формы:
Узловой коллоидный зоб.
Наиболее частый вариант узлового зоба патогенетически обусловлен дефицитом йода в организме. Коллоидный зоб формируется за счет избыточного накопления коллоида в полости фолликулов и бывает диффузным, а чаще узловым.
Фолликулярная аденома.
В отличие от коллоидного зоба фолликулярная аденома (до 25% случаев узлового зоба) является доброкачественной опухолью из фолликулярного эпителия (А-клеток). Среди фолликулярных аденом выделяют несколько мофологических вариантов: трабекулярная, микрофолликулярная и макрофолликулярная. Аденома развивающаяся приемущественно из В-клеток щитовидной железы, называется В-клеточной аденомой или опухоль из клеток Гюртле-Ашкенази.
Киста щитовидной железы.
Киста представляет собой полостное, заполненное жидкостью образование в ткани щитовидной железы. На долю кист приходится около 5% всех узловых образований щитовидной железы. Истинную кисту от ложной отличает наличие клеток фолликулярного эпителия, выстилающих полость кисты. Выявление кисты при УЗИ не представляет трудностей, тем не менее не позволяет дифференцировать от цистаденомы или цистаденокардиномы.
Гипертрофическая форма аутоиммунного тиреоидита (АИТ).
Аутоиммунный тиреоидит с узлообразованием может протекать как самостоятельно, так и сочетаться с фолликулярной аденомой или раком.
Рак щитовидной железы.
Раки щитовидной железы по морфологическим признакам принято делить на две группы. Это дифференцированный и недифференцированный рак. Они резко отличаются как по своей структуре, так и по клиническому течению. Дифференцированный рак (фолликулярный и папиллярный) встречаются значительно чаще, характеризуются сохранением гистотипических свойств тиреоидной ткани и отличается сравнительно длительным развитием и относительно благоприятным течением. Недифференцированный рак (анапластический) характеризуется выраженными морфологическими признаками тиреоидной атипии и быстропрогрессирующим течением. Промежуточное положение между дифференцированными и недифференцированными раками щитовидной железы по клиническому течению занимает медуллярный рак, происходящий из С-клеток. Все карциномы щитовидной железы идентифицируют согласно классификации TNM Международного противоракового союза (UICC). Т1- размер опухоли не более 1 см; Т2- размер карциномы 1-4 см; Т3- опухоль более 4 см; Т4- каринома с инвазией капсулы железы независимо от размеров. Для дифференцированных форм рака щитовидной железы введен возрастной критерий. При этом, у больных моложе 45 лет независимо от размера опухоли и поражения регионарных лимфоузлов, при отсутствии отдаленных метастазов устанавливают I стадию. При наличии у данной категории больных отдаленных метастазов – относят ко II стадии.
Диагностика узлового зоба
Разделение узловых образований на доброкачественные и злокачественные является кардинальным вопросом диагностики. При сборе анамнеза и осмотре необходимо выявить факторы высокого онкологического риска. К числу неблагоприятных факторов, увеличивающих вероятность наличия карциномы, относятся:
При наличии двух или более факторов риска показано оперативное лечение независимо от результатов дополнительных лабораторных и инструментальных обследований.
УЗИ щитовидной железы
Коллоидные узлы в большинстве случаев определяются как изо- или гипоэхогенные образования обычно овальной формы или реже округлой формы, имеющие четкие, ровные контуры и окруженные гипоэхогенным ободком. При этом в них часто определяются дегенеративные изменения в виде участков сниженной, повышенной эхогенности и кист. В режиме цветного допплеровского картирования (ЦДК) коллоидные узлы, как правило, аваскулярны. На основании нескольких ультразвуковых признаков можно сделать лишь предположение о характере узлового образования.
Аденома в большинстве случаев имеет вид четко очерченного гиперэхогенного образования с гомогенной структурой, окруженной ободком с резко повышенной интенсивностью отраженных эхосигналов. Возможно наличие микрокальцинатов по периферии узла. При ЦДК определяется периферический, перинодулярный кровоток.
Рак щитовидной железы выявляется в виде гипоэхогенного образования, с нечеткими и неровными контурами, с наличием гиперэхогенных включений и микрокальцинатов внутри узла. В ЦДК режиме картируется интранодулярный кровоток.
Радиоизотопное сканирование
Возможности сцинтиграфии в плане дифференциальной диагностики узлового зоба ограничены. Тем не менее, следует отметить, что: до 10% автономно функционирующих («горячих») узлов являются злокачественными. Для «холодных» узлов этот показатель гораздо выше. Поэтому выявление «холодных узлов» при сцинтиграфии определяет лишь «мишень» для последующего ТАБ под контролем УЗИ.
ТАБ под контролем УЗИ
На сегодняшний день имеет решающее значение в плане морфологической верификации любых узловых тиреоидных образований и является обязательным компонентом в протоколе обследования больных с узловым зобом. ТАБ определяет дальнейшую программу ведения пациента и показания для оперативного лечения. Основные ограничения метода связаны с тем, что с его помощью идентифицируются морфологические изменения, происходящие только на уровне клетки. В связи с этим нет возможности оценить наличие инвазии опухолевых клеток в капсулу узла или в сосуды. В таком случае больные направляются на оперативное лечение. Тактика ведения больных с узловыми образованиями щитовидной железы представлена на рис. 18. 1.
Функциональная автономия щитовидной железы (ФА)
Автономия определяется как функционирование фолликулярных клеток щитовидной железы независимое от влияния ТТГ гипофиза. Самым частым клиническим вариантом функциональной автономии щитовидной железы является многоузловой токсический зоб. Для функциональной автономии щитовидной железы характерны два основных критерия:
Патогенез функциональной автономии щитовидной железы
В условиях йодного дефицита щитовидная железа подвержена воздействию комплекса стимулирующих факторов. В результате, у наиболее предрасположенных лиц происходит увеличение щитовидной железы, формируется диффузный эутиреоидный зоб. Отдельные клетки щитовидной железы оказываются более чувствительными к указанным стимулирующим влияниям, благодаря чему получают преимущественный рост. Так формируется узловой и многоузловой эутиреоидный зоб. Отдельные активно делящиеся тиреоциты приобретают способность автономно, то есть вне регулирующих эффектов тиреотропного гормона (ТТГ), продуцировать тиреоидные гормоны. Конечным этапом является развитие узлового и/или многоузлового токсического зоба.
Основным следствием автономии является неконтролируемая секреция тиреоидных гормонов. Уровень этой секреции определяется количеством автономных тиреоидных клеток, их активностью и обеспеченностью йодидом. При достаточно крупных узлах повышенное поступление йодида приводит к увеличению секреции и в конце концов к тиреотоксикозу. Это свидетельствует об отсутствии эффективного ауторегуляторного механизма в таких клетках и объясняет возникновение случаев тиреотоксикоза после увеличения содержания йода в диете.
Узловой токсический зоб является йододефицитным заболеванием, при котором стойкая патологическая гиперпродукция тиреоидных гормонов обусловлена формированием в щитовидной железе автономно функционирующих тиреоцитов. Клиническая картина такого зоба в первую очередь определяется проявлениями тиреотоксикоза со стороны отдельных органов и систем.
Клинические проявления
Синдром поражения сердечно-сосудистой системы
Тахикардия, мерцательная аритмия, развитие дисгормональной миокардиодистрофии («тиреотоксическое сердце»), высокое пульсовое давление. Кардиальные нарушения связаны как с токсическим действием переизбытка гормонов на миокард, так и усиленной работой сердца в связи с возросшими потребностями периферических тканей в кислороде в условиях интенсивного обмена. В результате увеличения УО, МОС и ускорения кровотока повышается систолическое АД, на верхушке сердца и над сонными артериями выслушивается систолический шум. Механизм снижения диастолического АД связан с развитием недостаточности коры надпочечников и недостаточного синтеза глюкокортикоидов – основных регуляторов тонуса сосудистой стенки.
Синдром поражения желез внутренней секреции
Кроме надпочечников часто поражается поджелудочная железа с развитием тиреогенного сахарного диабета. Усиленный распад гликогена с поступлением большого количества глюкозы в кровь заставляет работать железу в напряжении, что в итоге приводит к истощению компенсаторных механизмов и развитию инсулиновой недостаточности. У женщин отмечается дисфункция яичников с нарушением менструального цикла, фиброзно-кистозная мастопатия (тиреотоксическая мастопатия, болезнь Вельяминова). У мужчин может развиться гинекомастия.
Синдром поражения центральной и
периферической нервной системы
Синдром метаболических нарушений
Повышение основного обмена приводит к похуданию при повышенном аппетите, сопровождается субфебрильной температурой тела и мышечной слабостью.
Синдром поражения органов пищеварительной системы
Проявляется неустойчивым стулом со склонностью к диарее, приступами болей в животе, иногда желтухой, связанной с дисфункцией печени.
Глазные симптомы
Симптом Дальримпля – расширение глазной щели с появлением белой полоски склеры между радужкой и верхним веком.
Симптом Греффе – отставние верхнего века от радужки при фиксации взгляда на медленно перемещающемся вниз предмете, при этом между верхним веком и радужкой остается белая полоска склеры. Симптом Кохера – при фиксации взгляда на медленно перемещающемся вверх предмете, между нижним веком и радужкой остается белая полоска склеры. Симптом Штельвага – редкое мигание век. Симптом Мебиуса – потеря способности фиксировать взгляд на близком расстоянии, вследствие слабости приводящих мышц. Фиксированные на предмете глазные яблоки расходятся и занимают исходное положение. Симптом Репнева-Мелехова – «гневный взгляд».
В основе их развития лежит гипертонус мышц глазного яблока и верхнего века вследствие нарушения вегетативной иннервации под влиянием избытка тиреоидных гормонов в крови.
Тиреогенный экзофтальм следует отличать от эндокринной офтальмопатии – аутоиммунного заболевания. При этом поражаются периорбитальные ткани: инфильтрация лимфоцитами, отложение кислых гликозаминов, выделяемых фибробластами, развивается отек и увеличение ретробульбарной клетчатки, миозит и разрастание соединительной ткани в периокулярных мышцах. При этом больные жалуются на боли, двоение, ощущение «песка» в глазах, слезотечение. Различают три стадии эндокринной офтальмопатии:
При тиреотоксикозе также развивается и претибиальная микседема, которая проявляется поражением кожи передней поверхности голени, ее отеком и утолщением, что сопровождается зудом и эритемой.
Отметим, что клиническая картина тиреотоксикоза имеет закономерную возрастную особенность: у молодых людей, у которых, как правило, речь идет о болезни Грейвса, в большинстве случаев имеет место развернутая классическая клиническая картина тиреотоксикоза, тогда как у пожилых пациентов, единственным его проявлением может служить необъяснимый субфебрилитет или суправентрикулярная аритмия, которую обычно связывают с ИБС.
На следующем этапе диагностического поиска у пациентов с клиническими симптомами тиреотоксикоза должен быть подтвержден или отвергнут при гормональном исследовании. Функциональная автономия примерно в 20% случаев развивается при отсутствии отчетливых узловых образований в щитовидной железе (диссеминированная автономия). В то же время болезнь Грейвса может развиваться на фоне предшествующего ей банального эутиреоидного коллоидного зоба. Более специфичным диагностическим методом является сцинтиграфия щитовидной железы: для болезни Грейвса характерно диффузное повышение захвата радиофармпрепарата, при функциональной автономии выявляются «горячие» узлы, либо чередование зон повышенного и пониженного накопления. Нередко оказывается, что в многоузловом зобе наиболее крупные узлы, выявленные при УЗИ, по данным сцинтиграфии оказываются «холодными» или «теплыми», а тиреотоксикоз развивается в результате гиперфункционирования ткани, окружающей узлы.
Ценным исследованием, которое позволяет дифференцировать болезнь Грейвса и функциональную автономию, является определение уровня антител к щитовидной железе. Высокие титры антител к тиреоидной пероксидазе (ТПО) и тиреоглобулину (ТГ) встречаются примерно в 80% случаев болезни Грейвса. При функциональной автономии щитовидной железы они в большинстве случаев отсутствуют.
Консервативное лечение
Лечение токсического зоба является весьма трудоемкой и кропотливой задачей для врача. Как уже указывалось, методы лечения болезни Грейвса и различных клинических вариантов функциональной автономии щитовидной железы отличаются. Главное отличие заключается в том, что в случае функциональной автономии щитовидной железы на фоне тиреостатической терапии невозможно достижение стойкой ремиссии тиреотоксикоза; после отмены тиреостатиков он закономерно развивается вновь. Таким образом, лечение функциональной автономии подразумевает хирургическое удаление щитовидной железы или ее деструкцию при помощи радиоактивного йода131. В случае болезни Грейвса у отдельных групп пациентов возможно проведение длительной консервативной терапии, которая при правильном отборе больных в 30-40% случаев приведет к стойкой ремиссии заболевания. Для тиреостатической терапии могут использоваться различные препараты. В нашей стране и в странах Европы наиболее популярны препараты тиамазола (Метизол). Кроме того, могут использоваться препараты пропилтиоурацила, которые наиболее популярны в США. Пропилтиоурацил назначают внутрь по 100-150 мг каждые 6 часов, или тиамазол, по 10-30 мг каждые 8 часов. Через 12 месяцев примерно у 30% больных функция щитовидной железы нормализуется и после отмены препарата сохраняется эутиреоз. По мере восстановления функции щитовидной железы, дозы антитиреоидных средств постепенно уменьшают. Антитиреоидные препараты могут вызывать агранулоцитоз. При уменьшении числа лейкоцитов ниже 4500, а гранулоцитов ниже 45%, следует отменить данные препараты.
При неэффективности тиреостатической терапии в течение года, а так же в случае декомпенсации тиреотоксикоза показано оперативное лечение, после предоперационной подготовки в условиях стационара. Субтотальная резекция щитовидной железы считается операцией выбора более 50 лет и является эффективным способом лечения тиреотоксикоза. Операцию проводят только на фоне удовлетворительного самочувствия пациента. Поэтому в предоперационном периоде необходимо нормализовать уровень тиреоидных гормонов с помощью антитиреоидных препаратов. За 7-10 дней до операции назначают йодиды, чтобы уменьшить кровоснабжение щитовидной железы и увеличить ее плотность. При подготовке больных с тяжелым тиреотоксикозом применяют Бета-адреноблокаторы, механизм действия которых связан не только с уменьшением потребностей миокарда в кислороде, но и с замедлением периферической конверсии Т4 в активный Т3. Назначают пропранолол по 5-40 мг в сутки. Прием препарата продолжают и в течение нескольких суток после операции, так как время полужизни Т4 составляет 7 дней. Применение Бета-адреноблокаторов особенно оправдано в тех случаях, когда больные не переносят антитиреоидные средства.
Источник: Основы клинической хирурги. Практическое руководство, Издание 2-е, переработанное и дополненное Под редакцией профессора Н.А.Кузнецова, Москва, Издательская группа «ГЭОТАР-Медиа»,2009