Клензит или дифферин что лучше
Есть и искусственные аналоги витамина А –
это адапален и азаротеновая кислота
Как работают ретиноиды?
Дерматологические центры постоянно изучают свойства препаратов ретиноидов, предоставляя оценку их эффективности. Было выяснено, что топические ретиноиды (формы для наружного применения) способствуют регрессу воспалительных папул, уменьшают внешние проявления угревой болезни, активизируют местный иммунитет. Системные ретиноиды (формы для приема внутрь) нормализуют выработку кожного сала, облегчают его выделение, устраняют гиперпролиферацию, снижают популяцию пропионобактерий в очагах акне.
Все ретиноиды в той или иной степени оказывают действие:
Применение ретиноидов от прыщей основано на их способности уменьшать выделение кожного сала и ускорять отшелушивание ороговевших клеток кожи. В качестве средства от морщин средства на основе витамина А отлично зарекомендовали себя благодаря доказанным эффектам выравнивания микрорельефа кожи, увеличения ее упругости, стимулирования собственного коллагена и осветлением пигментных пятен. Увеличивается выработка стволовых кератиноцитов, а в глубоких слоях дермы поддерживается нужный уровень увлажненности, вследствие чего кожа омолаживается «изнутри».
Лечение ретиноидами: препараты, свойства, эффективность
Производителями выпускается довольно много форм ретиноидов. Здесь описываются самые популярные препараты, успешно показавшие себя в терапии против акне и в омоложении кожи.
Третиноин. «Флагман» среди ретиноидов в плане силы действия. Состоит из ретиноевой кислоты, весьма эффективен даже при тяжелых формах акне и глубоких морщинах, но дает выраженные побочные эффекты при неправильном применении (раздражение, ожоги). Представлен на рынке в виде лосьонов, кремов, гелей, капсул для перорального приема.
Изотретиноин. Ненамного уступает по своей силе третиноину, но при этом обладает меньшим риском возникновения побочных эффектов. Применяется в основном для лечения прыщей и омоложении кожи. Выпускается в форме мазей, кремов, таблеток Роаккутан и Акнекутан.
Тазаротен. Действующее вещество – тазаратеновая кислота. Обеспечивает отличный эффект в лечении акне, но побочное действие тоже резко выражено. В качестве средства от морщин тазаротен может использоваться при неглубоких заломах. Выпускается в виде кремов, мазей 0.05% или 0.1%. Не рекомендуется при гиперчувствительности или выраженной сухости кожи. Если сравнивать третиноин и тазаротен, то косметологи советуют применять третиноин как более изученный препарат.
Адапален. Главный компонент – искусственный аналог ретиноевой кислоты. Эффективен при акне, но практически бесполезен в целях омоложения кожи, так как не проникает вглубь кожных покровов в достаточной мере, чтобы уменьшить глубину морщин. Выпускается в виде геля или крема Дифферин (0.1%), геля Клензит (0.1%), есть и форма лосьона, которая показывает наилучшие результаты. Побочных действий адапален практически не дает, обладает щадящим лечебным действием. Можно сочетать его со средствами на основе бензоилопероксида.
Пациенты спрашивают, где приобретать данные препараты, часто интересуясь ЗАО «Ретиноиды». Это предприятие не является фирмой по производству одних лишь ретиноидов, там выпускаются и другие фармакологические препараты. Можно покупать препараты витамина А в любом проверенном месте, причем весьма желательно, чтобы на упаковке была указана точная концентрация действующего вещества.
Отзывы пациентов и мнение косметологов
Очень часто ретиноиды оказываются тем «спасительным» средством, к которому приходят отчаявшиеся пациенты после применения всевозможных препаратов от прыщей и угрей. Большинство из тех, кто использовал средства на витамине А, отмечает их высокую эффективность. Есть сообщения о побочных эффектах, но применение любого препарата (не только ретиноидов) так или иначе связано с индивидуальной реакцией организма, поэтому необходимо внимательно читать инструкцию. Врачи-косметологи рекомендуют проводить лечение ретиноидами под контролем специалистов для снижения риска возникновения нежелательных явлений и достижения наилучших результатов.
Какой препарат
выбрать?
Зеркалин и другие препараты
для лечения угревой сыпи
Препараты для лечения угревой сыпи, несомненно, должен назначать врач, исходя из данных осмотра пациента и предшествующей терапии заболевания. Однако не секрет, что не все и не всегда посещают врача, особенно из-за нескольких прыщиков.
Как выбрать?
Самостоятельный выбор
При самостоятельном выборе препарата против угрей иногда сложно понять, чем они отличаются друг от друга и какому препарату стоит отдать предпочтение.
При выборе того или иного средства важно разобраться, является ли оно лекарственным препаратом (для которых требования к эффективности и безопасности гораздо выше) или косметическим средством и используется не для лечения кожи, а для поддержания ее здорового состояния.
Самое простое отличие — косметические средства и лекарственные препараты стоят в аптеке на разных полках. Второе отличие — обещания на упаковке. На лекарственных препаратах указывается предназначение препарата и основные действующие вещества. Упаковки косметических средств пестрят обещаниями об эффективности продукта в решении проблем.
Лекарственные препараты для лечения акне, при кажущемся многообразии марок, делятся всего на 4 основных типа, в зависимости от действующего вещества, которое в них содержится. Именно действующее вещество обеспечивает лечебный эффект препарата.
4 типа препаратов для местного
лечения акне
топические антибактериальные препараты
действующее вещество клиндамицин или эритромицин. Известные торговые марки «Зинерит» (эритромицин), «Зеркалин» (клиндамицин). Используются для борьбы с воспалением при угрях, то есть когда нужно убрать болезненный и красный прыщик или множество угрей (угревую сыпь). Реакция воспаления — это защитная реакция организма на увеличенное количество бактерий в области прыщика и проявляется покраснением, болью и жжением, а внешне выглядит как красный прыщ, часто с гнойной головкой.
Топические антибиотики быстро проникают в зону поражения и уничтожают бактерии, провоцирующие воспаление, в результате чего уже с первых дней применения можно заметить уменьшение количества прыщиков, снижение воспаления и покраснения.
Особенно важно вовремя принять меры, когда от неприятного проявления нужно избавиться к определенному событию или срочно начать лечение выскочившего прыщика, чтобы не допустить его «раздувания» на самом заметном месте.
Однако использовать эту «палочку-выручалочку» нужно правильно, так как при нерациональном лечении бактерии могут приспособиться к препарату, а лечебный эффект снизится. Например, к препаратам эритромицина, которые активно использовались на протяжении прошедших 15 лет, многие бактерии уже приспособились, и лечебный эффект при их применении может быть ниже ожидаемого.
К препаратам клиндамицина пока бактерии не успели приспособиться так сильно, и, чтобы не дать им это сделать, важно правильно использовать лекарственные средства на основе данного антибиотика. Не должно быть очень короткого или очень длительного курса терапии клиндамицина: он должен составлять от 6 до 12 недель. При необходимости можно в течение года проводить повторные курсы. Многие специалисты считают допустимым назначение клиндамицина и после 12 недель, но при этом параллельно с ним назначается препарат бензоила пероксида («Базирон»), который также помогает снизить развитие бактериальной устойчивости к антибиотику. В этом случае между нанесением антибактериального препарата и бензоила пероксида должно пройти не менее 20 минут, чтобы избежать дополнительного раздражающего действия на кожу.
Плюсом является то, что топические антибиотики можно применять летом. При этом при лечении угрей на туловище и в зонах роста волос особенно удобна может быть форма раствора (препарат «Зеркалин»). В жаркое время года форма раствора также часто является предпочтительной, кремовые и гелевые основы лекарств могут подходить не всем.
препараты на основе ретиноидов
действующее вещество адапален, или изотретиноин, или третиноин, известные торговые марки «Дифферин», «Клензит». Приводят к снижению выработки сала сальными железами, за счет чего снижается образование новых элементов сыпи. На что нужно обратить внимание? Лечебный эффект обычно заметен через 4-6 недель регулярного применения, при этом важно не наносить препарат очень толстым слоем, так как возможно раздражение кожи. Данный тип препаратов не рекомендуется применять при наступлении беременности, также его стоит избегать в период повышенной солнечной активности (летом и при пляжном варианте отдыха).
препараты на основе бензоила пероксида
действующее вещество бензоила пероксид. Известная торговая марка «Базирон». Борется с комедонами (черными точками), а также оказывает противомикробное действие. Выпускается в нескольких концентрациях, чем более концентрированный препарат — тем более жестким может быть действие, поэтому при покупке нужно обратить на это внимание и первые несколько раз наносить тонким слоем, чтобы почувствовать, как на выбранную концентрацию препарата будет реагировать ваша кожа. Может применяться как в сочетании с препаратами местных ретиноидов, так и с препаратами топических антибиотиков, для усиления терапевтического воздействия.
Важно при этом не наносить препараты одновременно, а использовать их в разное время суток, например: «Зеркалин» утром, а «Базирон» вечером, или хотя бы с интервалом в 20-30 минут.
Бензоила пероксид не рекомендуется использовать в летнее время года, так как солнце может усиливать раздражающее действие препарата.
препараты на основе азелаиновой кислоты
действующее вещество азелаиновая кислота. Известная торговая марка — «Скинорен». Обладает антикомедогенным, противомикробным эффектом. Также отмечено отбеливающее действие на кожу при длительном применении. Данные препараты считаются предпочтительными при лечении акне после 24 лет, когда количество воспалительных элементов становится меньше, а количество комедонов возрастает. Лечебный эффект развивается постепенно, в течение нескольких недель. Возможно одновременное применение с препаратами топических ретиноидов, при этом рекомендуется делать перерыв между нанесением препаратов в 20-30 минут.
Все перечисленные лекарственные препараты для местного лечения акне могут сочетаться с косметическими препаратами для ухода за проблемной кожей. Однако очень важно правильно использовать средства, чтобы усилить их взаимное действие и не привести к увеличению раздражения на коже.
Для этого между умыванием с использованием специального косметического геля или пенки и нанесением лекарственного препарата должно пройти не менее 20 минут, чтобы кожа успела высохнуть. А если есть необходимость в нанесении увлажняющего средства, специально разработанного для жирной или проблемной кожи, то между нанесением лекарственного препарата и увлажняющей косметики должно пройти также не менее 20-30 минут.
Как осветлить кожу лица от пигментных пятен ретиноидами
Как пигментные пятна на лице удалить навсегда? Использовать средства с Ретиноидами – доказанная эффективность и безопасность при соблюдении схемы применения. Общие правила осветления пигментации, правила подбора и применения средств с ретинолом и виды средств будут разобраны в этой статье.
Научные факты:
Старение кожи на 90% обусловлено воздействием солнечных лучей и на 10% оставшимися факторами (генетика, стрессы, недосыпы и др.), на которые так часто списываются причины возрастных изменений. Избыточное пребывание на солнце – основная причина старения кожи, а появившиеся пятна говорят о старте процесса старения в данном конкретом организме.
Три группы средств для борьбы с пигментацией
Уменьшают продукцию меланина различными путями. Как правило, на покупке осветляющего препарата все и заканчивается. К сожалению, этого не достаточно.
Для ускорения ожидаемого результата, а также для лучшего проникновения осветляющих ингредиентов необходимы средства, устраняющие роговые наслоения с поверхности кожи. Позже они ускорят отшелушивание пигментированных клеток.
Необходимы, чтобы создать защитный барьер от внешних провоцирующих факторов – это средства с фильтрами SPF и БлюЛайт (в идеале – их сочетание).
Почему помогут именно ретиноиды
Ретиноиды выполняют сразу 3 важные функции в осветлении пигментации:
Ретиноиды справляются со всеми тремя задачами одновременно, что сокращает количество применяемых средств до одного.
Как работают ретиноиды
Механизмы работы ретиноидов, благодаря которым происходит осветление пигментных пятен и выравнивание тона кожи:
Ретиноиды – группа веществ, производных витамина А. Благодаря физиологическому воздействию на кожу, эффективно омолаживают, устраняют акне и осветляют кожу. Зная принципы работы и правила применения, Ретиноидами можно добиться истинной коррекции многих проблем кожи.
Преимущества ретиноидов
В чем еще преимущества Ретинола и почему необходимо остановить свой выбор именно на них:
Правила применения ретиноидов
Не стоит избегать назначения ретиноидов из-за опасений побочных эффектов: покраснение (эритема) сухость и шелушение. Этого легко избежать, если соблюдать рекомендации:
1. Использовать косметические препараты с ретинолом профессиональных брендов
Есть соблазн приобрести в аптеке недорогое средство с ретиноидами? Важно знать отличия:
2. Придерживаться рекомендуемым схемам применения
Каждый препарат имеет собственную схему использования, с которой необходимо ознакомиться до начала применения. Разница в применении связана с тем, что частота нанесения связана с процентным содержанием и формой ретинола.
Ряд средств используется ежевечерне (до 0,5%), а средства с 1-2% ретинола по нарастающей схеме.
3. Наносить локально на пигментные пятна
Если нет дополнительных показаний к применению ретинола, достаточно наносить средство только на область пигментных пятен.
4. Использовать только на ночь
Ретиноиды наносятся на кожу только вечером! Однократного нанесения достаточно, важно не забыть утром нанести на кожу солнцезащитный крем с SPF, т.к повышается фоточувствительность кожи, особенно в начале терапии.
Работа ретиноидов физиологична, поэтому результат применения виден не моментально, после 1-2х месяцев применения. Но результат благодаря постепенному физиологичному воздействию натурального ингредиента, стойкий и выраженный. Полностью избавиться от пигментных пятен возможно за 6 – 8 месяцев применения.
содержание ретинола 2%, обогащена Стволовыми клетками лилии Белоснежной и Бакучиолом. По эффективности в несколько раз активней осветляет пятна в странении с кремами, содержащими гидрохинон!
Преимущества:
Преимущества
Используется ежедневно, 1 раз в день вечером.
Применение
Доступны бесплатные консультации ведущих косметологов Российского представительства DermaQuest и Circadia. Запись на сайте или WhatsApp .
Наружная терапия угревой болезни: работа над ошибками
Е. Н. Волкова, Л. А. Ильин, А. Б. Воробьев, Е. О. Рюмина
Кафедра дерматовенерологии (зав. — проф. Е. Н. Волкова) московского факультета ГОУ ВПО Российский государственный медицинский университет Росздрава; Кожновенерологический диспансер № 9, Москва
Анализируются типичные ошибки в назначении и применении дифферина, описаны его структура и уникальная кинетика, результаты исследования терапевтической эффективности различных лекарственных форм. Приведены факты, свидетельствующие о высокой эффективности и безопасности дифферина в терапии угревой болезни.
Ключевые слова: вульгарные угри, постакне, адапален, дифферин, ошибки применения, эффективность
Typical mistakes in prescription and usage of differin are analyzed. Structure and unique kinetics of this preparation are described and results of effectiveness studies of different drug formulations are presented. Authors present facts illustratinf high effectiveness and safety of differin in acne therapy.
Key words: acne, post-acne, adaplen, differin, therapeutic mistakes, effectiveness
Заболевание, в основе которого лежит патология пилосебоцейного комплекса, правильнее называть угревой болезнью — УБ (точка зрения авторов), так как оно представлено комплексом симптомов, патогенетически объединенных в единый патологический процесс, и психоэмоциональными нарушениями. Термин «вульгарные угри» и «акне» характеризуют лишь один конкретный симптом заболевания [2, 7].
Сегодня накоплен огромный опыт терапии УБ, разработаны алгоритмы лечения в зависимости от степени тяжести с учетом терапевтического индекса акне как основы дифференцированного подхода к ведению больных. Современные схемы включают назначение системных препаратов и средств наружной терапии на фоне правильно подобранного базового ухода [1, 2, 8].
На сегодняшний день наиболее эффективным противоугревыми средствами для местного применения являются ретиноиды, которые способны вызывать специфический биологический ответ в результате связывания и активации рецепторов ретиноевой кислоты. К ретиноидам 3-го поколения для местной терапии акне относят адапален, представляющий собой производное нафтойной кислоты с ретиноидподобным действием.
В России адапален зарегистрирован под названием Дифферин® («Galderma», Швейцария), который выпускается в виде 0,1% геля на водной основе и 0,1% крема [3, 4, 5, 9, 11].
Несмотря на продолжительное использование дифферина для местного лечения УБ, обширного опыта его клинического применения отмечаются отдельные ошибки при его использовании. Часть из них связана с недостаточной информированностью врача и неправильной трактовкой имеющейся информации. Существует и «страх врача» при назначении местных ретиноидов.
Проведем работу над ошибками.
Ошибка 1: неправильный выбор лекарственной формы.
Адапален имеет 2 лекарственные формы для наружного применения — гель и крем. При выборе лекарственной формы следует помнить, что эффективность действия препарата определяется взаимосвязями в системе «препарат—основа—кожа». Именно правильное увлажнение рогового слоя значительно усиливает проникновение веществ.
Обычно лечение начинают с геля. Если у пациента чувствительная и сухая кожа, то рекомендован дифферин-крем. Он содержит увлажняющие некомедогенные компоненты.
Необходимо соблюдать режим дозирования. Гель и крем бережно, без особого усилия, наносят на пораженные участки кожи 1 раз в день на ночь на чистую сухую кожу.
Ошибка 2: необоснованные «завышенные» ожидания быстрого результата.
Дифферин — препарат патогенетического действия, поэтому назначение препарата сегодня не приведет к проявлению результата завтра! Это необходимо учитывать врачу и объяснять пациенту (проводить его «обучение»). Отсутствие быстрого визуального эффекта может приводить к отказу пациентов от лечения! А между тем препарат является высокоэффективным средством в лечении УБ. Его терапевтическая эффективность связана с тем, что молекула адапалена селективно связывается с ретиноидчувствительными рецепторами (RAR) у-типа сально-волосяных фолликулов (СВФ), что приводит к уменьшению сцепленности кератиноцитов и ускоряет их десквамацию (т. е. реализуется комедонолитическое действие препарата) [9, 11]. Отсутствие взаимодействия с рецепторами RAR-a СВФ, стимуляция которых ведет к появлению шелушения и резкой сухости кожи, позволяет свести к минимуму побочные реакции, которые наблюдались ранее при использовании ретиноидов 1-го поколения. Антипролиферативная активность дифферина по отношению к себоцитам связана со стимуляцией RXR-a. В результате уменьшаются размеры сальной железы и сокращается продукция кожного сала. Третьим звеном патогенеза, на которое воздействует препарат, является воспаление. Адапален ингибирует API — участок в промоторной зоне гена, что приводит к подавлению образования цитокинов — интерлейкинов (ИЛ)-1а, ИЛ-1р, и ИЛ-8; фактора некроза опухоли (ФНО-a), системы комплемента. Инактивация фермента циклооксигеназы ведет к уменьшению образования ЛТВ4 — главного посредника во взаимодействии нейтрофилов, лимфоцитов, моноцитов и эозинофилов в воспалительной реакции. Кроме того, адапален блокирует Toll-рецептор 2-го типа (TLR-2), рецепторы моноцитов, предотвращая связывание с ними микроорганизмов и последующий выброс противовоспалительных цитокинов. Таким образом, дифферин оказывает действие на все звенья патогенеза УБ [3, 8, 9, 11].
Ошибка 3: неправильное формирование группы больных.
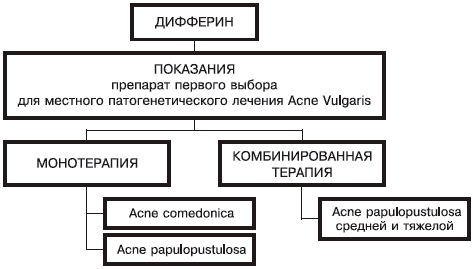
Дифферин — не панацея для лечения всех видов акне — это тоже ошибка: для его назначения существуют определенные показания (рис. 1).
Рис. 1. Показания для применения дифферина.
Ошибка 4: неправильное определение продолжительности лечения дифферином.
В среднем курс лечения составляет до 12 нед, для этого требуется не менее 30 г препарата в форме геля или крема (при нанесении препарата только на область лица). Терапевтический эффект развивается после 4—8 нед лечения, стойкое улучшение — после 3-месячного курса. Такая длительная терапия не только наиболее рациональна и эффективна, но и предотвращает формирование постакне.
Ошибка 5: неинформированность об особенностях дифферина.
Следует знать о двух нюансах.
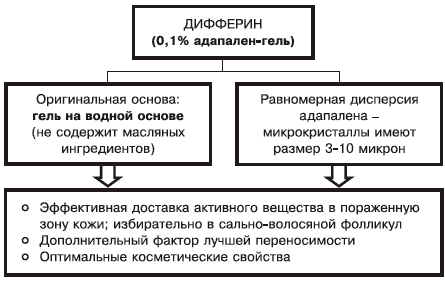
Нюанс 1: состав основы, ее физикохимические характеристики определяют как свойства препарата, так и его способность к проникновению в кожу (рис. 2).
Рис. 2. Фармакодинамическая характеристика дифферина (0,1% адапелена-геля).
Нюанс 2: размер микрокристаллов действующего вещества.
Микрокристаллы адапалена в препарате имеют диаметр от 3 до 10 мк. Оказывается, если диаметр микрокристаллов действующего вещества составляет менее 3 мк — препарат беспорядочно распределяется между сально-волосяным фолликулом и роговым слоем кожи; при диаметре более 10 мк — препарат остается на поверхности кожи.
Правильный размер частиц активного вещества в дифферине — залог эффективного лечения [9, 11]. Вопрос — так ли это в джинерике? (результатов таких исследований не предоставлено).
Ошибка 6: не учитывается возможность комбинирования препаратов.
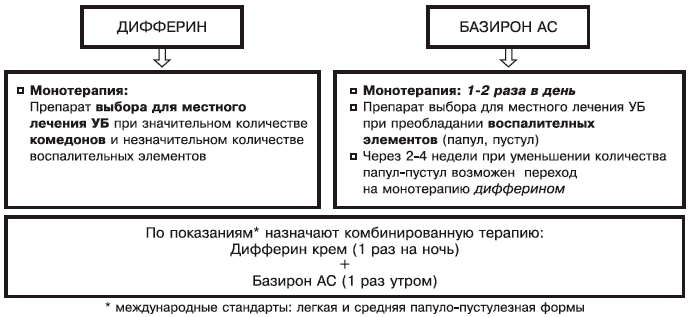
Дифферин сохраняет лечебное действие в комбинации с местными антибактериальными противоугревыми средствами (эритромицин, клиндамицин, бензоила пероксид) [3, 6, 10, 12]. Это расширяет возможности его применения даже при обилии пустулезных элементов. Наиболее целесообразно назначать дифферин в комбинации с базироном АС (рис. 3).
Рис. 3. Применение Дифферина в комбинации с Базироном АС.
Ошибка 7: недооценка показаний к применению дифферина.
Дифферин — местное средство не только для базового патогенетического лечения больных акне. Он показан как препарат поддерживающей терапии, а также при переводе пациента с системной терапии, например акнекутаном, на местную. Такая тактика — не только залог эффективного лечения, но и стойкой длительной ремиссии и профилактики постакне.
Таким образом, правильное применение дифферина позволяет избежать ошибок, преодолеть страх перед назначением ретиноидов. Повысить эффективность лечения больных УБ. Вся история применения дифферина свидетельствует о том, что он является высокоэффективным базовым препаратом для лечения акне легкой и средне-тяжелой степени — показания к его применению строго определены.
Для достижения выраженного и стойкого эффекта необходимо длительное назначение дифферина, что предотвращает появление и развитие новых элементов. При наличии папуло-пустулезных элементов целесообразно применение дифферина в комбинации с препаратом антибактериального действия — базироном АС.
Эффективность и переносимость терапии дифферином были оценены нами при наблюдении 62 пациенток в возрасте от 16 до 22 лет с длительностью заболевания от 1 года до 6 лет. У 26 (42%) пациенток высыпания локализовались только на лице, у 23 (37,1%) — на лице и груди, у 13 (20,9%) — на спине.
В зависимости от степени тяжести УБ пациентки были распределены на 2 группы. 1-ю группу (n = 29) составили больные легкой степенью акне, у которых доминировали комедоны и единичные папулы; 2-ю (n = 33) — больные папуло-пустулезной формой заболевания.
Больным 1-й группы проводили только наружное лечение дифферином в виде геля или крема (в зависимости от состояния кожи) в сочетании с правильным уходом. Препарат наносили тонким слоем 1 раз в день вечером на предварительно очищенную кожу лосьоном сетафил.
Больным 2-й группы дифферин назначали в комбинации с базироном АС в виде геля, который наносили на предварительно очищенную кожу однократно утром. Контроль количества открытых и закрытых комедонов, папул и пустул производили до начала терапии, а также каждый месяц.
Наиболее быстро регрессировали воспалительные элементы: через 3—5 нед число пустул и папул уменьшилось на 25—30%. Наблюдали значительное уменьшение жирности кожи: она становилась более матовой и ровной, исчезал сероватый оттенок. Через 6—8 нед у больных отсутствовали явления себореи и раздражения кожи; новые элементы не появлялись. В 1-й группе регресс высыпаний происходил медленнее. Количество комедонов уменьшилось, начиная с 8-й недели терапии, причем регресс элементов на спине был менее значительным. К 10—12-й неделе их число уменьшилось вдвое, новые элементы не появлялись. Заметно уменьшалась сальность кожи, улучшалась ее текстура за счет сглаживания неровностей, уменьшения толщины. Кожа приобретала естественный цвет, становилась гладкой. Улучшение кожного процесса сопровождалось значительным улучшением настроения пациенток, уменьшением тревожности.
Окончательный эффект от терапии наблюдали к концу 4—5-го месяца, когда комедоны и папулопустулезные высыпания регрессировали более чем на 70—75%. Выявлено, что нанесение базирона АС на поствоспалительные гиперпигментированные пятна и рубцы приводило к их побледнению. В результате лечения клиническая ремиссия наступила у 22 (35,5%) больных, значительное улучшение (регресс высыпаний на 70—80%) — у 26 (42%), улучшение (регресс высыпаний на 50—60%) — у 13 (21%) и неэффективным лечение оказалось у 1 больной.
Таким образом, дифферин является высокоэффективным базовым препаратом первого выбора для патогенетической терапии акне.
Для достижения выраженного и стойкого терапевтического эффекта необходимо длительное назначение дифферина. Препарат сохраняет лечебное действие в комбинации с местными антибактериальными средствами (базирон АС), что определяет целесообразность применения дифферина при наличии папуло-пустулезных элементов. Оригинальная основа (гель на водной основе), равномерная дисперсия микрокристаллов адапалена определяют эффективную доставку активного вещества в пораженную кожу (избирательно в сальноволосяной фолликул), лучшую переносимость препарата и оптимальные косметические свойства.
Рациональная терапия дифферином — залог успешной терапии угревой болезни и профилактики постакне.
1. Волкова Е. Н. // Лечащий врач. — 2007. — № 4. — С. 21— 28.
2. Волкова Е. Н., Осипова Н. К. // Рос. журн. кож. и вен. бол. — 2009. — № 5. — С. 53—58.
3. Волкова Е. Н, Осипова Н. К // Клин. дерматол. и венерол. — 2010. — № 2. — С. 72—77.
4. Гущина Н. С., Корчевая Т. А. // Рус. мед. журн. — 2005. — Т. 13, № 7. — С. 482—485.
5. Орлова Н. А // Клин. дерматол. и венерол. — 2003. — № 4. — С. 53—56.
6. Самгин М. А., Монахов С. А. // Вест. дерматол. и венерол. — 2003. — № 4. — С. 37—39.
7. Самгин М. А., Монахов С. А. // Рос. журн. кож. и вен. болезней. — 2005. — № 3. — С. 55—64.
8. Самгин М. А., Монахов С. А. // Рос. журн. кож. и вен. болезней. — 2006. — № 6. — С. 85—87.
9. Data on file. Galderma Laboratories, Ins. Medical Departament. — 1994.
10. Eady E. A., Farmery M. R, Ross J. I. et al. // Br. J. Dermatol. — 1994. — Vol. 131. — P. 331—336.
11. Michel S., Jomard A., Demarschez. // Br. J. Dermatol. — 1998. — Vol. 139 (suppl. 52). — P. 3—7.
12. Swinyer L. J., Baker M. D, Swinyer T. A., Mills O. H. Jr. // Br. J. Dermatol. — 1988. — Vol. 119, N 5. — P. 615—622.