Клайра или новинет что лучше после 40
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
Что же происходит с женским организмом в 45-55 лет?
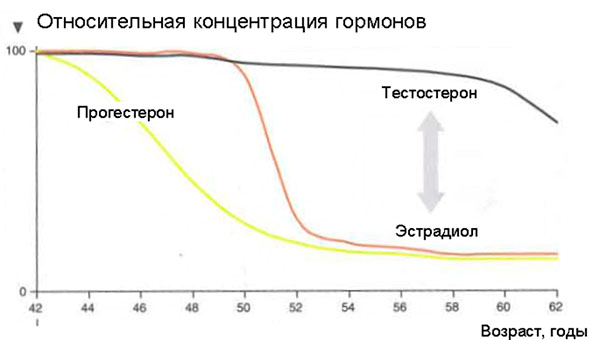
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
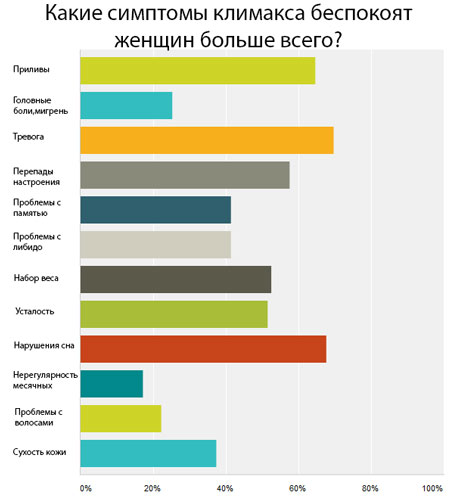
Сначала появляются ранние симптомы:
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Дополнительные обследования (при соответствующих данных анамнеза):
Когда пора начинать менопаузальную гормональную терапию?
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
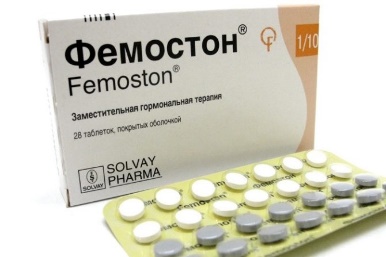
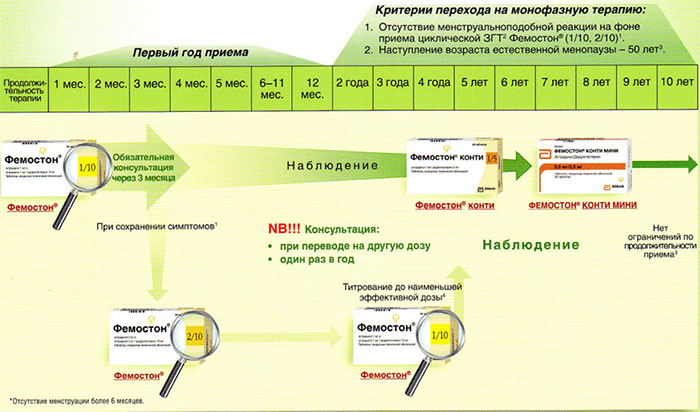
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
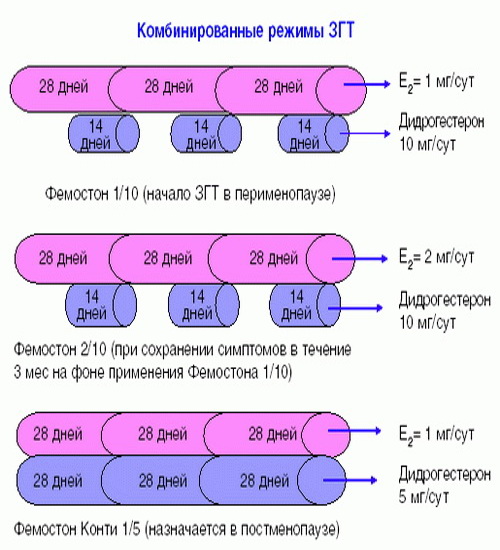
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
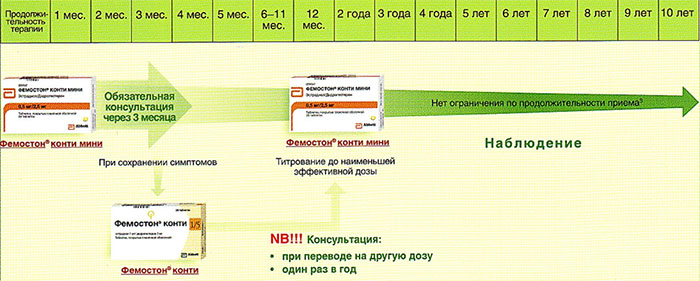
Препараты для монофазной терапии – когда месячные отсутствуют
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
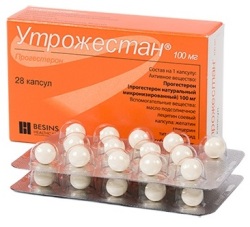
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Что лучше: Новинет или Клайра
Новинет
Клайра
Исходя из данных исследований, Новинет лучше, чем Клайра. Поэтому мы советуем выбрать его.
Но не забывайте, что у данных препаратов в составе разные активные вещества. Поэтому обязательно проконсультируйтесь с врачом. Возможно, какой-то из них может не подойти для вашей терапии.
Сравнение эффективности Новинета и Клайры
Эффективность у Новинета достотаточно схожа с Клайрой – это означает, что способность лекарственного вещества оказывать максимально возможное действие схоже.
Например, если терапевтический эффект у Новинета более выраженный, то при применении Клайры даже в больших дозах не получится добиться данного эффекта.
Также скорость терапии – показатель быстроты терапевтического действия у Новинета и Клайры примерно одинаковы. А биодоступность, то есть количество лекарственного вещества, доходящее до места его действия в организме, схожа. Чем выше биодоступность, тем меньше его потерь будет при усвоении и использовании организмом.
Сравнение безопасности Новинета и Клайры
Безопасность препарата включает множество факторов.
При этом у Новинета она достаточно схожа с Клайрой. Важно, где метаболизируется препарат: лекарственные вещества выделяются из организма либо в неизмененном виде, либо в виде продуктов их биохимических превращений. Метаболизм протекает спонтанно, но чаще всего задействует основные органы, такие как печень, почки, лёгкие, кожу, мозг и другие. При оценивании метаболизма у Новинета, также как и у Клайры мы смотрим, какой орган является метаболизирующим и наколько критично действие на него.
Соотношение риска к пользе – это когда назначение лекарственного препарата нежелательно, но оправдано при определенных условиях и обстоятельствах, с обязательным соблюдением осторожности применения. При этом у Новинета нет никаих рисков при применении, также как и у Клайры.
Также при рассчете безопасности учитывается проявляются ли только аллергические реакции или же возможная дисфункция основных органов. В прочем как и обратимость последствий от использования Новинета и Клайры.
Сравнение противопоказаний Новинета и Клайры
Исходя из инструкции. Количество противопоказаний у Клайры большое, но оно больше чем у Новинетом. Это и перечень симптомов с синдромами, и заболевания, различные внешних и внутренние условия, при которых применение Клайры или Новинета может быть нежелательным или недопустимым.
Сравнение привыкания у Новинета и Клайры
Как и безопасность, привыкание тоже включает множество факторов, которые необходимо учитывать при оценивании препарат.
Так совокупность значения таких параметров, как «cиндром отмены» и «развитие резистентности», у Новинета достаточно схоже со аналогичными значения у Клайры. Синдром отмены – это патологическое состояние, возникающее после прекращения поступления в организм веществ, вызывающих привыкание или зависимость. А под резистентностью понимают изначальную невосприимчивость к препарату, этим она отличается от привыкания, когда невосприимчивость к препарату развивается в течение определенного периода времени. Наличие резистентности можно констатировать лишь в том случае, если была сделана попытка увеличить дозу препарата до максимально возможной. При этом у Новинета значения «синдрома отмены» и «резистентности» достотачно малое, впрочем также как и у Клайры.
Сравнение побочек Новинета и Клайры
Побочки или нежелательные явления – это любое неблагоприятное с медицинской точки зрения событие, возникшее у субъекта, после введения препарата.
У Новинета состояния нежелательных явлений почти такое же, как и у Клайры. У них у обоих количество побочных эффектов малое. Это подразумевает, что частота их проявления низкая, то есть показатель сколько случаев проявления нежелательного эффекта от лечения возможно и зарегистрировано – низкий. Нежелательное влияние на организм, сила влияния и токсическое действие у Новинета схоже с Клайрой: как быстро организм восстановиться после приема и восстановиться ли вообще.
Сравнение удобства применения Новинета и Клайры
Это и подбор дозы с учетом различных условий, и кратность приемов. При этом важно не забывать и про форму выпуска препарата, ее тоже важно учитывать при составлении оценки.
Удобство применения у Новинета примерно одинаковое с Клайрой. При этом они не являются достаточно удобными для применения.
Рейтинг препаратов составлен опытными фармацевтами, изучающий международные исследования. Отчет сгенерирован автоматически.
Дата последнего обновления: 2020-12-04 13:43:18
Контрацепция после 40 — какие таблетки выбрать?
Контрацепция после 40 — какие таблетки выбрать
Противозачаточные средства для женщин старше 40 лет так же важны, как и для молодых женщин, а может быть, даже больше. Хотя фертильность женщины с возрастом снижается, все же существует высокий риск незапланированной беременности. Это тем более опасно, потому что беременность в более позднем возрасте обычно протекает с более высоким риском.
Зачем применять противозачаточные препараты после 40 лет
Хотя у женщин старше 40 лет вероятность забеременеть резко снижается, это, однако, не означает, что женщины в этот период не должны контролировать свою фертильность. Следует помнить о контрацепции, потому что беременность в этом возрасте, особенно первая, связана со значительным риском.
Хотя позднее материнство становится все более популярным, природу невозможно обмануть. С годами увеличивается риск выкидыша и преждевременных родов, а также вероятность генетических дефектов у детей. Дефекты в основном являются результатом хромосомных аберраций. Наиболее частый случай заболевания — трисомия 21 пары хромосом, которая в 90% случаев является причиной развития синдрома Дауна.
Женщина, сознательно решившая не иметь позднего материнства и ведущая активную половую жизнь, должна использовать противозачаточные средства после 40 лет. Как долго? Пока у нее не прекратиться период фертильности, что, к сожалению, не всегда легко проверить, поэтому необходимо постоянное сотрудничество с гинекологом.
Рождаемость после 40 — когда это прекратится?
Предполагается, что с возрастом количество яйцеклеток, способных к оплодотворению, у женщины уменьшается. Период максимальной фертильности женщины — 20-25 лет жизни. Подсчитано, что у 30-летней женщины уже есть только 12% от количества таких яйцеклеток, а у женщины в возрасте 40 лет — только 3-5%. С возрастом снижается уровень маркера овариального резерва, и повышается процент ановуляторных циклов. Несмотря на эти ограничения, овуляция после 40 лет и беременность у женщин в пременопаузе возможны.
Итак, когда нужно защищаться от беременности? Стандартное предположение состоит в том, что женщина должна использовать негормональные контрацептивы для предотвращения беременности до тех пор, пока у нее не будет менструации в течение одного года после того, как ей исполнится 50 лет. Однако определить, бесплодна ли женщина, будет не так просто, если пациентка до сих пор использовала гормональные противозачаточные средства.
Пациентка, принимающая искусственные гормоны, может просто не осознавать, что ее фертильность снижается, потому что циклы могут быть регулярными благодаря действию таблеток. Именно поэтому гинекологи рекомендуют сексуально активным пациенткам, достигшим 45-летнего возраста, проверить уровень гипоталамических гормонов ФСГ и эстрадиола, чтобы оценить, вступила ли женщина уже в первый или второй период менопаузы. Только после этого обследования следует принять решение о прекращении контрацепции.
Тест на ФСГ нужно проводить только при приеме таблеток мини-пили и у женщин, у которых нет регулярных менструальных кровотечений. Анализы следует повторить с интервалом 3 недели (2xFSH с интервалом 3 недели). К сожалению, бессмысленно проходить тестирование на ФСГ, принимая комбинированные таблетки.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Тест-на-ФСГ.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Тест-на-ФСГ.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/%D0%A2%D0%B5%D1%81%D1%82-%D0%BD%D0%B0-%D0%A4%D0%A1%D0%93.jpg?resize=900%2C600&ssl=1″ alt=»Тест на ФСГ» width=»900″ height=»600″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Тест-на-ФСГ.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Тест-на-ФСГ.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Тест-на-ФСГ.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Тест-на-ФСГ.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Тест на ФСГ
Контрацепция после 40 — что выбрать?
Существует множество методов предотвращения беременности у зрелых женщин. Лучшую контрацепцию после 40 лет следует выбирать после консультации гинеколога, который проверит, не страдает ли женщина хроническими заболеваниями, являющимися противопоказаниями, например, для гормональной контрацепции.
Врач также примет во внимание образ жизни пациентки и ее предыдущий опыт использования противозачаточных средств. Ведь контрацепция после 40 должна быть не только эффективной, но и безопасной.
Женщины этого возраста могут использовать все безрецептурные противозачаточные средства, такие как спермициды или барьерные средства контрацепции (презервативы, колпачки и т. д.). Однако следует помнить об меньшей эффективности при использовании этих мер по сравнению с методами, основанными на действии синтетических гормонов.
ВМС — это наиболее часто выбираемый тип контрацепции более зрелыми женщинами, который можно использовать примерно до 55 лет. Современные спирали содержат медь, серебро или прогестерон.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/ВМС.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/ВМС.jpg?fit=829%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/%D0%92%D0%9C%D0%A1.jpg?resize=900%2C597&ssl=1″ alt=»ВМС» width=»900″ height=»597″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/ВМС.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/ВМС.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/ВМС.jpg?resize=829%2C550&ssl=1 829w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/ВМС.jpg?resize=768%2C509&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> ВМС
Однако контрацепция для 40-летней женщины может быть основана на других гормональных препаратах, содержащихся в:
Какие противозачаточные таблетки подходят 40-летней женщине?
Противозачаточные таблетки для 40-летней женщины — отличный способ контрацепции, особенно если женщина уже использовала этот метод раньше и хорошо его переносила. Лучшими и наиболее эффективными противозачаточными таблетками после 40 лет являются двухкомпонентные препараты, содержащие эстроген и прогестерон, или однокомпонентные препараты, содержащие только прогестерон.
Таблетки различаются в зависимости от количества и пропорции синтетических гормонов, поэтому только гинеколог после тщательного собеседования и анализов сможет подобрать подходящий препарат для пациентки в соответствующем возрасте.
Однако предполагается, что таблетки, содержащие около 30 мкг эстрогена, рекомендуются женщинам в возрасте от 20 до 30 или до 40 лет. Более высокие дозы следует применять женщинам с повышенным гормональным обменом или с большой массой тела. Чем ближе к менопаузе, тем ниже должен быть уровень эстрогена в таблетке.
На рынке также появились таблетки, содержащие натуральный валерат эстрадиола, который хорошо работает у женщин в пременопаузе. Этот компонент подходит женщинам старше 40-45 лет. лет, обеспечить регулярные циклы, избавить их от побочных эффектов климакса. А когда фертильность у таких пациентов снизилась, можно перейти на заместительную гормональную терапию естественным путем.
Противозачаточные таблетки после 40 лет — преимущества и недостатки
Гормональная контрацепция после 40 лет имеет свои достоинства и недостатки. Ведь ингредиенты, входящие в состав препаратов, влияют не только на фертильность, но и на весь организм женщины. Поэтому, прежде чем мы решим их использовать, необходимо основательно поговорить с врачом о том, чего еще можно добиться, приняв решение о гормональной контрацепции после 40 лет, и какой риск нужно учитывать.
К несомненным минусам противозачаточных таблеток можно отнести риски побочных эффектов, среди которых наиболее часто встречаются:
Важно учитывать противопоказания к применению у женщин после рака, с лишним весом, с нерегулируемым диабетом.
Одним из решений для женщин, которые не могут использовать комбинированные гормональные таблетки из-за риска инсульта, сердечного приступа, тромбоэмболии, курения, избыточного веса, являются однокомпонентные таблетки. Они содержат только синтетический прогестерон, однако, требуют большой дисциплины в регулярное использование. Их можно принимать до 55 лет.