Глотательный рефлекс во сне
Рефлюкс- эзофагит как одно из проявлений синдрома обструктивного апноэ сна
Синдром обструктивного апноэ сна является одной из причин рефлюкс-эзофагита – воспаления слизистой оболочки пищевода, которое обусловлено забросом в него желудочного содержимого. Основными признаками рефлюкс-эзофагита являются изжога, привкус кислого во рту, боль за грудиной и в верхней части живота, дискомфорт при приеме пищи, икота и отрыжка.
Страдаете синдромом апноэ сна? Обращайтесь к нам в Центр, мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.

Как узнать о попадании желудочного содержимого в дыхательные пути? Во время апноэ происходит пробуждение мозга, и он подает команду на вдох и возобновление дыхания. Если в это время происходит заброс содержимого желудка в пищевод, то оно одновременно попадает в гортань и трахею, вызывает раздражение голосовых связок и их рефлекторный спазм. Ларингоспазм еще более усугубляет дыхание, пациент резко просыпается от удушья, с хрипом хватает воздух ртом. Развитие ларингоспазма после длительного апноэ может вызвать потерю сознания от удушья. Затем рефлекторный ларингоспазм проходит, дыхание постепенно восстанавливается, но у пациента сохраняется охриплость голоса и кислый привкус во рту.
При сочетании рефлюкса с нарушением перистальтики пищевода возможно периодическое попадание желудочного содержимого в трахею, бронхи. В данном случае больных беспокоит постоянный кашель, он сочетается с изжогой, отрыжкой и кислым вкусом во рту.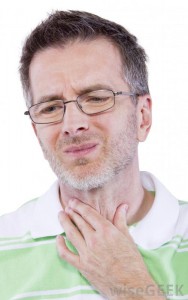
Поскольку существует связь обструктивного апноэ сна с рефлюкс-эзофагитом, то пациенты, которых беспокоит отрыжка, изжога, дискомфорт в области пищевода, боли за грудиной и приступы удушья в ночное время, должны обследоваться на наличие апноэ сна. Следует обратиться на консультацию к сомнологу для проведения полисомнографии.
Лечение апноэ во сне методом СИПАП-терапии позволяет устранить заброс желудочного содержимого в пищевод и органы дыхания. СИПАП-терапия эффективно помогает уже с первой ночи лечения.
Уникальная программа доктора Бузунова “Жизнь с СИПАП 30-60-90” ускорит адаптацию к СИПАП-терапии и сделает ее более эффективной. Чтобы принять участие в программе, звоните по телефонам: +7 (495) 775-60-33.
Невроз глотки и гортани
Невроза гортани и глотки как нозологической единицы не существует. Так обычно называют упорные ощущения: ком в глотке, судороги. Врачи Юсуповской больницы проводят комплексное обследование пациентов, которые обращаются с жалобами на напряжение мышц горла, устанавливают причину и вид невроза.
Глобальные или частичные изменения чувствительных рецепторов слизистых оболочек, которые вызывают невроз глотки, возникают вследствие нарушения нейромедиаторной связи, инфекционных заболеваний. Самой распространённой причиной невроза гортани является остеохондроз шейного отдела позвоночника. Ком в горле при неврозе может ощущаться вследствие воздействия следующих факторов:
Лечение пациентов, у которых имеют место симптомы невроза горла, в Юсуповской больнице проводят современными лекарственными средствами и методами психотерапии. Врачи индивидуально подбирают схему лечения. Медицинский персонал уважительно относится к психологическим проблемам пациентов.
Виды невроза глотки
Существуют 3 формы невроза глотки:
Анестезия глотки проявляется снижением или отсутствием чувствительности горла и нарушением акта глотания. Заболевание развивается у пациентов, страдающих новообразованиями головного мозга, сифилисом, истерическим неврозом. У пациента может произойти аспирация пищи или слюны в дыхательные пути и развиться аспирационная пневмония.
Гиперестезия глотки сопровождается повышением глоточного и рвотного рефлекса. У пациента возникает кашель, он пытается откашлять несуществующую мокроту. Этот вид невроза горла может развиться после сильного стресса или хронического заболевания глотки или гортани. У пациентов возникает спазм, чувство першения и боль в горле. Он может ощущать «царапание» поверхности гортани.
Парестезия глотки возникает под воздействием стресса. Пациенты ощущают першение, зуд и наличие «комка» в горле. Заболеванию подвержены женщины, пребывающие в климаксе, впечатлительные и раздражительные люди.
Симптомы невроза горла у взрослых и детей
Невроз горла характеризуется стабильно выраженными симптомами, которые отличаются в зависимости от типа заболевания. Основными проявлениями болезни являются оцепенение тканей, ослабление глотательного рефлекса. Заболевание сопровождается сильными болями во всем теле. У пациентов может повышаться чувствительность твёрдых тканей зубов.
Невроз горла проявляется следующими основными симптомами:
Симптомы невроза горла усугубляются, когда человек находится в пыльном или задымленном месте. Повышение рефлекторных реакций приводит к рвотному спазму при надсадном сухом кашле.
Симптомы невроза горла усиливаются при возбуждении, раздражительности, психоэмоциональной лабильности, приступе мигрени. У пациентов снижается мыслительная и физическая и активность.
Ком в горле при неврозе провоцирует возникновение дополнительных симптомов:
Особенно сложно диагностировать невроз горла у детей, поскольку они подвержены простудными заболеваниями, симптоматика которых сходна по симптоматике с проявлениями невроза глотки и гортани.
Под действием провоцирующих факторов нарушается функция несформировавшейся нервной системы ребёнка, что приводит к потере нейронных связей между активными клетками слизистой оболочки верхних дыхательных путей. Дети психоэмоционально незрелые. Они остро реагируют на все раздражающие факторы психогенного характера.
По этой причине невроз горла у детей нередко сопровождается соматической патологией. У ребёнка может нарушиться сон, повыситься эмоциональность. Дети могут проглатывать целые куски пищи, что приводит к нарушению работы органов пищеварении. Иногда у детей, страдающих неврозом горла, появляется осиплость голоса или афония (полное отсутствие голоса при сохранении шепотной речи).
Диагностика невроза горла в Юсуповской больнице
Для того чтобы установить причину невроза горла врачи Юсуповской больницы проводят комплексное обследование пациента. С помощью рентгенографии шейного отдела позвоночника выявляют или исключают остеохондроз. Более точную информацию получают после компьютерной томографии позвоночника. Пациентам проводят лабораторные исследования (общий и биохимический анализы крови, уровень гормонов щитовидной железы).
Для того чтобы исключить органическую природу заболевания, врачи выполняют магнитно-резонансную и компьютерную томографию горла. Комплексное обследование включает ультразвуковую допплерографию сосудов головного мозга и шеи, электромиографическое исследование. Пациентов консультирует отоларинголог, невролог, вертебролог, врач-психотерапевт.
Лечение невроза горла
Симптомы невроза глотки и гортани нарушают качество жизни пациентов. На начальной стадии заболевания проводится амбулаторно. Пациенту рекомендуют изменить образ жизни, соблюдать правильный режим дня, чередовать время бодрствования и сна, ложиться вовремя спать, хорошо высыпаться. Если причиной невроза является сон, симптомы заболевания проходят после нескольких дней отдыха.
При наличии воспалительного процесса проводят противовоспалительную терапию. Пациенту с неврозом горла назначают растительные седативные препараты. Подбор медикаментов и дозировки проводит врач. После нескольких дней приёма лекарств симптомы невроза глотки и гортани проходят. Если пациент ощущает ком в горле при неврозе, ему готовят протёртую жидкую пищу, которая не раздражает слизистую оболочку глотки. Следует отказаться от курения, употребления спиртных напитков, острой пищи.
Если проводимая терапия неэффективна, врачи назначают при наличии депрессии, астенического синдрома малые дозы антидепрессантов. Для лечения невроза горла, который проявляется ипохондрией (постоянным беспокойством по поводу возможности заболеть тяжёлой болезнью), применяют нейролептики. Если причиной невроза горла является заболевание шейного позвоночника, неврологи Юсуповской больницы проводят его лечения с помощью лекарственных препаратов, физиотерапевтических процедур и современных методов реабилитации. В некоторых случаях проводят мануальную терапию.
Психотерапевтические методики включают гипнотерапию, когнитивно-поведенческую терапию. Методики психологической коррекции направлены на обучение пациента эффективным способам расслабления. Лечение преследует следующие цели:
Детей, страдающих неврозом горла и гортани, наблюдает сразу несколько специалистов: отоларинголог, психолог, логопед (в зависимости от возраста). Повышает эффективность лечения правильное поведение родителей. Большинство психогенных факторов, которые вызывают неврозы у детей, исходит из дома.
Детям с неврозом горла проводят восстановительную терапию, которая включает комплексы витаминов, лёгкие седативные средства. В ходе лечения невроза горла у ребёнка важно пресечь явную физическую симптоматику. При першении в голе детям назначают полоскания, ингаляции, рассасывающиеся таблетки, препараты, которые повышают уровень иммунитета. При инфекционных заболеваниях назначают декасан или трахисан.
Психотерапия у детей подразумевает занятия по общему развитию, обучение методикам расслабления, которые включают дыхательную гимнастику. Малышам делают массаж всего тела, направленный на поиск блоков и их расслабление. Психотерапевты рекомендуют родителям изменить психогенную ситуацию дома, пересмотреть свои поведенческие реакции и провести их коррекцию. Важно, чтобы ребёнок соблюдал режим дня. Ему необходимо ввести в рацион полезную пищу, обогащённую витаминами и минералами.
К ребёнку с неврозом глотки и гортани следует относиться внимательно. Его не нужно ругать, но истерики необходимо сразу пресекать. При неврозе нередко наблюдается спазм горла. Во время приступа необходимо помочь малышу справиться с ситуацией, успокоить его, объяснить, как правильно дышать.
Снятие напряжения мышц горла при неврозе
Напряжение мышц горла при неврозе вызывает нарушение дыхания. В комплексном лечении невроза глотки и гортани может дать хорошие результаты дыхательная гимнастика. Она помогает снять спазм и напряжение дыхательных мышц, восстановить ритм дыхания, уменьшить дозировку лекарств, ускорить процесс выздоровления. Нужно сделать активный короткий вдох и естественный пассивный выдох. Воздух следует вдыхать носом, совершая короткое сильное и сильное движение, а выдыхать через рот.
Дыхательное движение и вдох должны совпадать по времени. Ритмичность дыхательных движений должна соответствовать ритму марша. Дыхательные упражнения при неврозе горла можно делать стоя, сидя или лёжа. Их эффективность улучшается на свежем воздухе. Чтобы определить причину и вид невроза горла, исключить органическую природу заболевания и пройти курс эффективной терапии, звоните по номеру телефона контакт центра Юсуповской больницы.
Нарушения глотания: причины, синдром «кома в горле»
Процесс глотания повторяется периодически, не только в состоянии бодрствования, но и во сне. Как и дыхание, этот процесс чаще происходит непроизвольно. Средняя частота глотания составляет 5-6 раз в минуту, однако при концентрации внимания или сильном эмоциональном возбуждении частота глотания уменьшается. Процесс глотания представляет четкую последовательность мышечных сокращений. Эта последовательность обеспечивается участком продолговатого мозга, который называется центром глотания.
Затруднения глотания могут развиваться незаметно для человека. Нарушение питания через рот, потеря веса, значительное увеличение времени проглатывания пищи – все это может быть проявлением нарушения глотательной функции. Признаками появления затруднений глотания могут стать:
Несмотря на ярко-выраженные затруднения при глотании, язык и мышцы, поднимающие нёбную занавеску, могут функционировать нормально.
Расстройство акта глотания в медицине называется дисфагия.
При каких заболеваниях возникает затруднение глотания:
Нарушение глотания способно привести к серьезным последствиям:
В зависимости от причин нарушения глотания бывают:
Как механические, так и не механические нарушения могут возникнуть по целому ряду причин. Органическое (или механическое) нарушение глотания связано с непосредственным внешним или внутренним давлением на пищевод. В такой ситуации пациент говорит о том, что ему трудно проглатывать пищу. Причин механического воздействия может быть несколько:
3. Внешнее давление может быть следствием отека щитовидной железы, сдавливания сосудами и т.д.
К функциональным нарушениям глотания относят нарушения, связанные с нарушением работы мышц. Нарушения также можно разделить на 3 группы:
К другим причинам возникновения затруднений при глотании можно отнести: болезнь Паркинсона, синдром паркинсонизма, воспаление слизистой пищевода и заболевания соединительной ткани.
Синдром «кома в горле»Ощущение кома в горле (синдром «globus pharyngeus») является одной из самых частых жалоб на приеме у отоларинголога. За время своей жизни примерно 45% людей испытывают это ощущение. Этот синдром начал изучаться как одно из проявлений истерии, однако в ходе изучения стало понятно, что психиатрическими причинами обусловлена лишь часть случаев.
У ощущения кома в горле есть несколько причин:
Синдром «globus pharyngeus» на сегодняшний день не изучен до конца, однако в большинстве случаев он не представляет угрозы для жизни человека, а причины, вызвавшие его, достаточно легко устранить. Однако для определения точных причин и назначения своевременного лечения, необходим очный осмотр врача.
Если у вас наблюдаются нарушения глотания или вы ощущаете комок в горле, получите консультацию или запишитесь на прием на сайте Клинического Института Мозга.
Диагностика и лечение дисфагии при заболеваниях центральной нервной системы
Общая информация
Краткое описание
Национальная ассоциация по борьбе с инсультом
Всероссийское общество неврологов
Ассоциация нейрохирургов России
МОО Объединение нейроанестезиологов и нейрореаниматологов
Общероссийская общественная организация содействия развитию медицинской реабилитологии «Союз реабилитологов России»
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДИСФАГИИ ПРИ ЗАБОЛЕВАНИЯХ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ (Москва, 2013)
АНАТОМИЯ И ФИЗИОЛОГИЯ ГЛОТАНИЯ
Понимание жизнеобеспечивающего значения безопасного и эффективного проглатывания пищи и жидкости невозможно без четкого представления о физиологии, патофизиологии и принципах исследования акта глотания.
Человек глотает около 600 раз в сутки. В том числе, 200 раз во время еды, 50 раз во время сна, 350 раз в остальное время. Большинство глотков делается бессознательно.
Глотание – это последовательность координированных произвольных и непроизвольных (рефлекторных) движений, обеспечивающих продвижение содержимого полости рта в пищевод и желудок, сложный акт согласованной деятельности мускулатуры челюстного аппарата, мягкого неба и пищевода, совершающийся с участием ядер продолговатого мозга и коры полушарий.
Глотание обеспечивают следующие анатомические структуры: поперечнополосатая мускулатура языка, мягкого неба и глотки, гладкие мышцы пищевода; языкоглоточный, блуждающий, подъязычный нервы и их двигательные ядра; афферентные чувствительные волокна от рта и глотки в составе тройничного, языкоглоточного и блуждающего нервов; нейроны прецентральной извилины и волокна кортикобульбарного тракта (супрануклеарная иннервация).
По Мажанди (Magendie, 1836), акт глотания делится на три фазы, без перерыва следующие друг за другом: оральную, глоточную и пищеводную. В настоящее время выделяют четыре фазы (таб. 3).
Таблица 3. Фазы глотания
Таблица 4. Клинические признаки нарушения глотания в различные фазы глотания
| Фаза глотания | Клинические признаки |
| Оральная и фарингооральная | — кашель или удушье при глотании — сложность начала глотания — слюнотечение — необъяснимая потеря веса — изменение пищевых привычек — периодическая пневмония — носовые срыгивания |
| Пищеводная | — ощущение «застревания» пищи за грудиной — ротовые или носовые срыгивания — изменение пищевых привычек -повторяющаяся пневмония |
Этиология и патогенез
ПРИЧИНЫ ДИСФАГИИ
Выделяют орофарингельную дисфагию, при которой страдает транспорт пищи из ротовой полости в пищевод (неврологическая, нейрогенная дисфагия) и эзофагальную (неневрологическая дисфагия), при которой нарушается проталкивание пищи из пищевода в желудок (рассматривается в отдельных рекомендациях).
Нейрогенная дисфагия возникает при нарушении функции первого и/или второго мотонейрона, базальных ганглиев, нервно-мышечных синапсов или самого мышечного аппарата.
Таблица 5. Заболевания и патологические состояния, приводящие к развитию дисфагии
| Уровень поражения | Заболевание, патологическое состояние |
| Глоточные мышцы | Дистрофия мышц глотки и глазного яблока, окулофарингеальная миодистрофия, миопатия, миастения, дистрофическая миотония, полимиозит, склеродермия |
| Каудальная группа черепных нервов (IX, X и XII пары) | Патологические процессы в задней черепной ямке, перелом костей основания черепа, опухоли мозга медиобазальной локализации, саркома основания черепа, хронический менингит или карциноматоз мозговых оболочек, криптогенное рецидивирующее поражение черепных нервов с преимущественным вовлечением V, VII, VIII и XII пар, аномалия развития кранио-вертебрального стыка (напр. Арнольда-Киари), сирингобульбия, тромбоз яремной вены, воспаление околоушной железы, опухоль или туберкулез верхней доли легкого, дифтерия |
| Продолговатый мозг с вовлечением двигательных ядер нервов, обеспечивающих иннервацию глотательной мускулатуры | Сосудистая патология ствола мозга с развитием альтернирующих синдромов, боковой амиотрофический склероз |
| Супрануклеарные структур с вовлечением кортиконуклеарного тракта с двух сторон с развитием псевдобульбарного синдрома | Сосудистое поражение головного мозга, перинатальная травма, дегенеративное поражении обоих полушарий, в том числе при прогрессирующем супрануклеарном параличе, болезни Паркинсона, множественной системной атрофии, болезни Пика, Крейтцфельдта-Якоба и др. |
Диагностика
КЛИНИЧЕСКАЯ И ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА ДИСФАГИИ
Клиническая диагностика
Важнейшим фактором диагностики дисфагии является тщательное обследование пациента с патологией нервной системы, которое должно решать следующие задачи:
— определение этиологии и механизма нейрогенной дисфагии;
— определение ранней индивидуальной стратегии питания больного (через рот или необходима заместительная терапия);
— профилактика и выявление возможных осложнений дисфагии;
— разработка программы лечебно-реабилитационных мероприятий.
В остром периоде заболеваний центральной нервной системы (например, при нарушениях мозгового кровообращения) почти все пациенты поступают с подозрением на дисфагию. Соответственно алгоритм обследования будет зависеть от тяжести общего состояния пациента и возможности осуществления контакта с ним.
При тяжелом общем состоянии пациента, в зависимости от результатов проведенных реанимационных и диагностических манипуляций на момент определения состоятельности глотания, пациент может иметь установленную трахеостомическую трубку, что необходимо иметь в виду при выборе последовательности диагностических действий.
Диагноз дисфагии у пациента с поражением центральной нервной системы в острый период течения заболевания ставится при возможности контакта с пациентом на основании жалоб, анамнестических данных, клинико-функционального обследования и исключения других заболеваний. При затруднении контакта с пациентом – на основании данных клинико-функционального обследования и исключения других заболеваний.
Жалобы и анамнез
Центральной частью всех определений дисфагии является описание симптомов, появляющихся во время питья и приема пищи:
— затруднения жевания
— нарушение гигиены рта
— слюнотечение или неспособность сглатывать слюну
— «смазанная» речь
— выпадения пищи изо рта во время еды
— кашель (сразу или с задержкой) или прочистка горла (до, во время или после глотка)
— поперхивание (изменения цвета лица или слезящиеся глаза)
— усиление одышки
— изменение качества голоса во время или после глотания, (голос влажный», «булькающий», хрипота, временная потеря голоса)
— срыгивание
— затрудненное или прерывистое дыхание после глотания
— увеличение продолжительности акта еды
— тревожность по поводу приема пищи
Клиническое обследование:
— тщательный осмотр области шеи, ротовой полости, ротоглотки, гортани, исследование полости рта, зубов и десен, пальпация регионарных лимфоузлов, что важно для уточнения многих причин дисфагии, включая злокачественные опухоли;
— исследование глоточного рефлекса, при этом следует иметь в виду, что наличие глоточного рефлекса не исключает диагноз дисфагии (например, при псевдобульбарном синдроме); снижение или даже отсутствие глоточного рефлекса отмечается у курящих, не имеющих проблем с глотанием;
— оценка функции глотания является неотъемлемой и обязательной частью неврологического осмотра и производится по разработанной стандартизированной скриннинговой шкале (приложение 1).
Таблица 6. Факторы, влияющие на развитие и проявления дисфагии
Факторы
Описание
Тяжесть состояния пациента
1. Уровень сознания
2. Уровень тяжести состояния пациента
Локализация очага поражения головного мозга
1. Определение ведущего неврологического синдрома (бульбарный, псевдобульбарный)
2. Дизартрия
3. Дисфония
4. Птоз, диплопия
5. Слюнотечение
6. Нарушение чувствительности слизистой ротовой полости и гортаноглотки
7. Нарушение рефлекторной активности гортаноглотки
8. Нарушение двигательной функции артикуляционного аппарата
Состояние функции дыхательных путей
1. Кашель
2. Состояние сатурации кислорода
3. Хрипы
4. Наличие подтвержденной пневмонии
5. Наличие/отсутствие трахеостомы
6. Фибролярингоскопия
7. Фиброларинготрахеоскопия
Состояние постуральной функции
1. Активность в поддержании позы (головы, туловища, конечностей)
2. Состояние двигательной функции туловища и конечностей
Состояние ротовой полости и ЖКТ
1. Состояние зубов, прикуса
2. эзофагогастродуоденоскопия
Другие клинические симптомы
1. Двигательный режим
2. Толерантность к нагрузкам (истощаемость)
1. Наличие зонда
2. Энтеральное
3. Парентеральное
1. Консистенция пищи
2. Кратность принятия питательных продуктов
Способность пациента к сотрудничеству
Степень нарушения высших психических функций (память, внимание, мышление, речь)
Степень нарушения психоэмоционального состояния (уровень тревоги, депрессии)
По степени тяжести и уровню сознания можно выделить четыре модели пациентов, состояние которых определяет особенности их обследования.
Таблица 7. Обследование пациента с острой патологией центральной нервной системы с целью выявления дисфагии
Модель пациента
Клиническая диагностика
Пациент с нарушением сознания без трахеостомической трубки
Пациент с нарушением сознания с трахеостомической трубкой
Пациент в сознании с трахеостомической трубкой
Пациент в сознании без трахеостомической трубки
Инструментальные методы диагностики
Фиброларинготрахеоскопия
Наиболее информативным методом для оценки динамики расстройств глотания является фиброларинготрахеоскопия. Она позволяет оценить положение надгортанника и объем его движений при глотании, чувствительность слизистой оболочки гортаноглотки и визуализировать затекание слюны в трахею, оценить подвижность голосовых складок при дыхании и попытке фонации, объем движения черпаловидных хрящей, качество смыкания голосовой щели при глотании, выявить наличие отека и воспалительных изменений слизистой оболочки гортани, осмотреть подскладочное пространство и оценить проходимость трахеи.
Эзофагоскопия
Выполняется с помощью фиброоптического эндоскопа, проводимого через рот в желудок с детальной визуализацией верхних отделов желудочно-кишечного тракта. Позволяет определить наличие спазма пищевода, псевдоахалазии, связанной с опухолью пищеводно-желудочного соединения, механического препятствия пассажу болюса по пищеводу, провести биопсию с целью цитологического исследования материала на ранней стадии.
Рентгенологическое исследование
Рентгеновское исследование грудной клетки позволяет оценивать состояние легких (наличие ателектаза нижней доли правого легкого и др.), средостения (уровня жидкости и др.), желудка (отсутствие газового пузыря). Особенно информативно рентгеновское исследование пищевода с глотанием бария (проводится в первые 48 ч). Бариевая эзофагография (проводится в положении лежа и стоя) позволяет обнаружить сужение просвета пищевода и идентифицировать причины обструкции, наличие мембран и колец, Исследование с применением контраста в период проглатывания является наиболее приемлемым начальным тестом, оно полезно для выявления ахалазии и диффузного спазма пищевода. Рентгенологическое исследование пищевода может также быть полезным в тех случаях, когда результаты эндоскопии оказались неинформативными.
Таблица 8. Шкала оценки аспирации в соответствии с критериями Rosenbek
| Градация | Описание состояния дыхательных путей, гортани и трахеи |
| 1 | Пища не попадает в дыхательные пути |
| 2 | Пища попадает в дыхательные пути, остается выше голосовых связок, и откашливается из дыхательных путей |
| 3 | Пища попадает в дыхательные пути, остается выше голосовых связок, но не выводится из дыхательных путей |
| 4 | Пища попадает в дыхательные пути, соприкасается с голосовыми связками и выбрасывается из дыхательных путей |
| 5 | Пища попадает в дыхательные пути, соприкасается с голосовыми связками, но не выводится из дыхательных путей |
| 6 | Пища попадает в дыхательные пути, проходит ниже голосовых связок, и не выбрасывается из гортани или из дыхательных путей |
| 7 | Пища поступает в дыхательные пути, проходит ниже голосовых связок, но не выводит из трахеи, несмотря на усилия |
| 8 | Пища поступает в дыхательные пути, проходит ниже голосовых связок, а усилий у больного, чтобы откашлять, нет |
| Основные выводы | Оценка | Возможные клинические последствия | |
| Слюна | Пенетрация /аспирация | Оценка 6 | Отсутствие перорального питания, только зондовое питание |
| Пудинг | Пенетрация или аспирация без или с недостаточным защитным рефлексом | Оценка 5 | Зондовое питание |
| Пудинг | Пенетрация /аспирация с адекватным защитным рефлексом | Оценка 4 | Зондовое питание с небольшим пероральным приемом пудинга во время реабилитационных процедур |
| Жидкости | Пенетрация или аспирация / без или с недостаточным защитным рефлексом | Оценка 4 | Зондовое питание с небольшим пероральным приемом пудинга во время реабилитационных процедур |
| Жидкости | Пенетрация /аспирация с адекватным защитным рефлексом | Оценка 3 | Пероральное питание «пюреобразной» пищей |
| Твердая пища | Пенетрация /аспирация с остатками пищи в грушевидных синусах | Оценка 2 | Пероральное питание пудингом или жидкостью |
| Твердая пища | Нет пенетрации или аспирации, небольшой объём остатка пищи в синусах | Оценка 1 | Пероральное питание полутвердой пищей или жидкостями |
После проведения всех тестов выполняется суммарная оценка выраженности дисфагии (таблица 10).
Таблица 10. Суммарная оценка тяжести дисфагии
| Оценка в целом | 0 – нет дисфагии | 1 – легкая дисфагия | 2 – умеренная дисфагия | 3 –тяжелая дисфагия | 4 –очень тяжелая дисфагия |
| Шкала пенетрации-аспирации (PAS) | 1 | 2 | 3 4 | 5 6 | 7 8 |
| Эндоскопическая оценка тяжести дисфагии (FEDS) | 1 | 2 | 3 | 4 5 | 6 |
Фарингеальная или эзофагеальная манометрия
Пищеводная манометрия – менее диагностический доступный метод, чем рентгенологическое исследование с контрастом и эндоскопия, однако в отдельных случаях может оказаться полезным. Метод основан на измерении давления в просвете пищевода с помощью датчиков давления или перфузионной методики. Манометрия показана тогда, когда предполагается, что причина дисфагии – пищеводная, но она не была выявлена ни с помощью рентгенологического метода, ни при проведении эндоскопии. Тремя главными причинами дисфагии, которые можно вывить при манометрии, являются: ахалазия, склеродермия (неэффективная перистальтика пищевода) и спазм пищевода.
Пульсовая оксиметрия позволяет определить дефицит потребления кислорода, связанный с аспирацией и нарушением поступления кислорода при дыхании.
Электромиография позволяет оценить вклад мышечной дисфункции в развитие дисфагии.
Развернутый анализ крови, который выявит возможную анемию (может быть связана с рецидивирующей кровопотерей и карциномой пищевода, как системного заболевания) и определить уровень мочевины в крови характерного для синдрома дегидратации.
Ультрасонография и КТ сканирование средостения редко используются при диагностике дисфагии, но могут быть применены для определения проблем средостения и аневризмы аорты.
Для более точной постановки диагноза дисфагии может потребоваться консультация оториноларинголога и гастроэнтеролога.
Проведенный анализ расстройств глотания с учетом данных визуализации (с использованием фиброларинготрахеоскопии) позволяет выделить пять вариантов, послуживших основой оценочной шкалы нарушений глотания.
Клиническая шкала оценки функции глотания включает семь признаков, связанных с глотанием:
· затруднение инициации акта глотания
· задержка прохождения пищи в ротовой полости
· задержка прохождения пищи в глотке
· назальная регургитация (попадание пищи в носовую полость)
· легочная аспирация
· снижение способности управлять слюновыделением
· нарушения речи и фонации
Для каждого из признаков предложена 5-балльная градация: от 1 (сохраненная функциональность, отсутствие признака) до 5 баллов (резко выраженный признак, отсутствие функции). При суммировании диапазон от 33 до 35 баллов свидетельствует о сохранной функции глотания, а результат менее 7 баллов – об отсутствии попыток глотания.
Таблица 10. Шкала бульбарных нарушений
| Бульбарные нарушения | Чувствительность слизистой гортаноглотки | Функция глотания | Положение надгортанника (оценка степени паретичности надгортанника) |
| 1 степень | Частично сохранена | Сохранена | Верхнее (норма) |
| 2 степень | Частично сохранена | Частично нарушена | Верхнее |
| 3 степень | Отсутствует | Нарушена | Верхнее |
| 4 степень | Отсутствует | Грубо нарушена | Среднее |
| 5 степень | Отсутствует | Отсутствует | Нижнее (паралич надгортанника) |
Таблица 11. Варианты бульбарных нарушений (функции глотания)
| Вариант | Клиническая характеристика |
| Первый | Частичное сохраненной чувствительности слизистой оболочки гортани, подвижность надгортанника и функция глотания сохранена. Лишь изредка возникает попёрхивание при глотании жидкой пищи, не нуждаются в зондовом кормлении |
| Второй | Негрубое нарушение функции глотания при частично сохраненной чувствительности слизистой оболочки гортани значительно ограничивает пациентов. Кормить их удается малыми порциями (с чайной ложки) пищей консистенции сметаны, пюре, киселя. В тех случаях, когда у пациента снижена критичность и способность сосредоточиться на выполняемом действии, возникает необходимость переходить на зондовое кормление |
| Третий | Грубое нарушение чувствительности слизистой оболочки гортани, грубо нарушена функция глотания, что делает необходимым зондовое кормление. Этот вариант наиболее опасен в плане недооценки тяжести состояния, т.к. надгортанник находится в верхнем положении и не препятствует дыханию. Постоянно происходит аспирация содержимого ротоглотки в трахею. На фоне нарушения чувствительности слизистой оболочки гортани и трахеи и угнетении кашлевого рефлекса аспирация проявляется уже достаточно поздно в виде дыхательной недостаточности и быстро прогрессирующей пневмонии |
| Четвертый | Грубое нарушение чувствительности слизистой оболочки гортани, грубо нарушена функция глотания, надгортанник находится в среднем положении и обычно не препятствует дыханию. При этом варианте аспирация проявляется достаточно быстро после прекращения защиты дыхательных путей в виде дыхательной недостаточности и клокочущего дыхания |
| Пятый | Грубое нарушение чувствительности слизистой оболочки гортани, отсутствует функция глотания. Надгортанник лежит на задней стенке глотки, т.е. находится в «нижнем положении, осмотр голосовой щели возможен только с помощью фиброскопа или при прямой ларингоскопии (в ходе интубации). У этих пациентов обычно дыхательная недостаточность проявляется сразу после прекращения протекции дыхательных путей (экстубации) в виде затрудненного дыхания |
Дифференциальный диагноз
Для дифференцировки вариантов бульбарных нарушений следует визуально оценить:
1. способность больного широко открыть и закрыть рот (при третьем – пятом варианте выявляется весь спектр нарушений от тризма до вялого отвисания нижней челюсти);
2. способность проглотить слюну, скапливающуюся во рту, оценивается также объем движения щитовидного хряща и напряжение диафрагмы рта, как важное внешнее проявление полноценности акта глотания;
3. полость рта и ротоглотки должна быть свободна от слюны и мокроты (для третьего – пятого вариантов бульбарных нарушений характерно обилие секрета в ротоглотке, истечение слюны изо рта, даже через наружные носовые ходы при параличе мышц мягкого нёба);
4. объём движений языка отражает сохранность функций подъязычного нерва. При третьем – пятом варианте бульбарных нарушений больной обычно не может выдвинуть язык за линию зубов, что свидетельствует о грубых бульбарных нарушениях;
5. отсутствие реакции на интубационную трубку свидетельствует о грубом нарушении чувствительности слизистой оболочки ротоглотки и входа в гортань, приводящей к нарушению глотания;
6. отсутствие кашля на введение санационного катетера говорит о снижении чувствительности слизистой трахеи.
Грубое снижение чувствительности ротоглотки в сочетании со снижением или отсутствием кашлевого рефлекса особенно неблагоприятны. В этой ситуации аспирация происходит незаметно для пациента и медперсонала («немая аспирация»).
Таблица 12. Дифференциальный диагноз
Осложнения
Следует учитывать, что дисфагия или недостаточность питания всегда ассоциируется с высоким риском медицинских осложнений, являясь предиктором плохого функционального восстановления и увеличивая риск внезапной смерти.
Осложнениями дисфагии являются: мальнутриция, дегидратация, снижение веса, обструкция дыхательных путей, аспирационная пневмония.
Мальнутриция, которая выявляется в течение первой недели после инсульта у пациентов с дисфагией в 48,3%, без дисфагии – в 13,6%. Случаи недостаточности питания больных с инсультом варьируются от 7% до 15% в остром периоде и от 22% до 35% спустя 2 недели от начала заболевания. Голодание или недостаточное питание, связанное с дисфагией, приводят к активизации катаболических процессов, отягощают течение острого инсульта. Среди пациентов, требующих длительной реабилитации, недостаточность питания может достигать 50%. Синдром мальнутриции является фактором риска пневмонии, повышает восприимчивость к орофарингеальной флоре, приводит к угнетению иммунного статуса, уменьшает силу кашлевого толчка, снижает уровень бодрствования, осложняет проведение реабилиатционных мероприятий.
Аспирация является одним из самых тяжелых осложнений дисфагии, приводящей к обструкции дыхательных путей, аспирационной пневмонии.
Клинические признаки, повышающие вероятность аспирации при дисфагии пациента с поражением ЦНС в острый период течения заболевания:
наличие более 2-х факторов из перечисленных ниже
— дизартрия
— дисфония
— аспирационная пневмония
— аномальный кашель
— слабый рвотный рефлекс или его отсутствие
— кашель (сразу после проглатывания воды)
— изменение голоса (в течение 1 минуты после проглатывания воды больной должен сказать: «Ааа»)
Риск аспирации считается низким, если имеется 1 фактор.
Риск аспирации отсутствует, если перечисленные факторы отсутствуют.
Медицинская реабилитация
ЛЕЧЕНИЕ И РЕАБИЛИТАЦИЯ БОЛЬНЫХ С ДИСФАГИЕЙ
Лечение дисфагии проводится в комплексе с основным заболеванием, послужившим причиной ее развития.
Реабилитация показана для всех пациентов с дисфагиями при заболеваниях ЦНС. Пациенты нуждаются в наблюдении и проведении лечебно-реабилитационных мероприятий мультидисциплинарной командой, включающей: нутритивную поддержку, физические тренировки и физиотерапию, логопедическую коррекцию, терапию боли, психологическую коррекцию.
До скринингового тестирования больному не предлагается НИЧЕГО перорально. При возникновении подозрений на наличие дисфагии показан осмотр логопедом. Если логопед считает невозможным пероральное питание, над постелью больного вывешивается табличка «НИЧЕГО через рот», а в дальнейшем вывешиваются рекомендации по кормлению.
Прием пероральных форм лекарств больной должен осуществлять в присутствии и, если необходимо, с помощью медперсонала, запивая их небольшими глотками воды в положениях полусидя или лежа на боку с приподнятым подбородком, при которых аспирация менее вероятна. Отклонение головы назад может быть использовано как компенсаторный метод при негрубых нарушениях оральной фазы глотания для эффективной очистки ротовой полости при сохранной фарингеальной фазе. При наличии даже негрубого нарушения фарингеадьной фазы следует, наоборот, опускать подбородок вниз, что толкает корень языка назад и улучшает защитное положение надгортанника. Это же движение компенсирует замедление инициации фарингеального глотка, пскольку суживает вход в гортань и предотвращает вхождение болюса в дыхательные пути.
В случае применения назогастрального питания следует помнить о том, что длительное назогастральное питание грозит такими осложнениями как назофарингит, эзофагит, стриктура пищевода, носоглоточный отек.
Гастростомальный зонд применяют при прогрессировании дисфагии или отсутствии динамики глотательной функции в течение длительного периода.
Различная техника обучения и переобучения глотанию разрабатывается для того, чтобы облегчить его нарушенный процесс. Она включается укрепляющие упражнения, стимуляцию биологической обратной связи, температурную и вкусовую стимуляцию.
Методы реабилитации больных с нейрогенной дисфагией
I. Подготовительный
Подготовка ротовой полости к акту глотания (очистка и увлажнение губкой), снимание или установка съемных протезов
IV. Постуральный метод – выбор оптимальной позы для принятия пищи в данный момент.
V. Тренировочный метод
· Тренировочные упражнения для укрепления мыщц, которые участвуют в процессе глотания
· Восстановление контроля над глотком
· Глотание различной по консистенции пищи и жидкости.
Работа с больным осуществляется членами мультидисциплинарной бригады (МДБ), обученными методам оказания специальных пособий при дисфагии, совместно родственниками пациентов. Здесь необходимо подчеркнуть, что хотя в основном пациентов с дисфагией ведут логопеды, но в этом им должны помогать и другие члены МДБ: врач по ЛФК и врач по ФЗТ, которые своими действиями могут значительно ускорить регресс нарушения глотания.
Осмотр врача ЛФК
А) Рекомендации пациенту и ухаживающим по позиционированию при кормлении
Б) Занятия врача – ЛФК:
· Восстановление носового дыхания – 10 мин.
Носовое дыхание стимулирует восстановление тонуса мышц глотки (глотание). Поставленный назогастральный зонд приводит к осложнению носового дыхания с последующим переходом пациента к дыханию через рот. Активизация носового дыхания путём совершения максимально долгого вдоха через нос, выдоха через рот, через губы собранные «трубочкой»
Упражнения на восстановление носового дыхания у больных с трахеостомической трубкой требуют постановки голосового клапана при соблюдении правил санации, если положение надгортанника не препятствует дыханию через нос (см. шкалу бульбарных нарушений). Постановка клапана осуществляется логопедом.
· Стимуляция мышц, иннервируемых ЧМН и нервными волокнами шейных сегментов спинного мозга путём мобилизации, комбинации пассивных и активных упражнений, в том числе с сопротивлением, для нижней челюсти, головы и шеи, использование стимуляции моторных точек (методика Кастиллио-Моралис) – 20 мин.
Задачи физиотерапии
• Формирование потока адекватной афферентации, посредством низкочастотной артикуляционной фонопедическои электромиостимуляции
• Поддержание программы регуляции речи и глотания
• Поддержание тонуса не функционирующих мышц, для предупреждения их атрофии
• Предупреждение дегенерационных процессов в капсуле перстне-черпаловидных суставов
• Восстановление и поддержание регуляторной функции ЦНС
Параметры физиотерапии
• Параметр тока:
— форма импульса – треугольная, с очень медленным нарастанием
— время импульса – 200 мс
— время паузы – 1000-7000мс (в зависимости от готовности пациента)
— итенсивность тока – 2,5мА
• время процедуры – 30 мин.
• кратность воздействия – ежедневно №10
Таблица 13. Специальные фонопедические упражнения, используемые на фоне физиотерапии
| Произнесение звуков | Произнесение слогов | Дыхательные упражнения | Покашливание |
| У (протяжно) | АЙ | Вдох через рот, выдох через рот | + |
| М (протяжно) | ГЫ | Вдох через нос, выдох через рот | + |
| Ы (отрывисто) | УМ | Вдох через рот, выдох через нос | + |
| Г (отрывисто) | МЫ | Вдох через нос, выдох через нос | + |
Реабилитационные мероприятия:
• массаж (активизирующий /расслабляющий);
• пассивная или активная артикуляционная гимнастика, а по мере восстановления мышечного тонуса – активная гимнастика;
• стимуляция глоточного рефлекса;
• использование постуральных методик;
• восстановление глоточного рефлекса;
• работа по «разглатыванию» трахеостомированных больных:
— «сухой глоток»;
— глотание воды при туго раздутой манжетке (часто на фоне использования постуральных методик);
— последовательный переход от использования различных по консистенции болюсов пищи (от киселя до твердой пищи);
— при отсутствии заброса пищи в надманжеточное пространство – кормление при частично сдутой манжетке;
— кормление при сдутой манжетке;
— использование шпрех-канюли;
— деканюляция
• тренировочный метод;
• диетический метод.
Реабилитационные мероприятия
• активирующий /расслабляющий массаж шеи и плечевого пояса;
• активирующий/ расслабляющий массаж лица;
• активирующий /расслабляющий массаж щёк с внешней и внутренней стороны, массаж языка и мягкого нёба (при отсутствии тризма);
• механическое открывание и закрывание рта;
• пассивная артикуляционная гимнастика;
• стимулирование глоточного рефлекса и восстановление глотания.
Реабилитационные мероприятия
• подбор оптимальной по консистенции, количеству, кратности, температурному режиму пищи для больного в данный момент;
• решение вопроса о необходимости «докармливания» пациента через назо-гастральный зонд медицинской сестрой или медицинским персоналом (родственниками);
• логопедический массаж (активизирующий /расслабляющий) органов артикуляции, лица, шеи и плечевого пояса;
• активная/пассивная гимнастика органов артикуляции, лица, шеи и плечевого пояса
• стимуляция и восстановление глоточного рефлекса;
• восстановление сенсорных компонентов черепных нервов;
• использование постуральных методик;
• переход от одной консистенции к другой (кисель, пюреобразная пища, вода);
РЕКОМЕНДАЦИИ ПО КОРМЛЕНИЮ
ПАЦИЕНТ ДОЛЖЕН БЫТЬ ПОЛНОСТЬЮ РАЗБУЖЕН ДЛЯ ПРИЕМА ПИЩИ ЧЕРЕЗ РОТ
ПАЦИЕНТ ДОЛЖЕН БЫТЬ ПОСАЖЕН ДО ЕДЫ И ДОЛЖЕН ПРОВЕСТИ 20-30 МИНУТ СИДЯ ПОСЛЕ ОКОНЧАНИЯ ПРИЕМА ПИЩИ
| КОНСИСТЕНЦИЯ ПИЩИ | Жидкое | Густое | МЯГКАЯ | НОРМАЛЬНАЯ |
| КОНСИСТЕНЦИЯ ЖИДКОСТИ | МЁД | ПЮРЕ | КЕФИР | ВОДА |
| ВИЛОЧНЫЙ ТЕСТ | Стекает с вилки крупными каплями | Густое повидло Держится на вилке | Окутывает вилку, но быстро стекает |
1. Поза: изголовье 30 0 / 45 0 / 60 0 / сидя на кровати с полной поддержкой / сидя в кресле
2. Тип помощи: кормление с ложки / физическое сопровождение руки пациента / жестовые подсказки/ вербальные подсказки / наблюдение
3. Кто кормит: логопед / медсестра / сиделка / родственники / сам пациент
4. Где: в палате / в кабинете логопеда
5. Какое количество в рот за 1 раз: ½ чайной ложки, чайная ложка, ½ десертной ложки
6. Сколько раз в день пациент должен есть: ____________________________
7. Какие компенсации можно использовать:____________________________
8. Количество пищи и жидкости за 1 кормление: ________________________
9. Общая расчетная калорийность назначенного питания (30 ккал/кг веса, при дефиците веса 35 ккал/кг) ___________________________________
10. Общее расчетное количество жидкости за сутки: ___________________
Из них внутрь ________________________________________________
ОБУЧЕНИЕ ПАЦИЕНТОВ И ИХ РОДСТВЕННИКОВ
Рекомендуется обеспечивать информацией пациентов и людей, ухаживающих за ними.
Профилактика
Профилактика дисфагии связана с первичной и вторичной профилактикой заболевания, послужившего причиной ее развития.




