Что такое ночная лихорадка
Лихорадка (жар)
Лихорадка возникает при повышении температуры тела. Обычно человек при этом чувствует слабость, озноб, головную боль. Чаще всего жар является признаком простуды или инфекции. Это естественная защитная реакция организма. Сбивать жар нужно не всегда, но в некоторых случаях, если температура быстро повышается, она может стать опасной. Читайте в нашей статье о причинах и симптомах высокой температуры, о том, как правильно ее измерять и сбивать.
Причины лихорадки
Жар появляется, когда в кровь попадают пирогены – липиды, белки, токсины и другие вещества, привнесенные с вирусами, бактериями или аллергенами. Они взаимодействуют с клетками иммунной системы. Из-за этого начинают вырабатываться цитокины, влияющие на процессы терморегуляции, и температура тела начинает подниматься.
Существует много причин, из-за которых может появляться лихорадка. Они могут быть относительно неопасными, например:
Причины могут быть и серьезными, требующими обращения к врачу:
Возможных причин жара очень много, и не всегда удается точно их установить. Существует лихорадка неясной этиологии. При ней никаких других симптомов или изменений в самочувствии нет, а высокая температура сохраняется на срок до 3 недель.
Типы лихорадки
Нормальной считается температура тела 36,6 градуса Цельсия, но у здорового человека она может быть немного ниже или выше. Температура тела также может изменяться в течение дня — например, немного повышаться после сытной еды. Это не является лихорадкой. Повышенной считается температура 37,1°C и выше.
Существует четыре степени повышения температуры:
Лихорадка может быть острой (сохраняется не дольше двух недель, обычно проходит за несколько дней) или подострой (может сохраняться на срок до шести недель).
Существует шесть типов лихорадки, которые различаются по тому, как изменяется температура:
Опасна ли лихорадка?
Обычно лихорадка нормально переносится взрослыми и детьми и не является опасной. При этом важно контролировать значения температуры тела и то, как она изменяется. Ее резкое и быстрое повышение до значений больше 40°C может быть опасным.
Важно! Жар переносится тяжелее и является более опасным для людей в пожилом возрасте, для тех, у кого есть хронические болезни сердца или органов дыхания, эндокринные или неврологические заболевания. Также возможна индивидуальная непереносимость жара. В этом случае при лихорадке могут появляться судороги.
Осложнения
Чаще всего при лихорадке температура повышается в пределах 38-40°C. Более высокие значения опасны. Если температура достигает 42°C, начинается разрушение белков в клетках, выделение воспалительных цитокинов. Работа клеток нарушается. Из-за этого возникает недостаточность большинства внутренних органов. Такое состояние приводит к смерти.
При некоторых заболеваниях лихорадка может вызывать дополнительные осложнения. Она может усиливать сердечную или дыхательную недостаточность у пациентов с хроническими болезнями сердца и органов дыхания. При психических заболеваниях жар может ухудшать состояние. У детей высокая температура может вызывать фебрильные судороги.
Симптомы и особенности
При повышении температуры появляется несколько характерных симптомов:
У детей могут появляться некоторые дополнительные симптомы:
При сильной лихорадке могут появляться более тяжелые симптомы, например, судороги, спутанность сознания, рвота и понос.
Диагностика заболевания: как измерить температуру
Для диагностики лихорадки измеряют температуру тела. Это можно сделать несколькими способами.
Чтобы измерить температуру в подмышечной впадине, термометр зажимают рукой в подмышке примерно на 10 минут. Кожа должна быть сухой, наконечник термометра должен плотно прилегать к ней.
При измерении температуры в прямой кишке до введения наконечник термометра смазывают вазелином и вводят на глубину до 2 см через задний проход на 1-2 минуты. Ректальное измерение считается самым точным. Оно выполняется быстро, и его рекомендуют использовать для маленьких детей.
Чтобы измерить температуру во рту, нужно поместить наконечник термометра под язык на 3 минуты (или до сигнала цифрового термометра). За 15 минут до термометрии ничего не едят и не пьют. Способ подходит для взрослых и детей старше 4 лет.
Для измерения температуры в ухе используют ушной инфракрасный термометр с наконечником специальной формы. Термометр подносят к уху, направляя его датчиком в сторону слухового прохода. Измерение выполняют до звукового сигнала. Вставлять наконечник в слуховой проход не нужно. Способ можно использовать для детей старше 6 месяцев и для взрослых.
Важно! До и после каждого измерения температуры (особенно, если оно выполняется ректально или орально) наконечник термометра нужно обрабатывать дезинфицирующим средством. Для ректальных и оральных измерений нельзя использовать один и тот же термометр.
Если термометра нет, примерно оценить температуру можно с помощью прикосновения. Для этого сначала нужно коснуться своей кожи, а затем кожи другого человека: так можно почувствовать, является ли она горячей. Косвенным признаком жара может быть обезвоживание. Чтобы проверить его, нужно несильно ущипнуть кожу на тыльной стороне руки. Если кожа не расправляется мгновенно, организм может быть обезвожен.
Виды термометров
Существует три основных вида медицинских термометров: ртутные, электронные и инфракрасные (рис. 1). Они различаются по принципу действия, по точности и способу применения.
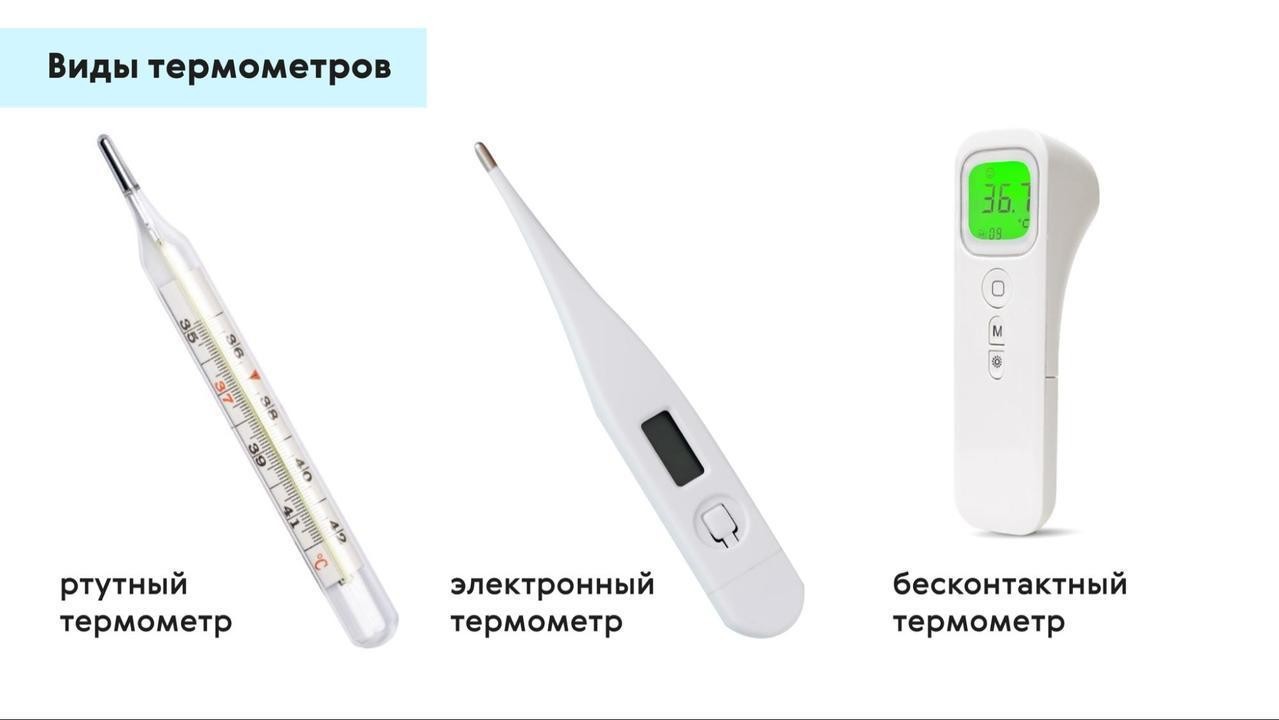
Ртутные термометры
В колбу такого термометра залита ртуть, объем которой уменьшается или увеличивается при изменении температуры. Ртутные градусники очень точны, у них минимальная погрешность, они подходят для измерений в подмышечной впадине, орально или ректально. С другой стороны, у них большое время измерения. Содержащаяся в них ртуть опасна для здоровья, а сами термометры являются хрупкими и часто бьются. С 2020 года ртутные градусники запрещены в соответствии с Минаматской конвенцией о ртути. Россия подписала ее в 2014 году.
Что делать, если разбился ртутный градусник?
Если ртутный термометр разбился:
Электронные термометры
Измерение температуры электронным термометром выполняется контактно (градусник должен касаться кожи или слизистой). Показатель температуры определяется измерением электрического сопротивления проводника. Такие градусники можно использовать для измерения температуры на коже, в прямой кишке, во рту. Их форма может быть традиционной, в виде полоски, которая наклеивается на лоб, в виде соски (используются для маленьких детей). Измерение выполняется быстро. Когда оно закончено, термометр подает звуковой сигнал. Среди недостатков — погрешность измерений и ограниченный срок службы. Когда срок гарантии для электронного градусника истекает, нужно периодически проводить его поверку, чтобы убедиться, что он выполняет измерения точно.
Бесконтактные термометры
Реагируют на инфракрасное излучение кожи человека и преобразуют его в значения температуры. Выполняют измерение за несколько секунд. Могут быть ушными (с наконечником особой формы). Их не нужно дезинфицировать до или после применения. Недостатки — высокая цена и погрешность до 0,2°C при измерениях.

Когда и как нужно сбивать температуру?
Использовать лекарства для того, чтобы сбивать температуру, нужно не всегда. Пока она остается в пределах 38,9°C, взрослым можно не использовать жаропонижающие средства, если самочувствие остается нормальным. Исключение — пожилые люди, а также люди с болезнями сердца, органов дыхания, неврологическими и другими тяжелыми заболеваниями.
Для снижения температуры используются жаропонижающие или нестероидные противовоспалительные средства. По рекомендациям Всемирной организации здравоохранения, безопасными считаются препараты на основе парацетамола и ибупрофена (но их не нужно применять вместе). При лихорадке лекарства принимают только в случае, если жар начинает нарастать (не нужно пить их постоянно). Между приемами обязательно соблюдают интервал, рекомендованный лечащим врачом или указанный в инструкции препарата.
При высокой температуре важно использовать нелекарственные методы лечения:
Важно! Холодная ванна или душ не всегда эффективны при высокой температуре. Прохладная вода охладит тело, но она также может вызвать дрожание мышц и озноб, из-за которых жар только усилится.
При лихорадке у ребенка важно, чтобы температура не становилась выше 38,5°C. Для этого можно давать рекомендованные врачом жаропонижающие средства, следить, чтобы ребенок не перегревался (не нужно укутывать его). При повышении температуры можно делать обтирания прохладной водой, но не спиртом, водкой или уксусом. Также необходимо исключить обезвоживание: все в порядке, если ребенок достаточно пьет, мочится в среднем раз в четыре часа, а его моча остается светлой. Чтобы корректировать баланс жидкости, ребенку можно давать сладкие напитки, соки, компоты, воду. Пока сохраняется жар, нужно постоянно наблюдать за ребенком, контролировать его состояние и обращаться к врачу, если оно ухудшается (рис. 2).
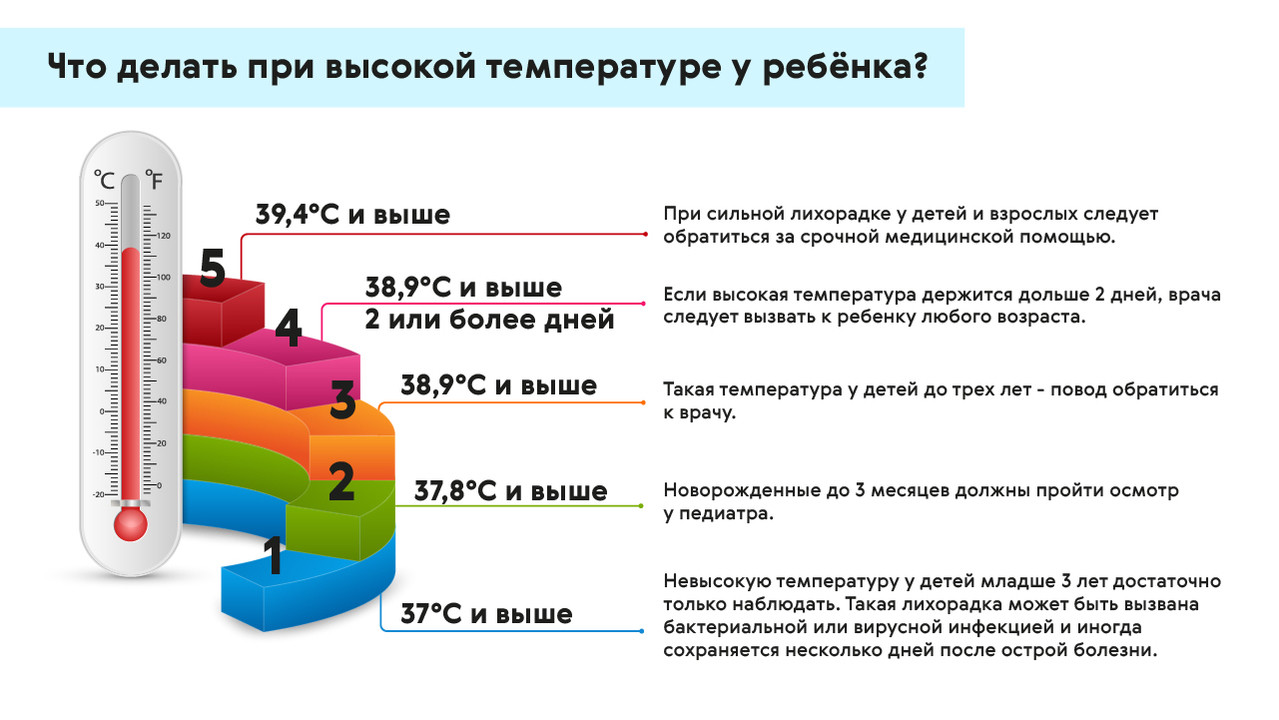
Когда нужно обратиться к врачу?
При лихорадке у взрослого обратиться к врачу нужно, если температура тела поднимается выше 40°C, и жаропонижающие средства не помогают ее сбить. Помощь врача также нужна, если жар появляется у пожилого человека, если есть болезни сердца, органов дыхания, неврологические заболевания, ослабленная иммунная система.
При лихорадке у маленького ребенка обращаться к врачу нужно, если температура поднимается выше 38°C для возраста младше трех месяцев или выше 39°C – для возраста старше трех лет.
Срочная медицинская помощь взрослому человеку нужна при появлении вместе с лихорадкой следующих симптомов:
При лихорадке у ребенка вызвать скорую помощь нужно при любом из следующих условий:
Как можно быстрее, в течение нескольких часов обратиться к врачу нужно, если жаропонижающие не помогают сбить температуру, если возраст ребенка меньше 6 месяцев, его состояние ухудшается, или есть риск обезвоживания из-за отказа от питья, поноса, рвоты.
Заключение
Чаще всего жар появляется из-за инфекций. Обычно он не является опасным, его не нужно сбивать. При этом важно постоянно контролировать температуру, измерять ее, использовать жаропонижающие, если она сильно поднимается. Если это не помогает, состояние ухудшается, или у человека есть тяжелые сопутствующие заболевания, важно как можно быстрее обратиться к врачу.
Публикации в СМИ
Лихорадка неясного генеза
Лихорадка неясного генеза (ЛНГ) — повышение температуры тела >38,3 °С в течение >3 нед при отсутствии выявления причины после 1-недельного интенсивного диагностического поиска.
Этиология
• Инфекционные заболевания. Любая инфекция может сопровождаться лихорадкой, но затруднения в диагностике чаще вызывают спорадические, нехарактерные для данной местности или атипично протекающие заболевания. Важное значение имеет анамнез, в т.ч., эпидемиологический.
•• Бактериальные инфекции ••• Абсцессы брюшной полости (поддиафрагмальный, забрюшинный, тазовый), вероятность которых повышается при наличии в анамнезе травм, операций, гинекологических или лапароскопических манипуляций ••• Туберкулёз — одна из частых причин ЛНГ. Диагностика сложна в случаях внелёгочного туберкулёза при отрицательных туберкулиновых пробах. Важную роль в диагностике отводят поиску лимфатических узлов и их биопсии ••• Инфекционный эндокардит представляет сложность для диагностики в случаях отсутствия сердечных шумов или отрицательном бактериологическом посеве крови (чаще вследствие предшествующей антибактериальной терапии) ••• Эмпиема жёлчного пузыря или холангит у пациентов пожилого возраста могут протекать без локальных симптомов напряжения в правом верхнем квадранте живота ••• Остеомиелит можно заподозрить при наличии локальной болезненности в костях, однако рентгенологические изменения могут быть выявлены лишь через несколько недель ••• Менингеальный или, особенно, гонококковый сепсис можно заподозрить по наличию характерной сыпи; подтверждают данными бактериологического посева крови ••• При идентификации госпитальных ЛНГ следует принимать во вниманию структуру госпитальных инфекций в конкретном лечебном учреждении; наиболее часто этиологическими агентами выступают Pseudomonas aeruginosa и стафилококки.
•• Вирусные инфекции ••• Лихорадка при СПИДе в 80% обусловлена сопутствующей инфекцией, в 20% — лимфомами ••• Инфекция, вызванная вирусом герпеса, ЦМВ, Эпстайна–Барр, трудна для диагностики у лиц пожилого возраста (стёртые клинические проявления); важно серологическое подтверждение наличия инфекции.
•• Грибковые инфекции (кандидоз, фузариоз, актиномикоз, гистоплазмоз) наиболее вероятны у больных СПИД и при нейтропениях.
•• Паразитарные инфекции (малярия, токсоплазмоз, лейшманиоз) можно предположить у лиц, посетивших эндемичные районы.
• Новообразования.
•• Ходжкенские и неходжкенские лимфомы: диагностика затруднена при забрюшинной локализации лимфатических узлов •• Гемобластозы •• Солидные опухоли (наиболее типично — при метастазах в печень или при обструкции опухолью мочевых путей).
• Системные заболевания соединительной ткани.
•• СКВ: диагностике способствует обнаружение АНАТ •• Синдром Стилла не имеет серологических маркёров; сопровождается появлением сыпи цвета сёмги на высоте лихорадки (см. Артрит ревматоидный) •• Среди системных васкулитов наиболее часто — узелковый полиартериит и гигантоклеточный артериит.
• Гранулематозные заболевания.
•• Саркоидоз (диагностика затруднена при изолированном поражении печени или сомнительных изменениях в лёгких; важна биопсия печени или КТ для уточнения состояния бронхопульмональных лимфатических узлов) •• Болезнь Крона представляет диагностическую сложность в отсутствии диареи; важны данные эндоскопии и биопсии.
• Лихорадка лекарственного происхождения (вакцины, антибиотики, различные ЛС): обычно кожные проявления аллергии или эозинофилия отсутствуют; отмена ЛС приводит к нормализации температуры тела в течение нескольких дней.
• Эндокринная патология.
•• Острый тиреоидит и тиреотоксикоз •• Недостаточность надпочечников (редко) • Рецидивирующая ТЭЛА.
Патогенез. Экзогенные пирогены индуцируют выработку цитокинов (ИЛ-1, ИЛ-6, -ИФН, ФНО-). Воздействие цитокинов на терморегулирующие центры гипоталамуса приводит к повышению температуры тела.
Классификация • «Классический» вариант ЛНГ (трудные для диагностики варианты заболеваний, традиционно ассоциирующихся с лихорадкой) • Госпитальные ЛНГ • ЛНГ на фоне нейтропении • ВИЧ-ассоциированные (микобактериозы, ЦМВ-инфекция, криптококкоз, гистоплазмоз).
Клиническая картина • Повышение температуры тела • Тип и характер лихорадки обычно мало информативны • Общие симптомы, сопутствующие повышению температуры тела, — головная боль, общее недомогание, боль в мышцах.
Диагностическая тактика
• Анамнез •• В анамнезе важны не только жалобы на текущий момент, но и те, что уже исчезли •• Следует выявлять все предшествующие заболевания, включая операции, травмы и психические отклонения •• Существенными могут оказаться и такие детали, как семейный анамнез, данные о вакцинации и приёме лекарств, профессиональный анамнез, уточнение маршрута путешествий, данные о сексуальном партнёре, наличие в окружении животных • Физикальное исследование • На самом раннем этапе диагностики следует исключить искусственные причины лихорадки (введение пирогенов, манипуляции с термометром) • Выявление типа лихорадки (интермиттирующая, ремитирующая, постоянная) позволяет заподозрить малярию по характерной периодичности лихорадки (на 3-й или 4-й дни), но при остальных заболеваниях информации даёт мало • Физикальное обследование следует проводить тщательно и регулярно, акцентируя внимание на появлении или изменении характера сыпи, сердечных шумов, лимфатических узлов, неврологических проявлений, симптомов со стороны глазного дна.
Лабораторные данные
• ОАК •• Изменения со стороны лейкоцитов: лейкоцитоз (при гнойных инфекциях — сдвиг лейкоцитарной формулы влево, при вирусных инфекциях — лимфоцитоз), лейкопения и нейтропения (содержание нейтрофилов в периферической крови
Код вставки на сайт
Лихорадка неясного генеза
Лихорадка неясного генеза (ЛНГ) — повышение температуры тела >38,3 °С в течение >3 нед при отсутствии выявления причины после 1-недельного интенсивного диагностического поиска.
Этиология
• Инфекционные заболевания. Любая инфекция может сопровождаться лихорадкой, но затруднения в диагностике чаще вызывают спорадические, нехарактерные для данной местности или атипично протекающие заболевания. Важное значение имеет анамнез, в т.ч., эпидемиологический.
•• Бактериальные инфекции ••• Абсцессы брюшной полости (поддиафрагмальный, забрюшинный, тазовый), вероятность которых повышается при наличии в анамнезе травм, операций, гинекологических или лапароскопических манипуляций ••• Туберкулёз — одна из частых причин ЛНГ. Диагностика сложна в случаях внелёгочного туберкулёза при отрицательных туберкулиновых пробах. Важную роль в диагностике отводят поиску лимфатических узлов и их биопсии ••• Инфекционный эндокардит представляет сложность для диагностики в случаях отсутствия сердечных шумов или отрицательном бактериологическом посеве крови (чаще вследствие предшествующей антибактериальной терапии) ••• Эмпиема жёлчного пузыря или холангит у пациентов пожилого возраста могут протекать без локальных симптомов напряжения в правом верхнем квадранте живота ••• Остеомиелит можно заподозрить при наличии локальной болезненности в костях, однако рентгенологические изменения могут быть выявлены лишь через несколько недель ••• Менингеальный или, особенно, гонококковый сепсис можно заподозрить по наличию характерной сыпи; подтверждают данными бактериологического посева крови ••• При идентификации госпитальных ЛНГ следует принимать во вниманию структуру госпитальных инфекций в конкретном лечебном учреждении; наиболее часто этиологическими агентами выступают Pseudomonas aeruginosa и стафилококки.
•• Вирусные инфекции ••• Лихорадка при СПИДе в 80% обусловлена сопутствующей инфекцией, в 20% — лимфомами ••• Инфекция, вызванная вирусом герпеса, ЦМВ, Эпстайна–Барр, трудна для диагностики у лиц пожилого возраста (стёртые клинические проявления); важно серологическое подтверждение наличия инфекции.
•• Грибковые инфекции (кандидоз, фузариоз, актиномикоз, гистоплазмоз) наиболее вероятны у больных СПИД и при нейтропениях.
•• Паразитарные инфекции (малярия, токсоплазмоз, лейшманиоз) можно предположить у лиц, посетивших эндемичные районы.
• Новообразования.
•• Ходжкенские и неходжкенские лимфомы: диагностика затруднена при забрюшинной локализации лимфатических узлов •• Гемобластозы •• Солидные опухоли (наиболее типично — при метастазах в печень или при обструкции опухолью мочевых путей).
• Системные заболевания соединительной ткани.
•• СКВ: диагностике способствует обнаружение АНАТ •• Синдром Стилла не имеет серологических маркёров; сопровождается появлением сыпи цвета сёмги на высоте лихорадки (см. Артрит ревматоидный) •• Среди системных васкулитов наиболее часто — узелковый полиартериит и гигантоклеточный артериит.
• Гранулематозные заболевания.
•• Саркоидоз (диагностика затруднена при изолированном поражении печени или сомнительных изменениях в лёгких; важна биопсия печени или КТ для уточнения состояния бронхопульмональных лимфатических узлов) •• Болезнь Крона представляет диагностическую сложность в отсутствии диареи; важны данные эндоскопии и биопсии.
• Лихорадка лекарственного происхождения (вакцины, антибиотики, различные ЛС): обычно кожные проявления аллергии или эозинофилия отсутствуют; отмена ЛС приводит к нормализации температуры тела в течение нескольких дней.
• Эндокринная патология.
•• Острый тиреоидит и тиреотоксикоз •• Недостаточность надпочечников (редко) • Рецидивирующая ТЭЛА.
Патогенез. Экзогенные пирогены индуцируют выработку цитокинов (ИЛ-1, ИЛ-6, -ИФН, ФНО-). Воздействие цитокинов на терморегулирующие центры гипоталамуса приводит к повышению температуры тела.
Классификация • «Классический» вариант ЛНГ (трудные для диагностики варианты заболеваний, традиционно ассоциирующихся с лихорадкой) • Госпитальные ЛНГ • ЛНГ на фоне нейтропении • ВИЧ-ассоциированные (микобактериозы, ЦМВ-инфекция, криптококкоз, гистоплазмоз).
Клиническая картина • Повышение температуры тела • Тип и характер лихорадки обычно мало информативны • Общие симптомы, сопутствующие повышению температуры тела, — головная боль, общее недомогание, боль в мышцах.
Диагностическая тактика
• Анамнез •• В анамнезе важны не только жалобы на текущий момент, но и те, что уже исчезли •• Следует выявлять все предшествующие заболевания, включая операции, травмы и психические отклонения •• Существенными могут оказаться и такие детали, как семейный анамнез, данные о вакцинации и приёме лекарств, профессиональный анамнез, уточнение маршрута путешествий, данные о сексуальном партнёре, наличие в окружении животных • Физикальное исследование • На самом раннем этапе диагностики следует исключить искусственные причины лихорадки (введение пирогенов, манипуляции с термометром) • Выявление типа лихорадки (интермиттирующая, ремитирующая, постоянная) позволяет заподозрить малярию по характерной периодичности лихорадки (на 3-й или 4-й дни), но при остальных заболеваниях информации даёт мало • Физикальное обследование следует проводить тщательно и регулярно, акцентируя внимание на появлении или изменении характера сыпи, сердечных шумов, лимфатических узлов, неврологических проявлений, симптомов со стороны глазного дна.
Лабораторные данные
• ОАК •• Изменения со стороны лейкоцитов: лейкоцитоз (при гнойных инфекциях — сдвиг лейкоцитарной формулы влево, при вирусных инфекциях — лимфоцитоз), лейкопения и нейтропения (содержание нейтрофилов в периферической крови Copy
Лихорадка неясного генеза
Под лихорадкой неясного генеза (ЛНГ) подразумевается гипертермия тела выше индивидуальной нормы (более 37,8°С), длящаяся непрерывно более 3 недель, документально подтвержденная медицинскими работниками, когда после полного обследования больного достоверного диагноза нет.
Истинная лихорадка возникает при инфекционных заболеваниях и некоторых неинфекционных (распад опухоли, диффузные болезни соединительной ткани, острый гемолиз). И, напротив, некоторые инфекционные болезни могут протекать без повышения температуры тела (холера, ботулизм). Поэтому у любого больного с лихорадкой в начале обследования необходимо исключить специфические инфекционные заболевания. При этом колебания температуры до 0,5°С в течение дня могут считаться нормальными. Во рту температура обычно на 1°С выше, чем в подмышечной впадине, а в прямой кишке только на 0,5°С.
У подростков лихорадка достигает высоких цифр (до 42°С) легче, чем у пожилых. Исключение составляют лихорадки при тепловом ударе, инсульте и послеоперационной злокачественной гипертермии. При этом подъем температуры у стариков выше 39°С может вызвать нарушение сознания, дезориентацию.
Большинство лихорадочных реакций опосредуется воздействием лейкоцитарного пирогена на центр терморегуляции, поэтому гипертермия при многих, различных по механизмам, заболеваниях имеет единое по сути происхождение. По выраженности выделяют лихорадку: субфебрильную (37,1-37,9°С), умеренную (38-38,9°С), высокую (39-40,9°С) и гиперпиретическую (41°С и выше). Длительность лихорадки часто имеет более важное значение для дифференциальной диагностики, чем ее высота. При наблюдении за больным становится ясно, что чем дольше длится лихорадка, тем меньше круг болезней, которым она свойственна. Поэтому внимательное наблюдение за динамикой лихорадки повышает ее дифференциально-диагностическое значение.
Нозологические формы не имеют прямой связи с определенным типом лихорадки, однако при некоторых инфекционных болезнях температурная кривая настолько характерна, что фактически определяет диагноз, например, при малярии, возвратном тифе и некоторых других.
Выделяют следующие типы температурных кривых:
– Постоянная Л. (febris continua) при которой температура тела увеличена до 39°С и более постоянно (тифо-паратифы, сыпной тиф);
– Послабляющая Л. (f. remittens) с суточными колебаниями более 1°С но не более 2°С (орнитоз);
– Перемежающаяся Л. (f. intermittens), когда имеется правильная смена высокой и нормальной температуры с суточными колебаниями в 3-4°С (малярия и др.);
– Возвратная Л. (f. reccurens) – это правильная смена высоколихорадочных и безлихорадочных периодов по нескольку дней (возвратный тиф);
– Волнообразная, или ундулирующая Л. (f. undulans) – постепенное нарастание температуры до высоких цифр с последующим постепенным снижением до нормальной (субфебрильной); затем через 2-3 недели цикл повторяется (висцеральный лейшманиоз, бруцеллез, лимфогранулематоз);
– Гектическая, или истощающая (f. hectica) – длительная Л. с очень большими суточными колебаниями в 3-5°С со снижением до нормальных (субнормальных) цифр (сепсис, генерализованная вирусная инфекция);
– Неправильная, атипичная Л. (f. irregularis) с большими суточными размахами при различной степени повышения температуры и неопределенной длительности (сепсис и др.);
– Извращенная, или инвертированная Л. (f. inverta), когда температура выше утром, чем вечером.
Ряд болезней характеризуется кратковременным повышением температуры (острая дизентерия). Однако диагностическое значение Л. снижается, если однотипные температурные кривые могут регистрироваться при различных заболеваниях (диффузные болезни соединительной ткани, туберкулез, сепсис).
Кроме лихорадки у больных обычно имеются и общие, неспецифические симптомы: озноб, общее недомогание, головная боль, потливость, сердцебиение, реже – миалгии, артралгии, анорексия, похудание. Нередко отмечаются умеренная анемия, повышение СОЭ, острофазовые реакции, небольшая протеинурия (лихорадочная).
При неясном происхождении лихорадки собирается максимально полная диагностическая информация о больном: углубленный анамнез, физикальное исследование, стандартный набор лабораторных и инструментальных исследований. При появлении диагностической гипотезы могут потребоваться дополнительные исследования по индивидуальным показаниям.
Огромное количество причин, вызывающих лихорадку, исключает возможность сформировать единую схему обследования больных с ЛНГ. Клинический опыт убеждает, что ЛНГ имеет чаще всего инфекционное происхождение, реже – это свидетельство опухолевого процесса, еще реже – проявление диффузных заболеваний соединительной ткани. На три эти группы болезней приходится до 90% всех лихорадок.
