Что такое наружная ротация бедра
Ротационные движения в тазобедренном суставе
Величина ротации зависит от угла наклона кпереди (антеверсии) шейки бедренной кости, который у маленьких детей обычно довольно большой. Это приводит к внутренней ротации бедер, и при ходьбе малыш косолапит и заметно плоскостопие. По мере роста ребенка угол антеверсии шейки бедра уменьшается до показателей, обычных для здорового взрослого человека, и походка становится нормальной. Однако такой большой угол антеверсии может сохраниться или даже увеличиться, если ребенок привыкнет сидеть на полу с согнутыми ногами, прижав пятки друг к другу. Эта поза требует внутренней ротации бедер и ведет к дальнейшему увеличению угла антеверсии шейки бедра благодаря высокой пластичности скелета. Ситуацию можно исправить, заставляя ребенка принимать обратное положение, т.е. сидеть по-турецки со скрещенными ногами или, еще лучше, в «позе лотоса». Со временем это приводит к перестройке шейки бедренной кости в сторону некоторой ретроверсии.
Угол антеверсии шейки бедра довольно трудно измерить по стандартным рентгенограммам, но с помощью компьютерной томографии (КТ) это можно сделать легко и точно. Таким образом, для оценки ротационных нарушений нижней конечности, которые обычно «начинаются» с тазобедренного сустава, следует использовать КТ.
«Нижняя конечность. Функциональная анатомия»
А.И. Капанджи
Что такое наружная ротация бедра
а) Определения:
• Вращательная манжета тазобедренного сустава: термин, описывающий три ягодичные мышцы:
о Могут развиваться тендинопатия и дегенеративные разрывы аналогично вращательной манжете плечевого сустава
• Трехглавая мышца бедра: термин, описывающий внутреннюю запирательную и близнецовые мышцы, которые функционируют единым блоком
2. Кровоснабжение:
• Ветви медиальной и латеральной артерий, огибающих бедренную кость, глубокие ветви верхней и нижней ягодичных артерий, артерия связки головки бедренной кости (ветвь запирательной артерии)
3. Иннервация:
• Ветви многочисленных нервов: к прямой мышце бедра, к квадратной мышце бедра, передние ветви запирательного нерва, добавочный запирательный нерв, верхний ягодичный нерв
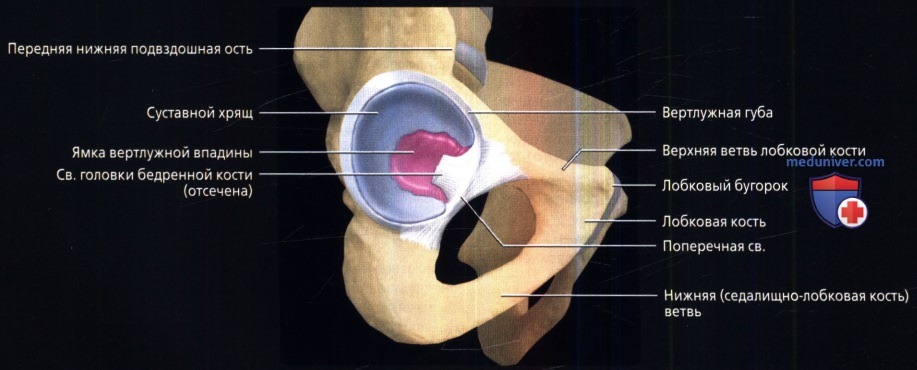
5. Вертлужная губа:
• Фиброзно-хрящевая:
• Морфология:
о Треугольная: 66-94%:
— Снижение частоты встречаемости с увеличением возраст
о Наиболее толстая в задневерхнем отделе
о Наиболее широкая в передне-верхнем отделе
о Варианты: круглая, скошенная, отсутствует
о При отсутствии: отсутствие передней части губы и небольшие остаточные фрагменты верхней части:
— В 10-14% случаев не вызывает симптоматики
о Перекрывает суставной хрящ
• Прикрепляется к краю вертлужной впадины:
о Охватывает вертлужную впадину на 270°, отсутствует снизу:
— Нижний край сустава пересекает поперечная связка
о Формирует подковообразный валик, охватывающий передний, верхний и задний отделы вертлужной впадины
• Снизу крепится к поперечной связке вертлужной впадины:
о Губно-связочные борозды: соединение губы и связки
• Губно-хрящевая щель:
о Между суставным хрящом и губой
о В передне-верхнем и задненижнем отделах
о Вероятно является вариантом нормы
• Кровоснабжение: ветви запирательной, верхней и нижней ягодичных артерий:
о В основном поверхность капсулы
о Суставная поверхность аваскулярная:
— Ограниченная способность к регенерации
• Функция:
о Делит поверхностный и глубокий отделы сустава
о Удерживает синовиальную жидкость в глубоком отделе сустава:
— Синовиальная жидкость защищает и питает хрящ
о Препятствует наружному смещению головки бедренной кости
6. Синовиальная капсула сустава:
• Прикрепления:
о Вертлужная впадина:
— Спереди: основание вертлужной губы
— Вверху: на несколько миллиметров выше вертлужной губы
— Сзади: основание вертлужной губы или на несколько миллиметров медиальнее нее
— Снизу: поперечная связка
о Бедренная кость:
— Спереди: межвертельная линия
— Сзади: проксимальнее межвертельного гребня
• Подвздошно-гребенчатая складка: синовиальная складка по медиальному краю шейки бедренной кости
• Синовиальные складки также охватывают медиальную артерию, огибающую бедренную кость:
о Ниже круговой зоны
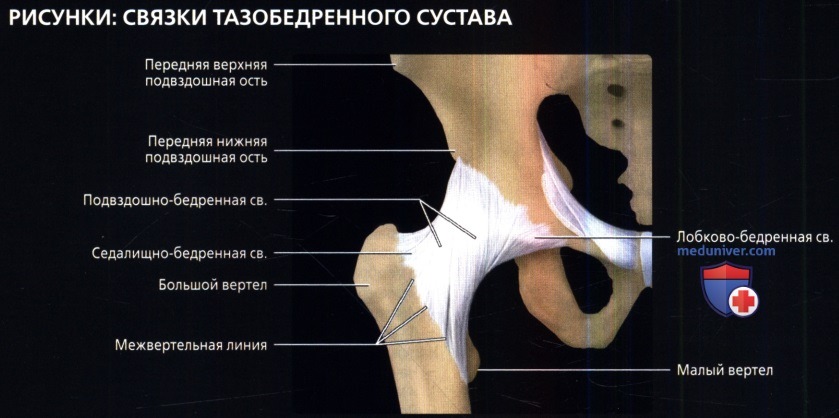
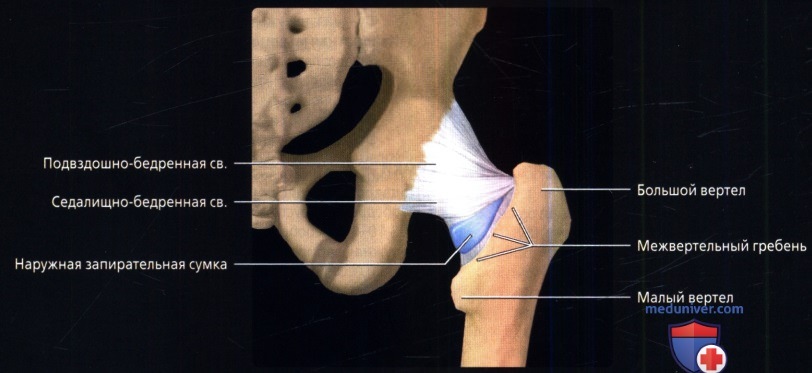
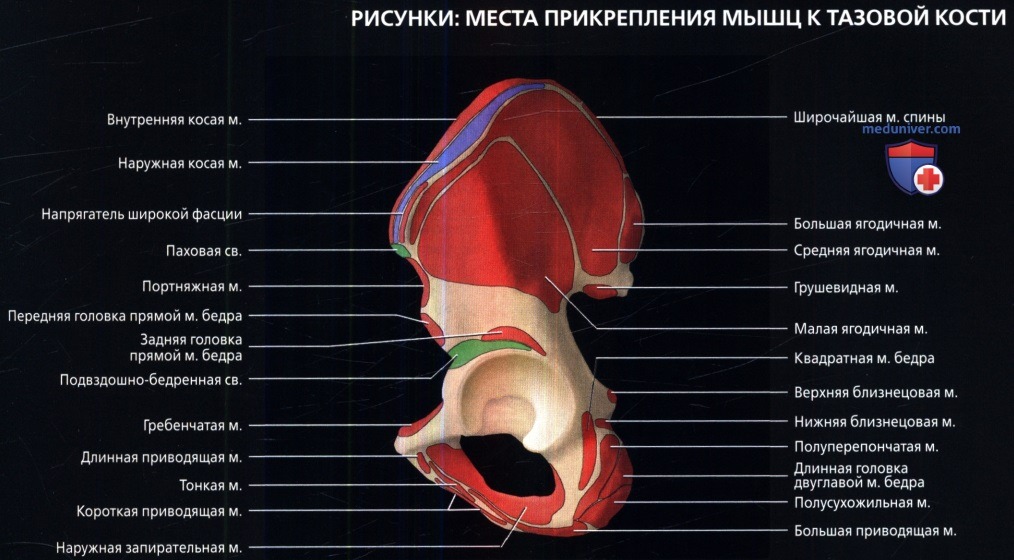
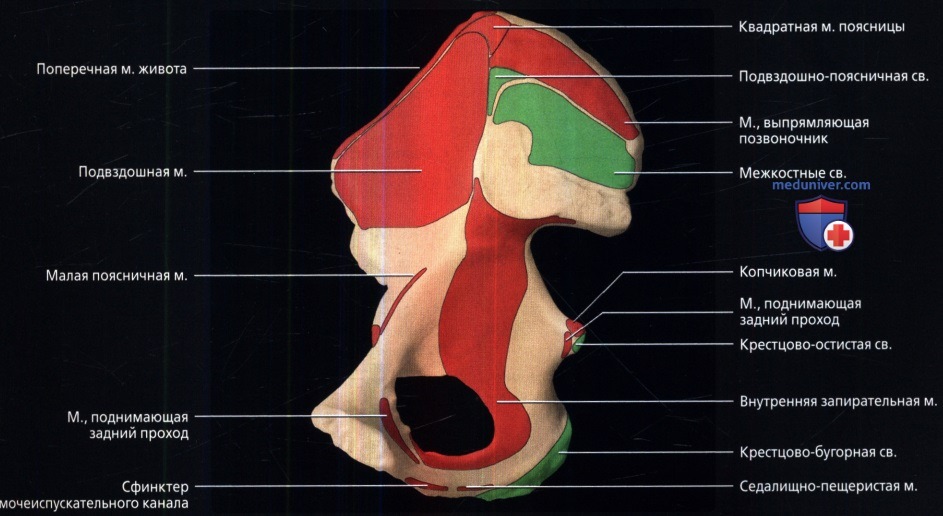
8. Мышцы тазобедренного сустава:
• Ягодичные мышцы: большая, средняя и малая:
о Часто называются вращательной манжетой тазобедренного сустава
о Большая ягодичная мышца:
— Начало: задняя ягодичная линия подвздошной кости, задняя поверхность крестца и копчика, крестцово-бугорная связка
— Прикрепление: подвздошно-большеберцовый тракт, ягодичная бугристость бедренной кости
— Иннервация: нижний ягодичный нерв
— Функция: разгибание, отведение и наружная ротация бедра
о Средняя ягодичная мышца:
— Начало: задняя поверхность подвздошной кости
— Прикрепление: задневерхняя, латеральная поверхности большого вертела
— Иннервация: верхний ягодичный нерв
— Функция: отведение и внутренняя ротация бедра
о Малая ягодичная мышца:
— Начало: задняя поверхность подвздошной кости
— Прикрепление: передняя поверхность большого вертела
— Иннервация: верхний ягодичный нерв
— Функция: отведение и внутренняя ротация бедра
• Глубокие задние мышцы тазобедренного сустава:
о Грушевидная мышца:
— Начало: передняя поверхность крестца, крестцово-бугорная связка
— Прикрепление: большой вертел
— Иннервация: S1, S2
— Функция: наружная ротация, слабое отведение бедра
о Верхняя близнецовая мышца:
— Начало: седалищная ость
— Прикрепление: грушевидная ямка
— Иннервация: нерв к внутренней запирательной мышце
— Функция: наружная ротация, слабое отведение бедра
о Нижняя близнецовая мышца:
— Начало: седалищный бугор
— Прикрепление: грушевидная ямка
— Иннервация: нерв к квадратной мышце бедра
— Функция: наружная ротация, слабое отведение бедра
о Внутренняя запирательная мышца:
— Начало: внутренняя поверхность запирательных отверстия и мембраны
— Прикрепление: грушевидная ямка
— Иннервация: L5, S1, S2 (НЕ запирательный нерв)
— Функция: наружная ротация, слабое отведение бедра
о Наружная запирательная мышца:
— Начало: наружная поверхность запирательных отверстия и мембраны
— Прикрепление: грушевидная ямка
— Иннервация: запирательный нерв
— Функция: наружная ротация бедра
о Квадратная мышца бедра:
— Начало: латеральная часть седалищного бугра
— Прикрепление: квадратная линия, межвертельный гребень бедренной кости
— Иннервация: L4, L5, S1
— Функция: наружная ротация бедра
9. Сумки тазобедренного сустава:
• Подвздошно-поясничная сумка: между мышцей и капсулой тазобедренного сустава
о В 10-14% сообщается с тазобедренным суставом
• Наружная запирательная сумка: выпячивание между круговой зоной и седалищно-бедренными связками
• Сумка большого вертела: между латеральным краем вертела и большой ягодичной мышцей
в) Список литературы:
1. Tan V et at: Contribution of acetabular labrum to articulating surface area and femoral head coverage in adult hip joints: an anatomic study in cadavera. Am J Orthop. 30(11):809-12, 2001
2. Abe I et al: Acetabular labrum: abnormal findings at MR imaging in asymptomatic hips. Radiology. 216(2):576-81, 2000
3. Cotten A et al: Acetabular labrum: MRI in asymptomatic volunteers. J Comput Assist Tomogr. 22(1): 1—7, 1998.
Редактор: Искандер Милевски. Дата публикации: 9.6.2019
Патология тазобедренных суставов у детей
ПАТОЛОГИЯ ТАЗОБЕДРЕННЫХ СУСТАВОВ
Односторонний вывих встречается чаще двустороннего. При этом, по данным разных авторов, частота двустороннего вывиха колеблется от 20 до 50%. При одностороннем вывихе левосторонний в 1,5-2 раза бывает чаще правостороннего. У девочек врожденный вывих бедра встречается в 5 раз чаще чем у мальчиков.
Этиология и патогенез
По вопросу о причинах развития дисплазии тазобедренных суставов имеется большое количество различных теорий. Многие из них представляют исторический интерес и не могут объяснить всего сложного патологического процесса.
В качестве этиологических факторов, приводящих к отклонению в нормальном развитии тазобедренного сустава и окружающих мышц, называют порок их первичной закладки. Подтверждение этой теории некоторые авторы видят в сочетании врожденного вывиха бедра с прочими врожденными деформациями. Другие авторы причиной возникновения врожденного вывиха бедра считают задержку развития нормального тазобедренного сустава во время внутриутробной жизни плода. Эти нарушения развития иногда пытаются объяснить колебаниями витаминного баланса, гормональными расстройствами и другими причинами.
В зависимости от того, в какой период антенатальной жизни головка бедра и вертлужная впадина начинают развиваться без тесного соприкосновения друг с другом, и проявляется различная степень нарушений. Это предположение не исключает истинного порока развития вертлужной впадины и головки, когда уже с первых дней постнатального периода обнаруживается сформированный вывих. Исключительно редкое возникновение такой аномалии соответствует редкости обнаружения у новорожденных, истинного, сформированного вывиха.
Исследования, проведенные совместно с Всесоюзным институтом акушерства и гинекологии (М.В. Волков, Р.Л. Горбунова, И.П. Елизарова, 1966), показали, что при обследовании матерей у большинства из них имелись либо сердечно-сосудистые заболевания (ревматический порок сердца), либо токсикозы беременности и нефропатия, сопровождающиеся нарушением белкового и солевого обмена как у матери, так и у плода.
У 50% всех обследованных имело место, тазовое предлежание плода. Относительное преобладание тазового предлежания в случаях врожденного вывиха тазобедренных суставов заставляет более тщательно обследовать развитие опорно-двигательного аппарата у детей при этом виде предлежания.
Механизм родового акта и характер акушерского пособия (способ Цовьянова и классическое ручное пособие) не оказывают влияния на возникновение врожденной патологии сустава, так как она наблюдается у 25 детей, рожденных путем кесарева сечения при соблюдении всех правил извлечения плода. Кроме того, вывих наблюдается и при головном предлежании.
Патогенез врожденного вывиха бедра связан с предшествующим предвывихом сустава, характеризующийся гипоплазией вертлужной впадины, ее уплощением, малыми размерами головки бедра и замедленным ее окостенением, поворотом верхнего конца бедра кпереди (антеторсией), аномалиями в развитии нервно-мышечного аппарата области тазобедренного сустава. Эти изменения подтверждаются патологоанатомическими данными: головка бедра в первые месяцы жизни ребенка смещена кнаружи и незначительно кверху. Постепенно с возрастом смещение кверху и кзади по подвздошной кости увеличивается, что сопровождается растяжением суставной сумки. Смещение головки бедра может быть незначительным при подвывихах и более выраженным при вывихах. Изменения наблюдаются со стороны формы и структуры уплощенной впадины, уменьшенной головки и суставных хрящей, суставной сумки, связок и мышц.
Вертлужная впадина обычно не только уплощена, но и вытянута в длину, ее верхнезадний край недоразвит, в результате чего крыша скошена и сверху отсутствует костный упор для головки бедра. Уплощение вертлужной впадины увеличивается еще за счет утолщения хрящевого слоя дна вертлужной впадины и развития на дне ее соединительной ткани. У более старших детей с формированием вывиха эти изменения увеличиваются: верхний свод может совсем исчезнуть, впадина принимает треугольную форму и становится более плоской; шейка бедра, развивающаяся при отсутствии упора, укорочена, ее шеечно-диафизарный угол остается тупым (135° вместо нормального 125°); лишенная упора шейка поворачивается кпереди.
Диагностика и клиника
Значение диагностики дисплазий тазобедренных суставов в первые недели жизни ребенка огромно, но распознавание часто бывает затруднено и требует специального опыта и знаний.
Не случайно последние годы в Чехословакии всем детям до 3-месячного возраста делают рентгеновский снимок тазобедренных суставов, чтобы не пропустить трудно диагностирующийся случай дисплазий в тазобедренном суставе.
Диагностика дисплазий в первые месяцы жизни
В группу дисплазий тазобедренного сустава у детей раннего возраста входят такие заболевания как: врожденный предвывих, врожденный подвывих, врожденный вывих и рентгенологически незрелый тазобедренный сустав.
За последние годы достигнуты значительные успехи в деле раннего выявления и раннего лечения врожденных дисплазий у детей. Хорошей основой для ранней диагностики заболеваний является прочно налаженная связь между ортопедами и акушерами и педиатрами родильных домов.
Наиболее простой организационной формой раннего выявления врожденных дисплазий тазобедренного состава является систематический осмотр всех детей рождающихся в родильном доме. Несмотря на то, что клиника дисплазий в первые дни жизни ребенка крайне бедна симптомами, она вполне достаточна для того, чтобы при известном навыке своевременно диагностировать или заподозрить это заболевание.
Для правильной оценки результатов клинического исследования осмотр новорожденного необходимо проводить по специальной методике.
Эти симптомы необходимо искать и находить, так как они не всегда достаточно ясно выражены и для их выяснения нужны определенные навыки в обследовании ребенка.
Ограничение отведения бедер возможно при спастическом параличе, мышечной контрактуре, наблюдаемой у новорожденных и в других суставах, а также при врожденной варусной деформации шейки бедра. Все эти заболевания должны быть исключены путем изучения состояния всех мышц и с помощью рентгенограммы тазобедренных суставов. Важно отметить, что физиологическая ригидность мышц новорожденного не бывает постоянной. В определенные моменты удается отвести бедра, чего не бывает при дисплазиях до вправления головки.
Следует отметить, что симптом Маркса-Ортолани как правило исчезает к 5-7-му дню жизни ребенка, но у некоторых детей при наличии мышечной гипотонии может сохраниться в течение первых месяцев жизни.
Асимметрия складок на бедре или неравномерное их число может также свидетельствовать о наличии дисплазий. На стороне дисплазии складок больше, они глубже, чем на здоровой стороне, и расположены проксимальнее.
Симптом этот не абсолютный и один, без других данных, не может приниматься к сведению, так как наблюдается лишь у 2/3 больных и может встречаться у здоровых детей. При осмотре сзади ягодичные складки бывают не на одном уровне. Этот симптом характерен для одностороннего вывиха бедра. Кроме того, у здоровых детей между бедрами и туловищем сзади имеются глубокие симметричные складки. Асимметрия этих складок или их отсутствие свидетельствует о наличии одно- или двустороннего вывиха.
Одним из симптомов дисплазий тазобедренного сустава может быть наружная ротация ноги на стороне вывиха.
Все перечисленные симптомы могут наблюдаться вместе либо может иметь место лишь часть симптомов; в последнем случае лучше заподозрить врожденную патологию тазобедренного сустава и предпринять рентгенографию. Заподозренный, но не подтвердившийся вывих бедра укажет лишь на внимательность врача и вреда ребенку не принесет. Просмотренное же заболевание может сделать ребенка тяжелым инвалидом на всю жизнь.
Рентгенологическому методу исследования принадлежит значительная роль в диагностике дисплазий тазобедренного сустава у новорожденных. Во время рентгенографии ребенок лежит на спине с вытянутыми и приведенными ногами в положении некоторой ротации внутрь строго симметрично. Таз должен плотно прилегать к кассете. Необходима защита половых органов свинцовой пластинкой, которая при правильном ее положении не мешает рентгенографии.
При наличии врожденного вывиха бедра отмечается косое расположение верхнего края вертлужной впадины, а верхний конец бедра, в том числе предполагаемая, но еще не видимая на рентгенограмме хрящевая головка бедра, находится более кнаружи, но в некоторых случаях (даже если ребенок еще не стоит) выше, чем на здоровой стороне. Естественно, что при двустороннем вывихе рентгенодиагностика бывает затруднена из-за невозможности провести сравнение со здоровым суставом.
В этих случаях применяются специальные схемы, предложенные Омбреданом, Хильгенрейнером, Эрлахером, Путти, С.А. Рейнбергом и др. Такие схемы определенными линиями устанавливают нормальное расположение элементов тазобедренного сустава и соответственно позволяют определить смещение бедра по отношению к вертлужной впадине и определить степень этого смещения. Ранние рентгенологические симптомы врожденного вывиха бедра были впервые определены выдающимся болонским ортопедом Путти. В 1927г. он предложил классическую «триаду Путти»:
1) повышенная скошенность крыши вертлужной впадины;
2) смещение проксимального конца бедра кнаружи и к верху относительно вертлужной впадины;
3) позднее появление и гипоплазия ядра окостенения.
Эти симптомы были дополнены в дальнейшем другими исследователями. Известный интерес представляет схема Путти для чтения рентгенограмм.
Для дисплазий тазобедренных суставов характерно не столько абсолютное увеличение этого угла, сколько наличие разницы в углах с обеих сторон, ярко свидетельствующее о пороке развития таза.
Наибольшее распространение получила схема Омбредана, где учитывается положение головки по отношению к горизонтальной линии (линии Келлера) и расположение диафиза бедра (линии Омбредана) по отношению к вертикальной линии.
Таким образом, определенные навыки позволяют дать клинико-рентгенологическую оценку состояния тазобедренных суставов у детей первых недель жизни.
Диагностика и клиника врожденного вывиха бедра у детей старше года
Когда ребенок начинает стоять и ходить диагностика врожденного вывиха бедра представляет меньшие затруднения.
Важным классическим признаком сформированного вывиха является положительный симптом Тренделенбурга. В норме при опоре на здоровую ногу ягодица другой стороны приподнимается; в случае же врожденного вывиха при опоре на вывихнутую ногу ягодица другой стороны опускается (независимо от того, имеется вывих на этой стороне или его нет).
Одним из клинических прогностических симптомов у детей старше 1 года является симптом низведения бедра. В горизонтальном положении, лежа на спине, больного потягивают одной рукой за нижнюю треть бедра, второй рукой фиксируют таз и наблюдают за низведением большого вертела. Указанный симптом позволяет судить о степени фиксации головки и суставной сумки у детей, несколько лет не лечившихся и нагружавших вывихнутую ногу, и решить вопрос о выборе метода лечения.
При одностороннем вывихе нормальная головка бедра, находясь во впадине, прощупывается на уровне пульсации бедренной артерии, а на больной стороне головка в этом месте не прощупывается.
Окончательный диагноз и у детей старше 1 года ставится на основании данных рентгенограмм тазобедренных суставов. Снимок не только подтверждает диагноз, но и позволяет более точно судить о степени вывиха и прогнозе лечения, так как дает представление об изменениях, наступивших в головке, шейке, впадине и ее крыше.
Предпринимающаяся некоторыми авторами атрография сустава кислородом или контрастными жидкостями имеет лишь научное значение, так как подтверждает морфологические изменения в растянутой сумке и полости сустава.
Врожденный вывих бедра у грудных детей должен разграничиваться только с врожденным укорочением бедра или какой-либо другой редкой аномалией развития (полное недоразвитие проксимального конца бедренной кости), а так же с физиологической или спастической мышечной гипертонией, которая исчезает или преодолевается после некоторого периода натяжения мышц.
Дифференциальная диагностика у детей старше года проводится со всеми заболеваниями, сопровождающимися симптомом Тренделенбурга, утиной или хромающей походкой. Среди этих заболеваний можно выделить две группы: 1) заболевания, также дающие синдром вывиха (патологические вывихи бедра после детского паралича, остеомиелита и травмы), 2) заболевания, сопровождающиеся варусной деформацией шейки бедра (рахит, хондродистрофия, деформация после болезни Пертеса, врожденная варусная деформация шеек, остеомиелит и опухоли шейки бедра, хондродисплазия и эпифизеолизы головки бедра различной этиологии).
Что такое наружная ротация бедра
Коксартроз — дегенеративное заболевание тазобедренного сустава, характеризующееся прогрессирующим течением и нарушением статодинамической функции опорно-двигательного аппарата. Поскольку тазобедренный сустав является самым мощным в организме человека и испытывает большие нагрузки в процессе жизнедеятельности, нет ничего удивительного в том, что заболевания этого сустава занимают 2-е место после болей в спине.
Различают коксартроз первичный (идиопатический, т.е. неясной этиологии) ивторичный коксартроз, возникающий на фоне дисплазии тазобедренного сустава или врождённого вывиха бедра, в результате травмы, воспалительного процесса в суставе.
Причины во всех случаях разные — клиника одна.
Основной жалобой больных коксартрозом является боль. А вот характер, интенсивность, продолжительность и локализация этой боли зависят от выраженности дистрофического процесса в суставе, т.е. от стадии коксартроза. Различают три стадии коксартроза.
В первой стадии периодически после физической нагрузки (длительной ходьбы, бега) возникают боли в области тазобедренного сустава, реже — в области бедра или коленного сустава. Как правило, после отдыха боли проходят. Амплитуда движений в суставе не ограничена, мышечная сила не изменена, походка не нарушена. На рентгенограммах видны незначительные костные разрастания, не выходящие за пределы суставной губы. Обычно они располагаются вокруг наружного или внутреннего края суставной поверхности вертлужной впадины. Головка и шейка бедренной кости практически не изменены. Щель сустава неравномерно незначительно сужена.
Во второй стадии боли носят более интенсивный характер, иррадиируют в бедро, паховую область, возникают в покое. Функция сустава нарушена. Прежде всего ограничиваются внутренняя ротация и отведение бедра, т.е. формируется сгибательная и приводящая контрактура. Снижается сила мышц, отводящих и разгибающих бедро, определяются их гипотония и гипотрофия. Поэтому при ходьбе начинает проявляться хромота. На рентгенограмме видны значительные костные разрастания по наружному и внутреннему краю вертлужной впадины, выходящие за пределы хрящевой губы. Отмечают деформацию головки бедренной кости, её увеличение и неровность контура. В наиболее нагружаемой части головки и вертлужной впадины могут образовываться кисты. Шейка бедренной кости утолщена и расширена. Суставная щель неравномерно сужена (до 1/3-1/4 первоначальной высоты). Определяется тенденция к смещению головки бедренной кости.
В третьей стадии боли носят постоянный характер, возникают даже ночью. При ходьбе больные вынуждены пользоваться тростью. Отмечают резкое ограничение всех движений в суставе (сгибательно-приводящая контрактура) и гипотрофию ягодичных мышц, а также мышц бедра и голени. Возникает наклон таза во фронтальной плоскости, что приводит к функциональному укорочению конечности на стороне поражения. Больной вынужден наступать на пальцы стопы, чтобы достать пол, и наклонять туловище в поражённую сторону при ходьбе, чтобы компенсировать наклон таза и укорочение конечности. Такой механизм компенсации ведёт к перемещению центра тяжести и перегрузке сустава. На рентгенограммах определяются обширные костные разрастания со стороны крыши вертлужной впадины и головки бедренной кости, резкое сужение суставной щели. Шейка бедренной кости значительно расширена и укорочена.
К сожалению, единой теории патогенеза коксартроза до настоящего времени нет. Большинство учёных считает, что пусковым моментом является нарушение кровообращения в суставе за счёт как ухудшения венозного оттока, так и нарушения артериального притока. В результате гипоксии тканей накапливаются недоокисленные продукты обмена, активизирующие протеолитические ферменты и гиалуронидазу синовиальной жидкости, которые и разрушают протеогликаны хряща. Происходит его истончение, разволокнение, фрагментация, теряются амортизационные свойства. Как компенсаторная реакция суставных поверхностей тазобедренного сустава образуются краевые костные разрастания. В дальнейшем развивается склероз и формируются кисты в сочленяющихся отделах головки бедренной кости и вертлужной впадины.
Лечение коксартроза в связи с отсутствием единого патогенетического механизма развития заболевания носит симптоматический характер. Его целью является уменьшение болевого синдрома, для чего применяют аналгезирующие и противовоспалительные препараты (анальгин, индометацин, ортофен, и т.п.). Для улучшения окислительно-восстановительных процессов в хрящевой ткани назначают хондропротекторы, витамины, румалон и другие препараты. В условиях поликлиники применяют электрофорез раствора новокаина, димексида, а также ультразвуковую терапию, магнитотерапию, лазеротерапию. После уменьшения болевого синдрома рекомендуют ручной массаж поясничной области, тазобедренного сустава, бедра и лечебную гимнастику( кинезитерапию).
Вот мы и подобрались к самому интересному вопросу этой статьи. Для нас, кинезитерапевтов, очевидным является факт того, что лечебная гимнастика в лечении коксартроза должна занимать не последнее, а первое, точнее, ведущее место. Разве можно рассматривать заболевание сустава в отрыве от его неотделимой составляющей — мышц и связок? Ведь без их непосредственного действия сустав — набор костных структур, и не более. Древние греки говорили: «Организм — единое целое, лечи больного, а не болезни». Организм человека совершенен, в нём нет ничего лишнего. И как в природе гибель комара ведёт к гибели целых популяций птиц, так и в организме человека потеря качества какой-либо мышечной группы, например, гипотрофия приводящих и отводящих мышц бедра при коксартрозе, ведёт к потере большого участка сосудистой сети, питающей сустав (для справки: в одном мышечном волокне находится 3-4 капилляра). И чего нам тогда ждать от лекарственной терапии? Ведь любому понятно, что лекарственное средство доставляется в точку действия с током крови. А у нас в зоне сустава — ишемия и дистрофия. Какое количество препарата попадает в сустав при таком положении? Мизерное…
Поэтому-то на первое место в лечении коксартроза мы и должны поставить именно лечебную физкультуру( кинезитерапию), которая позволит нам воздействовать на сустав на уровне патогенеза заболевания, обеспечив таким образом максимальную эффективность проводимого параллельно медикаментозного лечения. Ведь «насосную» функцию мышц невозможно заменить никакими другими процедурами. И только восстановив трофику сустава, мы можем рассчитывать на процессы регенерации в нём. А при уже имеющихся дефектах в структуре сустава необходимо обеспечить максимальный уровень безопасности физической работы с ним.
Для этого используются тренажёры силового ряда со строго заданной геометрией движений.
В центрах современной кинезитерапии используется МТБ (многофункциональный тренажёр Бубновского), получивший в июле 2011 года свидетельство как средство медицинской реабилитации. Главное достоинство МТБ — возможность декомпрессионной работы поражённым суставом в условиях индивидуального подбора нагрузки при выполнении каждого упражнения. Программа лечения каждого пациента составляется индивидуально, по результатам миофасциального тестирования. При тестировании определяется функциональность опорно-двигательного аппарата, т.е. сила отдельных групп мышц, возможность движений в суставах, состояние мышц пояса верхних конечностей и спины. Кроме того, определяется двигательная реакция мышц, то есть время, затрачиваемое на возможность выполнения очередного упражнения; обучаемость технике движений и диафрагмального дыхания, которое необходимо для снижения внутрибрюшного давления при выполнении силовых упражнений.
Выполнение назначенной программы лечения проходит в индивидуальном режиме, под контролем инструктора-методиста ЛФК. Наш опыт работы показывает, что хорошо тренированная мышечная система помогает выработать компенсаторные механизмы даже при грубых нарушениях в суставе. Но лучше было бы до них не доводить…
Недавно одна пациентка задала мне вопрос, на который я не смогла ответить. Она в течение нескольких лет скиталась по разным докторам (ревматологи, хирурги, ортопеды) с одним диагнозом — коксартроз второй степени. Лечение назначалось — улучшения самочувствия не было. Отзанимавшись в нашем центре в течение месяца, она заметила чёткую положительную динамику и спросила: «Почему меня не направили к вам на лечение раньше? Разве наши доктора не заинтересованы в том, чтобы пациент выздоравливал?»
Нет, я не считаю, что наши доктора не желают блага своим пациентам. Вероятно, просто недооценивают роль разумной физической тренировки для лечения заболеваний суставов. А зря… Ведь ещё в 1786 году профессор Н. М. Максимович-Амбодик говорил:“Тело без движения подобно стоячей воде, которая плесневеет, портится, гниёт”.
Так давайте же не будем доводить до этого!
Врач лечебной физкультуры и спортивной медицины



