Что такое нарушение проходимости верхних дыхательных путей
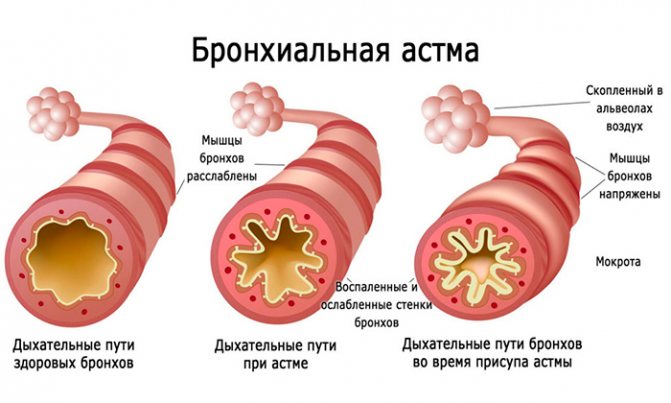
Бронхиальная астма
Бронхиальная астма (БА) — это хроническое аллергическое заболевание дыхательных путей, для которого характерны периоды обострения с явлениями обструкции бронхов и периоды ремиссии, т. е. полного отсутствия симптомов.
Пока это определение вряд ли внесло большую ясность в Ваше представление об БА. Почему она названа хроническим заболеванием? Ведь из самого определения следует, что у пациента с БА бывает очень хорошее состояние, когда он чувствует себя вполне здоровым. Что такое обструкция бронхов? Что такое ремиссия? Как ее добиться и можно ли забыть о БА, если симптомов нет?
Обструкция бронхов или приступ начинается после контакта с триггером (провоцирующий фактор), который приводит к спазму, аллергическому воспалению бронхов.
Клинически это ощущается чувством нехватки воздуха. Воздух проходит через суженные бронхи и появляется свистящее дыхание, слышимое на расстоянии. Из-за выдоха воздуха через суженные бронхи, в работу включаются мышцы, чтобы облегчить работу мышц пациент может принимать вынужденное положение, сидя с опорой на кисти рук (характерная поза для приступа). Приступ может быть острым и внезапным, а может развиваться постепенно.
А что же такое приступный период? Он может продолжаться несколько дней, недель, месяцев с повторяющимися обструкциями в дневное и ночное время.
Ремиссия — улучшение состояния больного при хроническом заболевании, когда отсутствуют симптомы болезни.
У людей с БА часто бывает длительная ремиссия, которую нельзя считать выздоровлением, т.к. обострение может возникнуть через несколько месяцев или десятилетий.
Длительная ремиссия формируется, когда больной БА получает базисную лекарственную терапию. Это фармакологическая ремиссия. Любая ремиссия лучше обострения, а фармакологическая ремиссия лучше длительного обострения без лечения.
Обструкция, всегда ли обструкция аллергическая
Обструкция бронхиальная — нарушение проходимости бронхиального дерева и его части, приводящая к снижению вентиляции и затруднению отхождения слизи. Причиной обструкции могут быть разные заболевания.
Рецидивирующая обструкция, вызываемая аллергенами (БА) — это обычно 3-и механизма:
При рецидивирующей обструкции (хроническое воспаление), вызываемой инфекцией (бактерии, вирусы) механизмы развития другие:
1. Выраженная длительная гиперсекреция слизи.
2. Повышения вязкости бронхиального секрета.
3. Нарушения мукоцилиарного транспорта, что приводит к ухудшение дренажной функции бронхов, снижению местных защитных механизмов и создаются условия для персистирования бактериальной инфекции.
Ребенок при наличии хронического воспаления, элементарно не может откашлять, то количество слизи, которое находится в бронхах и они забиваются мокротой.
Причем данная ситуация может повторятся регулярно, при каждой инфекции.
Это состояние особенно легко возникает у детей первых 3 лет жизни, особенно при бездумном применении препаратов, разжижающих мокроту. Происходит так называемый эффект «заболачивания».
С одной стороны назначение данных препаратов должно привести к улучшению состояния дренажной функции бронхов, но на практике становится только хуже, т.к. ребенок не может откашлять такое количество мокроты.
И мне на приеме приходится разбираться, объясняя родителям, что если у ребенка рецидивирующая обструкция и есть аллергия, то это БА. А если при обследовании мы не находим у ребенка аллергию, то данная рецидивирующая обструкция никакого отношения к БА не имеет.
Ночной кашель
Очень часто приходят на прием родители с такой проблемой: наш ребенок кашляет по ночам сухо или влажно, может приступами до рвоты. Это у нас аллергия, в частности бронхиальная астма (БА).
На самом деле, одна из причин ночного кашля — БА. При этом заболевании навязчивый, спастический кашель возникает ближе к утру, обычно он связан с аллергией к клещу домашней пыли, живущему в постели, и к перу подушки.
Вторая по частоте — это ночной кашель у детей с аденоидитом или синуситом.
Для Вас не секрет, что у детей есть аденоиды, который находятся в носоглотке, и при попадании на них инфекции, они воспаляются. Воспаленные аденоиды продуцируют слизь, которая стекая по задней стенке вызывает кашель. И если днем ребенок эту слизь сглатывает, то ночью, она стекая, вызывает кашель. Туалет носа перед сном уменьшает кашель.
Отдельные эпизоды кашля сопровождают желудочно-пищеводный рефлюкс при попадании желудочного содержимого в гортань.
Вот такие разные заболевания, но проявлением их — ночной кашель.
Сами родители не смогут разобраться, что вызывает такой кашель. Поэтому если у вашего ребенка есть ночной кашель и нет диагноза, приходите и мы обязательно найдем причину этой проблемы.
Профилактика бронхиальной астмы
Чем могут родители детей с БА и сами больные помочь себе:
Профилактика в помещении, где проживает больной БА:
Отрицательное воздействие курения на бронхиальную астму
Перечисляю только научно доказанные факты:
У родителей с астмой (БА) не обязательно будет больной ребенок, также у здоровых родителей существует вероятность, что ребенок может заболеть астмой.
Вам, вероятно, не раз приходилось слышать слово предрасположенность. Быть предрасположенным означает для человека большой риск заболеть чем-либо по сравнению с окружающими при одинаковых условиях жизни.
БА тоже относится к болезням с наследственной предрасположением. Риск заболеть БА существенно выше у детей, родственники которых (не только родители) страдают атопией (атопический дерматит (АД), поллиноз, аллергический ринит и т.д.). Кроме этого, огромное значение в ее возникновении имеет воздействие факторов окружающей среды.
Формула развития болезни:
Наследственность+воздействие факторов окружающей среды= БА
1. Если мама больна БА, у папы — поллиноз, у бабушки — лекарственная аллергия, а старшая сестра с пищевой аллергией — нетрудно предположить у ребенка существует огромный риск заболеть БА, даже если неблагоприятные влияния внешней среды будут минимальны.
2. Семья ребенка здорова, у одного из дальних родственников — АД. Роды протекали не совсем благополучно. Ребенок с рождения вскармливался молочными смесями, часто болел ОРВИ. Это как раз тот случай, когда неблагоприятные факторы внешней среды оказали решающее влияние на формирование БА.
Чем больше каждое слагаемое, тем вероятнее БА.
Не всегда реально вспомнить родственников с БА или атопией. Во-первых, потому что мы их не знаем. А во-вторых, примерно у 20% детей, больных БА, наследственность не отягощена по атопии.
Делайте выводы сами, принимайте решение каким образом уменьшить негативное воздействие факторов окружающей среды на вашего ребенка.
Хрипы обструктивные. Причины и лечение
1. Общие сведения
Газообменная система человека устроена таким образом, чтобы дыхание было как можно более тихим. Эволюционный смысл этого очевиден: чем тише дышишь, тем легче прятаться или подкрадываться, и тем больше шансов вовремя услышать того, кто прячется или подкрадывается к тебе. Воздухоносные пути в норме обеспечивают свободный, равномерный во всех слоях (ламинарный) поток вдыхаемого воздуха к газообменной паренхиме. Поэтому здоровое дыхание человека звучит, – по крайней мере, для человеческого же слуха, – ненавязчиво, естественно, достаточно тихо: соседям не приходится затыкать уши или надевать противошумные наушники.
Вспомним, как выглядит наша система дыхания.
Верхние, воздухозаборные дыхательные пути, – нос, рот, переходные носо- и ротоглотка, – сопрягаются с полой гортанью, где расположен мышечно-связочный голосовой аппарат; далее начинаются уже нижние, внутренние дыхательные пути. Трахея в нижней своей части, в т.н. точке бифуркации (у разных людей она может находиться выше или ниже, обычно между 4 и 6 грудными позвонками) разделяется на правый и левый главные бронхи. Их длина также варьирует, – от 2 до 6 см, – причем главные бронхи не симметричны: правый примерно в полтора раза толще и короче левого. Каждый из них претерпевает еще около 20 ветвлений, разделяясь на все более многочисленные и тонкие бронхи второго, третьего и следующих порядков. Так образуется бронхиальное древо, внешне и впрямь очень похожее на растущую сверху вниз крону (случайно нащупав в ходе эволюции удачную идею, природа не склонна «изобретать велосипед» для каждого вида заново: такое древообразное строение обеспечивает огромный прирост суммарной площади и числа конечных точек в минимальном пространстве, что критически важно для эффективного дыхания). Терминальные, оконечные, самые тонкие ответвления бронхиального древа, – бронхиолы – заканчиваются гроздеобразными скоплениями собственно газообменных пузырьков-альвеол. Дальнейшие процессы относятся уже больше к биохимии, чем к динамике газообразных сред, которая нас сейчас интересует в первую очередь.
Весь этот сложный, разветвленный и достаточно длинный маршрут, пролегающий от внешней среды до газообменных тканей, воздух должен проходить быстро и беспрепятственно, попутно подвергаясь нагреванию, очищению и увлажнению; тем же путем обратно выдыхается отработанная, отдавшая кислород и уносящая углекислый газ воздушная смесь, для дыхания уже не пригодная.
Но все-таки, повторим, дыхание не является абсолютно бесшумным, и акустическая картина дыхательного цикла может быть достаточно подробно изучена даже «невооруженным ухом», если плотно прижать его к грудной клетке обследуемого (что и делали врачи в течение, как минимум, трех-четырех тысячелетий), а еще лучше – с помощью специального звукопроводящего приспособления, которое сегодня известно даже маленьким детям и по-взрослому называется стетофонендоскоп. «Читать» звуки дыхания, отличать малейшие (но иной раз очень важные, при этом зависящие от возраста, пола и множества других факторов) акустические нюансы, отличающие здоровое дыхание от аномального или патологически измененного, – целое искусство, весьма развитое и сложное. Зародилось оно в глубокой древности; сегодня искусству, науке, методологии под названием аускультация («выслушивание») долго учатся в мединституте, затем в интернатуре, на регулярных курсах последипломного образования, в собственном кабинете и кабинете более опытного коллеги, во время вызовов на дом и при оказании неотложной помощи, – словом, всю профессиональную жизнь. Для некоторых врачебных специальностей этот метод является одним из главных диагностических инструментов, порой более информативным, чем самый современный томограф, – не говоря уже о простоте процедуры, затратах времени и стоимости исследования.
Существует ряд терминов, описывающих (насколько это вообще можно описать словами) акустические симптомы неблагополучия в дыхательной системе, – стридор, фиброзный треск, крепитация, среднепузырчатый влажный хрип и т.п., – в зависимости от характера звука, его тональной высоты, тембра, длительности, момента появления в дыхательном акте. Широко употребляется собирательное название «хрипы»; в свою очередь, они делятся на сухие и влажные, инспираторные (появляющиеся на вдохе) и экспираторные (на выдохе).
Существует также особая категория обструктивных хрипов, однако, прежде чем перейти к их рассмотрению, необходимо разобраться с понятием обструкции.
2. Обструкция дыхательных путей
В самом широком смысле, обструкция – это сужение просвета, сечения в каком-либо полом канале или трубке. В нашем случае речь идет о сужении воздухоносных просветов дыхательных путей. Такое явление, в каком бы пути оно ни наблюдалось и какими бы причинами ни было вызвано (см. ниже), – во-первых, всегда патологично или, по меньшей мере, аномально; во-вторых, всегда носит сугубо локальный, ограниченный характер: нет ни одного заболевания или состояния, при котором все дыхательные пути вдруг масштабировались бы равномерно и строго пропорционально, словно картинка в компьютерном графическом редакторе.
Соответственно, такое локальное сужение всегда вызывает ту или иную степень турбулентности: в потоке воздуха появляются вихревые компоненты, воронкообразные «воздуховороты» и другие иррегулярности. Это не может не сказаться на акустическом фоне или, говоря кинематографическим языком, на саундтреке дыхания.
Обструктивные хрипы
Обратим внимание на то, что умеющий свистеть человек всегда сокращает с этой целью ротовую щель: невозможно свистнуть с широко открытым или, наоборот, герметически сжатым ртом. Возможны разные способы, – определенным образом сложить губы, оставив между ними небольшой зазор, либо сформировать необходимый просвет при помощи засунутых в рот пальцев, либо регулировать процесс языком, – но в любом случае высокий и резкий свистящий обертон добавляется к тихому шипению входящего/выходящего воздуха только при наличии локального сужения; то же самое можно наблюдать на примере обыкновенного чайника с узким носиком, тонко проколотого резинового мяча, бдительного инспектора ГИБДД со свистком и пр.
И та же самая, по физической сути, турбулентность появляется в том случае, когда имеет место обструкция дыхательных путей на каком либо участке воздухоносного тракта: в равномерном и ритмичном шуме дыхания можно услышать особые, в большинстве случаев сухие призвуки со свистящим компонентом, которые специалист уверенно распознает как обструктивные хрипы.
3. Причины
Причиной появления обструктивных хрипов может стать любой из патологических процессов, синдромов или состояний, обусловливающих сужение воздухоносных просветов.
Наиболее распространенным из них является, по всей вероятности, ХОБЛ, или хроническая обструктивная болезнь легких. В настоящее время это понятие определено недостаточно четко; тем не менее, на международном уровне приняты нозологические концепты и критерии, согласно которым ХОБЛ является самостоятельным заболеванием и включает ряд устаревших диагнозов, ранее обозначавших хронические воспалительные и/или дегенеративно-дистрофические процессы в органах дыхания. К таким процессам относятся, в частности, хронический обструктивный бронхит, «бронхит курильщика», вторичная эмфизема легких, пневмосклероз и др. Длительно тлеющий воспалительный процесс в бронхах (бронхит) неизбежно приводит к изменениям на тканевом уровне: стенки огрубевают и утолщаются за счет клеток рубцовой соединительной ткани (фиброз), в силу чего просветы сужаются (стеноз) и прогрессирует дыхательная недостаточность. Примерно то же происходит и при системных коллагенозах.
Соответственно, нарастает стридорозный, – шумный с присвистом, – компонент в аускультируемом звуке, типичный для обструктивных дыхательных синдромов.
Обструкция дыхательных путей может прогрессировать годами, на поздних стадиях приводя к глубокой дыхательной недостаточности, тяжелейшим осложнениям в ключевых системах организма (сердце, сосуды, печень и др.) и, в конечном счете, к летальному исходу. Однако в ряде ситуаций обструкция возникает остро. Характерные хрипы в подобных случаях становятся важнейшим ее симптомом и диагностическим аргументом, например, в пользу бронхиальной астмы, острого обструктивного (стенозирующего) ларинготрахеита, дифтерийного крупа, облитерирующего бронхиолита той или иной этиологии, инородного тела, ожога, травмы, внутрипросветной или экстрамуральной опухоли, скопления слизи, абсцесса и т.п. – в зависимости от того, с какими клиническими проявлениями в данном случае сочетаются обструктивные хрипы и каковы результаты прочих диагностических исследований (рентген, спирометрия, МРТ, ларинго-, трахео- или бронхоскопия, лабораторные анализы и т.д.).
4. Лечение
Говорить о лечении хрипов было бы некорректно: должна быть идентифицирована и устранена причина, тогда как обструктивный хрип – лишь симптом, признак. Однако в большинстве случаев симптоматическое лечение действительно необходимо: например, даже после успешного извлечения инородного тела или купирования аллергической реакции воспаление и ассоциированное сужение просветов может еще сохраняться более или менее долго.
В качестве такой паллиативной или адъювантной (вспомогательной, дополнительной) терапии могут быть назначены различные бронхолитические, муколитические, антигистаминные, иммуномодулирующие, противовоспалительные средства (в том числе гормональные), а также физиотерапевтические процедуры. Однако самоназначение и самолечение безрецептурными препаратами в данном случае очень опасно, поскольку эффект может оказаться прямо противоположным и привести к жизнеугрожающей острой дыхательной недостаточности.
Кроме того, в ряде случаев методом выбора является плановое, срочное, неотложное или экстренное хирургическое вмешательство по восстановлению проходимости дыхательных путей.
Нарушение проходимости верхних дыхательных путей, вызванной инородным телом
Оказания первой помощи при частичном нарушении проходимости верхних дыхательных путей, вызванном инородным телом
Оказания первой помощи пострадавшему при частичном нарушении проходимости верхних дыхательных путей, вызванном инородным телом
Оказания первой помощи при полном нарушении проходимости верхних дыхательных путей, вызванном инородным телом у взрослого, у тучного пострадавшего, беременной женщины и ребенка старше 1 года
Нанесение ударов основанием своей ладони между лопатками пострадавшего
Если после 5 ударов инородное тело не удалено, то следует:
Проверить наличие куска пищи в ротовой полости и удалить его
Выполнение приема Хеймлиха (абдоминальные толчки)
ВАЖНО! Если удалить инородное тело не удалось, необходимо продолжать попытки его удаления, перемежая 5 ударов по спине с 5 надавливаниями на живот.
Если пострадавший потерял сознание – необходимо начать давления руками на грудину и искусственное дыхания. При этом следует следить за возможным появлением инородного тела во рту для того, чтобы своевременно удалить его.
Оказания первой помощи при полном нарушении проходимости верхних дыхательных путей, вызванном инородным телом у детей до одного года
Алгоритм оказания первой помощи при полном нарушении проходимости верхних дыхательных путей, вызванном инородным телом у детей до одного года.
Если ребенок потерял сознание – необходимо начать давления руками на грудину и искусственное дыхания. При этом следует следить за возможным появлением инородного тела во рту для того, чтобы своевременно удалить его.
Адрес
220024, г. Минск, ул. Лейтенанта
Кижеватова, д.58, пом.4
Справочная служба
+375 (17) 212 76 21
«Горячая» линия
+375 (17) 287 00 01
«Телефон доверия»
+375 (17) 398 19 99
Факс
+375 (17) 201 91 60
Платные услуги
+375 (17) 287 00 10
(многоканальный)
перерыв на обед:
13.00-13.30
Что такое нарушение проходимости верхних дыхательных путей
6.1. Патогенез обструктивной формы дыхательной недостаточности
1) обтурации (закупорки воздухоносных путей инородными телами, рвотными массами, мокротой, слизью, меконием (у новорожденных); воспалительных изменений слизистой оболочки дыхательных путей, гиперсекреции и диссекреции слизи, задержки в дыхательных путях патологического отделяемого (рис.7,8);
Рис.7. Обструкция дыхательных путей
Рис.8. Обструкция дыхательных путей у курильщика
2) компрессии (сдавления) дыхательных путей опухолью, гипертрофированной щитовидной железой, заглоточным абсцессом;
3) утолщения слизистой оболочки трахеи и бронхов вследствие отека слизистой дыхательных путей и клеточной нифильтрации при воспалении, иммуноаллергическом процессе;
4) стеноза при спазме мышц гортани психогенного (истерия) или рефлекторного характера (раздражение газообразными веществами), при формировании послеожогового рубца, при клапанной обструкции бронхов, характерной для хронической обструктивной эмфиземы легких; в результате утраты легкими эластических свойств и нарушения тонуса бронхиальной мускулатуры может развиться дискинезия (экспираторный стеноз) дыхательных путей.
Патогенетическую основу обструктивного синдрома дыхательных путей составляет повышение сопротивления воздушному потоку. Это приводит к тому, что снижается уровень альвеолярной вентиляции. Повышение сопротивления увеличивает нагрузку на дыхательную мускулатуру, и наблюдается быстрое утомление мышц. У больного развивается стенотическое дыхание (удлинение вдоха, т.е. инспираторная одышка).
Достаточно часто в клинической практике наблюдается хроническая бронхиальная обструкция, которая обозначается термином «хроническая обструктивная болезнь легких» (ХОБЛ). Причинами развития ХОБЛ являются: хронический бронхит (это самая частая причина), бронхиальная астма, эмфизема легких, муковисцидоз, бронхоэктатическая болезнь.
Обструкция конечного отдела дыхательных путей наблюдается при бронхо- и бронхиолоспазмах, спадении мелких бронхов, утративших эластичность, сужении просвета бронхиол вследствие отечно-воспалительных изменений, обтурации бронхиол патологическим содержимым (кровью, экссудатом), компрессии бронхиол в условиях повышенного внутригрудного давления (при кашле). При обструкции нижних дыхательных путей для осуществления полноценного выдоха необходимо участие дыхательных мышц, так как сила эластической тяги легких недостаточна для изгнания воздуха из альвеол. Давление и бронхиальное сопротивление на выдохе более выражены, чем на вдохе, при этом возникает удлинение выдоха по сравнению с вдохом (экспираторная одышка).
6.2. Патогенез рестриктивной формы дыхательной недостаточности
а) внелегочные факторы приводят к ограничению дыхательных движений вследствие сдавления легочной ткани (например, при гемо- и пневмотораксе, образовании плеврального выпота);
б) внутрилегочные факторы вызывают изменение эластичности легочной ткани. Основой рестриктивных нарушений является повреждение белков интерстиция под действием эластазы, коллагеназы и других протеаз. Как известно, основными компонентами интерстиция легких являются коллаген (60-70%), эластин (25-30%). Гликозаминогликаны составляют около 1%, а фибронектин – 0,5%. Фибриллярные белки обеспечивают стабильность каркаса легких, его растяжимость, эластичность, создают оптимальные условия для газообмена. При ряде патологических процессов в легких (воспалительного характера, нарушениях кровотока, при тромбозе, эмболии сосудов, застойных явлениях в легких, эмфиземе, опухолевом и кистозном поражении) возможна активация лизосомальных гидролаз, в частности, эластазы, коллагеназы. Последняя приводит к интенсивному распаду фибриллярных белков, что проявляется снижением эластичности легочной паренхимы и повышением эластического сопротивления легочной ткани вдыхаемому воздуху.
Снижение эластичности легочной ткани и развитие рестриктивной формы дыхательной недостаточности возникают при диффузном межальвеолярном разрастании соединительной ткани в случаях пневмосклероза, пневмофиброза, а также при отеке легких различного генеза.
Рестриктивные изменения легочной ткани обуславливают уменьшение глубины вдоха и вызывают тахипноэ, т.е. развивается «короткое» или поверхностное дыхание.
Достаточно часто в клинической практике наблюдается дыхательная недостаточность смешанного обструктивно-рестриктивного характера, когда сочетаются нарушение проходимости воздухоносных путей и ограничение подвижности легких. Последнее наблюдается при эмфиземе легких, крупозной пневмонии, бронхиальной астме, бронхоэктатической болезни, хронической пневмонии т.д.
Основы техники проведения реанимационных мероприятий
Для статьи использован следующий материал: «Техника проведения реанимационных мероприятий» в книге «Уход за больными в хирургической клинике», М.А. Евсеев, «ГЭОТАР-Медиа», 2010.
Успех реанимации во многом зависит от времени, прошедшего с момента остановки кровообращения до начала реанимации.
В основе мероприятий, позволяющих повысить уровень выживаемости пациентов с остановкой кровообращения и дыхания лежит концепция «цепочки выживания». Она состоит из ряда этапов: на месте происшествия, при транспортировке, в операционной больницы, в отделении интенсивной терапии и в реабилитационном центре. Самым слабым звеном этой цепочки является эффективное обеспечение основной поддержки уровня жизни на месте происшествия. Именно от него в значительной мере зависит исход. Следует помнить, что время, в течение которого можно рассчитывать на успешное восстановление сердечной деятельности, ограничено. Реанимация в обычных условиях может быть успешной, если начата немедленно или в первые минуты после наступления остановки кровообращения. Основным принципом реанимации на всех этапах ее проведения является положение, что «реанимация должна продлевать жизнь, а не затягивать смерть». Конечные результаты оживления во многом зависят от качества реанимации. Погрешности в ее проведении могут наслаиваться впоследствии на первичное повреждение, вызвавшее терминальное состояние.
Признаками клинической смерти являются:
1. Остановка кровообращения (отсутствие пульсации на магистральных артериях) ;
2. Отсутствие самостоятельного дыхания (нет экскурсий грудной клетки) ;
3. Отсутствие сознания;
5. Арефлексия (нет корнеального рефлекса и реакции зрачков на свет):
6. Вид трупа (бледность, акроцианоз).
При проведении реанимации выделяется 3 стадии и 9 этапов. Символичная аббревиатура реанимационных мероприятий – первые буквы английского алфавита – подчеркивает принципиальную важность методичного и последовательного выполнения всех этапов.
Стадия I — элементарное поддержание жизни. Состоит из трех этапов:
A (airway open) — восстановление проходимости дыхательных путей;
В (breath for victim) — экстренная искусственная вентиляция легких и оксигенация;
С (circulation his blood) — поддержание кровообращения.
Стадия II — дальнейшее поддержание жизни. Заключается в восстановлении самостоятельного кровообращения, нормализации и стабилизации показателей кровообращения и дыхания. Стадия II включает в себя три этапа:
D (drug) — медикаментозные средства и инфузионная терапия;
Е (ECG) — электрокардиоскопия и кардиография;
F (fibrillation) — дефибрилляция.
Стадия III — длительное поддержание жизни в постреанимационном периоде. Заключается в послереанимационной интенсивной терапии и включает этапы:
G (gauging) — оценка состояния;
Н (human mentation) восстановление сознания;
I — коррекция недостаточности функций органов.
В настоящем пособии мы подробно разберем лишь I стадию реанимационных мероприятий (А, В, С), оставив остальные стадии и этапы для подробного изучения на следующих курсах.
Итак, этап А – восстановление проходимости дыхательных путей. При возникновении неотложных состояний проходимость дыхательных путей часто нарушена из-за западения языка, который прикрывает вход в гортань и воздух не может попасть в легкие. Кроме того, у больного в бессознательном состоянии всегда существует опасность аспирации и закупорки дыхательных путей инородными телами и рвотными массами.
Для восстановления проходимости дыхательных путей необходимо произвести «тройной прием на дыхательных путях»:
1) запрокидывание (гиперэкстензия) головы,
2) выдвижение нижней челюсти вперед,
3) открывание рта. Для этого II— V пальцами обеих рук захватывают восходящую ветвь нижней челюсти больного около ушной раковины и выдвигают ее с силой вперед (вверх), смещая нижнюю челюсть таким образом, чтобы нижние зубы выступали впереди верхних зубов. При этой манипуляции происходит растяжение передних мышц шеи, за счет чего корень языка приподнимается над задней стенкой глотки.
При обструкции дыхательных путей инородным телом пострадавшему следует придать положение лежа на боку и в межлопаточной области произвести 3—5 резких ударов нижней частью ладони. Пальцем очищают ротоглотку, пытаясь удалить инородное тело, затем делают попытку искусственного дыхания. Если нет эффекта, производят попытку восстановления дыхательных путей приемом Греймлиха – форсированным надавливанием на живот. При этом ладонь одной руки прикладывают к животу по средней линии между пупком и мечевидным отростком. Вторую руку кладут поверх первой и надавливают на живот быстрыми движениями вверх по средней линии. После обеспечения проходимости дыхательных путей приступают к следующему этапу реанимации.
Этап В – искусственное дыхание. Искусственное дыхание — это вдувание воздуха или обогащенной кислородом смеси в легкие пациента, выполняемое без или с применением специальных устройств, то есть временное замещение функции внешнего дыхания. Выдыхаемый человеком воздух содержит от 16 до 18% кислорода, что позволяет его использовать для искусственного дыхания при проведении реанимации. Следует отметить, что у больных с остановкой дыхания и сердечной деятельности происходит спадение легочной ткани, чему в значительной степени способствует проведение непрямого массажа сердца. Поэтому необходимо проводить при массаже сердца адекватную вентиляцию легких. Каждое вдувание должно занимать 1—2 секунды, поскольку при более длительном форсированном вдувании воздух может попасть в желудок. Вдувание надо производить резко и до тех пор, пока грудная клетка пациента не начнет заметно подниматься. Выдох у пострадавшего при этом происходит пассивно, благодаря создавшемуся повышенному давлению в легких, их эластичности и массе грудной клетки. Пассивный выдох должен быть полным. Частота дыхательных движений должна составлять 12—16 в минуту. Адекватность искусственного дыхания оценивается по периодическому расширению грудной клетки и пассивному выдыханию воздуха.
Вспомогательную вентиляцию используют на фоне сохраненного самостоятельного, но неадекватного дыхания у больного. Синхронно вдоху больного через 1—3 дыхательных движения производится дополнительное вдувание воздуха. Вдох должен быть плавным и по времени соответствовать вдоху больного. Надо отметить, что восстановление самостоятельного дыхания быстро восстанавливает все остальные функции. Это связано с тем, что дыхательный центр является водителем ритма для мозга.
Этап С – поддержание кровообращения. После остановки кровообращения в течение 20 – 30 минут в сердце сохранены функции автоматизма и проводимости, что позволяет восстановить его насосную функцию. Независимо от механизма остановки сердечной деятельности, немедленно должна быть начата сердечно-легочная реанимация для предупреждения развития необратимого поражения тканей организма (мозга, печени, сердца и др. ) и наступления биологической смерти. Основной целью массажа сердца является создание искусственного кровотока. Следует понимать, что сердечный выброс и кровоток, создаваемый наружным массажем сердца, составляет не более 30% от нормы и только 5% нормального мозгового кровотока. Но, как правило, этого бывает достаточно для поддержания жизнеспособности центральной нервной системы во время сердечно-легочной и церебральной реанимации при условии достижения достаточной оксигенации организма на протяжении нескольких десятков минут. На догоспитальном этапе применяют только непрямой, или закрытый, массаж сердца (т. е. без вскрытия грудной клетки). Резкое надавливание на грудину ведет к сжиманию сердца между позвоночником и грудиной, уменьшению его объема и выбросу крови в аорту и легочную артерию, т. е. является искусственной систолой. В момент прекращения давления грудная клетка расправляется, сердце принимает объем, соответствующий диастоле, и кровь из полых и легочных вен поступает в предсердия и желудочки сердца. Ритмичное чередование сжатий и расслаблений в какой-то мере заменяет работу сердца, т. е. выполняется один из видов искусственного кровообращения. Техника проведения непрямого массажа сердца состоит в следующем. Больного укладывают на твердую ровную горизонтальную поверхность на спину (рис. 50). Проведение непрямого массажа сердца на панцирной кровати не имеет смысла – больной должен быть уложен на пол. Проводящий массаж
располагается сбоку от больного и кладет свои ладони (одну на другую) на нижнюю треть грудины выше основания мечевидного отростка на 2 – 3 см.
Следует обращать внимание на то, что на грудине располагается не вся ладонь, а только ее проксимальная часть в непосредственной близости к запястью (рис. 51). Собственно непрямой массаж сердца заключается в ритмичном (80 в минуту) надавливании на грудину пациента. При этом грудина должна опускаться не менее чем на 5 – 6 см.
Собственно последовательность действий при сердечно-легочной реанимации следующая. Вариант I – реанимация проводится одним человеком:
Вариант II – реанимацию проводят два человека:
Реанимирующим следует находится с противоположных сторон пострадавшего, чтобы легче меняться ролями, не прерывая реанимации.
Признаками эффективности проводимого массажа являются сужение ранее расширенных зрачков, исчезновение бледности и уменьшение цианоза, пульсация крупных артерий (прежде всего сонной) соответственно частоте массажа, появление самостоятельных дыхательных движений. Непрямой массаж сердца не прекращают на срок более 5 с, проводить его следует до момента восстановления самостоятельных сердечных сокращений, обеспечивающих достаточное кровообращение. Показателем этого будут определяемый на лучевых артериях пульс и повышение систолического АД до 80-90 мм. рт. ст. Отсутствие самостоятельной деятельности сердца при несомненных признаках эффективности проводимого массажа есть показание к продолжению реанимации. Проведение массажа сердца требует достаточной выносливости; желательна смена массирующего каждые 5-7 мин, проводимая быстро, без нарушения ритмичности массажа сердца.
Статья добавлена 2 апреля 2016 г.