Что такое миндалины фото
Тонзиллит может быть острым или иметь хроническое течение с регулярным обострением.
Как часто встречается тонзиллит
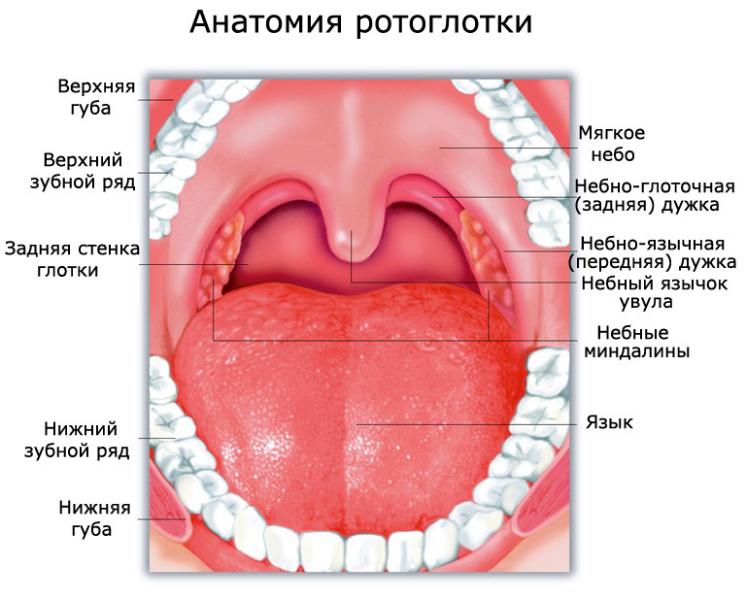
Анатомия горла
Самые большие скопления лимфоидной ткани называются миндалинами (еще их называют гландами) и их несколько: две небные, две трубные, одна глоточная (она же аденоид) и одна язычная.
Воспаление именно небных миндалин (в быту их называют гландами) называется острым тонзиллитом или ангиной.
Причины тонзиллита
Следует выделить самых распространенных возбудителей:
бета-гемолитический стрептококк группы А и других групп, пневмококк, золотистый стафилококк, нейсерии, энтеробактерии
Особо стоит выделить стрептококковый тонзиллит, при котором происходит инфицирование именно бета-гемолитическим стрептококком группы А, встречающимся практически в 30% случаев, виновным в дальнейшем развитии острого тонзиллита и в обострении хронического тонзиллита. 3
аденовирусы, энтеровирус, вирус Эпштейн-Барр, вирусы гриппа, вирус герпеса
Все эти факторы приводят к воспалению миндалин и окружающих структур.
В зависимости от возбудителя выделяют:
Формы тонзиллита
Существует большая классификация форм острого тонзиллита:
Катаральная
Фолликулярная
Лакунарная
Фибринозная
Герпетическая
Флегмонозная
Язвено-некротическая
В процесс, как правило, вовлекается одна миндалина, на которой образуется серовато-желтоватый налет с развитием язв под ним.
Смешанные формы
В таком варианте заболевания происходит инфицирование несколькими возбудителями сразу, в результате присоединения вторичной инфекции или при сильном снижении иммунитета.
Хроническая форма тонзиллита
Актуальна так же, как и острая.
Понимание значимости и распространенности возбудителей бактериальной формы тонзиллита, особенно бета-гемолитического стрептококка группы А, имеет огромную роль в предотвращении развития хронического тонзиллита. Аллергический синдром обусловлен аллергизирующим воздействием липополисахаридов стрептококка, которые, всасываясь на протяжении болезни, вызывают аллергическую настроенность и создают предпосылки для развития местных и общих осложнений.
Симптомы острого тонзиллита
Характерно острое и резкое начало заболевания.
Симптомы хронического тонзиллита
Какие анализы нужно сдать при тонзиллите
С целью определения возбудителя, для определения дальнейшего лечения врач может назначить пациенту ряд лабораторных исследований, например:
Как лечить острый тонзиллит
Лечение острого тонзиллита или ангины зависит от возбудителя и степени тяжести заболевания.
Если речь идет о заражении бактерией, то необходимо назначение антибактериальных препаратов разных групп.
Эффективный антибиотик может назначить только врач!
Против вирусного тонзиллита антибиотик не эффективен.
Симптоматическое лечение:
Включает в себя прием жаропонижающих, обезболивающих, а также применение местных противовоспалительных и антимикробных препаратов в форме растворов, пастилок, таблеток.
Щадящая диета. А именно исключение острого, жареного, кислого поможет снизить раздражение на воспаленные ткани горла.
При неэффективности лечения или проявлении осложнений показана госпитализация. В больнице пациент будет находиться под пристальным вниманием врачей, выполняется контроль анализов крови, возможно введение гормональных и противовоспалительных препаратов. Возможно использование системных антибиотиков в виде таблеток или внутривенно или внутримышечным введением.
При необходимости выполняется оперативное вмешательство.
Независимо от тяжести болезни, возбудителя и формы, лечение должно быть комплексным, то есть иметь антимикробный, противовоспалительный и обезболивающий эффект. Бесконтрольное лечение народными средствами могут только навредить.
Тантум ® Верде для лечения тонзиллита
При выборе средства для местного лечения стоит обратить внимание на комплексный характер воздействия. Он должен обладать антимикробным действием против широкого спектра микроорганизмов (бактерий, вирусов, грибов и их биопленок), оказывать противовоспалительный и местный обезболивающий эффекты.
В ЛОР практике препарат Тантум ® Верде широко используется при лечении острого и хронического тонзиллита. В состав лекарства входит действующие вещество Бензидамин.
Разнообразие форм препарата позволяет выбрать наиболее удобный для себя вариант применения.
Острый тонзиллит у беременных
Период беременности всегда сопровождается физиологическим снижением иммунитета из-за сложных гормональных перестроений, поэтому в период простудных заболеваний повышается восприимчивость организма к бактериям и вирусам или возможна активация любых хронических очагов инфекции, в том числе хронического тонзиллита.
Ангина или острый тонзиллит крайне нежелательные заболевания в период беременности, так как лечение этой группы пациенток может быть затруднено из-за ограничения приема большинства лекарственных средств, особенно антибиотиков. Поэтому большое значение играет профилактика простудных заболеваний в период Гриппа и ОРВИ: избегать места массового скопления людей, избегать контакты с заболевшими ангиной, тщательное мытье рук, проветривание помещений, прогулки на свежем воздухе.
Беременным, страдающим хроническим тонзиллитом вне обострения показано местное лечение виде полосканий горла растворами трав в домашних условиях. 12
Применение ЛЮБЫХ лекарственных средств, в том числе биологически активных добавок, допустимо только после консультации своего акушера- гинеколога!
Осложнения тонзиллита
При правильном лечении выздоровление наступает через 7-10 дней. При неэффективности лекарств могут развиться угрожающие жизни осложнения:
При распространении процесса в более глубокие ткани, может развиться флегмона. Все виды осложнений наблюдают и лечат исключительно в стационаре, с применением в дальнейшем хирургических методов лечения.
Профилактика тонзиллита
Существуют меры индивидуальной профилактики, направленные в первую очередь на укрепление иммунитета.
Здоровый образ жизни и отсутствие вредных привычек, таких как курение, прием алкоголя, играют ключевую роль. Не стоит забывать про закаливание организма, занятие физкультурой, регулярное пребывание на свежем воздухе, потребление достаточного количество витаминов с пищей.
В современном мире особое внимание уделяется применению различных биологически активных добавок (БАДов), для укрепления здоровья, в том числе для профилактики простудных заболеваний и укрепления иммунитета.
Состав таких добавок очень разнообразен и богат, включает в себя различные витамины, минералы, питательные элементы, вещества растительного происхождения.
Они бывают в виде таблеток, пастилок, драже, капель и др. Но рассчитывать на «волшебство» не стоит, от всех болезней такие добавки не вылечат, а вот направить организм работать в нужном русле и улучшить эффект основного лечения действительно помогут. Немаловажно важно выбрать правильную биологическую добавку, ориентируясь на потребность организма и его проблему. Например, помочь укрепить иммунитет могут помочь пастилки.
Тантум ® Прополис 13
Узнать больше
Не являясь лекарственным средством, пастилки Тантум ® Прополис способны поддержать иммунитет пациента в период сезонных ОРВИ и гриппа, снизить боль, раздражение и зуд в горле, а также восполнить недостаток витаминов в организме больного.
В профилактике осложнений очень важно вовремя обращаться к врачу, соблюдать назначенную схему лечения и рекомендации, исключить самолечение.
Ответы на популярные вопросы про тонзиллит
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как это связанно с развитием устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
Употребление мороженого при ангине не рекомендовано. Существует множество частных мнений, что холодное мороженное снизит боль в горле, но это не совсем так. Холод действительно обладает местноанестезирующим эффектом путем воздействия на нервные окончания, но лишь кратковременно, никакой пользы и положительного воздействия это не несет. Вне обострения можно употреблять мороженое в растаявшем виде.
В основном тонзиллит всегда протекает с двухсторонним поражением миндалин, но есть и исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
Павлычева Диана Кирилловна
Место работы: Инфекционная клиническая больница 1 (ИКБ 1)
г. Москвы
Ангина (острый тонзиллит)
Терминология
Слово «гланды» широко распространено; особенно часто оно употребляется родителями детей с ЛОР-патологией (при этом подразумевается пара конкретных гланд), хотя в медицине, строго говоря, имеет нарицательный смысл и обозначает железы вообще, железы как таковые.
Две нёбные железы, или миндалины, или тонзиллы (tonsilla palatina), – являются важными элементами т.н. глоточного лимфоидного кольца (син. «лимфоэпителиальное кольцо Пирогова-Вальдейера»), выполняющего локально-иммунную и барьерную функции у входа в пищеварительный и дыхательный тракты. Небные миндалины испещрены и пронизаны сложно устроенными канальцами (лакунами, криптами) с открывающимися в них мешочками-фолликулами; такое строение способствует не только эффективному функционированию этого парного органа при достаточно компактных размерах, но и скоплениям экссудата, что на фоне неблагоприятных условий облегчает внедрение различных микроорганизмов и начало инфекционно-воспалительного процесса.
Быстро и бурно развивающееся воспаление пары небных миндалин носит название острый тонзиллит. В просторечье его гораздо чаще называют ангиной, – от лат. «сдавливать», «сжимать» (горло); данный термин также вполне официален и употребляется в международной медицинской документации, хотя со временем устаревает и будет, видимо, окончательно замещен диагнозом «тонзиллит», более точным и лучше отвечающим канонам медицинского словообразования.
Следует подчеркнуть, что тонзиллиты, как и другие воспалительные процессы, могут протекать с различной динамикой – в острой, подострой или хронической форме. Семантика слова «ангина» подразумевает именно острое течение; хронической ангины не бывает, тогда как хронический тонзиллит встречается сплошь и рядом, особенно в педиатрии.
Спорным остается вопрос о том, корректно ли называть ангиной обострение хронического тонзиллита: клиника сходная, но терапевтическая стратегия отличается от подхода к лечению первичного острого процесса.
Остается добавить, что такая жалоба, как боль в горле, и такой диагноз, как острый тонзиллит (ангина в той или иной клинической форме), являются одними из наиболее распространенных в практике ЛОР-врача.
Причины
Как следует из вышесказанного, ангина во всех случаях является инфекционно-воспалительным процессом. В роли патогена высевается, как правило, бета-гемолитический стрептококк, реже другие кокковые или палочковидные бактериальные культуры (стафилококк, пневмококк, условно-патогенная клебсиелла и т.д. ). Нередко инфекция оказывается полимикробной. Выделяют также специфические формы острого тонзиллита, – в качестве примера обычно приводится ангина Симановского-Плаута-Венсана (некротический язвенно-пленчатый фузоспирохетоз), вызываемая сочетанием анаэробной веретенообразной фузобактерии со спирохетой Венсана, колонизирующей полость рта.
Однако острый тонзиллит может быть не только бактериальным. Встречаются ангины грибковой, вирусной (герпетической, аденовирусной и пр.), а также комбинированной этиологии, – когда в роли симбиотических копатогенов выступают, например, кокки и грибки рода Candida.
Любой современный образованный человек, даже не будучи специалистом, с легкостью перечислит основные факторы риска: ослабление местного и общего иммунитета, наличие очагов хронической инфекции (особенно в непосредственной близости к миндалинам, т.е. в носоглотке, полости рта, органах слуха и зрения, верхних дыхательных путях, пищеводе и т.д.), курение, затруднения носового дыхания и, вообще, нарушения естественной вентиляции носоглотки, гиповитаминоз, несбалансированный рацион.
В отличие от первичной (простой, банальной) ангины, ангина вторичная (симптоматическая) развивается на фоне и вследствие скарлатины, мононуклеоза, агранулоцитоза и других заболеваний.
Учитывая многообразие потенциальных патогенов, возможны самые разные пути распространения инфекции, поэтому больной, если он лечится дома, должен быть максимально изолирован от контактов со здоровыми членами семьи (включая отдельную посуду, полотенце и т.д.).
Симптоматика
Ведущий симптом – боль в горле, особенно при глотании и приеме пищи. Интенсивность болевого синдрома может варьировать от вполне терпимой до выраженной. В разных случаях различается также выраженность симптомов общей интоксикации (повышение температуры тела от 37°C до 40°C и более, слабость, общее недомогание, головная боль, утрата аппетита, нарушения сна, увеличение и болезненность регионарных лимфоузлов) и локального воспаления в миндалинах (отечность, гиперемия).
Выше перечислены наиболее типичные, общие проявления острого тонзиллита. Прочие симптомы могут отличаться настолько существенно, что это служит основанием для выделения нескольких сравнительно самостоятельных клинических форм.
Катаральная ангина является наиболее распространенной и, к счастью, наименее тяжелой формой. Проявляется жжением, «першением» в горле, пересыханием слизистых ротоглотки, обложенностью языка, умеренной болью при глотании. Как правило, в синдроме инфекционной интоксикации, протекающего на фоне субфебрилитета, выражена астеническая составляющая. На миндалинах может появляться слизисто-гнойный налет. При достаточном иммунном отклике симптоматика редуцируется за несколько дней.
Фолликулярная ангина, также весьма распространенная, обычно манифестирует высокой температурой, резкой иррадиирующей болью в горле, выраженной клиникой интоксикации, лихорадочным состоянием (вплоть до симптомов угнетения центральной нервной системы), нарушениями со стороны ЖКТ, рвотой. Множественное нагноение мелких фолликулов придает миндалинам характерный вид «звездного неба»; спонтанное вскрытие приводит к скоплениям гноя. Активная фаза заболевания продолжается примерно неделю.
Лакунарная ангина представляет собой, по сути, более тяжелый вариант фолликулярной. Нередко добавляются боли в мышцах и суставах, кардиалгии. Миндалины, как правило, покрыты гнойным налетом в виде пленок.
Фибринозная ангина, в свою очередь, может рассматриваться как следующая фаза развития лакунарной ангины: образуется сплошной изжелта-белый налет, покрывающий не только миндалины, но и смежные участки.
Флегмонозная ангина характеризуется распространенным, диффузным гнойно-воспалительным процессом в паренхиме миндалины (чаще одной из двух). Нередко спазмируются мышцы височно-нижнечелюстного сустава. Течение тяжелое.
Гангренозная ангина (язвенно-некротический тонзиллит Венсана, см. выше) характеризуется массовым отмиранием клеток пораженной миндалины, гнилостным запахом изо рта, глубоким изъязвлением с образованием дефектов вследствие гнойного расплавления ткани. Температура тела в большинстве случаев остается умеренно повышенной или нормальной.
Герпетическая (вирусная) ангина встречается чаще у детей, отличается особенно острым началом и высокой контагиозностью, полиморфной выраженной симптоматикой (в т.ч. со стороны ЖКТ), которая, однако, быстро редуцируется. Миндалины покрыты мелкими красными воспаленными пузырьками.
Как это зачастую бывает в медицинской практике, распространенность и известность заболевания вовсе не гарантирует от тяжелых осложнений. Динамика острого тонзиллита может вылиться в интра- или паратонзиллярный абсцесс, спровоцировать запуск ревматического процесса, гломерулонефрита; быстрое распространение инфекции в некоторых случаях результирует менингитом или вторичными воспалениями иной локализации, а также жизнеугрожающим инфекционно-токсическим шоком или сепсисом.
Диагностика
Поскольку миндалины находятся в зоне прямой видимости, специалисту в большинстве случаев достаточно фарингоскопии (визуальный анализ состояния глоточной зоны), анамнеза и жалоб пациента, чтобы достоверно установить диагноз. В этих случаях, особенно если речь идет о вульгарной катаральной ангине, необходимости в дополнительных исследованиях нет. В более серьезных ситуациях обязательно назначается бактериальный посев, серологический анализ или ПЦР, – лабораторные исследования, позволяющие идентифицировать патоген(ы). Инструментальные исследования применяют по мере необходимости, как правило, при наличии или угрозе тяжелых осложнений.
Лечение
Этиопатогенетической терапией является подавление активности инфекционного агента. Однако необходимость применения антибиотиков при банальных первичных ангинах является, по ряду причин (лекарственная устойчивость распространенных патогенов, побочные эффекты и т.д.), весьма и весьма дискутабельным вопросом. В большинстве случаев целесообразна и вполне достаточна консервативная терапевтическая схема, включающая щадящий постельный режим, обильное питье и витаминизированную диету, полоскания (существует масса эффективных вариантов, включая фитотерапевтические), физиотерапевтические процедуры по показаниям. Симптоматически могут назначаться НПВС (нестероидные противовоспалительные средства).
Отдельной проблемой выступает целесообразность, в тех или иных ситуациях, хирургического удаления миндалин. На сайте Лахта Клиники данному вопросу посвящен специальный материал «Тонзиллэктомия».
Рак ротоглотки
Злокачественная опухоль образуется из неороговевающих клеток эпителия на участке от мягкого неба до подъязычной кости.
Анатомическое строение
Ротоглотка – это продолжение носоглотки, средний отдел гортани. Она начинается от твердого неба и заканчивается у входа в гортань. Орган соединяется с полостью рта зевом, а отделяется небными дужками, мягким небом и спинкой языка. В этом отделе перекрещиваются пищеварительные и дыхательные пути. В состав ротоглотки входит:
Классификация
Опухоль в ротоглотке делится на три вида:
| Доброкачественные новообразования | Неопасные, но причиняют дискомфорт. Устраняются хирургически | Остеохондрома |
| Лейомиома | ||
| Эозинофильная гранулема | ||
| Остроконечная кондилома | ||
| Фиброма | ||
| Одонтогенные опухоли | ||
| Верруциформная ксантома | ||
| Гранулярно-клеточная опухоль | ||
| Пиогенная гранулема | ||
| Рабдомиома | ||
| Нейрофиброма | ||
| Шваннома | ||
| Кератоакантома | ||
| Папиллома | ||
| Липома | ||
| Предраковые состояния | Есть риск малигнизации, но иногда дисплазия самостоятельно регрессирует | Лейкоплакия. На слизистой возникают белесые или серые точки. Они выпячивают над поверхностью или остаются плоскими |
| Эритроплакия. Образуются красные пятна, которые кровоточат при легком прикосновении | ||
| Раковая опухоль, образующаяся из клеток неороговевающего эпителия | Врач индивидуально подбирает схему лечения | Карцинома, прорастающая только из поверхностного слоя эпителия. Диагностируется в 90% случаев, причем 60% связано с выявлением ВПЧ 16 или 18 штамма |
| Полиморфная низкосортная аденокарцинома | ||
| Аденоидная кистозная карцинома | ||
| Мукоэпидермальная карцинома | ||
| Лимфома |
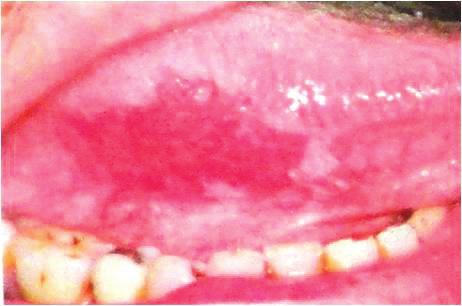
Рисунок 1. Лейкоплакия
Рисунок 2.1. Эритроплакия
Рисунок 2.2. Эритроплакия
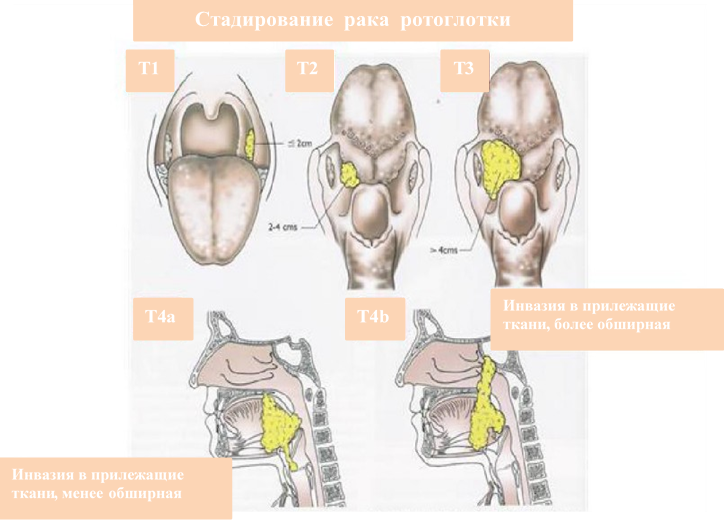
Классификация TNM
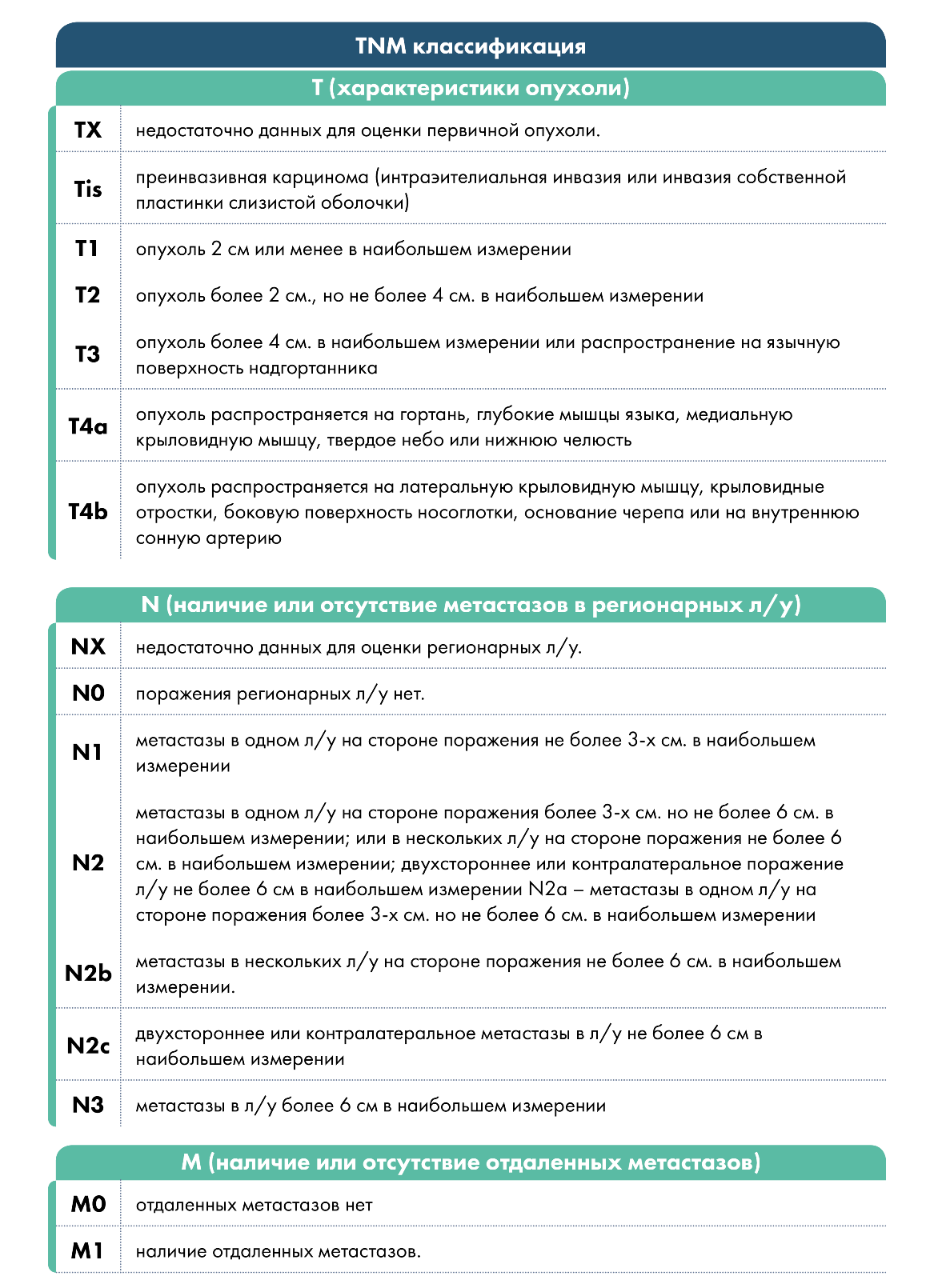
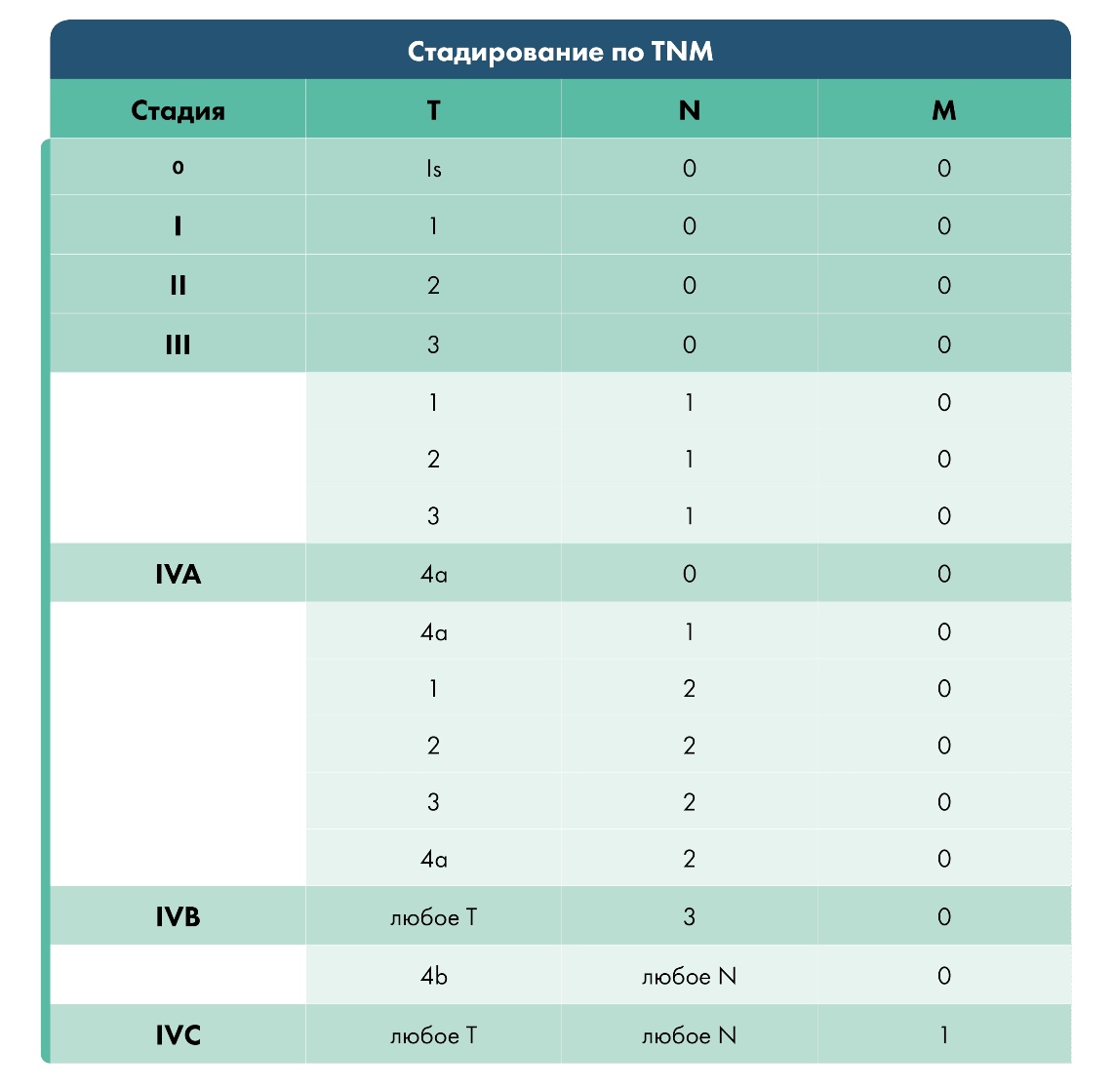
Причины возникновения
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего – распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки – курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
Симптомы
К сожалению, специфических признаков развития злокачественного новообразования в ротоглотке нет. Пациента должны насторожить следующие симптомы:
Коварство заболевания в латентном течении на первой стадии. Болезнь никак себя не проявляет, поэтому человек не обращается за медицинской помощью. Уже на 2-3 стадиях пальпируемый узелок на шее начинает болеть, ощущаться сильнее. Увеличиваются шейные лимфатические узлы. На 4 стадии рака ротоглотки нарушается дыхательный и глотательный процесс, опухоль распространяется на окружающие ткани. Болезнь обостряется кровохарканьем, стремительной потерей веса, истощением и анорексией. Иногда изо рта идет кровь. Если опухоль сдавила жевательные мышцы или нервные сплетения, движения мышц ограничивается.
Метастазы развиваются быстрее, чем сама опухоль.
Диагностика
После осмотра онколога и стоматолога назначается ряд обследований:
Лечение
В зависимости от стадии заболевания и состояния больного врач назначает химиотерапию, лучевую терапию, операцию, таргетную терапию, иммунотерапию в комбинации друг с другом или отдельно.
После окончания курса лечения пациенты наблюдаются у онколога и стоматолога. Посещение врачей обязательно каждые 3-6 месяцев в течение первых двух лет. Следующие пять лет осмотр проводится раз в полгода-года. Последующие пять лет пациент посещает врача раз в год или чаще при недомогании. Во время посещения доктор анализирует состояние больного, учитывая результаты фиброскопии, ежегодной рентгенографии органов грудной клетки, УЗИ лимфатических узлов, органов малого таза и органов брюшной полости.
Профилактика
Предотвратить онкологию можно, выполняя ряд рекомендаций специалистов. Прежде всего, важно правильно ухаживать за полостью рта и своевременно посещать стоматолога. Врач дважды в год поддерживает чистоту зубов и следит за состоянием десен и мягких тканей.
Поскольку ВПЧ – весомый фактор в развитии рака ротоглотки, важно снизить риск заражения. Для этого необходимо исключить беспорядочные половые связи и ставить вакцину.
Специалисты рекомендуют отказаться от вредных привычек и полностью бросить курить. Сразу после еды необходимо ополаскивать полость рта, а зубы чистить дважды в день. Рациональное питание – залог здоровья, поэтому ежедневно следует потреблять больше овощей и фруктов, кушать цельнозерновой хлеб, а от переработанного мяса, бобовых и курятины лучше отказаться.