Что такое микроскопический колит
Микроскопический колит и синдром раздраженной кишки с диареей: трудности дифференциального диагноза
Микроскопический колит (МК) представляет собой особую форму хронических воспалительных заболеваний кишечника, для которой характерны особые изменения в толстой кишке.
Относительно гистологических изменений выделяют лимфоцитарный колит (наличие значительной инфильтрации слизистой толстой кишки интраэпителиальными лимфоцитами при сохраненной архитектонике слизистой) и коллагеновый колит (утолщение базальной мембраны за счет депозитов коллагена в ней). Доминирующим, а часто и единственным клиническим проявлением у таких больных является диарея без патологических примесей.
Первое описание микроскопического колита было сделано Lindstrom и Freeman в 1976 году, что позволило разграничить данную патологию с инфекционными и заболеваниями кишечника. С тех пор данных о МК получено мало, заболевание продолжает оставаться малоизученным, а причины его возникновения и прогрессирования до конца не выяснены. Возможно, это связано с невысокой распространенностью МК (103, 00 на 100 000 человек, M. Storr et al. Microscopic Colitis: Epidemiology, Pathophysiology, Diagnosis and Current Management—An Update 2013. ISRN Gastroenterol. 2013).
На сегодня разработаны методы терапии, которые позволяют если не излечивать таких больных, то улучшать качество их жизни. В клинической практике одним из самых частых заболеваний, при котором наблюдается диарея без патологических примесей, является синдром раздраженной кишки (СРК). Таким образов, практикующие врачи нередко сталкиваются с необходимостью дифференциального диагноза в случае выявления подобной диареи. Для уточнения и описания различий между МК и СРК во Франции проведено масштабное мультицентровое исследование.
Цели и методы
Целью данного проспективного исследования являлось описание характеристик когорты пациентов с МК и сравнение их с пациентами с СРК с диареей. Проводилось данное исследование в 26 медицинских центрах во Франции. Критериями включение были: диарея без патологических примесей как минимум 3 раза в день, продолжительность заболевания более 3 недель и отсутствие органической патологии при колоноскопии. При этом каждому пациенту выполнялись биопсии из области слепой кишки и всех отделов толстой кишки при колоноскопии, а также проводилась эзофагогастродуоденоскопия с взятием биопсийного материала из желудка и двенадцатиперстной кишки.
Диагноз «лимфоцитарный колит» устанавливался на основании обнаружения более 20% интраэпителиальных лимфоцитов слизистой толстой кишки и «коллагеновый колит» на основании утолщения базальной мембраны более чем 10 микрон за счет депозитов коллагена. Полученные данные были статистически обработаны и сравнены друг с другом.
Результаты
Из включенных в исследование 433 человек, у 129 обнаруживался МК (лимфоцитарный колит у 87 и коллагеновый колит у 42 больных), у 278 исследуемых диагностирован СРК с диареей, вследствие чего они отнесены в контрольную группу. У 26 участников выявлена органическая патология. Диагностическая ценность биопсии была выше в поперечной кишке, при лимфоцитарном колите 96% и коллагеновом колите 98.5%, и ниже в прямой кишке, 83% и 78% соответственно. Прием лекарств отмечен у 53% пациентов с МК, связь с аутоиммунными заболеваниями выявлялась в 34% случаев.
При статистическом анализе существенная разница между группами больных с МК и СРК наблюдалась в таких характеристиках, как: средний возраст (61 г для МК vs. 47 лет для СРК, p
Микроскопический колит
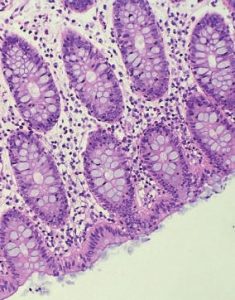
С 1984 года начались исследования в центрах Европы, которые показали увеличение случаев микроскопического колита. Распространенность его стала сопоставима с неспцифическим язвенным колитом и болезнью Крона. При наличии у пациентов хронической диареи наряду с классическими диагностическими признаками необходимо исключать микроскопический колит.
Считается, что это заболевание пожилых людей, чаще женщин, отягощенных различными аутоиммунными заболеваниями такими, как сахарный диабет, тиреоидит (заболевание щитовидной железы) и др.
Симптомы микроскопического колита
Основным клиническим проявлением заболевания является хронический понос без примесей крови, который может носить водянистый характер, приводить к ложным позывам на стул и недержанию кала. Количество дефекаций может быть от 3 и более раз, и в тяжелых случаях до 15 раз в сутки и чаще. Обращается внимание не на частоту стула, а его консистенцию (водянистый стул).
Другими симптомами могут быть боль в животе, дискомфорт, спазм, потеря в массе тела за счет поносов и ограничения приема пищи, что требует исключения целиакии. Клинические признаки наиболее выражены в период обострения заболевания и уменьшаются после лечения.
Микроскопический колит — это морфологический диагноз, гистологические изменения чаще встречаются в правой половине толстой кишки, но не исключаются и другие ее отделы, в связи с чем, при колоноскопии рекомендуется брать биопсию на всем протяжении всей толстой кишки. Различают две гистологические формы микроскопического колита: лимфоцитарный и коллагеновый колит.
Факторы риска микроскопического колита
Микроскопический колит. Лечение
Лечение ставит основной своей целью достижение клинической ремиссии и улучшение качества жизни пациента.
До назначения лекарственной терапии следует отказаться от лекарств, которые, возможно, могут стать причиной микроскопического колита. Уже этот отказ может привести к исчезновению клинических признаков диареи.
Медикаментозное лечение микроскопического колита является трудной клинической задачей. На основании имеющихся в настоящее время доказательств, Европейской группой по изучению микроскопического колита предложен алгоритм ведения пациента с данной болезнью.
При легком течении болезни назначаются антидиарейные средства, такие как лоперамид, который может применяться в виде монотерапии или в сочетании с другими видами лечения.
При активной форме заболевания лечение начинается с применения местного кортикостероида – Буденофалька, который не обладает системным действием и превосходит по своему действию гормоны типа преднизолона. Продолжительность курса 6-8 недель, по 3 мг принимать 2-3 раза в день за 30 минут до еды. Эффект наблюдается через 2-4 недели и далее постепенно препарат отменяется. Пациентам, которые ответили на лечение, возможно назначать короткие курсы или пролонгированное лечение низкими дозами препарата.
При средней тяжести обострения заболевания, если нет эффекта от приема буденофалька, применяются препараты висмута, лоперамид, холестероламин в виде комбинированного лечения или монотерапии.
В процессе разработки и изучения находятся применение биологических препаратов (инфликсимаба), азатиопринна, метотрексата и др.
Таким образом, научные исследования показывают, что микроскопический колит становится распространенным заболеванием. У всех больных при наличии хронической диареи при проведении колоноскопии должна быть взята биопсия для гистологического исследования для подтверждения или исключения микроскопического колита, особенно у пожилых людей. У каждого конкретного больного необходимо провести анализ возможных провоцирующих факторов – лекарственные препараты, инфекции, режим питания, состояние гормонального фона.
Микроскопический колит: «невидимая болезнь кишечника»
Начнем с краткой истории болезни. Женщина 40 лет, обратилась к гастроэнтерологу клиники «Эксперт» с жалобами на боли в животе, водянистую диарею, неотложность позывов на дефекацию. Данные симптомы беспокоили ее в течение последних 2 лет, за которые пациентка сменила 3-х гастроэнтерологов. Диагноз не установлен, хотя предполагалась и целиакия, и болезнь Крона, и различные изменения кишечной микробиоты. Эти болезни не подтвердились, а колоноскопия (без биопсии!), выполненная трижды в течение 2 лет, не выявила опухолевых и воспалительных изменений в толстой и подвздошной кишке. Отмечался небольшой эффект от приема препаратов висмута и лоперамида.
Врач заподозрил было наличие у пациентки синдрома раздраженного кишечника (СРК), поскольку для этой болезни очень характерны боли в животе и диарея в отсутствии органической патологии кишечника. Однако при тщательном анализе жалоб выяснилось, что боли в животе и нарушения стула преимущественно ночные, вызывающие пробуждение. Такие симптомы обычно заставляются сомневаться в диагнозе СРК и направить диагностический поиск в другую стороны. В частности, на исключение микроскопического колита.
Микроскопический колит (МК) ― хроническое воспалительное заболевание кишечника, которое характеризуется типичной симптоматикой и наличием иммунного воспаления в биоптатах толстой кишки. Это заболевание что называется «не на слуху», однако оно не такое уж редкое: распространенность его достигает 119 случаев на 100 тыс.населения, а заболеваемость (количество новых случаев болезни) в среднем составляет 11,4 на 100 тыс. населения в год. Несмотря на то, что для МК в основном характерен возраст старше 60 лет, примерно в 25% случаев болезнь диагностируется у лиц до 45 лет. МК в детском возрасте встречается, но скорее в виде исключения. Чаще болеют женщины: 52-86% случаев МК у лиц женского пола, женский пол в целом повышает риск развития заболевания в 2,5 и более раз.
В настоящее время термином МК принято обозначать два отдельных заболевания: коллагенозный колит (КК) и лимфоцитарный колит (ЛК). Среди двух разновидностей микроскопического колита КК встречается значительно чаще ― в 2/3 случаев.
Факторы риска развития микроскопического колита
Как уже говорилось выше одним из факторов риска возникновения МК является женский пол. Риск также увеличивается с возрастом: чем он больше, чем вероятность возникновения заболевания выше (для лиц старше 65 лет риск повышается в 5,25 раз).
Прием некоторых лекарственных препаратов ассоциирован с повышенным риском развития МК: ингибиторов протонной помпы (особенно лансопразола), нестероидных противовоспалительных препаратов, статинов, антидепрессантов из группы ингибиторов обратного захвата серотонина, лизиноприла, карбамазепина и ряда других.
Табакокурение ― еще один известный фактор риска, повышающий вероятность возникновения МК в 2,1 раза, при этом курильщики характеризуются более ранним возрастом дебюта болезни (на 10 и более лет).
Причины и механизмы возникновения микроскопического колита
Причины возникновения заболевания до конца не ясны. В настоящее время признается, что МК ― это мультифакторная болезнь с генетической предрасположенностью и участием иммунной системы с развитием воспалительной реакции в ответ на кишечное содержимое.
В настоящее время не описан конкретный ген, ответственный за развитие МК, скорее всего речь идет о комбинации нескольких генетических маркеров. Описаны семейные случаи заболевания, однако нет обязательной передачи МК по наследству.
Клинические проявления (прежде всего водянистая диарея) обусловлены повышенной секрецией воды и электролитов в просвет толстой кишки. У пациентов преобладает секреторный тип диареи, который можно определить специальными исследованиями. Тот факт, что ограничение пищи уменьшает частоту стула у пациентов с МК, свидетельствует о возможном осмотическом компоненте диареи.
Клинические проявления (симптомы) микроскопического колита
Для МК характерны следующие симптомы:
1) Хроническая диарея с частым (5-15 раз в сутки) жидким, нередко водянистым стулом. Диарея обычно развивается постепенно, но в 40% случаев описано внезапное ее появление;
2) Императивность (срочность, неотложность) позывов на дефекацию, характерная для 70% больных;
3) Недержание стула, встречающееся нередко (до 40% случаев);
4) Ночные эпизоды нарушения стула, в т.ч. вызывающие пробуждение больного, характерны для половины лиц с МК;
5) Боли в животе у пациентов с активным МК наблюдаются в 50% случаев
6) Потеря массы тела (встречается у части пациентов из-за снижения потребления пищи и потери жидкости)
Дополнительными (но не обязательными) симптомами могут быть артриты и увеиты.
Лабораторно-инструментальные исследования при микроскопическом колите
Обычно лабораторные тесты не выявляют никаких специфических изменений, характерных только для МК. Тем не менее, у пациентов может отмечаться анемия легкой степени, несколько ускоренная скорость оседания эритроцитов, а также достаточно часто выявляются аутоантитела (антинуклеарные, антинейтрофильные, антитела к Saccharomyces cerevisiae, ревматоидный фактор), не являющиеся диагностическими методами для этой болезни.
Анализ кала на фекальный кальпротектин может быть повышен, однако в настоящее время использование этого «суррогатного» маркера воспаления для контроля обострения и ремиссии МК не рекомендуется. То же самое касается и других фекальных маркеров воспаления.
Колоноскопия обычно показывает нормальную картину слизистой толстой кишки, однако могут встречаться неспецифические изменения в виде отека, покраснения и «смазанности» сосудистого рисунка в разных отделах кишечника. Несмотря на то, что МК ― это болезнь только толстой кишки, при проведении колоноскопии обязателен осмотр подвздошной кишки для исключения других патологий.
Гистологическое исследование ― основной метод для подтверждения диагноза МК, а также для выделения его вида (лимфоцитарный или коллагенозный колит). Во время колоноскопии берутся биоптаты из правых и левых отделов толстой кишки с последующим их исследованием под микроскопом.
Основными гистологическим критериями лимфоцитарного колита при окраске гематоксилин-эозином являются:
Гистологическими признаками коллагенозного колита являются:
Европейские рекомендации по микроскопическому колиту (2020) выделяют также неполный ЛК и неполный КК.
Для неполного ЛК характерны описанные выше гистологические признаки, однако число МЭЛ составляет >10 и менее 20. Толщина субэпителиального коллагенового слоя при неполном КК превышает 5 мкм, но не достигает нужных 10 мкм.
Дифференциальный диагноз
МК следует дифференцировать с такими заболеваниями как болезнь Крона, целиакия, синдром раздраженного кишечника. Для болезни Крона характерны наличие эрозивно-язвенных поражений кишечника, часто повышены маркеры, отражающие наличие системного воспалительного процесса. Целиакия характеризуется наличием атрофическим изменений в тонкой кишке, толстая кишка не вовлечена. Синдром раздраженного кишечника похож по симптоматике на МК, однако наличие ночных симптомов (вызывающих пробуждение пациента) для него не типично.
У лиц с недавно возникшими симптомами следует обязательно исключить острую кишечную инфекцию, а также провести исследования для исключения лямблиоза, гельминтозов и других паразитарных инвазий, инфекции Clostridium (Clostridioides) difficile.
Подтвердить диагноз МК позволяет выявление типичных гистологических признаков в биоптате толстой кишке в сочетании с характерными симптомами.
Лечение микроскопического колита.
Цель лечения – достижение клинической ремиссии, которая определяется как частота стула менее 3 раз в сутки при отсутствии жидкого стула в течение как минимум одной недели. Еще одной целью является улучшение качества жизни пациента с МК.
I. Лечение активной болезни (стул 3 и более раз в сутки или водянистый стул ≥1 раза в день).
А. Общие рекомендации.
1. Отказ от употребления нестероидных противовоспалительных препаратов и (при возможности) от лекарственных средств. для которых установлена возможная связь с МК (см.раздел «Факторы риска»). Отмена терапии возможна только после обсуждения с профильным специалистом при сопоставлении пользы/риска.
2. Отказ от табакокурения.
Б. Симптоматическая терапия. Лоперамид может быть использован в качестве единственной терапии (при слабо выраженных симптомах МК) или в сочетании с базисными препаратами.
В. Базисная терапия.
1. Стероидные гормоны местного (будесонид) или системного (преднизолон, метилпреднизолон) действия.
2. Вспомогательные средства, включающие секвестранты желчных кислот (холестирамин) и препараты висмута. Обычно используются в дополнение к гормональной терапии при ее недостаточной эффективности или отдельно у лиц с непереносимостью стероидных гормонов. целесообразность применения холестирамина обусловлена нередким сочетанием МК с хологенной диареей. Что касается препаратов висмута, их эффективность до сих пор оспаривается, хотя имеются доказательства, что они влияют на частоту дефекаций, консистенцию стула, а также улучшают гистологическую картину слизистой толстой кишки.
3. Иммуносупрессоры (азатиоприн, меркаптопуин) могут быть использованы у лиц с редицидивом после отмены стероидоных гормонов.
4. Генно-инженерная биологическая терапия препаратами из группы ингибиторов фактора некроза опухоли альфа (инфликсимаб, адалимумаб и т.д.) может быть обсуждена у пациентов с тяжелым течением МК и неэффективностью стероидных гормонов.
5. Хирургическое лечение с удалением толстой кишки или наложением илеостомы (у возрастных лиц) может быть обсуждена у лиц с рефрактерным течением МК. При неэффективности базисной терапии следует еще раз пересмотреть диагноз.
II. Поддержание ремиссии МК.
Достижение клинической ремиссии заболевания не является основанием для прекращения терапии, пациенты с МК нередко требуют поддерживающей терапии. В качестве средств поддержания ремиссии рассматриваются топические стероидные гормоны (будесонид) и иммуносупрессоры.
Примечание: препараты 5-аминосалициловой кислоты (месалазин) и пробиотики не доказали своей эффективности в лечении МК.
Течение и прогноз микроскопического колита
МК это хроническое заболевание, для которого характерны периоды обострения и ремиссии. Ремиссия (т.е. неактивная болезнь) может наступить на фоне лечения или самостоятельно, однако отсутствие или прекращение терапии часто приводит к быстрым рецидивам (30-60%).
Несмотря на то, что формально МК относится к заболеваниям кишечника с хроническим воспалительным процессом, он не повышает риск развития рака толстой кишки. Частые рецидивы или наличие персистирующей симптоматики снижает качество жизни пациентов.
Лечение микроскопического колита: обзор клинических рекомендаций
Микроскопический колит характеризуется хронической водянистой диареей неинфекционного генеза. Заболевание диагностируется на основании выявления воспаления в ткани толстой кишки при гистологическом исследовании. Микроскопический колит имеет два основных подтипа – лимфоцитарный и коллагеновый, у которых много общего. В частности, практически одинаковые клинические симптомы: водянистая диарея, отсутствие макроскопических изменений на слизистой оболочке толстой кишки. При обеих формах заболевания гистологическое исследование выявляет интраэпителиальный лимфоцитоз, увеличение воспалительных клеток в собственной пластинке слизистой оболочки, сохранение архитектоники крипт, при коллагеновом колите наблюдается утолщение подэпителиального коллагенового слоя [13].
Первые описания случаев микроскопического колита опубликованы в медицинской печати в начале 80-х годов прошлого столетия [11, 12]. В начале изучения анализу подвергались единичные спорадические случаи данного заболевания. За последние 30 лет диагностика микроскопического колита существенно улучшилась, заболевание интенсивно изучается и интерес к нему только растет.
До недавнего времени микроскопический колит считался редким заболеванием, было мало известно о его распространенности, этиологии, патогенезе. Благодаря широкому внедрению в медицинскую практику эндоскопической диагностики и морфологических исследований стало очевидно, что микроскопические колиты являются частой причиной хронической неинфекционной диареи [6]. На сегодняшний день микроскопический колит диагностируется в 4-13% случаев диарейного синдрома [8].
Количество публикаций, посвященных микроскопическому колиту, в последнее время увеличивается, и это свидетельствует о том, что данное заболевание диагностируется гораздо чаще. С одной стороны, это связано с улучшением диагностики, с другой – с истинным ростом заболеваемости. Новые эпидемиологические исследования, проведенные в этом столетии, подтвердили высокие цифры заболеваемости, показывающие, что фактическая заболеваемость и распространенность микроскопического колита выше, чем предполагалось первоначально [26]. Показатели заболеваемости и распространенности коллагенового колита в странах Западной Европы несколько выравниваются, в то время как показатели заболеваемости лимфоцитарного колита по-прежнему растут [23]. Эпидемиологические данные, полученные из различных регионов мира, преимущественно Северной Америки и стран Европейского региона, свидетельствуют о том, что заболеваемость коллагеновым колитом составляет 0,8-6,2 случаев на 100 тыс. населения, лимфоцитарным – 0,5-12,9 случаев на 100 тыс. населения [10, 25]. Обе формы микроскопического колита по темпам заболеваемости и распространенности приближаются к классическим воспалительным заболеваниям кишечника, таким как язвенный колит и болезнь Крона [22]. Последние эпидемиологические исследования показали, что микроскопический колит является заболеванием в основном пожилых людей, особенно пожилых пациентов женского пола [27].
Крайне редко микроскопический колит диагностируется в развивающихся странах Азии. Есть немногочисленные публикации, посвященные описанию отдельных случаев микроскопического колита в странах Восточного региона, в частности Индии [14], Турции [4], Бангладеш [21]. В настоящее время нет эпидемиологических данных относительно этого заболевания из стран Африки, где инфекционные заболевания являются наиболее распространенными. Единичные случаи были зарегистрированы в Нигерии [3]. В этом регионе микроскопический колит диагностируется крайне редко из-за отсутствия средств для колоноскопии, а также в результате низкого обращения за медицинской помощью в целом.
В нашей стране, даже в специализированных клиниках, где ежегодно проводится большое количество колоноскопий по поводу хронической диареи неинфекционного генеза, редко устанавливается диагноз «микроскопический колит». «Упущение» этого диагноза происходит по многим причинам, одна из которых связана с тем, что врач-эндоскопист просто не проводит забор биопсийного материала при нормальной визуальной картине слизистой оболочки толстой кишки. Однако при взятии гистологического материала микроскопическое заключение носит часто не конкретный, обтекаемый характер, как например «хронический колит», «неопределенный колит», и т.д. На основании отсутствия визуальных патологических изменений в толстой кишке и таких неопределенных гистологических заключений, как правило, устанавливается диагноз «синдром раздраженной толстой кишки».
В диагностике микроскопического колита ведущая роль, конечно, принадлежит врачу-эндоскописту и морфологу. Однако врач общей практики или гастроэнтеролог, направивший больного на колоноскопию с целью диагностики микроскопического колита, также должен правильно поставить задачу перед врачом-эндоскопистом и морфологом для максимально четкой диагностики данного заболевания.
Микроскопический колит – заболевание, которое не представляет особого риска для пациента, поскольку не связано с повышенной смертностью, не приводит к прогрессированию, развитию осложнений и инвалидизации. В отличие от других воспалительных заболеваний кишечника, не получено доказательств того, что имеющиеся гистологические изменения при микроскопическом колите могут привести к неблагоприятным последствиям, таким как колоректальный рак или необходимость хирургического вмешательства [15]. Однако клинические симптомы могут быть упорными, рецидивирующими и привести к ухудшению качества жизни пациентов [18].
Соответственно, целью медикаментозной терапии является облегчение симптомов и улучшение качества жизни пациентов с микроскопическим колитом при одновременной минимизации негативных последствий, связанных с применением лекарственных препаратов.
Лечение микроскопического колита претерпело существенные изменения за последние десять лет. Первоначально основными лекарственными средствами для лечения данного заболевания были антидиарейные и противовоспалительные препараты [2]. Клинические исследования и метаанализы последних лет установили эффективность новых препаратов для лечения микроскопического колита [7].
В 2015 г. вышли официальные рекомендации Американской гастроэнтерологической ассоциации (American Gastroenterological Association, AGA) по лечению микроскопического колита [19]. Данное руководство было разработано ведущими экспертами в области гастроэнтерологии и утверждено советом AGA. В основу документа положены руководящие принципы доказательной медицины [1, 9, 24]. Результаты клинических исследований проанализированы, оценены экспертами, и на их основе сформулированы основные рекомендации по лечению микроскопического колита.
Это руководство фокусируется на лечении микроскопического колита, а не на его диагностике. Поскольку результаты анализа эффективных методов лечения существенно не отличались между лимфоцитарным и коллагеновым колитом, в данных рекомендациях не проводится различия между подтипами микроскопического колита.

Авторы данного обзора 25 апреля 2015 г. обсудили качество доказательств (табл. 1) и рассмотрели другие факторы, имеющие значение для оценки риска и пользы рекомендаций.
Впоследствии авторы сформулировали основные положения рекомендаций. Хотя качество доказательств является наиболее важным фактором в определении прочности рекомендации, экспертами также учитывался баланс между их пользой и негативными последствиями (табл. 2).
Рекомендация № 1. У пациентов с симптоматикой микроскопического колита для индукции клинической ремиссии AGA рекомендует лечение с применением будесонида. Сильная рекомендация, среднее качество доказательств.

Метаанализ шести рандомизированных клинических исследований продемонстрировал очевидные преимущества будесонида в индукции клинической ремиссии. В пяти исследованиях также был достигнут гистологический ответ. Два исследования показали улучшение качества жизни пациентов, хотя разница не имела статистической значимости. Пациенты, получавшие 9 мг будесонида ежедневно, более чем в два раза чаще достигали клинической ремиссии в течение 7-13 дней по сравнению с группой не получавших лечение (относительный риск – ОР 2,52, 95% доверительный интервал – ДИ 1,45-4,40). При приеме будесонида риск серьезных побочных эффектов был низким. В связи с благоприятным профилем безопасности и эффективности, а также удобством приема (1 р/день) будесонид следует считать препаратом первой линии лечения микроскопического колита. Учитывая то, что будесонид является дорогостоящим препаратом, могут быть рассмотрены альтернативные методы терапии, если стоимость лечения является определяющим фактором. В большинстве случаев нет необходимости выполнять колоноскопию для оценки гистологического ответа на проводимую терапию. Тем не менее для пациентов, у которых сохраняются клинические симптомы после лечения будесонидом, рекомендуется проведение гистологического исследования. Отсутствие патологических изменений в биоптатах ободочной кишки является причиной для верификации другого диагноза – синдрома раздраженного кишечника или целиакии. Прекращение терапии будесонидом может быть рассмотрено после 8 недель терапии. У трети пациентов удается достигнуть клинической ремиссии и не требуется поддерживающей терапии.
Рекомендация № 2. У пациентов с клиническими симптомами микроскопического колита для индукции клинической ремиссии AGA отдает предпочтение лечению будесонидом по сравнению с месалазином. Сильная рекомендация, высокое качество доказательств.
Анализ большого количества высококачественных клинических испытаний при условии прямых доказательств показал преимущество будесонида над месалазином. Поэтому будесонид следует считать препаратом первой линии по сравнению с месалазином для лечения микроскопического колита. У пациентов с симптомами микроскопического колита, которых ежедневно лечили 9 мг будесонида, клиническая и гистологическая ремиссия была достигнута в 2 раза чаще, чем у пациентов, получавших месалазин 3 г ежедневно. Кроме того, не было выявлено статистически значимых различий в возникновении побочных эффектов.
Рекомендация № 3. У пациентов с симптоматикой микроскопического колита, которым противопоказана терапия будесонидом, для индукции клинической ремиссии AGA считает целесообразным применение месалазина. Условная рекомендация, среднее качество доказательств.
Согласно результатам одного рандомизированного клинического исследования терапия месалазином показала более низкую вероятность достижения клинического эффекта по сравнению с отсутствием лечения (отношение шансов 0,74; 95% ДИ 0,44-1,24), хотя результаты данного исследования не были статистически значимыми. На основании этих данных сделано заключение, что польза месалазина в достижении клинической ремиссии больных с микроскопическим колитом является неопределенной. Из-за недостаточно определенного баланса между эффективностью и потенциальными побочными эффектами месалазин рекомендуется условно, в качестве препарата второй линии, который может быть использован при некоторых обстоятельствах. Например, пробная терапия месалазином может подходить для пациентов, которые имеют противопоказания для назначения будесонида или показали плохой клинический ответ.
Рекомендация № 4. Для пациентов с симптоматикой микроскопического колита, у которых терапия будесонидом является недопустимой, AGA предлагает лечение преднизолоном с целью индукции клинической ремиссии. Условная рекомендация, очень низкое качество доказательств.
В небольшом рандомизированном клиническом исследовании эффективность преднизолона при лечении микроскопического колита достигла 22%. В связи с небольшой выборкой пациентов клинический эффект системных стероидов является неопределенным. Несмотря на нехватку доказательств, AGA считает, что системные кортикостероиды, в частности преднизолон, скорее всего уменьшают клинические симптомы. Хотя качество фактических данных об эффективности относительно безопасности также является низким. Обширный клинический опыт применения системных стероидов для других заболеваний позволяет предположить, что риск развития побочных эффектов при лечении микроскопического колита также будет значимым. AGA предложила условную рекомендацию для использования системных стероидов при лечении микроскопического колита из-за неопределенного баланса между клинической пользой и потенциальными побочными реакциями. Хотя в большинстве случаев системные кортикостероиды не следует использовать в качестве терапии первой линии, могут быть случаи, при которых лечение преднизолоном может стать целесообразным. Прежде всего претендентами для терапии системными стероидами становятся пациенты, которые не ответили на лечение будесонидом, при условии, что были исключены другие причины неинфекционной диареи, такие, например, как целиакия. С другой стороны, преднизолон значительно дешевле, чем будесонид, это может служить альтернативным выбором для пациентов с низкими материальными возможностями.
Рекомендация № 5. У пациентов с симптомами микроскопического колита, которым противопоказана терапия будесонидом, AGA предлагает лечение салицилатом висмута для индукции клинической ремиссии. Условная рекомендация, низкое качество доказательств.
В небольшом рандомизированном контролируемом исследовании с использованием салицилата висмута для лечения микроскопического колита все 7 пациентов показали клинический ответ, в то время как ни один из 7 пациентов контрольной группы не ответил на лечение. Пациенты, получавшие салицилат висмута, имели в 3 раза более высокую вероятность достижения гистологического ответа, хотя это не было статистически значимым. Отсутствуют данные о побочных эффектах салицилата висмута при длительной терапии микроскопического колита. По этим причинам AGA условно рекомендует салицилат висмута в качестве терапии второй линии либо как альтернативный метод лечения для отдельных лиц, которые могут иметь противопоказания к лечению стероидными гормонами или для которых стоимость лечения является определяющим фактором.
Рекомендация № 6. У пациентов с симптомами микроскопического колита AGA не рекомендует комбинированную терапию холестирамином и месалазином в сравнении с монотерапией месалазином с целью индукции клинической ремиссии. Условная рекомендация, низкое качество доказательств.
Низкое качество доказательств основано на результатах одного рандомизированного клинического исследования, которое не показало увеличения клинического эффекта от добавления холестирамина к терапии месалазином. При предоставлении условной рекомендации в отношении комбинированной терапии холестирамином и месалазином AGA учитывает не только неопределенный баланс между пользой и риском, но и возможности нарушения всасывания других лекарственных препаратов при приеме холестирамина, что является особенно важным в лечении пожилых пациентов, когда полипрагмазия является обычным делом. AGA не может прокомментировать целесообразность монотерапии холестирамином, так как отсутствуют данные о клинических исследованиях, которые оценили подобное лечение у больных с микроскопическим колитом.
Рекомендация № 7. У пациентов с микроскопическим колитом AGA не рекомендует лечение Boswellia serrata для индукции клинической ремиссии. Условная рекомендация, низкое качество доказательств.
В одном рандомизированном контролируемом исследовании 44% из 16 пациентов с микроскопическим колитом показали клиническое улучшение в ответ на терапию Boswellia serrata, тогда как только у 27% из 15 пациентов клиническая ремиссия достигнута в группе плацебо. Не было выявлено никакой разницы в качестве жизни между двумя группами, побочные эффекты были более частыми в группе приема Boswellia serrata. Все полученные результаты не были статистически значимыми в дополнение к неопределенности баланса между пользой и риском терапии Boswellia serrata. Группа экспертов также высказала опасение относительно возможности доступа к стандартизованной формуле Boswellia serrata, учитывая многочисленные продукты, доступные для применения на фармацевтическом рынке, содержащие компоненты Boswellia serrata. По этим причинам AGA предоставила условную рекомендацию против рутинного использования Boswellia serrata для лечения микроскопического колита.
Рекомендация № 8. У пациентов с микроскопическим колитом AGA не рекомендует лечение пробиотиками для индукции клинической ремиссии. Условная рекомендация, низкое качество доказательств.
Основанием для данной рекомендации стали результаты небольшого рандомизированного исследования, сравнивающего пробиотические продукты (Lactobacillus acidophilus, Bifidobacterium animalis, lactis strains) с плацебо при лечении микроскопического колита. Полученные данные показали неопределенное преимущество в отношении клинической ремиссии, гистологического ответа и качества жизни пациентов с микроскопическим колитом при лечении пробиотиками. Из-за неопределенности баланса между пользой и риском побочных эффектов AGA условно не рекомендует использование пробиотиков для лечения микроскопического колита. Эксперты признают неопределенность полученных результатов в одном исследовании с применением конкретного пробиотического препарата и делают заключение о том, что полученные результаты не могут быть обобщены для всех доступных пробиотических продуктов.
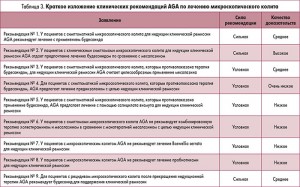
Рекомендация № 9. Для пациентов с рецидивом микроскопического колита после прекращения индукционной терапии AGA рекомендует будесонид для поддержания клинической ремиссии. Сильная рекомендация, среднее качество доказательств.
Умеренное качество доказательств получено из 2 рандомизированных клинических исследований, которые показали, что поддерживающая терапия препаратом будесонид (6 мг ежедневно в течение 6 мес) в 66% случаев приводила к снижению ОР клинического рецидива (ОР 0,34; 95% ДИ 0,19-0,60). Данный режим терапии также эффективно поддерживал гистологическую ремиссию и улучшал качество жизни пациентов с микроскопическим колитом. Прием более низких доз будесонида (чередование 3 и 6 мг в сутки) в течение 12 мес показал одинаковую эффективность в поддержании клинического ответа. Группа экспертов отмечает, что поддерживающая терапия должна быть предложена только пациентам с микроскопическим колитом, у которых развился рецидив клинических симптомов после прекращения индукционной терапии. Треть пациентов не нуждаются в проведении поддерживающей терапии, а ее прекращение может быть рассмотрено после 6-12 мес лечения.
Эти рекомендации по лечению микроскопического колита были разработаны в рамках методологии GRADE (Grading of Recommendations Assessment, Development and Evaluation) и согласованы с Институтом стандартов медицины. В результате анализа исследований можно сделать вывод о том, что для лечения микроскопического колита препаратом первой линии является будесонид – как для индукционной терапии, так и для поддержания ремиссии. Представленные прочие методы лечения могут быть использованы как альтернативные варианты лечения из-за низкого качества доказательств. Из-за отсутствия данных клинических испытаний эти рекомендации не рассматривали лечение стероидорефрактерных форм микроскопического колита [5]. Получены ограниченные данные о пользе иммунодепрессантов, таких как азатиоприн и антитела к фактору некроза опухоли, в лечении микроскопического колита [16, 17, 19, 20]. Дальнейшие клинические испытания с целью продолжения изучения новых методов позволят улучшить лечение микроскопического колита.
Литература
1. AGA Institute clinical practice guideline development process. http://www.gastro.org/guidelines/guidelines-policies.
2. Chande N., McDonald J.W., Macdonald J.K. Interventions for treating lymphocytic colitis. Cochrane Database of Systematic Reviews. 2008; (2)CD006096.
3. Ekrikpo U.E., Otegbayo J.A., Oluwasola A.O. Lymphocytic colitis presenting as difficult diarrhoea in an African woman: a case report and review of the literature. J Med Case Reports. 2010; 4: 31.
4. Erdem L., Yildirim S., Akbayir N., Yilmaz B., Yenice N., Gultekin O.S., Peker O. Prevalence of microscopic colitis in patients with diarrhea of unknown etiology in Turkey. World J Gastroenterol. 2008; 14: 4319-4323.
5. Esteve M., Mahadevan U., Sainz E. et al. Efficacy of anti-TNF therapies in refractory severe microscopic colitis. J Crohns Colitis 2011; 5: 612-618.
6. Fernandez-Ban
ares F., de Sousa M.R., Salas A. et al. Epidemiological risk factors in microscopic colitis: a prospective case-control study. Inflamm Bowel Dis. 2013; 19 (2): 411-417.
7. Gentile N.M., Abdalla A.A., Khanna S. et al. Outcomes of patients with microscopic colitis treated with corticosteroids: a population-based study. Am J Gastroenterol. 2013; 108 (2): 256-259.
8. Gentile N.M., Khanna S., Loftus E.V. Jr. et al. The epidemiology of microscopic colitis in Olmsted County from 2002 to 2010: a population-based study. ClinGastroenterolHepatol. 2014; 12 (5): 838-842.
9. Graham R., Mancher M., Wolman D.M. et al. Clinical practice guidelines we can trust. Washington, DC: Institute of Medicine; The National Academies Press, 2011.
10. Guagnozzi D., Lucendo A.J., Angueira-Lapena T., Gonzalez-Castillo S., Tenias Burillo J.M. Prevalence and incidence of microscopic colitis in patients with diarrhoea of unknown aetiology in a region in central Spain. Digestive and Liver Disease. 2012; 44 (5): 384-388.
11. Lazenby A.J., Yardley J.H., Giardiello F.M., Jessurun J., Bayless T.M. Lymphocytic (‘microscopic’) colitis: a comparative histopathologic study with particular reference to collagenous colitis. Human Pathology. 1989; 20 (1): 18-28.
12. Lindstrom C.G. ‘Collagenous colitis’ with watery diarrhoea. A new entity? Pathologia Europaea. 1976; 11 (1): 87-89.
13. Malekian V., Amirfattahi R., Sadri S., Mokhtari M., Aghaie A., Rezaeian M. Computer aided measurement of sub-epithelial collagen band in colon biopsies for collagenous colitis diagnosis. Micron. 2013; 45: 59-67.
14. Misra V., Misra S.P., Dwivedi M., Singh P.A., Agarwal V. Microscopic colitis in patients presenting with chronic diarrhea.Indian J Pathol Microbiol. 2010; 53: 15-19.
15. Munch A., Aust D., Bohr J. et al. Microscopic colitis: Current status, present and future challenges: statements of the European Microscopic Colitis Group. Journal of Crohn’s & colitis. 2012 Oct; 6 (9): 932-945.
16. Munch A., Fernandez-Banares F., Munck L.K. Azathioprine and mercaptopurine in the management of patients withchronic, active microscopic colitis. Aliment Pharmacol Ther. 2013; 37: 795-798.
17. Munch A., Ignatova S., Strom M. Adalimumab in budesonide and methotrexate refractory collagenous colitis. Scand J Gastroenterol. 2012; 47: 59-63.
18. O’Toole A., Coss A., Holleran G. et al. Microscopic colitis: clinical characteristics, treatment and outcomes in an Irish population. Int J Colorectal Dis. 2014; 29 (7): 799-803.
19. Pardi D.S., Tremaine W.J., Carrasco-Labra A. American Gastroenterological Association institute technical re-view on the medical management of microscopic colitis. Gastroenterology 2016; 150: 247-274.
20. Pola S., Fahmy M., Evans E. et al. Successful use of infliximab in the treatment of corticosteroid dependentcollagenous colitis. Am J Gastroenterol 2013; 108: 857-858.
21. Rahman M.A., Raihan A.S., Ahamed D.S. et al. Symptomatic overlap in patients with diarrhea predominant irritable bowel syndrome and microscopic colitis in a sub group of Bangladeshi population. Bangladesh Medical Research Council Bulletin. 2012; 38 (1): 33-38.
22. Sonnenberg A., Genta R.M. Geographic distributions of microscopic colitis and inflammatory bowel disease in the United States.Inflammatory Bowel Diseases. 2012; 18 (12): 2288-2293.
23. Stewart M., Andrews C.N., Urbanski S., Beck P.L., Storr M. The association of coeliac disease and microscopic colitis: a large population-based study.Alimentary Pharmacology and Therapeutics. 2011; 33 (12): 1340-1349.
24. Sultan S., Falck-Ytter Y., Inadomi J.M. The AGA Institute process for developing clinical practice guidelines part one: grading the evidence. ClinGastroenterolHepatol. 2013; 11: 329-332.
25. Tysk C., Bohr J., Nyhlin N., Wickbom A., Eriksson S. Diagnosis and management of microscopic colitis. World J Gastroenterol. 2008; 14: 7280-7288.
26. Vigren L., Olesen M., Benoni C., Sjoberg K. An epidemiological study of collagenous colitis in southern Sweden from 2001-2010. World Journal of Gastroenterology. 2012; 18 (22): 2821-2826.
27. Williams J.J., Beck P.L., Andrews C.N., Hogan D.B., Storr M.A. Microscopic colitis – a common cause of diarrhoea in older adults. Age and Ageing. 2010; 39 (2): 162-168.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Щорічно у світі реєструється близько 1,5 млрд випадків гострої діареї, яка є причиною загибелі понад 2 млн людей, причому в структурі летальності від діареї переважають діти перших 5 років життя та особи віком понад 65 років. Пандемія коронавірусної хвороби (COVID‑19) накладає свій відбиток на перелік патологій, що включаються фахівцями загальної практики в диференційний діагноз за наявності діареї.

