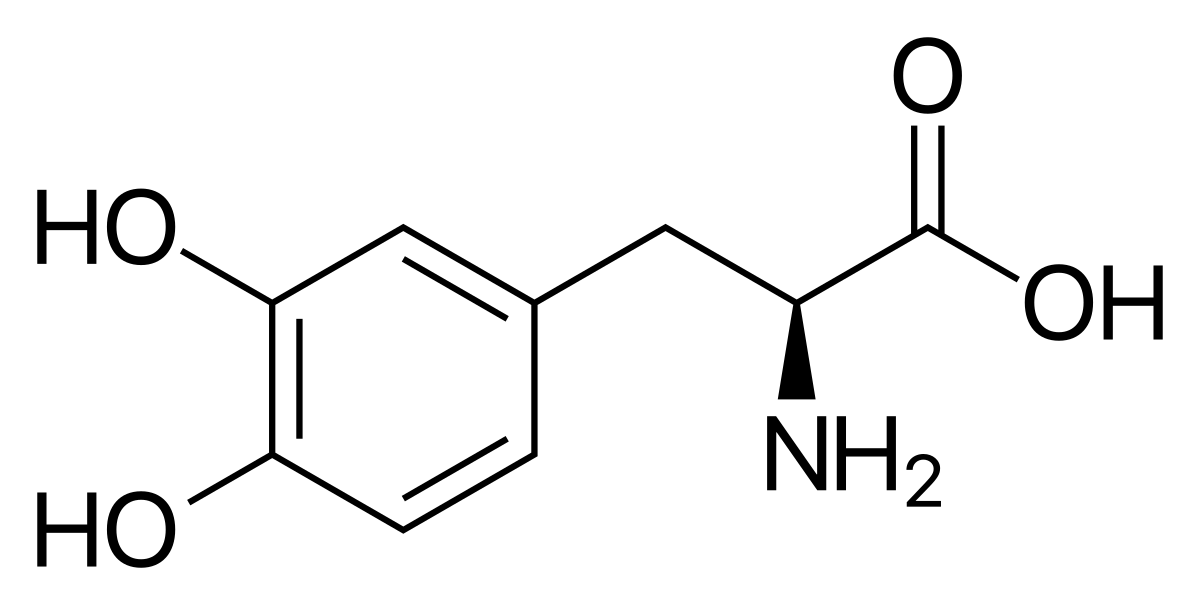
Что такое леводопа в медицине в каких препаратах содержится
ЛЕВОДОПА (LEVODOPA) ОПИСАНИЕ
Фармакологическое действие
Фармакокинетика
При приеме внутрь быстро абсорбируется из ЖКТ. Всасывание зависит от скорости эвакуации содержимого желудка и от pH в нем. Наличие пищи в желудке замедляет всасывание. Некоторые аминокислоты пищи могут конкурировать с леводопой за абсорбцию из кишечника и транспорт через ГЭБ. C max в плазме крови достигается через 1-2 ч после приема внутрь.
Только 1-3% активного вещества проникает в мозг, остальная часть метаболизируется экстрацеребрально, в основном путем декарбоксилирования с образованием допамина, который не проникает через ГЭБ.
Около 75% выводится с мочой в виде метаболитов в течение 8 ч.
Показания активного вещества ЛЕВОДОПА
Режим дозирования
Максимальная суточная доза при приеме внутрь составляет 8 г.
Побочное действие
При лечении препаратами, содержащими леводопу с ингибиторами периферической допа-декарбоксилазы, указанные побочные эффекты встречаются реже.
Противопоказания к применению
Применение при беременности и кормлении грудью
Не рекомендуется применение леводопы при беременности, за исключением наличия строгих показаний.
При необходимости применения леводопы в период лактации следует решить вопрос о прекращении грудного вскармливания.
Применение при нарушениях функции печени
Применение при нарушениях функции почек
Применение у детей
Особые указания
С осторожностью применять у пациентов с заболеваниями почек, легких, эндокринной системы, сердечно-сосудистой системы, особенно при указаниях в анамнезе на инфаркт миокарда, нарушения сердечного ритма; при психических нарушениях, заболеваниях печени, пептической язве, остеомаляции; у пациентов с заболеваниями, при которых может потребоваться применение симпатомиметических средств (в т.ч. при бронхиальной астме), антигипертензивных средств.
Следует избегать внезапного прекращения приема леводопы.
При переводе пациента с лечения леводопой на лечение леводопой с ингибиторами периферической допа-декарбоксилазы прием леводопы следует прекратить за 12 ч до назначения комбинированного препарата.
Одновременное применение леводопы с ингибиторами МАО (за исключением ингибиторов МАО типа B) не рекомендуется, т.к. возможны нарушения кровообращения, в т.ч. артериальная гипертензия, возбуждение, сердцебиение, покраснение лица, головокружение.
Влияние на способность к управлению транспортными средствами и механизмами
В период применения леводопы следует избегать деятельности, при которой требуются высокая концентрация внимания и быстрота психомоторных реакций.
Лекарственное взаимодействие
При одновременном применении с антацидами повышается риск развития побочных эффектов.
При одновременном применении с антипсихотическими средствами (нейролептиками) производными бутирофенона, дифенилбутилпиперидина, тиоксантена, фенотиазина, пиридоксина возможно угнетение противопаркинсонического действия.
При одновременном применении с бета-адреномиметиками возможны нарушения сердечного ритма.
При одновременном применении с ингибиторами МАО (за исключением ингибиторов МАО типа B) возможны нарушения кровообращения. Это связано с накоплением под влиянием леводопы допамина и норадреналина, инактивация которых замедляется под влиянием ингибиторов МАО.
Имеются данные об уменьшении биодоступности леводопы при одновременном применении трициклических антидепрессантов.
При одновременном применении с диазепамом, клозепином, метионином, клонидином, фенитоином возможно уменьшение противопаркинсонического действия.
При одновременном применении с солями лития возможно повышение риска развития дискинезий и галлюцинаций.
Побочные эффекты, появляющиеся при длительном приеме препаратов леводопы
Вот уже около 50 лет наиболее эффективным средством лечения болезни Паркинсона остается леводопа (L-ДОФА – левовращающий изомер аминокислоты дезоксифенилаланина). По эффективности она опережает любой другой противопаркинсонический препарат и даже нейрохирургическое вмешательство. Она обеспечивает наиболее гарантированный противопаркинсонический эффект, вызывая улучшение практически у 100% пациентов с болезнью Паркинсона. Ее приема не может избежать ни один пациент с болезнью Паркинсона, стремящийся максимально продлить период своей активной жизнедеятельности. Леводопа считается «золотым стандартом» лечения болезни Паркинсона. Она увеличивает продолжительность жизни пациентов. На сегодняшний день убедительных данных о нейротоксическом влиянии леводопы не существует. Более того, нельзя исключить способность небольших доз леводопы оказывать нейропротективное действие.
После приема внутрь леводопа проникает в мозг и превращается там функционирующими нервными клетками в дофамин, возмещая его дефицит. Современные препараты (такие как Наком или Мадопар) содержат комбинацию леводопы с ингибитором фермента ДОФА-декарбоксилазы, который блокирует метаболизм леводопы в периферических тканях, в результате чего большая часть леводопы попадает в головной мозг и снижается вероятность побочных действий, связанных с периферическим действием препарата. На ранней стадии болезни Паркинсона даже небольшие дозы леводопы зачастую дают серьезный эффект, почти полностью устраняя симптомы паркинсонизма. К сожалению, через несколько лет после начала лечения леводопой у значительной части больных реакция на препарат меняется: снижается продолжительность действия разовой дозы, появляются насильственные движения (дискинезии).
Больной принимает назначенную разовую дозу леводопы, она начинает действовать минут через 40 – у больного наступает период «включения», характеризующийся уменьшением симптомов паркинсонизма, а уже через 3–4 ч, а в последующем еще быстрее – уже через 2–2,5 ч – эффект препарата ослабевает – наступает период «выключения» со снижением двигательной активности. Иногда «включение» и «выключение» сопровождаются непроизвольными (насильственными) движениями различного характера. В течение дня бывают также застывания при ходьбе, когда на несколько секунд или минут больной не может сдвинуться с места. Для больных с указанным расстройством особенную трудность могут представлять повороты или прохождение через относительно узкий дверной проем. Колебания двигательной активности, возможные в широком диапазоне – от избыточной двигательной активности на пике дозы до резкого ослабления двигательных возможностей в периоде «выключения», – в медицинской литературе называются моторными флуктуациями.
Различают несколько видов моторных флуктуаций. Феномен «истощения» конца действия дозы характеризуется постепенным предсказуемым частичным возвращением симптомов парксинсонизма к концу действия очередной дозы леводопы. Многие пациенты по мере истощения эффекта действия разовой дозы леводопы отмечают, кроме того, угнетение настроения, тревожность, потливость, сердцебиение, нарастание болевых ощущений и т.д. («немоторные флуктуации»).
Со временем переход пациента из состояния «включения» в состояние «выключения» становится все более кратким и резким, что обозначается как феномен «включения–выключения».
Иногда период «выключения» наступает внезапно, независимо от времени приема препарата. Помимо вышеупомянутых флуктуаций возможно замедленное развитие «включения» или полное отсутствие «включения», когда прием очередной дозы не сопровождается улучшением клинической симптоматики или наступает недостаточно быстро.
На фоне «включения» (на пике дозы леводопы) могут возникать быстрые «танцующие» (хореиформные) движения, преимущественно вовлекающие верхнюю половину тела («дискинезия пика дозы»). Это своего рода ограничитель, требующий ослабления дофаминергической терапии, поскольку повышение дозы приведет к усилению дискинезий. В основе данного феномена лежит гиперчувствительность дофаминовых рецепторов.
Дистония периода «выключения» представляет собой насильственное, длительное, часто болезненное сведение мышц нижних конечностей, нередко с подошвенным сгибанием или подворачиванием стопы. Она, как правило, появляется ночью или утром до приема очередной дозы препарата и уменьшается при более продолжительной дофаминергической стимуляции, достигаемой назначением препарата леводопы с замедленным высвобождением (Мадопар ГСС), длительно действующего агониста дофаминовых рецепторов либо комбинацией леводопы с ингибитором ДОФА-декарбоксилазы и ингибитором катехол-Ометилтрансферазы энтакапоном (Сталево).
у бПоскольку риск развития флуктуаций и дискинезий зависит от суммарной дозы препаратов леводопы, их принято назначать только при реальном снижении функциональных возможностей больного, которое препятствует его профессиональной или повседневной бытовой активности.
У более молодых больных (до 60 лет) колебания эффекта леводопы развиваются быстрее, поэтому момент назначения леводопы в этой возрастной категории пытаются оттянуть, начиная лечение с других противопаркинсонических препаратов: агонистов дофаминовых рецепторов (ропинирол, прамипексол, пирибедил, ротиготин), ингибиторов моноаминоксидазы – разагилин (Азилект) или селегилин (Юмекс). Дополнительно для усиления эффекта могут быть назначены амантадин и холинолитик (особенно при треморе покоя) или комбинация всех перечисленных препаратов. И только тогда, когда они уже не дают необходимого эффекта и не обеспечивают достаточной подвижности больного, к ним добавляют небольшие дозы леводопы. Вместе с тем, ряд специалистов полагают, что излишнее откладывание назначения леводопы не является оптимальной тактикой в ведении больных, так как нередко сопровождается недостаточным контролем симптомов. Между тем, адекватная коррекция двигательных функций является главным залогом лучших долгосрочных результатов лечения.
У пожилых с более низким риском развития флуктуаций и дискинезий принято сразу же назначать препараты леводопы. При этом следует придерживаться минимальной эффективной дозы, чего позволяет достичь добавление агонистов дофаминовых рецепторов, ингибиторов моноаминоксидазы типа В или амантадина.
Периоды «выключения» и дискинезии бывают мучительными для пациентов, и у них может возникнуть соблазн облегчить свое состояние приемом внеочередной дозы леводопы или другого противопаркинсонического средства. Зачастую по механизму порочного круга это приводит к усугублению нестабильности состояния пациента. В силу этого любые изменения схемы лечения, особенно при флуктуациях, должны быть согласованы с лечащим врачом. Коррекция флуктуаций и дискинезий – сложная задача даже для опытного специалиста, и ее удается решить только при тесном взаимодействии врача и пациента.
Цель коррекции схемы лечения заключается в максимальном увеличении длительности периода «включения» в отсутствие или при минимальной представленности дискинезий. Заполнение пациентом дневника с указанием повседневной активности с интервалом 1 ч может помочь специалисту проанализировать соотношение периода «выключения» с дискинезиями, а также их появление относительно времени приема лекарственных препаратов.
При уменьшении длительности действия леводопы (феномен «истощения» конца дозы) большинство специалистов вначале прибегают к дроблению дозы леводопы (уменьшению разовой дозы при сокращении интервала между приемами препарата) и переходу с препарата немедленного высвобождения на препарат с длительным высвобождением (Мадопар ГСС). Кроме того, действие леводопы можно усилить, улучшая ее всасывание. Для этого препарат принимают как минимум за 60 мин до еды и не ранее чем через 2 ч после приема пищи. Кроме того, уменьшают потребление белка в течение дня (аминокислоты, образующиеся при распаде пищевых белков, конкурируют в кишечнике с леводопой за всасывание). Если этот прием не срабатывает, приходится последовательно добавлять один из агонистов дофаминовых рецепторов (предпочтительно с контролируемым высвобождением), ингибитор катехол-О-метилтрансферазы энтакапон (с переходом на Сталево) или ингибитор моноаминоксидазы типа В.
Последовательность назначения препаратов определяется индивидуально, в том числе с учетом риска побочных эффектов у каждого конкретного пациента.
Застывания, развивающиеся в период «выключения», реагируют на приемы, уменьшающие фазу «выключения». Полезно обучение пациента приемам преодоления застываний путем ходьбы на месте, необычных танцевальных движений, перешагивания через воображаемую черту, проведенную на пути больного, или использования специальной трости с откидывающейся внизу тонкой металлической планкой, перешагивая через которую, пациент может тронуться с места.
Другие рекомендации при застываниях:
• прекратите попытки продолжить движение;
• попытайтесь переминаться с одной ноги на другую;
• слегка согните ноги в коленях, оторвите стопу от пола и шагните вперед;
• посчитайте «раз, два, три» или скомандуйте себе «левой-правой, левой-правой»;
• напевайте ритмичную мелодию;
• представьте звук шагов по мостовой и поднимите ногу для того, чтобы сделать шаг;
• попытайтесь подражать ходьбе идущего впереди человека;
• если у вас есть проблема с преодолением узкого пространства, попытайтесь взглянуть за его пределы: вообразите себе то место, где вы окажетесь, минуя это пространство.
В тех случаях, когда переход от «включения» к «выключению» становится непредсказуемым, возможен возврат к менее частому приему относительно больших доз леводопы («наслаивание доз»). Это приведет, с одной стороны, к увеличению периода «включения» в дневной период, когда пациенту надо активно действовать; с другой стороны, период «выключения» также увеличится, но передвинется на вечернее время и станет более предсказуемым. Лечение флуктуаций типа «включения–выключения» усложняется, когда период «включения» сопровождается дискинезиями. В этих случаях однозначно удовлетворительного решения может не быть, и сам пациент должен решить, смириться ли ему с гиперкинезами во время «включения» или страдать от длительного периода «выключения». Обычно пациенты выбирают первое.
В тех случаях, когда с помощью лекарственных средств не удается добиться достаточного эффекта, прибегают к стереотаксическим операциям (постоянной стимуляции определенных зон в базальных ганглиях) (см. ниже). Альтернативой могут быть подкожное введение апоморфина, введение геля с леводопой/карбидопой (дуодопой) в двенадцатиперстную кишку.
Но иногда полностью избавиться от моторных флуктуаций не удается. Тогда остается приспособиться к ним: все необходимые вам дела вы делаете в часы, когда чувствуете себя лучше, остальные часы проводите за занятием, не требующим движений: чтением, просмотром телепередач, прослушиванием радио.
В отечественной клинической практике у пациентов с болезнью Паркинсона часто применяют лекарственные средства, эффективность которых при этом звболевании убедительно не доказана. Часто это так называемые «сосудистые препараты», нередко вводимые внутривенно капельно. Их назначение часто обосновывается наивными и архаичными представлениями о связи болезни Паркинсона с «плохими сосудами головного мозга», которые у большинства пациентов, даже преклонного возраста, существенно не страдают. Положительный опыт их применения, если он и существует, объясняется не чем иным, как эффектом плацебо.
Эффект плацебо достигается верой пациента во врача, неправильно донесенной или неточно воспринятой информацией, силой традиций, а иногда и отчаянием пациента в методах классической медицины. Специалисты, занимающиеся лечением болезни Паркинсона, прекрасно знают, что значительная часть больных хорошо реагирует на плацебо, но этот эффект никогда не бывает стойким. Важнее всего, чтобы неэффективные препараты и другие методы лечения не препятствовали проведению адекватной терапии заболевания, промедление с которым может иметь неблагоприятные долговременные последствия.
То же можно сказать и о ряде препаратов, широко применяющихся в неврологической и терапевтической практике, но способных блокировать дофаминовые рецепторы и усиливать симптомы паркинсонизма: циннаризине (включая комбинированные препараты циннаризина и пирацетама, например, Омарон или Фезам), метоклопрамиде (Церукал), пипольфене. Препараты железа, назначаемые при железодефицитной анемии, могут снижать эффективность леводопы и нередко требуют увеличения ее дозы.
Будьте осторожны с препаратами, которые вызывают седативный эффект, включая снотворные, особенно если они обладают длительным действием (например, феназепам). При их применении сообщайте лечащему врачу о выраженности седативного эффекта, возможном усилении симптомов в дневное время. С другой стороны, такие «ноотропные» препараты, как пирацетам или фенотропил, способны у некоторых пациентов вызвать возбуждение.
Наконец, следует иметь в виду, что при оперативных вмешательствах, проводимых по поводу сопутствующих заболеваний, для наркоза нередко используют ингаляционные анестетики – препараты с сильнейшим седативным эффектом, способные вызывать искусственную кому, необходимую для проведения хирургического вмешательства. У пожилых людей они могут спровоцировать спутанность сознания. Некоторые хирургические операции могут быть проведены под действием менее опасных препаратов, при некоторых состояниях можно обойтись без хирургического вмешательства. Спросите лечащего врача об альтернативных способах лечения, прежде чем выбрать хирургическое вмешательство.
Список препаратов, способных вызвать ухудшение у пациентов с болезнью Паркинсона, весьма обширен, поэтому имеет смысл перед началом регулярного приема нового препарата, даже если он выписан по поводу иного заболевания, посоветоваться с неврологом.
Быстрый прогресс в изучении патогенеза болезни Паркинсона, а также развитие новейших медицинских технологий (в частности, методика подсаживания стволовых клеток, способных занять место гибнущих клеток, или генетическая терапия) позволяют надеяться, что в ближайшее десятилетие будет найден способ существенно замедлить прогрессирование этого заболевания.
Для извлечения максимальной пользы от визита к врачу попробуйте придерживаться следующих несложных рекомендаций:
• Большинство врачей приветствует, если вы познакомитесь с информацией, касающейся вашего заболевания. Это поможет вам участвовать в принятии решений по поводу терапии, вы сможете более точно сформулировать свои жалобы.
• Заранее составьте список вопросов к врачу, которые у вас возникли.
• Не откладывайте надолго визит к врачу, который вас наблюдает, особенно если чувствуете ухудшение или осложнения лечения.
• На каждый визит берите с собой все лекарственные препараты, которые вы сейчас принимаете.
• Не принимайте перед визитом к врачу какоголибо дополнительного средства – врачу важно видеть, как работает та схема терапии, на которой вы находитесь в данное время.
• Во время визита будьте откровенны с врачом.
• Не бойтесь задавать вопросы и обсуждать с врачом те симптомы, которые, на ваш взгляд, не связаны с болезнью Паркинсона.
• Записывайте ответы на ваши вопросы, рекомендации врача, чтобы не забыть.
• Важно понимать, что вы не остались один на один с вашим заболеванием: существует много специалистов, способных вам помочь.
Что такое леводопа в медицине в каких препаратах содержится
Кафедра неврологии, нейрохирургии и медицинской генетики ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия
Кафедра неврологии и нейрохирургии Российского национального исследовательского медицинского университета им. Н.И. Пирогова
Кафедра неврологии и нейрохирургии лечебного факультета Российского государственного медицинского университета, Москва
Кафедра неврологии и нейрохирургии лечебного факультета Российского государственного медицинского университета, Москва
Кафедра неврологии и нейрохирургии лечебного факультета Российского государственного медицинского университета, Москва
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2010;110(4): 97-103
Кафедра неврологии, нейрохирургии и медицинской генетики ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия
Кафедра неврологии, нейрохирургии и медицинской генетики ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия
Кафедра неврологии и нейрохирургии Российского национального исследовательского медицинского университета им. Н.И. Пирогова
Кафедра неврологии и нейрохирургии лечебного факультета Российского государственного медицинского университета, Москва
Кафедра неврологии и нейрохирургии лечебного факультета Российского государственного медицинского университета, Москва
Кафедра неврологии и нейрохирургии лечебного факультета Российского государственного медицинского университета, Москва
История создания препаратов леводопы началась в 1911 г., когда польским биохимиком C. Funk в лабораторных условиях была синтезирована D,L-допа [32]. В 1913 г. M. Guggenheim получил изолированную фракцию L-допы из кормовых бобов Vicia faba [6]. Однако в то время не было известно о роли дофамина в развитии болезни Паркинсона (БП) и леводопа рассматривалась как вазопрессивный и даже антибактериальный препарат, однако эти ее свойства не подтвердились, и на несколько десятилетий о леводопе забыли.
В конце 50-х годов шведский ученый A. Carlsson идентифицировал дофамин в головном мозге [12]. За это важнейшее открытие он был удостоен в 2000 г. Нобелевской премии. В это же время I. Sano и соавт. [55] показали, что дофамин локализуется преимущественно в чечевицеобразном, хвостатом ядрах, таламусе и гипоталамусе. В 1961 г. H. Ehringer и O. Hornykiewicz [20], исследовав мозг больных, умерших от БП, выявили значительное снижение дофамина в базальных ганглиях. Но дофамин не мог быть использован для лечения БП, так как он не проникает через гематоэнцефалический барьер (ГЭБ). Тогда вспомнили о его метаболическом предшественнике леводопе. Еще в 50-е годы прошлого века A. Carlsson и соавт. [12] показали, что леводопа способна предотвращать акинезию, вызванную введением резерпина, у экспериментальных животных. Эти сообщения послужили основанием для проведения W. Birkmayer и O. Hornykiewicz [10] в Вене небольшого открытого исследования (20 больных) с однократным (2,0 г) внутривенным введением леводопы больным БП. Введение леводопы на 2-3 ч значительно уменьшало выраженность акинезии. Эффект сохранялся до 24 ч. Одновременно в Монреале А. Barbeau и соавт. [7] тестировали эффективность леводопы у пациентов с БП и также отметили ее терапевтический эффект. В 1967 г. G. Cotzias и соавт. [16] сообщили об улучшении состояния больных БП, пролеченных высокими дозами (до 16 г в сутки) пероральной формы леводопы и впервые предложили методику постепенного наращивания дозы леводопы в процессе лечения с целью уменьшения выраженности побочных эффектов. В 1969 г. было проведено первое двойное плацебо-контролируемое исследование, продемонстрировавшее эффективность леводопы в отношении акинезии, тремора и ригидности. Вместе с тем уже тогда было отмечено, что высокие дозы леводопы (8 г в сутки) способствуют развитию хореиформного и атетоидного гиперкинеза [62]. Промышленный выпуск леводопы был налажен к 1970 г., и с этого же года леводопа разрешена к применению в США.
С этого времени препараты леводопы становятся базовыми для лечения БП, их называют «золотым стандартом».
Фармакокинетика леводопы
Принятая внутрь леводопа почти полностью всасывается в тонкой кишке. Только 1% принятой леводопы фактически попадает в мозг, остальное количество метаболизируется на периферии под действием периферической ДДК в желудочно-кишечном тракте и эндотелии капилляров [33]. Аминокислоты, содержащиеся в пище, могут конкурировать с леводопой, которая является ароматической кислотой, за транспорт через стенку кишечника, поэтому леводопа должна приниматься до или после еды с интервалом в 45-60 мин. Возможен прием леводопы на пустой желудок, в этом случае эффект наступает быстрее. Если же это невозможно, то лучше принимать леводопу с небольшим количеством углеводной пищи [35]. Больным с моторными флюктуациями, чаще всего «пика дозы», лучше рекомендовать прием леводопы с белковой пищей, что замедляет всасывание препарата.
Нейротоксичность леводопы
В 35 центрах Северной Америки с целью оценить влияние разных дозировок леводопы и плацебо на темпы прогрессирования БП у 360 нелеченых пациентов с ранним началом заболевания было проведено мультицентровое плацебо-контролируемое исследование ELLDOPA. Пациенты получали одну из трех дозировок леводопа/карбидопа (150/37,5; 300/75; 600/150 мг в сутки в 3 разделенных дозах) или плацебо в течение 40 нед. В группе получавших плацебо степень нарастания двигательных нарушений была достоверно выше, чем у пациентов, леченных леводопой [22].
Сроки начала терапии
Сроки назначения леводопы широко обсуждаются. Так, среди одних специалистов имеется некий элемент леводопафобии, связанной с опасениями указанной выше нейротоксичности, а также с повышением риска развития моторных флюктуаций и дискинезий. Сторонники этой точки зрения рекомендуют отложить начало терапии леводопой у молодых пациентов до значимых двигательных нарушений, которые не контролируются приемом недофасодержащих средств. Чаще всего среди препаратов старт-терапии БП называют агонисты дофаминовых рецепторов, амантадины, ингибиторы МАО-В, что обусловлено их возможным нейропротективным эффектом [17, 27, 38, 46, 50, 53, 57, 59]. Больным старше 70 лет рекомендуют начинать лечение БП с препаратов леводопы, так как их эффективность выше, а побочные эффекты леводопы не успевают развиться. Подобная тактика соответствует рекомендациям EFNS/MDS-Европейской секции. В то же время ряд других специалистов считают, что отсроченное начало леводопа-терапии не позволяет извлечь максимальную пользу от использования препарата, и качество жизни таких пациентов ниже [36].
Препараты леводопы и рекомендуемые дозы
Результаты клинических исследований показывают, что риск развития моторных флюктуаций и дискинезий зависит от принимаемой дозы леводопы, поэтому суточная дозировка обычно не должна превышать 1000 мг/сут.
Для снижения желудочно-кишечных осложнений можно рекомендовать домперидон (мотилиум) 10 мг за 20-25 мин до приема леводопы. Сердечные аритмии можно контролировать назначением бета-блокаторов. Для коррекции ортостатической гипотензии рекомендуют увеличить потребление жидкости и соли, а также назначение синтетического кортикостероида флудрокортизона.
Побочные эффекты препаратов леводопы со стороны ЦНС проявляются возбуждением, спутанностью, галлюцинациями, бредом, гиперсексуальностью, депрессией [24]. При их возникновении рекомендуют снизить суточную дозу леводопы, а также других противопаркинсонических средств, прежде всего агонистов дофаминовых рецепторов, амантадина, холинолитиков, ингибиторов МАО-В. Если в течение 2 дней побочные эффекты сохраняются, назначают атипичные нейролептики (клозапин, ондасетрон, оланзапин, кветиапин), поскольку они не усиливают основных симптомов паркинсонизма [8].
Наряду со стандартными препаратами леводопы используются препараты пролонгированного действия и быстродействующие препараты. К первым относят мадопар HBS и синемет CR. Особенностью их действия является отсроченное время начала действия и постепенное высвобождение действующего вещества. Если при приеме обычных форм препаратов леводопы пик концентрации наблюдается через 30-60 мин после приема, то всасывание пролонгированных форм растягивается на несколько часов. Биодоступность пролонгированных форм ниже, что требует повышения разовой дозы на 25-30%. Обычно пролонгированные формы назначают перед сном с целью облегчения ночной скованности, а также в случае возникновения моторных флюктуаций «истощения дозы» [19, 21, 29, 54]. Для обеспечения более быстрого «включения», особенно в утренние часы, к пролонгированной форме добавляется стандартная форма препарата.
Переход с одного препарата леводопы на другой
Следует учитывать, что в таких препаратах, как наком, дуэллин, синдопа и др., ингибитора ДДК меньше, по сравнению с мадопаром, а леводопы больше. Поэтому при переходе с этих препаратов на мадопар нужно несколько повышать дозировку. Переход осуществляют на следующий день после ночного перерыва. Кратность приема препаратов остается прежней.
При переводе с двухкомпонентных препаратов леводопы на сталево, выбирают форму сталево с эквивалентным содержанием леводопы. Допускается некоторое снижение дозы леводопы (на 5-10%). При переходе на сталево с препарата с замедленным высвобождением дозу леводопы снижают на 20-30%. Перевод производят также после ночного сна. Если разовая доза 2-компонентного препарата у пациента превышала 200 мг, то при переводе на сталево возможна комбинация сталево с небольшим количеством двухкомпонентного препарата. Для обеспечения стабильности концентрации леводопы кратность приема сталево, как и других препаратов леводопы, не должна быть меньше 3 раз в сутки.
Моторные флюктуации и дискинезии
Изменение моторного ответа леводопы связано с прогрессирующей гибелью нейронов черной субстанции. Оставшиеся нейроны не способны накапливать и удерживать поступающую леводопу. В результате дофамин начинает высвобождаться в синаптическую щель хаотично. Вследствие короткого периода полураспада леводопы стимуляция дофаминовых рецепторов становится пульсирующей, что ведет к колебаниям моторного состояния пациента [14, 15, 61]. На фоне дефицита дофамина развивается денервационная гиперчувствительность дофаминовых рецепторов стриатума, что является причиной развития дискинезии «пика дозы». Пульсирующая стимуляция дофаминовых рецепторов приводит к изменению выработки препроэнкефалинов А и В, которые оказывают влияние на функциональную активность ГАМКергических путей [9, 25]. Результатом этих изменений являются нарушение функциональной активности системы базальных ганглиев и дестабилизация корково-подкорковых взаимодействий, обусловленных фармакокинетикой дофамина в стриатуме и на периферии. Дополнительным фактором, способствующим развитию моторных флюктуаций и дискинезий, являются нарушения адсорбции леводопы в желудочно-кишечном тракте (ЖКТ) и перистальтики кишечника.
Флюктуации моторного состояния можно разделить на предсказуемые и непредсказуемые (по отношению к приему леводопы).
Согласно классификации C. Olanow [45], выделяют следующие виды дискинезий: дискинезия «пика дозы». Чаще всего в виде хореиформного гиперкинеза мышц лица, туловища, конечностей. Наблюдается на фоне пика концентрации леводопы в крови; двухфазная дискинезия, возникающая в момент начала и окончания действия очередной дозы леводопы. Обычно имеет характер либо хореиформного гиперкинеза, либо дистоний различной локализации; дистония периода «выключения» возникает в конце действия препарата на фоне падения концентрации леводопы в крови. Чаще всего возникает утром в виде дистоний стоп, мышц лица и шеи.
Следует остановиться на подходах к коррекции наиболее часто встречающихся моторных флюктуаций и дискинезий более подробно.
Терапия феномена «истощения дозы»: увеличение кратности приема леводопы и, как правило, общей суточной дозы; добавление пролонгированных форм леводопы; добавление ингибиторов КОМТ, перевод на сталево; добавление к терапии леводопой агонистов дофаминовых рецепторов, амантадина, ингибиторов МАО-В.
Для купирования утренней дистонии применяют: поздний вечерний прием препаратов леводопы; вечерний прием агонистов дофаминовых рецепторов; назначение «корректоров» (баклофен по 5 мг 2 раза в день, клоназепам по 1 мг 2 раза в день).
С целью уменьшения дискинезий «пика дозы» используют следующие методы: отмена ингибиторов МАО-В, холинолитиков, ингибиторов КОМТ; снижение разовой дозы леводопы и увеличение кратности приема; прием препаратов леводопы во время еды; добавление амантадина; снижение дозы леводопы и добавление агонистов дофаминовых рецепторов.
Терапия двухфазных дискинезий наиболее трудна. Чаще всего используют следующие возможности: снижение дозы леводопы с одновременным добавлением агонистов дофаминовых рецепторов или ингибиторов КОМТ, перевод на сталево; отмена пролонгированных форм леводопы; увеличение кратности приема леводопы; добавление амантадина.
Интрадуоденальная форма леводопы
Новым направлением стратегии постоянной дофаминергической стимуляции является введение препаратов леводопы непосредственно в ЖКТ [5, 42, 58]. Дуодопа (суспензия леводопы/карбидопы в соотношении 20:5 мг/мл) в виде геля вводится через специальную помпу в начальную часть тонкого кишечника. Для установки системы используют чрескожную эндоскопическую гастротомию с постановкой дуоденального зонда или гастротомию. Для подбора необходимой дозы и скорости введения препарата первоначально на несколько дней устанавливается назодуоденальный зонд. После этого зонд извлекают, а дуодопа из кассет, укрепленных на поясе, через помпу поступает в кишечник по индивидуальной программе. Такая система введения леводопы уже в течение нескольких лет используется для лечения больных на развернутых стадиях БП в странах Европы, Австралии, Канады.
Заключение
Несмотря на попытки ученых найти препараты с нейропротекторными свойствами, а также на определенные успехи нейрохирургических вмешательств, в настоящее время главным видом лечения БП остается заместительная терапия. Леводопа является несомненным достижением современной фармакологии и по своей эффективности не имеет конкурентов среди других лекарственных средств для лечения паркинсонизма. Неуклонное прогрессирование заболевания требует пожизненного применения леводопасодержащих препаратов, которые могут назначаться как в моно-, так и в виде комбинированной терапии. Дальнейшее развитие этого направления, по-видимому, будет связано с поиском новых возможностей доставки леводопы в головной мозг и поддержания устойчивой концентрации леводопы в базальных ганглиях.