Осумкованная гематома
Гематома – кровоизлияние в ткани. Обычно бывает после травм, реже – вследствие самопроизвольного разрыва сосуда (спонтанная гематома).
Если излившаяся в ткани кровь не «пропитывает» их, а скапливается, образуя полость, заполненную сгустками, такую гематому называют осумкованной.
Симптомы, диагностика осумкованной гематомы
Если осумкованная гематома находится в подкожной клетчатке, она обычно определяется в виде выбухания кожи, умеренно болезненного при пальпации. Кожа над гематомой может быть гиперемирована (небольшое покраснение). При межмышечном расположении гематомы имеется отек пораженного органа (например, голени), боли при движениях мышц, в области которых находится гематома. В сомнительных случаях делают УЗИ или диагностическую пункцию.
Осумкованная гематома может рассосаться, может пропитаться солями кальция (организовавшаяся гематома) и остаться навсегда.
В некоторых случаях, особенно при наличии ссадин после удара, осумкованные гематомы нагнаиваются. При нагноении в области имеющейся гематомы усиливаются боли, нарастает покраснение кожи, гематома увеличивается в размерах, может повышаться температура тела. При нагноении гематомы нужна срочная операция.
Лечение осумкованной гематомы
Небольшие гематомы можно лечить консервативно – лиотон-гель, троксевазин-гель, физиотерапия. Крупные и явно выбухающие, а также нагноившиеся осумкованные гематомы подлежат оперативному лечению. Под местной анестезией делают небольшой разрез кожи, через который выдавливают сгустки, полость промывают перекисью водорода и дренируют резиновым выпускником.
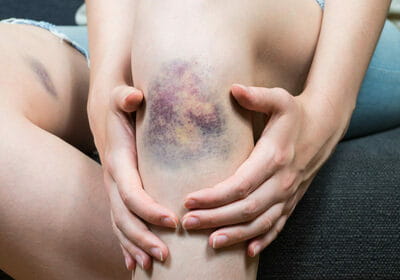
Гематома (скопление крови в мягких тканях)
По цвету гематома может быть разной – от ярко-красной до фиолетовой, чаще всего она неоднородна – края ее более темные, синеватого оттенка, а внутри гематома красная.
Ниже в статье вы найдете причины заболевания; врачей, которые его лечат; необходимые лечебные процедуры для лечения; а также общую информацию о заболевании его локализации, особенностях диагностики заболеваний и лечения их. Тем не менее, советуем проконсультироваться с врачом, ибо самолечение в 90% чревато переходом болезни в хроническую стадию с крайне неприятными осложнениями
Гематома. Общая информация
Гематома – состояние, характеризующееся скоплением жидкой или свернувшейся крови внутри тела, которое возникает в результате разрыва сосудов и локализуется в мягких тканях. По размеру гематомы могут быть небольшими, а могут сдавливать мягкие ткани и расположенные рядом органы. Гематомы образуются под кожей, слизистыми оболочками, в толще мышц, в стенке внутренних органов, в головном мозгу.
При лечении Гематомы врачи клиники БИОСС используют как проверенные временем, так и самые новые разработки и авторские методики.
В нашей клинике работают лучшие врачи в Москве, имеющие большой опыт в лечении Гематомы
Существует несколько классификаций гематом:
Как отличить гематому от обыкновенного синяка?
Существуют определенные признаки гематомы, которые позволяют отличить ее от обыкновенного поверхностного синяка:
КОГДА СТОИТ ЗАБИТЬ ТРЕВОГУ, ПЕРВЫЕ СИМПТОМЫ ГЕМАТОМЫ
Гематома дает свои симптомы и признаки почти сразу же после повреждения.
По цвету гематома может быть разной – от ярко-красной до фиолетовой, чаще всего она неоднородна – края ее более темные, синеватого оттенка, а внутри гематома красная.
ВИДЫ ГЕМАТОМ И ИХ ЛЕЧЕНИЕ
Есть несколько подходов к классификации гематом.
Гематомы различают в зависимости от:
Кроме этого, выделяют в лечении ситуативные гематомы, которые требуют особенного подхода, например, гематомы при родах, гематомы во время беременности и т.д.
Артериальная гематома – это гематома, которая содержит в полости артериальную кровь. Как правило, такие гематомы ярко красные, они часто бывают разлитыми – с большим распространением на поверхности. Венозная гематома возникает при сдавлении и нарушении целостности вены. По цвету эти гематомы синевато-фиолетового цвета, они малоподвижны, тверды на ощупь. Наиболее частые гематомы – смешанные, когда в полость выходит и артериальная, и венозная кровь.
Подкожная гематома образуется под слоем кожи и похожа больше на синяк. Образовываться они могут как из-за травм, так и из-за различных заболеваний – туберкулеза, сифилиса, скарлатины, красной волчанки. Часто такие гематомы образуются у лиц, страдающих гемофилией. При малейшем повреждении сосуда у них возникают пятна на коже. Подкожные гематомы могут быть трех степеней.
При гематоме легкой степени ее признаки возникают пролонгировано – приблизительно через сутки после травмы, при этом она абсолютно не мешает функционированию того органа, на котором она появилась. Болезненные ощущения слабые, а иногда и вовсе не возникают. Если гематома ничем не осложнена, то она проходит самостоятельно без какого-либо лечения. Гематома средней степени образуется через три-четыре часа. При этом гематома может частично нарушать работу органа, на котором она возникла. Вокруг такой гематомы образуется легкая припухлость и отек мягких тканей. На место гематомы нужно приложить холод, давящую повязку и обратиться в медицинское учреждение. Гематома тяжелой степени может возникнуть при серьезной травме. При этом наличие гематомы нарушает работу органов. Образуется кровоизлияние быстро – буквально через час на месте повреждения можно заметить синее пятно. Чаще всего это подкожная гематома, которая видна невооруженным глазом. С течением времени гематома усиливается и может стать внутримышечной. В этом случае пациент будет ощущать онемение и болезненность в мышцах. Такая гематома требует обязательного осмотра врача и назначения дальнейшего лечения. Если гематому не лечить, то это может нанести серьезный вред организму человека.
Внутримышечная гематома характеризуется скоплением крови в мышцах. При этом пациент чувствует значительную болезненность в области повреждения. Функция мышцы нарушается. Для того, чтобы вылечить такую гематому, необходимо обязательно проконсультироваться с врачом. Возможно, понадобится хирургическое вскрытие гематомы, дренирование полости.
Внутричерепные гематомы бывают нескольких видов – эпидуральные, внутримозговые, субдуральные, внутрижелудочковые.
Эпидуральные гематомы – это скопление крови между мозговой оболочкой и костью черепа. Чаще всего такие гематомы возникают возле виска, их развитие связано с травматическим моментом (ударом об камень, ударом по голове тупым предметом). При эпидуральной гематоме чаще всего страдает артерия, поэтому такая гематома является еще и артериальной. В месте разрыва быстро скапливается до ста пятидесяти миллилитров крови. Появление такой гематомы приводит к сдавлению головного мозга. При этом пациент теряет кратковременно сознание, а потом приходит в сознание, но чувствует головную боль, слабость, рвоту. После нескольких часов улучшения происходит резкое ухудшение. В зависимости от размера гематомы, может быстро наступить состояние коматоза. Сердечные сокращения урежаются, давление падает, глаза перестают реагировать на раздражители (кроме зрачков). При диагностировании такой гематомы назначается экстренная операция по устранению ее.
Субдуральные гематомы – это кровоизлияния между паутинной и твердой оболочками мозга.
В таких гематомах собирается венозная кровь, поэтому они являются еще и венозными. Довольно часто такие гематомы бывают двусторонними – первая возникает в месте удара, а вторая – противоудара. Эти гематомы имеют большую площадь, нежели эпидуральные, могут иногда содержать до трехсот миллилитров крови. При наличии такой гематомы кризисные явления у пациента могут нарастать в течение двух суток – возникает гемипарез, сбои в дыхании, эпилепсия, брадикардия. Лечение такой гематомы хирургическое, состоит в иссечении самой гематомы, восстановлении целостности кости и ревизии мозга. В некоторых случаях накладывается дренаж.
Внутримозговая гематома весьма сложна для диагностики. Кровоизлияние может происходить медленно, нарастая в объеме день изо дня. Постепенно появляются и симптомы внутримозговой гематомы. В некоторых случаях непосредственный кровоподтек может появиться через определенное время после травмы. Симптомы такого кровоизлияния зависят от того, в каком месте оно произошло – могут быть нарушения слуха, речи, зрения, потери сознания, расстройства памяти, потеря чувствительности или наоборот, гиперчувствительность. Чаще всего такая гематома лечится специальными препаратами, которые помогают ей рассосаться. Их применяют в том случае, если объем излитой крови менее тридцати миллилитров. В ином случае может понадобиться операция.
Внутрижелудочковая гематома возникает в том случае, если кровоизлияние происходит в желудочки головного мозга. Лечение такой гематомы зависит от ее размеров. Если консервативно вылечить такую гематому невозможно, то прибегают к оперативному вмешательству.
Существует несколько классификаций гематом:
С учетом локализации: подкожные, подслизистые, подфасциальные, межмышечные гематомы и пр. Кроме того, выделяют гематомы, которые локализуются в области внутренних органов, а также в полости черепа.
С учетом отношения к сосуду: непульсирующие и пульсирующие гематомы.
С учетом состояния крови в области поражения: свежие (несвернувшиеся), свернувшиеся, инфицированные, нагноившиеся гематомы.
С учетом клинических признаков: диффузные, ограниченные и осумкованные гематомы.
В отдельную группу также следует выделить внутричерепные гематомы (субдуральные, эпидуральные, внутрижелудочковые, внутримозговые и субарахноидальные кровоизлияния), которые по клиническим признакам, особенностям течения и возможным последствиям для жизни пациента отличаются от всех остальных видов гематом.
Гематома мягких тканей
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10
Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.
Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.
Гематома
Скопление сгустков или жидкой крови в мягких тканях тела, образовавшееся из-за разрыва кровеносных сосудов, называют гематомой. Самой распространенной разновидностью патологии является обычный синяк. Однако это понятие включает намного более тяжелые и сложные случаи, которые нельзя оставлять без квалифицированной медицинской помощи. Кровь, вытекающая из сосуда, раздражающе действует на окружающие его ткани, следствием чего становится появление болезненных ощущений, отека тканей и других признаков развивающегося воспаления. Кроме того, гематома сдавливает расположенные рядом с ней ткани или органы, что может привести к развитию осложнений.
Общие сведения
Повреждения небольшого размера, как правило, не требуют никакого лечения и рассасываются самостоятельно в течение нескольких дней. При образовании обширных гематом существует риск попадания инфекции и развития нагноения. Наиболее часто гематомы образуются у представителей младших возрастных групп – детей, подростков и молодежи, которым присуща высокая физическая активность. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки, а также с нарушениями свертываемости крови.
Почему гематома меняет цвет
Медики выделяют три отдельные стадии гематомы, через которые она должна пройти, прежде чем полностью исчезнуть. Каждая из них характеризуется определенным цветом кожи, сквозь которую просвечивает кровоизлияние.
Визуальные симптомы гематом наиболее хорошо заметны в случаях, когда излияние крови происходит в подкожном слое. Если же сгусток образуется в более глубоких слоях мягких тканей, то снаружи заметна лишь небольшая, но болезненная припухлость. Такие образования намного более опасны, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Виды повреждений
Лечение гематом среднего и тяжелого типа должно проводиться под наблюдением врача, чтобы исключить возможные негативные последствия травмы.
Кроме тяжести повреждения, существуют и другие критерии классификации гематом:
Практически всегда кровоизлияние представляет опасность для здоровья, поэтому для ликвидации его последствий нужно сразу после травмы обратиться за врачебной помощью.
Методы обследования
Для диагностики гематом необходимо обратиться к травматологу. При локализации кровоизлияния глубоко в мышечной ткани, суставах либо внутренних органах визуальный осмотр дает слишком мало информации, чтобы врач мог объективно оценить тяжесть поражения и степень опасности травмы. В таких ситуациях больному назначают:
По результатам обследования врач назначает соответствующие процедуры.
Как убрать гематомы?
Сроки восстановления зависят от масштабов поражения, наличия или отсутствия инфекции и других факторов.
Часто возникающие вопросы
Как избавиться от гематомы народными методами?
Народные средства помогают только при небольших и неопасных поверхностных повреждениях. Для ускорения рассасывания к синяку можно прикладывать компресс из размятого капустного листа, смешанную с вазелином бодягу, смоченные в растворе мумие тампоны. При глубоко расположенных или обширных повреждениях необходимо обратиться к врачу.
Чем опасна гематома?
Наибольшую опасность для здоровья, а иногда и для жизни представляют гематомы, образующиеся в глубине тканей, внутри органов или суставов. Крупное кровоизлияние опасно возможным развитием инфекции, воспалением и нагноением. При повреждении сустава может развиться бурсит, синовит или гемартроз, результатом чего становится инвалидность. Кровь в полости брюшины приводит к перитониту. Гематомы головного мозга приводят к нарушению функций этого органа с тяжелыми последствиями в виде ухудшения когнитивных функций, паралича частей тела и др.
Как лечить гематому в первые часы после травмы?
Сразу после ушиба необходимо оказать пострадавшему первую помощь: приложить к травмированному месту лед, затем туго забинтовать поврежденную конечность, чтобы перекрыть вытекание крови в ткани. Повязка не должна оставаться дольше двух часов. За это время необходимо добраться до травмпункта, где пациент получит необходимую профессиональную помощь.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Новая патоморфологическая классификация субдуральных гематом
Полный текст
Аннотация
Цель – разработка патоморфологической классификации субдуральных гематом, отражающей значимые для судебно-медицинского анализа аспекты их патогенеза и давности возникновения.
Материал и методы. Проведен проспективный патоморфологический анализ качественной эволюции 200 субдуральных гематом при закрытой и открытой непроникающей черепно-мозговой травме.
Результаты. Разработана новая патоморфологическая классификация субдуральных гематом, основанная на иерархической последовательности характеристик: наличие и выраженность организации; генез инкапсуляции и резорбции, механизм организации.
Выводы. Новая патоморфологическая классификация рекомендуется для использования в ходе судебно-медицинского или иного медико-экспертного анализа субдуральных гематом.
Ключевые слова
Полный текст
СГ – субдуральная гематома; СМЭА – судебно-медицинский экспертный анализ; ТМО – твердая мозговая оболочка; ПЦПР – прогностическая ценность положительного результата; ПЦОР – прогностическая ценность отрицательного результата; ВИК – вторичное интракапсулярное кровоизлияние.
ВВЕДЕНИЕ
Ввиду своей значительной частоты, преимущественно травматического генеза и высокой летальности, субдуральные гематомы (СГ) являются одним из наиболее частых объектов судебно-медицинского экспертного анализа (СМЭА), направленного на выяснение причин летальных исходов, оценку качества лечения и реконструкцию обстоятельств причинения травмы [1]. СМЭА летальных субдуральных кровоизлияний по-прежнему преимущественно основывается на макро- и микроскопическом исследовании аутопсийного и, значительно реже, операционно-биопсийного материала. При этом, несмотря на сохраняющуюся ведущую роль морфологических методов исследования, данный вид патологии характеризуется отсутствием своей патоморфологической классификации, способной на базе воспроизводимых критериев с четкими характеристическими свойствами адекватно отражать значимые для СМЭА аспекты патогенеза и давности возникновения СГ [2].
До сих пор основной применяемой на практике классификацией СГ является их деление на острые, подострые и хронические в зависимости от времени их клинической манифестации симптомами сдавления головного мозга или диагностики [3]. В частности, к острым относят СГ, диагностированные в первые 3 суток после своего образования, к подострым – спустя 3 суток, а к хроническим – спустя 2–3 недели после возникновения гематомы [4]. Единственным патоморфологическим критерием разделения СГ указанных типов является наличие или отсутствие их инкапсуляции. Однако полного соответствия между возрастом гематомы и наличием или отсутствием ее инкапсуляции нет [1, 4]. Действительно, инкапсуляция СГ на светооптическом уровне развивается не ранее 3 суток с момента образования субдурального кровоизлияния, однако под влиянием многих случайных факторов может наступать значительно позже, иногда спустя 9 суток [1]. Вследствие этого не все неинкапсулированные СГ являются острыми. Четкие же патоморфологические критерии подострых и хронических СГ и вовсе отсутствуют.
Следует отметить, что попытки создания патоморфологической классификации СГ неоднократно предпринимались и ранее. Так, в зависимости от выраженности воспалительных и дистрофических процессов и преобладания определенных структурных компонентов был предложен ряд классификационных схем гистологических типов капсул хронических СГ [5, 6]. Было предложено использовать тип строения капсул хронических СГ или присущие им морфометрические показатели для установления давности и травматического или нетравматического вариантов генеза указанных гематом [7]. Однако выдвинутые гипотезы не дали желаемых результатов [1]. В этой связи усилия исследователей сосредоточились не на поиске патоморфологических классификационных критериев СГ, а на пути создания классификаций СГ, основанных на признаках, регистрируемых методами прижизненной или посмертной нейровизуализации [2, 8].
Разработка патоморфологической классификации СГ, отражающей значимые для СМЭА аспекты их патогенеза и давности возникновения.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Методологический дизайн исследования представляет собой проспективный анализ качественной патоморфологии травматических СГ различной давности.
Объектами исследования качественной эволюции СГ явились фрагменты твердой мозговой оболочки (ТМО), капсул и содержимого 200 субдуральных кровоизлияний от трупов лиц, погибших в возрасте 14–93 лет в различные сроки посттравматического периода длительностью от 1 ч до 2,5 года (таблица 1). Все качественные гистологические исследования основывались на слепом оценивании различных морфологических критериев, наличие или отсутствие каждого из которых кодировалось дихотомическими переменными (1 или 0). Во всех наблюдениях травмы головы в момент причинения имели закрытый или открытый непроникающий характер. В последующем 98 СГ подверглись краниотомии с частичной или полной эвакуацией (таблица 1).
Тип СГ
Неинкапсулированные, в т.ч.
Оперированные, в т.ч.
Инкапсулированные, в т.ч.
Оперированные, в т.ч.
Остаточные изменения, в т.ч. в исходе
Таблица 1. Патоморфологические типы исследованных СГ
Table 1. Pathomorphological types of the studied SH
Забранный набор объектов фиксировали в нейтральном растворе формалина и заливали в парафин. Изготовленные срезы окрашивали гематоксилином и эозином – по Ван Гизону и по Лепене. Гистологическое исследование проводили с помощью микроскопа MICROS серии MC 300 TX.
Количественные характеристики частот СГ различных патоморфологических типов и некоторых диагностических критериев подвергали математико-статистической обработке, включавшей вычисление долей и их интервальных оценок при 95% доверительной вероятности. Для патоморфологических критериев также определяли базовые характеристики диагностической значимости: чувствительность, специфичность, прогностическую ценность положительного (ПЦПР) и отрицательного (ПЦОР) результатов диагностики, индекс точности. При расчетах ПЦПР, ПЦОР и индекса точности в качестве априорной распространенности учитывали эмпирическую популяционную относительную частоту СГ дифференцируемых типов.
Статистическую обработку данных производили с использованием приложений Microsoft Excel пакета Office 2016 и Statistica (StatSoft) версии 7.0.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Проведенное исследование показало, что патоморфологическая эволюция СГ представлена совокупностью закономерно развивающихся и последовательно сменяющих друг друга стадий, состоящих из процессов свертывания излившейся в субдуральное пространство крови, пролиферации элементов ТМО с их врастанием в содержимое гематомы, его замещением грануляционной тканью с последующим созреванием последней. Замещающая гематому соединительная ткань в зависимости от длительности своего существования характеризуется качественными и количественными изменениями составляющих ее клеточных популяций, волокнистых структур и сосудов, выражающихся стиханием интенсивности воспалительной инфильтрации, нарастанием объема межклеточного матрикса, дифференцировкой сосудов, развертыванием репаративных и инволютивно-дистрофических процессов.
Полученные данные позволили предложить выделение патоморфологических типов СГ, целиком основанных на регистрации их качественных макро- и микроскопических характеристик (таблица 2). Классификация базируется на следующей иерархической последовательности характеристик: наличие и выраженность организации, генез инкапсуляции и резорбции, механизм организации.
Новая патоморфологическая классификация
Действующая
клинико-морфологическая классификация
Острые или подострые
2.1. Первично инкапсулированные
2.2. Вторично инкапсулированные
2.3. Артифициально (ятрогенно) резорбированные
3. Стабильно организованные
в исходе ранее перенесенных СГ
3.1. С самопроизвольной организацией
3.2. Со смешанным механизмом организации
Таблица 2. Новая патоморфологическая классификация СГ в сравнении с действующей клинико-морфологической классификацией
Table 2. New pathomorphological classification of SH in comparison with the current clinical and morphological classification
В зависимости от наличия и выраженности организации все СГ подразделяются на три основных класса: неинкапсулированные, инкапсулированные и стабильно организованные. Неинкапсулированные СГ характеризуются макроскопическим наличием в субдуральном пространстве жидкой крови или ее свертков без признаков инкапсуляции (рисунок 1). С момента своего образования все СГ являются неинкапсулированными, первые проявления инкапсуляции начинают регистрироваться спустя 3 суток существования СГ, а к 10 суткам все СГ являются инкапсулированными.
Рисунок 1. Неинкапсулированная СГ. Содержимое гематомы не содержит фибрина и не спаяно с ТМО. Окраска гематоксилином и эозином. 64х.
Инкапсулированные СГ отличаются отделением содержимого гематомы от ТМО новообразованной наружной капсулой различной степени зрелости. Образование внутренней (со стороны паутинной оболочки) капсулы с покрытием всей площади СГ необязательно. Так, у всех инкапсулированных СГ внутренняя капсула отсутствовала либо представляла собой не связанный с паутинной оболочкой фрагмент наружной капсулы, отслоившийся от последней за счет вторичных интракапсулярных кровоизлияний (ВИК). В части капсул ВИК принимали характер интенсивной геморрагической имбибиции с распространением вдоль поверхности ТМО и расслоением капсулы СГ с формированием вторичных субдуральных и интракапсулярных гематом (рисунок 2). Не исключено, что подобное расслоение капсулы является основным, а возможно, и единственным механизмом формирования внутреннего и наружного листков хронических СГ, по крайней мере в проекции участков мозга без травматических и воспалительных повреждений.
Рисунок 2. Капсула СГ с наличием множественных ВИК. Отмечается слияние ВИК с отслоением капсулы от ТМО и формированием интракапсулярной полости, заполненной кровью. Окраска гематоксилином и эозином. 129х.
В первые дни после своего образования капсулы СГ представлены однородной грануляционной тканью. Спустя 11 суток в капсулах всех СГ становится заметен феномен стратификации. Сущность последней заключается в появлении в толще капсулы слоев различной степени зрелости. В частности, прилегающие к ТМО слои капсулы обычно представлены созревающей грануляционной тканью с небольшой выраженностью воспалительной инфильтрации, а в СГ большой давности их строение может приближаться к таковому оформленной плотной волокнистой соединительной тканью. Прилежащие же к сверткам крови слои капсул до завершения их резорбции по морфологии всегда соответствуют таковым в начальный период инкапсуляции.
Стабильно организованные СГ представляют собой конечный этап естественной эволюции субдурального кровоизлияния, характеризующийся полным отсутствием содержимого гематомы и завершенностью организации ее капсулы. Чаще всего морфологические эквиваленты стабильно организованных СГ представляют собой сохранившиеся на субдуральной поверхности ТМО в исходе естественной эволюции гематом элементы их капсул небольшой толщины с диссеминированным внеклеточным гемосидерозом и инволютивно-дистрофическими изменениями различной степени выраженности (рисунок 3). Капсулы СГ данного типа также отличаются отсутствием стратификации, воспалительной инфильтрации и ВИК и небольшим удельным объемом сосудистого компонента. Подобные остаточные явления нами было предложено именовать очаговым субдуральным фиброзом ТМО [1].
Рисунок 3. Капсула стабильно организованной СГ. Окраска гематоксилином и эозином. 129х.
Более редким вариантом организованных СГ являются остаточные изменения после гематом небольшого объема, завершивших свою эволюцию без образования ограничительной капсулы. Морфологическим эквивалентом СГ указанного типа являются очаговые скопления гемосидерина в прилегающих к субдуральной поверхности слоях ТМО. Поэтому такие остаточные явления целесообразно именовать очаговым субдуральным гемосидерозом ТМО. Роль капсулы таких СГ до завершения их полной резорбции выполняет фиброзная ткань дуральной оболочки.
Главным характеристическим свойством стабильно организованных СГ является не столько резорбция их содержимого, сколько завершенность организации в виде исчезновения стратификации, воспалительной инфильтрации и ВИК, уменьшения относительного объема сосудов с параллельным нарастанием объема межклеточного матрикса, развития дистрофических процессов (гиалиноза, кальциноза) и процессов ремоделирования (появление выстилки из арахноидэндотелия и сосудов метакапиллярного типа). В результате такие организованные СГ являются стабильными, т.е. обладают минимальным риском развития ВИК, расслоения капсулы и обратного перехода в инкапсулированные.
Классифицирование организованных СГ осуществляется по признаку механизма резорбции их содержимого, которая может осуществляться полностью самопроизвольно либо с участием артифициального фактора путем первоначальной эвакуации содержимого СГ в ходе оперативного лечения с последующим самопроизвольным созреванием оставшейся капсулы. О наличии ятрогенного элемента в организации СГ свидетельствуют следы перенесенных краниотомий в виде рубцово-спаечных изменений мягких тканей головы, костей черепа и мозговых оболочек, трепанационных отверстий в черепе. Напротив, отсутствие названных изменений указывает на самопроизвольный характер организации. Следует отметить, что полное ятрогенное удаление СГ до начала их инкапсуляции не сопровождается развитием очагового субдурального фиброза в их исходе.
Важным элементом новой классификации является выделение в ней трех подгрупп среди инкапсулированных СГ. Основную долю СГ данного типа представляют гематомы давностью более 3 суток, подвергшиеся инкапсуляции в ходе своей естественной эволюции. Однако кроме них формально к данному типу относятся также каузально не связанные с первичными повторные субдуральные кровоизлияния, в том числе острые, локализация которых в субдуральном пространстве полностью или частично совпадает с локализацией очагового субдурального фиброза в исходе перенесенной первичной СГ. В отличие от первично инкапсулированных СГ данный тип гематом целесообразно именовать вторично инкапсулированными (рисунок 4).
Рисунок 4. Вторично инкапсулированная СГ. Состоит из остатков капсулы организованной первичной СГ, имеющей строение, схожее с таковым ТМО (границы капсулы отмечены горизонтальными стрелками) и наложений крови повторной острой СГ. В капсуле виден сосуд метакапиллярного типа (отмечен вертикальной стрелкой). Окраска гематоксилином и эозином. 129х.
Третью группу образуют артифициально резорбированные гематомы, не достигшие стадии стабильной организации. СГ этого подкласса подвергаются эвакуации уже после своей инкапсуляции, но до того как морфологическое строение их капсул по степени развития инволютивно-дистрофических и репаративных процессов начинает соответствовать таковому стабильно организованных гематом. Морфологически капсулы артифициально резорбированных СГ неотличимы от таковых их инкапсулированных аналогов (рисунок 5), отсутствие наложений крови на поверхности которых может быть вызвано процессами частичной резорбции или быть артефактом гистологической техники [4]. В патогенетическом аспекте следует отметить, что артифициально резорбированные СГ являются нестабильными, способными снова переходить в класс инкапсулированных гематом путем развития ВИК и последующего расслоения капсулы. Именно по причине своей нестабильности данный тип СГ, несмотря на отсутствие у них содержимого, нельзя относить к остаточным изменениям, а их давность должна определяться методами, предназначенными для первично инкапсулированных гематом.
Рисунок 5. Артифициально резорбированная СГ. Граница между капсулой гематомы и ТМО отмечена стрелкой. Окраска гематоксилином и эозином. 129х.
В судебно-медицинском отношении вторично инкапсулированные СГ являются наиболее коварным в диагностическом отношении типом гематом, встречающимся в 9% всех инкапсулированных СГ, чреватым ошибочными выводами в отношении генеза и давности их образования. Например, повторная острая СГ, по своей локализации совпавшая с очаговым субдуральным фиброзом в исходе перенесенной организованной первичной гематомы, при патоморфологическом исследовании будет ошибочно расценена как первично хроническая. Диагностику дополнительно затрудняет неминуемое развитие реактивных изменений со стороны остатков капсулы первичной гематомы, заметное уже спустя 3 суток с момента повторного субдурального кровоизлияния.
После этой временной точки диагностировать вторичный механизм инкапсуляции становится возможным только путем обнаружения в капсуле СГ процессов инволюции и ремоделирования, присущих исключительно стабильно организованным СГ, наиболее значимыми из которых являются обнаруживаемые в капсуле гематомы гиалиноз и сосуды метакапиллярного типа (таблица 3). Также установить вторичный характер инкапсуляции можно посредством выявления несоответствия биохимической и химико-токсикологической давности содержимого гематомы таковой, установленной с помощью гистологического исследования ее капсулы.















