Что такое дифференцировка на слои
Ультразвуковое исследование лимфатических узлов
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Оценка состояния зон регионарного лимфооттока при обследовании онкологических больных имеет решающее значение в определении лечебной тактики и прогнозе течения заболевания. Знание путей лимфооттока позволяет вести целенаправленный поиск метастатически измененных лимфатических узлов у больных со злокачественными новообразованиями. Уточнение локализации и количества выявленных измененных лимфатических узлов дает возможность уточнить стадию опухолевого процесса.
Выявление лимфатических узлов при физикальном осмотре не всегда возможно. Так, по данным R. Chandawarkar и S. Shinde [1], J. Verbanck и соавт. [2], чувствительность пальпации в выявлении лимфатических узлов колеблется от 50 до 88%. Глубоко залегающие лимфатические узлы, например, ретромаммарные, интрапекторальные и др., недоступны для клинической оценки при пальпации. Одним из ведущих методов обнаружения патологии лимфатических узлов является ультразвуковое исследование (УЗИ). Точность УЗИ в выявлении лимфатических узлов различна, она во многом зависит от локализации лимфатических узлов, качества аппаратуры, а также опыта исследователя. Специфичность УЗИ в выявлении и дифференциальной диагностике поражения лимфатических узлов составляет от 30 до 100% 4. Число работ, посвященных ультразвуковой диагностике метастатического поражения поверхностных лимфатических узлов, увеличивается [7, 8].
Периферические лимфатические узлы исследуют линейными датчиками с рабочей частотой 5-12 МГц, линейные и конвексные датчики с рабочей частотой 3-5 МГц можно использовать для осмотра больших периферических конгломератов.
Исследование регионарных чаще проводят на стороне поражения, иногда и на контралатеральной стороне, а при лимфогранулематозе, неходжкинских лимфомах, лейкозах и др. УЗИ необходимо проводить с учетом возможного поражения разных групп лимфатических узлов.
При проведении УЗИ следует определить локализацию лимфатических узлов, их число, форму, размер и структуру.
В норме лимфатические узлы представляют собой образования бобовидной, овальной или лентовидной формы и располагаются группами, чаще по несколько узлов.
Размеры лимфатических узлов зависят от возраста обследуемого, особенностей конституции и др. У клинически здоровых людей можно обнаружить лимфатические узлы, длина которых достигает 3,5 см. Существует разница в величине и форме лимфатических узлов разных регионарных групп и лимфатических узлов, расположенных в разных областях у одного и того же индивидуума.
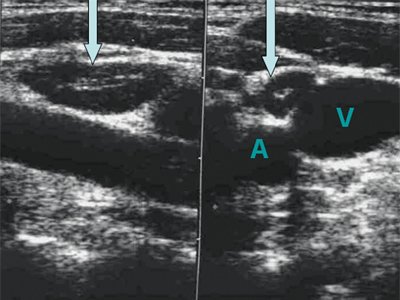
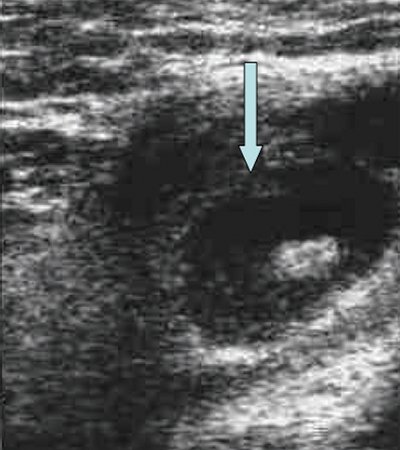
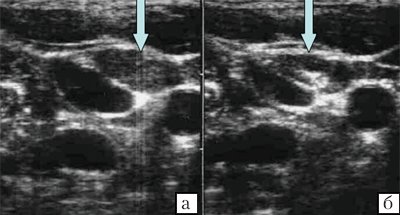
Форма лимфатических узлов в значительной мере зависит от их топографоанатомических отношений с прилежащими органами, обычно она несколько продолговатая и сплюснутая, немного выпуклая с одной стороны и с небольшой впадиной с другой, напоминает фасоль. Иногда форма лимфатического узла может быть округлой. В пожилом и старческом возрасте нередко встречаются лентовидные формы лимфатических узлов, которые можно рассматривать как результат слияния более мелких узлов. На участках, ограниченных фасциями (например, в затылочной области), узлы более вытянуты в длину, чем те, которые располагаются в рыхлой клетчатке (например, подмышечные) (рис. 1, 2).
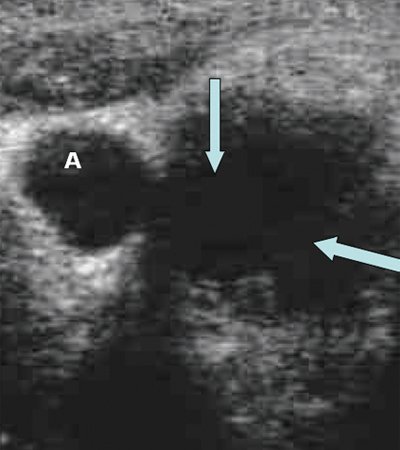
Эхогенность лимфатических узлов оценивают по отношению к окружающим тканям (чаще клетчатке) и описывают как высокую, среднюю и низкую (гипер- или гипоэхогенные, изо- или анэхогенные лимфатические узлы) (рис. 3, 4).
Рис. 3. Метастазы в лимфатические узлы (LN) шеи (Ln. Рretrachealis и Lnn. laterotracheales sinistri). Гипоэхогенные округлые гомогенные лимфатические узлы.
Рис. 4. Состояние после тиреоидэктомии. Изоэхогенный лимфатический узел претрахеальный (слева).
Паренхима лимфатического узла подразделяется на корковое вещество, расположенное ближе к капсуле, и медуллярную (мозговую) часть, занимающую центральные отделы узла, находящиеся ближе к воротам органа. Соотношение коркового и мозгового вещества варьирует в зависимости от локализации лимфатических узлов.
Структура лимфатических узлов изменяется в зависимости от этапности их расположения. Так, при оценке структуры лимфатических узлов шеи, расположенных рядом с органом, видно, что наиболее близко расположенные к органу лимфатические узлы (непостоянно присутствующие) имеют относительно небольшие размеры, округлую или веретенообразную форму, в них в меньшей степени выражено корковое вещество. В лимфатических узлах, расположенных дальше от органа, корковое вещество развито лучше.
Под взаимоотношением лимфатического узла с окружающими тканями понимается взаиморасположение узла и окружающих тканей: отсутствие связи или сохранение капсулы лимфатического узла и наличие прослойки клетчатки (или соединительной ткани) между лимфатическим узлом и другими структурами; соприкосновение или прилегание к органу (сосуду и др.) без нарушения его целости; вовлечение в опухолевый процесс.
У лиц пожилого возраста выявляют редукцию и склерозирование лимфатических узлов, некоторые из них срастаются между собой (у пожилых чаще определяются крупные лимфатические узлы). При этом наблюдается замещение больших участков узла жировой тканью. Жировая инфильтрация в старческом возрасте разрушает капсулу узла. Проросшие жиром лимфатические узлы (чаще периферические) выглядят как округлые и овальные структуры с гиперэхогенной гетерогенной (иногда сетчатой) центральной частью и относительно тонким гипоэхогенным ободком. Капсула узла может быть видна фрагментарно.
Локализация лимфатического узла описывается по отношению к анатомической области, сосудисто- нервному пучку либо к органу, рядом с которым находится выявленный лимфатический узел (в средней трети шеи, кнаружи от сосудисто-нервного пучка).
Для удобства диагностики банальные (неспецифические) лимфадениты дифференцируют следующим образом:
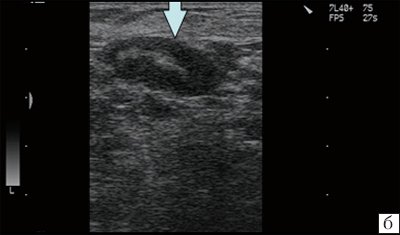
Рис. 6. Острый лимфаденит (лимфатический узел в средней трети шеи слева кнаружи от сосудистого пучка у больного с тромбозом яремной вены). Капсула четко не дифференцируется.
Реактивные изменения, возникающие в ответ на различные патологические процессы в организме (воспалительный процесс, проведение вакцинации и др.), способствуют увеличению лимфатического узла, напряжению его капсулы, усилению сосудистого рисунка, расширению корковой и околокорковой зон, отеку и разволокнению капсулы, расширению синусов, в лимфатическом узле могут встречаться единичные анэхогенные «кистозные » структуры, в дальнейшем может происходить абсцедирование. Следует учитывать, что изменения в лимфатических узлах, расположенных рядом с опухолью, могут выражаться в неспецифической реакции воспалительного характера (рис. 8).
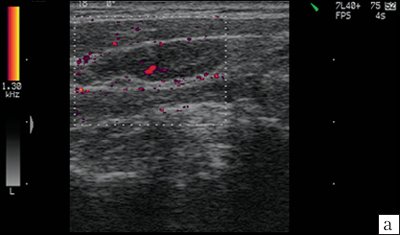
а, б) Увеличение лимфатического узла, утолщение гипоэхогенной периферической части, утолщение капсулы (показано стрелкой).
По мнению M. Choi и соавт. [9], сосуды в воспаленном расширены в сравнении с сосудами метастатически измененного лимфатического узла, которые, напротив, могут быть сдавлены клетками опухоли.
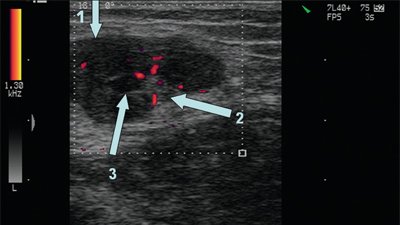
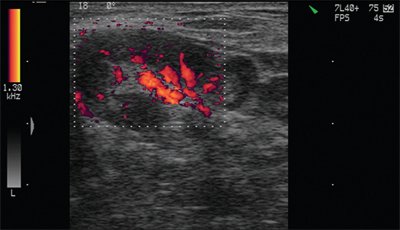
В нормальных и реактивно измененных при воспалении лимфатических узлов видимые сосуды чаще расположены в области ворот лимфатических узлов или не определяются вовсе. В крупном гиперплазированном лимфатическом узле сосудистый рисунок в периферических отделах упорядочен, сосуды (артерии) определяются вдоль капсулы и радиально от ворот к периферии.
При гиперплазии в случае положительного эффекта лечения лимфатических узлов становятся менее контрастными, размеры их уменьшаются. При хроническом лимфадените часто отмечается утолщение капсулы, спаяние ее с окружающими тканями.
О метастатическом поражении при больших размерах узлов, их неправильной форме, неровных или нечетких контурах уверенно можно говорить при наличии анэхогенных участков в узлах, выявлении конгломератов лимфатических узлов (рис. 9, 10).
а) Метастаз в лимфатический узел.
б) Гиперплазированный лимфатический узел (сохраняется центральная гиперэхогенная структура).
Рис. 10. Сосудистый рисунок периферического гиперплазированного лимфатического узла (подострый лимфаденит).
При метастатическом поражении лимфатического узла происходит изменение его формы, размеров, эхогенности и структуры. Описанный феномен лежит в основе использования УЗИ для диагностики метастатического поражения лимфатических узлов.
P. Vassallo и соавт. (1993) показали, что опухолевая инфильтрация приводит к изменению формы лимфатического узла (отношение поперечного и продольного размеров или длинной и короткой осей лимфатического узла менее 1,5): он становится округлым, гипо- или анэхогенным, видно расширение кортикального слоя. Таким образом, чем ближе форма лимфатического узла к округлой, тем больше вероятность опухолевого поражения лимфатического узла. Капсула узла при инфильтрации и прорастании в окружающие ткани четко не определяется, контур становится размытым.
Известно, что при метастатическом поражении лимфатических узлов в них увеличивается содержание жидкости. При проведении УЗИ отмечают стирание рисунка лимфатического узла уже на начальном этапе (замещение клетками опухоли) 9. Капсула лимфатического узла дифференцируется, но при прорастании за пределы капсулы контур узла становится размытым. При инфильтрации капсулы, в дальнейшем (прорастании окружающих тканей) распространении за пределы лимфатического узла и срастании нескольких узлов отмечается образование конгломератов.
Таким образом, изображение структуры метастатически пораженных лимфатических узлов может быть: гипоэхогенной вплоть до анэхогенной, гиперэхогенной гетерогенной (полиморфной неоднородной) за счет чередования гипер- и гипоэхогенных участков и с наличием локальных гипоэхогенных участков на фоне неизмененной или гиперплазированной структуры лимфатических узлов.
При злокачественных процессах в лимфатических узлах наиболее часто отсутствует гиперэхогенная центральная часть или отмечается ее истончение, что соответствует диффузному или тотальному замещению центральных отделов опухолевой тканью. В некоторых случаях при метастатическом поражении только центральной части лимфатического узла он может выглядеть неизмененным, так как происходит имитация изображения ворот опухолевой тканью (чаще встречается при высокодифференцированном плоскоклеточном раке или других формах рака, которые сопровождаются коагуляционным некрозом, в случае ишемической дегенерации). Иногда можно наблюдать лимфатический узел в виде полностью гиперэхогенного образования. Хотя последнее более характерно для жировой инфильтрации, в этих случаях все же нельзя полностью исключать опухолевый генез изменений.
Структура лимфатического узла при замещении опухолевой тканью чаще гетерогенная или гипоэхогенная. Встречаются анэхогенные лимфатические узлы (например, при меланоме) или изо- и гиперэхогенные (при папиллярном раке). Иногда могут визуализироваться гиперэхогенные включения (кальцинаты) в метастатически измененном лимфатическом узле, может наблюдаться также внутриузловой некроз с характерной гетерогенной ультразвуковой картиной.
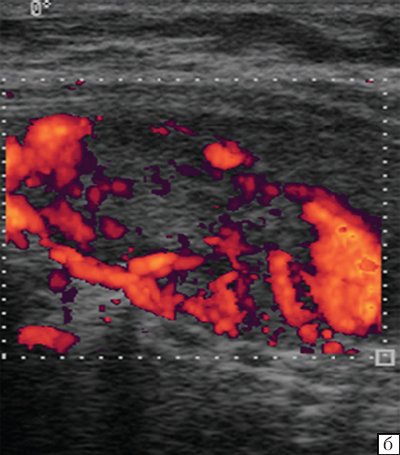
В метастатически измененных лимфатических узлах отмечается диффузное усиление васкуляризации с широким диапазоном скоростей и атипичным сосудистым рисунком (хаотично расположенные сосуды с наличием артериовенозных шунтов). По данным спектрального анализа, имеются низкие значения индекса резистентности при одновременной высокой диастолической составляющей.
Экстракапсулярный рост метастазов в лимфатических узлах часто приводит к объединению нескольких пораженных лимфатических узлах в бесформенный конгломерат и вовлечению в опухолевый процесс окружающих тканей. Признаком инфильтративного роста за пределы капсулы узла является нечеткость его контуров. Следует также определять вовлечение в опухолевый конгломерат прилежащих органов и структур, описывать характер этого вовлечения.
По данным T. Arita и соавт. (1993), УЗИ эффективно и при оценке изменений лимфатических узлов в динамике.
Оценивая состояние лимфатических узлов, следует помнить, что наличие измененного лимфатического узла может свидетельствовать как о гиперплазии узла, так и о метастатическом его поражении, однако при множественном опухолевом поражении метастазы могут принадлежать разным опухолям. Так, Н.И. Богданская (1978) описала случай одновременного поражения шейного лимфатического узла метастазами рака щитовидной железы и лимфосаркомы (рис. 11).
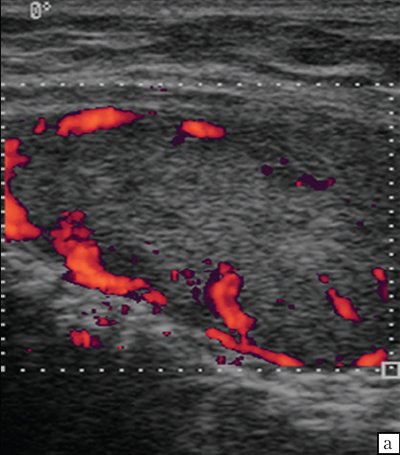
Рис. 11. ЛГМ. Кровоток в лимфатических узлах шеи.
Достаточно характерная ультразвуковая картина лимфатических узлов наблюдается при лимфогранулематозе. При этом в большинстве случаев видно несколько увеличенных лимфатических узлов (одна или несколько групп лимфатических узлов). Узел имеет овальную или округлую форму, четко видимую капсулу, гомогенную, чаще слабо гипоэхогенную структуру. Группа увеличенных лимфатических узлов («пачка») представлена четко отграниченными, не прорастающими капсулу и не сливающимися между собой лимфатические узлы (как при метастатическом поражении, в виде конгломерата) и может локализоваться в какой-либо одной области (например, надключично справа или слева) или в нескольких областях (увеличенные лимфатические узлы средостения, надключичные и в нижней трети шеи с одной или обеих сторон и др.).
Литература
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Что такое дифференцировка на слои
Роль эхографии в дифференциальной диагностике доброкачественных и злокачественных лимфаденопатий.
Аббасова Е.В Пархоменко Р.А. Щербенко О.И.. Родионов М.В.
Лаборатория детской рентгенорадиологии РНЦРР, Москва
Адрес документа для ссылки: h ttp://vestnik.rncrr.ru/vestnik/v4/papers/ abbas_v4. htm
Проблема дифференциальной диагностики лимфаденопатий (ЛАП), в том числе у детей, является весьма актуальной, но она еще далека от разрешения. Актуальность данной темы исследования обусловлена многообразием нозологий, сопровождающихся лимфопролиферативным синдромом, а так же сложностью дифференциальной диагностики доброкачественных и злокачественных ЛАП. Биопсия лимфатического узла (ЛУ) была и остается завершающим этапом дифференциальной диагностики злокачественных и доброкачественных ЛАП, но показания к ее своевременному выполнению не определены и устанавливаются или эмпирически или при развернутой клинической картине заболевания (1, 2, 3, 7, 8).
Вместе с тем, за последнее десятилетие достигнут значительный прогресс в методах визуализации. Среди них ведущим, несомненно, является эхография. Повышение разрешающей способности эхографии в В-режиме позволило визуализировать ранее недоступные исследованию структуры. Так, если в недалеком прошлом удавалось оценить лишь размеры и общую эхогенность ЛУ, то в настоящее время появилась возможность детально исследовать их структуру, состояние ангиоархитектоники и другие, ранее недоступные параметры. [9, 10].
Однако, эхография в В-режиме на сегодняшний день не позволяет уверенно говорить о злокачественности. В связи с этим очевидны усилия по совершенствованию ультразвуковой аппаратуры и поиску новых ультразвуковых признаков, или набора признаков, которые позволили бы повысить показатели специфичности ультразвукового метода и тем самым сузить показания к биопсии ЛУ.
Несмотря на то, что эхография не может поставить гистологического диагноза, на основании ряда эхографических критериев, отображающих структуру ЛУ, определяются дальнейшие диагностические и терапевтические процедуры. Очевидно, что успехи лечения и прогноз заболевания, прежде всего, зависят от раннего выявления и своевременно начатой терапии [6].
На основании вышеизложенного нам представляется актуальным научное исследование по совершенствованию эхографического метода, в том числе определение места и роли новейших ультразвуковых технологий в дифференциальной диагностике лимфопролиферативного синдрома.
Материалы и методы
Общая характеристика наблюдавшихся больных.
Объектом анализа явились результаты комплексного обследования 241 пациента, у которых ультразвуковому исследованию (эхографии) подверглись 907 периферических ЛУ (табл. 1). Исследование проводилось с сентября 2000 года по сентябрь 2004 года. Возраст 174 обследованных пациентов (72 %) был менее 18 лет. Число лиц обоего пола было почти одинаковым: 121 женщина и 120 мужчин.
У 189 человек исследование проводилось в связи с наличием увеличенных ЛУ. В зависимости от окончательного диагноза данная группа была нами поделена на четыре подгруппы (см. также таблицу 1):
а) 109 больных имели реактивную лимфаденопатию неопухолевого генеза;
б) У 47 больных выявлены злокачественные опухоли системы гемопоэза;
в) У 17 человек имелись метастазы солидных новообразований в ЛУ;
г) У 16 человек выявлены различные, редко наблюдавшиеся в нашей практике заболевания.
Контрольная группа из 52 человек была представлена детьми и взрослыми без признаков периферической лимфаденопатии. В эту группу были включены школьники младших классов, обследованных в плане диспансеризации, а также дети и взрослые, обратившиеся за консультативной помощью в детское отделение РНЦ РР по поводу других заболеваний.
Кроме объективного исследования, анализу подвергались данные анамнеза жизни пациентов – такие, как особенности анте- и постнатального периода, в частности, указания на наличие у ребенка внутриутробной инфекции, хронической ЛОР-патологии, частоты и давности ОРВИ и других инфекционных заболеваний, контактов с инфекционными больными, туберкулезной инфицированности.
Таблица 1. Структура исследованных лимфаденопатий.
Болезнь кошачьей царапины
Острый лимфобластный лейкоз
Метастазы злокачественных опухолей
Метастазы солидных опухолей
Метастазы рака молочной железы
Метастазы рака головы и шеи
Общее количество узлов
Морфологическому исследованию было подвергнуто 253 ЛУ из 907 (28 %). Это было осуществлено путем эксцизионной биопсии 101 узлов с гистологическим и иммуногистохимическим (48 случаев) исследованием материала, трепанобиопсии с гистологическим исследованием материала из 4 ЛУ, цитологического исследования материала полученного путем тонкоигольной пункции 152 ЛУ, в том числе под контролем пальпации (83 узла) или под контролем ультразвукового исследования (69 узлов). Природа 651 увеличенных ЛУ у 82 больных устанавливалась на основании данных клинико-эхографического мониторинга, проводимого в сроки от 1 месяца до 1 года после первичного УЗИ, с учетом результатов лечения.
Обследование лимфатических коллекторов области головы и шеи производилось по общепринятой методике. Кроме того, впервые нами был использован дорзальный доступ, когда пациент располагался лежа на животе с максимальным сгибанием головы во фронтальной плоскости. При этом его подбородок максимально соприкасался с грудиной, а лоб упирался в кушетку. Такой способ, по нашим наблюдениям, позволял добиться максимальной фокусировки и улучшению визуализации эхоструктуры верхнешейных ЛУ.
В В-режиме оценивали распространенность поражения ЛУ по регионарным зонам, количество выявленных ЛУ, однотипность изменений эхоструктуры ЛУ. После этого проводился анализ изменений в каждом конкретном видимом эхографически ЛУ. При этом давалась оценка следующих параметров: линейные размеры максимального продольного и поперечного диаметра ЛУ; соотношение продольного и передне-заднего диаметров ЛУ (индекса Solbiati ); форма ЛУ (округлая, овоидная); возможность дифференциации составных частей ЛУ; толщина изображения сердцевины ЛУ (утолщена/истончена/не изменена)- обратно коррелирует с толщиной коры ЛУ; положение изображения сердцевины (обычное/смещено к периферии/деформировано); толщина коры ЛУ (истончена/утолщена/не изменена); общая эхогенность ЛУ (не изменена/снижена/повышена); эхоструктура ЛУ (не изменена/однородная/диффузно-неоднородная/наличие анэхогенных зон); наличие дополнительных гиперэхогенных включений в структуре ЛУ; состояние контуров ЛУ (четкие/нечеткие, ровные/бугристые); состояние окружающих тканей (не изменены/повышенной эхогенности/сниженной эхогенности).
Допплерография (Импульсноволновая допплерография, цветовое допплеровское картирование, энергетическое картирование (ЦД(Э)К) периферических ЛУ.
Для более полного исследования периферических ЛУ в 433 случаях из общего количества ЛУ (907), исследованных в В-режиме (48 %), мы применяли методики ультразвуковой ангиографии – Ц(Э)ДК. Из них в 353 случаях была выполнена импульсноволновая допплерография ( PW ) интранодальных сосудов с артериальным характером кровотока. P И в нашем исследовании проводилась по стандартной схеме исследования магистральных сосудов. В процессе исследования мы использовали линейный датчик с допплеровской частотой 7,5-10 МГц. Для исследования артерий и артериол области ворот использовалась стандартная шкала диапазона скоростей от 0 до 30,5 см/сек. При исследовании приводящих артериальных сосудов наблюдались следующие условия: проводилась корректировка положения датчика и направления допплеровской волны; допплеровский фильтр устанавливался на самые минимальные показатели.
Допплерографические признаки позволили оценить качественные характеристики васкуляризации: наличие или отсутствие интранодального кровотока, тип кровотока, тип интранодальной ангиоархитектоники. На основании обобщения данных литературы мы считаем целесообразным применить следующую классификацию типов сосудистой сети ЛУ по данным Ц(Э)ДК:
1) «хилусный тип», когда нам удалось визуализировать кровеносные сосуды в области ворот (хилуса) в виде единичных артериальных и /или венозных сосудистых фрагментов, без распространения в паренхиму узла и без ветвления;
2) «активированный хилусный тип», когда мы выявляли в той или иной мере хилусные сосуды и сосуды медуллярного слоя в виде «древовидных с ветвлением» венозных и артериальных сосудов (в литературе данный тип нередко обозначается как «центральный»);
3) «периферический тип» сосудистой внутринодальной сети соответствует сосудистым фрагментам локализованным по периферии ЛУ, в области коры ЛУ, преимущественно в подкапсульных отделах;
4) «смешанный кровоток» был представлен богатым кровоснабжением с цветовыми сигналами как в центре, так и по периферии узла. Мы выделили два варианта данного типа кровотока:
4а) в области ворот (хилуса) ЛУ располагается один крупный артериальный сосуд, по периферии единичные точечные цветовые сигналы фрагментов мелких сосудов;
Оценка достоверности различий полученных значений средней «М» и доли «Р» оценивалась с помощью критерия Student : « t » – доверительный коэффициент, уровень вероятности ошибки «р» в работе принят за 0,05, «Р»= 95%. Различия считались статистически достоверными при вероятности безошибочного прогноза р ≤ 0,05. Статистические показатели диагностических свойств параметров – информативность метода при уже определенных диагностических критериях, рассчитывалась по общепринятым формулам.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ.
Эхографические критерии периферических ЛУ в норме.
В анализируемой группе, в которой дети и подростки до 16 лет составляли 84%, при эхографии было выявлено 228 неизмененных периферических ЛУ.
При исследовании у большинства детей выявлялись мелкие ЛУ шейных, подмышечных и паховых групп. При этом 143 узла – (63% от общего количества неизмененных ЛУ) располагались в шейной области, а подмышечные и паховые составляли соответственно 53 (20%) и 37 (14%).
При исследовании аксиллярных и паховых областей дополнительно было выявлено 31 ЛУ (11,7% от нормальных ЛУ), которые имели эхографические признаки липоматоза. Такое изображение аксиллярных л/у было отмечено у женщин старшей возрастной категории после 35 лет и у подростков с нарушением жирового обмена. Остальные периферические ЛУ в контрольной группе пациентов не выявлялись, а их наличие расценивалось как патологическое.
Размеры выявленных неизмененных ЛУ в различных анатомических областях были разными, как и их форма: в наибольшем продольном диаметре от 4 до 27 мм (1,18±0,36 см )- и от 2 до 8 мм (0,468 ± 0,12) – в наименьшем поперечном диаметре. Большинство из них были непальпируемыми. Наиболее крупные ЛУ овальной формы были характерны для шейной зоны, очевидно, как зоны наибольшего антигенного раздражения, тогда как паховые и аксиллярные имели относительно меньшие размеры. Максимальный продольный диаметр югуло-дигастрального ЛУ Кютнера, расположенного в верхней трети шеи у взрослых и старших подростков, достигал 30 мм. Аксиллярные ЛУ встречались как овальной так и округлой формы, что, очевидно, связано с характером окружающих тканей и степенью их давления на ЛУ.
У детей ( 154 случая – младше 11 лет) наибольший продольный диаметр был достоверно меньше ( 1,10±0,31см), чем у взрослых( 49 случаев старше 16 лет- 1,34±0,47 см), р короткому диаметру было недостоверным в указанных возрастных группах, что, очевидно, связано с большей выраженностью лимфоидного компонента в ЛУ у детей в виде относительно боле толстого коркового слоя. Данное наблюдение подтверждается достоверной разницей индексов Solbiati у детей младше 11 лет и у лиц старше 16 лет. ЛУ в норме у детей были более округлой формы (индекс Solbiati детей 2,4± 0,05, у взрослых 2,9±0,125, p
Нами было изучено значение поперечного и продольного размеров ЛУ в констатации лимфаденопатии.
Диагноз ЛАП был правомочен, по нашим данным, при увеличении наименьшего поперечного диаметра шейных ЛУ у взрослых и подростков > 8 мм, у детей младшего школьного возраста >6 мм. Границей гиперплазии для паховых и аксиллярных ЛУ являлось значение передне-заднего диаметра у детей 5мм, у взрослых 8 мм соответственно. Увеличение размеров продольного диаметра по длинной оси лимфатического узла имело, по нашим данным, меньшее значение в постановке диагноза ЛАП.
В нижеследующей таблице представлены характерные признаки при некоторых группах ЛАП.
Таблица 2. Сравнительная характеристика эхографических признаков трех групп лимфаденопатий (ЛАП).