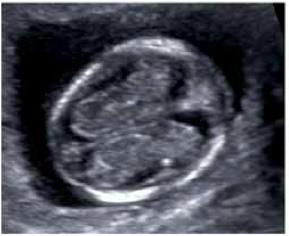
Что такое ддо у беременных
Допплерометрия при беременности
Клиника рядом с метро Пролетарская
(2 мин. пешком)
В клинике «Медицина Плюс» допплерометрию плода проводят как в программе комплексного ведения беременности, так и при обращении будущих мам с направлением на исследование при наблюдении у врачей других медучреждений.
Допплерометрическое исследование при беременности проводят опытные акушеры – специалисты УЗИ, врачи высшей категории. Прием ведется по предварительной записи. Оставьте заявку на сайте, мы перезвоним в течение 10 минут и запишем в удобное вам время.
Заполните форму, чтобы записаться сейчас
Допплерометрия в акушерстве: суть метода, проведение
Невозможно представить себе область медицины, где бы не применялись дополнительные методы обследований. Ультразвук благодаря своей безопасности и информативности при многих заболеваниях используется особенно активно.
Для чего проводится допплерография плода
Допплерометрия — это возможность не только оценить размеры и строение органов, но и зафиксировать особенности движущихся объектов, в частности, кровотока. Ультразвуковое исследование в акушерстве дает огромный объем информации касательно развития плода, с его помощью стало возможным определить не только число зародышей, их пол и особенности строения, но и наблюдать за характером кровообращения в плаценте, плодных сосудах и сердце.
На каких сроках беременности проводят допплерографию плода
УЗИ с допплерометрией должны проходить все беременные женщины в третьем триместре, по показаниям оно может быть назначено и раньше. На основании этого исследования врач исключает или подтверждает патологию, ранняя диагностика которой дает возможность своевременно приступить к лечению и предупредить многие опасные осложнения для растущего плода и мамы.
Как проводится допплерометрическое исследование
Допплерометрия относится к числу ультразвуковых методов, поэтому ее проводят с помощью обычного аппарата, но снабженного специальным программным обеспечением. Она основана на способности волны ультразвука отражаться от движущихся объектов, меняя при этом свои физические параметры.
Активное применение допплерометрии при беременности стало настоящим прорывом в диагностике практически всех видов акушерской патологии, которая обычно связана с нарушение кровообращения в системе мать-плацента-плод.
Врач может не только объективно судить о патологии, но и указать точное место ее возникновения, что очень важно при выборе методов лечения.
Подготовка к УЗИ с допплерографией
Перед проведением допплерографии беременной женщине не требуется какой либо специальной подготовки, но врач может рекомендовать не принимать пищу и воду за пару часов до процедуры. Исследование не причиняет боли и дискомфорта.
Показания к допплерометрии
Ультразвуковое исследование с допплерометрией в качестве скрининга показано всем беременным женщинам в третьем триместре. Это значит, что даже при отсутствии патологии оно должно быть проведено в плановом порядке, и врач акушер-гинеколог обязательно отправит будущую маму на обследование.
Оптимальным считается промежуток между 30 и 34 неделями беременности. Любое отклонение от нормы в этом периоде хорошо заметно, и вместе с тем, у врачей еще будет время для коррекции нарушений.
К сожалению, далеко не каждая беременность протекает столь благополучно, что будущая мама в положенный срок и, скорее для профилактики проходит УЗИ с допплерометрией. Есть целый перечень показаний, по которым исследование проводится вне установленных для скрининга рамок и даже неоднократно.
Если есть основания предполагать гипоксию плода, задержку его развития, что заметно при обычном узи, то допплеровское исследование будет рекомендовано уже в 20-24 недели.
Если вам назначена допплерография плода, запишитесь на исследование в клинику «Медицина Плюс», мы гарантируем:
Для будущих мам, наблюдающихся у наших специалистов, УЗИ с допплерографией плода входит в комплексную программу.
Чтобы записаться на допплерометрию, позвоните по контактному номеру или отправьте онлайн заявку.
Допплер или допплерометрия беременным
Невозможно представить себе область медицины, где бы не применялись дополнительные методы обследований. Ультразвук благодаря своей безопасности и информативности при многих заболеваниях используется особенно активно. Допплерометрия – это возможность не только оценить размеры и строение органов, но и зафиксировать особенности движущихся объектов, в частности, кровотока.
Ультразвуковое исследование в акушерстве дает огромный объем информации касательно развития плода, с его помощью стало возможным определять не только число зародышей, их пол и особенности строения, но и наблюдать за характером кровообращения в плаценте, плодных сосудах и сердце.
По ощущениям для пациентки процедура не отличается от стандартного УЗИ. Для подготовки к допплеровскому исследованию беременной ничего не требуется делать, правда, желательно за пару часов до посещения кабинета УЗИ не принимать пищу, а ограничиваться водой. На поверхность живота беременной наносится специальный проводящий гель, помогающий проникновению ультразвукового сигнала, и устанавливается ультразвуковой датчик, которым плавно водят по поверхности живота.
Метод позволяет определить диаметр и расположение главных артерий не только плода, но и плаценты, пуповины, матки, скорость течения крови по сосудам. Допплерометрия также помогает выявить нарушения функций плаценты, которые могут повести за собой осложнения в течение беременности и во время родов.
Если врач вам назначил УЗИ с допплерометрией, то все виды УЗИ сможете сделать у нас:
а также допплерометрию других сосудов.
Проконсультируйтесь у нашего специалиста по телефону: +7 (4822) 31-30-31
Нормы допплерометрии по неделям
Для каждого срока беременности соответствуют определенные нормативные значение индексов кровотока. Если полученные значения им соответствуют, значит, кровоток в норме.
Не стоит отчаиваться, если исследование выявило некоторые отклонения. Полученные результаты позволят врачу скорректировать дальнейший ход беременности и предотвратить возможные проблемы.
Нормы показателей допплерометрии при беременности представлены в таблице:
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
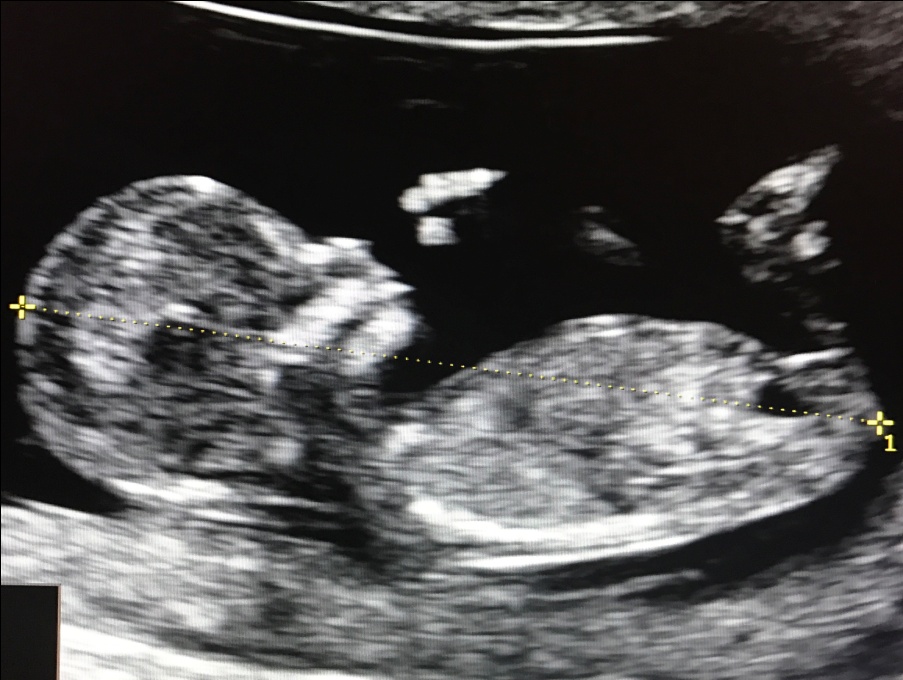
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
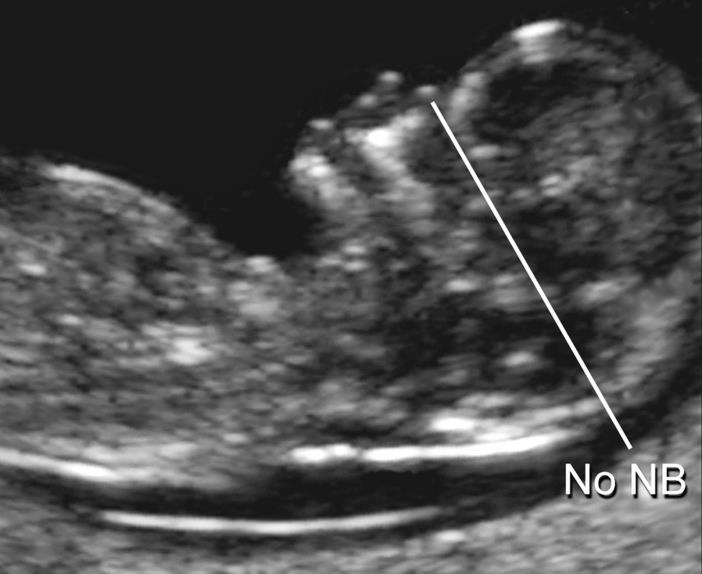
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
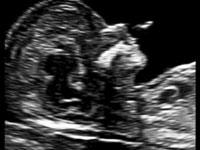
Нормальная носовая кость Отсутствие носовой кости
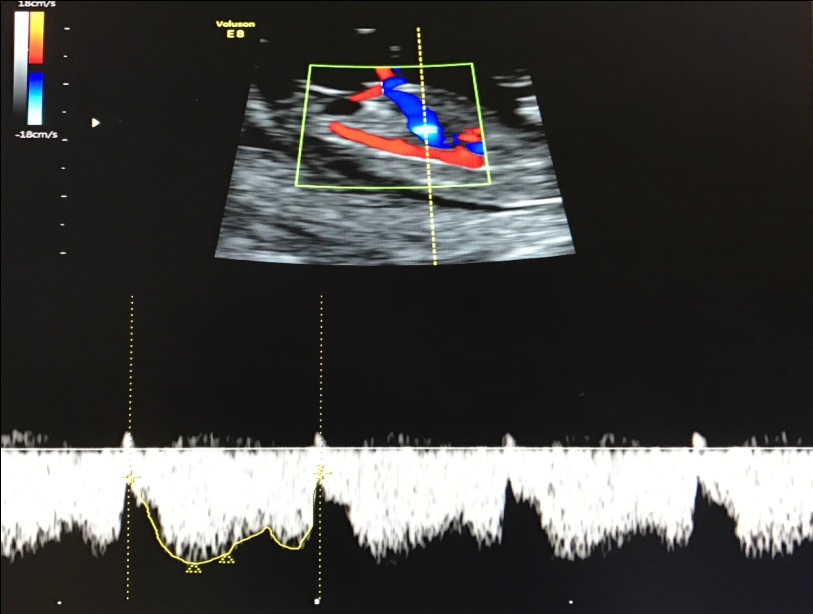
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
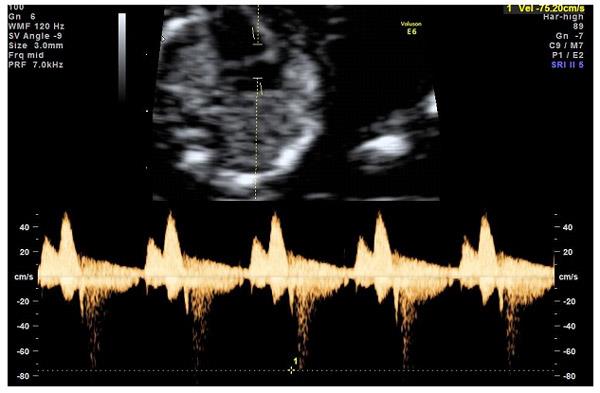
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
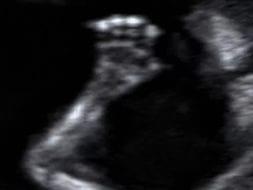
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.
Определение синдрома Дауна на УЗИ во время беременности
На протяжении всего срока вынашивания ребенка женщина должна пройти трехкратное скрининговое ультразвуковое исследование, которое поможет оценить состояние здоровья самой женщины, будущего ребенка, а также на ранних сроках диагностировать врожденные отклонения в развитии. Синдром Дауна на УЗИ при беременности диагностируется с точностью до 90%. Во время ультразвукового исследования диагност сможет выявить все признаки тяжелых генетических аномалий уже во время первого и второго скрининга. В Международной клинике Гемостаза каждая беременная может пройти УЗИ на синдром Дауна при беременности и сразу же получить результаты исследования на руки. Наши врачи проконсультируют по всем интересующим вопросам, при необходимости назначат дополнительную диагностику, чтобы подтвердить или опровергнуть диагноз.
Что такое синдром Дауна
Синдром Дауна является одной из самых часто диагностируемых хромосомных патологий. Аномалии внутриутробного развития обусловлены спонтанной хромосомной мутацией, при которой в 21 паре возникает одна лишняя хромосома.
Каждая клетка человеческого тела состоит из ядра и оболочки. В каждом ядре содержится генетический материал, обуславливающий вид и функции как отдельной клетки, так и всего организма. У человека двадцать пять тысяч генов собраны в двадцать три пары хромосом. Каждая пара включает 2 хромосомы. У людей с диагнозом синдром Дауна в двадцать первой паре присутствует третья лишняя хромосома, которая вызывает у человека характерные внешние признаки нарушения:
плоское лицо и затылок.
Кроме внешних характеристик, дети с синдромом Дауна отличаются отставанием в умственном развитии, имеют слабый иммунитет, из-за чего сильно подвержены различным инфекционным заболеваниям.
Почему рождаются дети с синдромом Дауна
От развития у плода синдрома Дауна не застрахована ни одна пара. Эта генетическая аномалия возникает спонтанно. Она никак не зависит от физического и психического здоровья родителей. Однако женщины в возрасте 18 – 35 лет имеют больше шансов родить здорового малыша. Учеными было доказано, что у женщин, забеременевшим после 35 лет риск развития хромосомной мутации намного больше, чем в более молодом возрасте. Связано это со старением яйцеклеток. Еще одной причиной, встречающейся очень редко, является наследственная предрасположенность. Если в семье есть родственники с синдромом Дауна, шансы родить нездорового малыша существенно увеличиваются. Кроме этого, врачи отследили связь между возрастом бабушки, которая родила дочь и шансом получить внука с генетической аномалией. Чем старше была бабушка на момент рождения дочки, тем выше риск появления на свет внуков в лишней 21 хромосомой. Немаловажную роль играет возраст отца. В группу риска зачать больного малыша входят мужчины старше 45 лет.
Требования к проведению исследования
УЗИ на синдром Дауна при беременности является обязательной скрининговой процедурой. Если беременность протекает без осложнений и другие результаты анализов не вызывают у врача подозрений, ультразвуковое обследование назначают по одному разу в каждом триместре.
Осложненное течение беременности требует более тщательного контроля за состоянием будущей матери и ребенка, поэтому гинеколог может назначать дополнительные процедуры УЗИ, чтобы тщательно отслеживать динамику. Будущим мамам не стоит переживать, что ультразвук навредит плоду. УЗИ абсолютно безопасная процедура, которая не оказывает лучевой нагрузки на организм и не сказывается на развитии малыша. Диагностика осуществляется трансабдоминальным методом, поэтому никакого дискомфорта во время исследования женщина не испытает.
Диагностика первого триместра
Первое УЗИ плода проводится в период с 11 по 14 неделю. Помимо ультразвукового обследования женщина должна сдать анализ крови на ХГЧ. Только комплексная диагностика поможет провести качественный скрининг и исключить любые аномалии развития.
Во время УЗИ врач оценивает следующие показатели плода:
толщина воротникового пространства;
частота сокращений сердца.
Если результаты ультразвукового скрининга не соответствуют общепринятым нормам, женщине назначается повторное, более углубленное диагностическое исследование.
Сканирование во втором триместре
Повторное УЗИ во втором триместре проводится до 20-й недели. Во время скрининга врач оценивает такие параметры плода:
соответствие развития внутренних органов и скелета текущим срокам;
размер и строение внутренних органов.
Во втором триместре на УЗИ хорошо визуализируются врожденные пороки сердца, аномалии строения мочевого пузыря, головного мозга. Также анализу подлежат 3 показателя крови:
Расшифровка результатов
Признаки, свидетельствующие о том, что у плода есть хромосомные аномалии:
Толщина воротникового пространства превышает 2,8 мм. Это указывает на то, что объем жидкости, скапливающейся в подкожной складке в области шеи, превышает нормальные значения. На УЗИ складка имеет белый цвет, а жидкость под ней выглядит темнее.
Отсутствие или маленький размер носовой кости. Этот признак указывает на синдром Дауна.
Короткая верхняя челюсть.
Частота сердечных сокращений превышает допустимые нормы, пороки сердца.
Аномалии развития опорно-двигательного аппарата, патологии внутренних органов, несформировавшиеся ушные раковины – все эти признаки являются характерными для хромосомной аномалии развития.
Стоимость УЗИ диагностики на выявление синдрома Дауна
Средняя стоимость УЗИ на выявление синдрома Дауна колеблется в диапазоне 1500 – 2500 рублей.
Чтобы получить подробную консультацию и записаться к специалисту, свяжитесь с нами по телефону +7 (495) 125-06-13 или заполните онлайн-форму на сайте. Как только наши менеджеры увидят ваш запрос, они сразу перезвонят и ответят на все интересующие вопросы.
Определение даты предстоящих родов и предоставление дородового декретного отпуска
Для определения даты предстоящих родов используют те же способы, что и для определения срока беременности (см. стандарт «Определение срока беременности»), учитывая, что в среднем беременность длится 280 дней и 40 недель.
При определении предполагаемой даты предстоящих родов по последней менструации для быстрого подсчёта используют формулу Негеле: от даты последней менструации отнимают 3 месяца и к полученному результату прибавляют 7 дней.
В настоящее время в дородовый декретный отпуск (ДДО) беременную отправляют в 30 недель беременности и при этом выдают единый больничный лист на 126 дней.
При многоплодии ДДО выдаётся в 28 недель сразу на 180 дней.
При осложнённых родах листок нетрудоспособности выдаётся дополнительно на 14 календарных дней.
При родах, наступивших до 30 недель беременности и при рождении живого ребёнка, послеродовый декретный отпуск (ПДО) выдаётся на 156 дней, учреждением, где произошли роды. В случае рождения мёртвого ребёнка или его смерти в первые 7 дней – ПДО выдаётся на 86 дней.
Женщинам, проживающим в районах, подвергшихся радиоактивному заражению, ДДО выдаётся на 90 дней и ПДО на 70 дней.
Женщине, усыновившей новорожденного, выдаётся ПДО на 70 дней со дня рождения ребёнка, учреждением, где произошли роды.
Определение предполагаемой массы плода
Ресурсы: тазомер, сантиметровая лента, кушетка, весы, ростомер.
Алгоритм выполнения.
1. Определите ВСДМ, ОЖ, вес, рост беременной (смотрите соответствующие стандарты).
2. Определите предполагаемую массу плода методом Джонсона. По формуле Джонсона М=(ВДМ-11)х155, где М – масса плода, ВДМ – высота стояния дна матки, 11 – условный коэффициент при массе беременной до 90 кг; при массе беременной более 90 кг этот коэффициент равен 12; 155 – специальный индекс.
3. Определите предполагаемую массу плода методом Ланковица. По формуле Ланковица М=(ВДМ +окружность живота женщины в см + масса тела женщины в кг + рост женщины в см)х10.
4. Определите предполагаемую массу плода методом Жорданиа. По формуле Жорданиа масса плода в гр. равна произведению окружности живота в см на высоту стояния дна матки над лоном в см.
5. Запишите полученные результаты в медицинскую документацию
Оценка «зрелости» шейки матки
Цель исследования: определение готовности родовых путей к родам.
Ресурсы: гинекологическое кресло, индивидуальная пелёнка; стерильные перчатки, корцанг, ватные шарики, 1% раствор иодоната или 2% раствор йода.
Алгоритм действия.
1. Объясните беременной необходимость исследования.
2. Уложите женщину на гинекологическое кресло на индивидуальную пелёнку.
3.Обработайте наружные половые органы одним из
дезинфицирующих растворов (1% раствор иодоната или 2% раствор
4. Наденьте стерильные перчатки.
5. Левой рукой, первым и вторым пальцами разведите
большие половые губы, а второй и третий пальцы правой руки введите
6.Пальпируя шейку матки, определите ее консистенцию,
длину, положение по отношению к проводной оси таза,
проходимость цервикального канала.
7.Дайте оценку степени «зрелости» шейки матки. Шейка
считается зрелой, если она укорочена до 2см. и менее,
размягчена, цервикальный канал пропускает 1 палец
и более, ось шейки матки совпадает с проводной осью
8.Снимите одноразовые перчатки, выбросите их, согласно
правилам профилактики инфекции.
9. Вымойте руки водой с мылом.
10. Сделайте запись в медицинской документации.
Осмотр родовых путей на зеркалах
Цель: диагностика послеродовых травм.
Ресурсы: родовая кровать; стерильные инструменты: ножницы, послеродовые зеркала, окончатые зажимы, иглодержатель, хирургические иглы, шовный материал, анатомические и хирургические пинцеты, корцанги; раствор антисептика (1% раствор иодоната или 2% раствор йода), стерильная пеленка, стерильные перчатки, стерильные ватные тампоны.
Алгоритм действия.
1. Объясните родильнице необходимость данного исследования.
2. Обработайте наружные половые органы антисептиком.
3. Подстелите под ягодицы родильницы стерильную пеленку.
4. Из пакета для родов возьмите широкие послеродовые зеркала.
5. Последовательно введите во влагалище зеркала, обнажив шейку матки.
6. Передайте рукоятки зеркал ассистенту. С помощью двух окончатых зажимов, начав с 12 часов, по часовой стрелке, перекладывая зажимы, осмотрите края шейки матки для обнаружения разрывов, внимательно осмотрите длину и начало разрыва.
7. Выводя зеркала, осмотрите стенки влагалища. При обнаружении разрыва установите его степень.
8. С помощью ватных тампонов последовательно осмотрите наружные половые органы, заднюю спайку, промежность.
9. При обнаружении разрыва шейки матки, влагалища и промежности необходимо произведите их ушивание с соблюдением правил асептики и антисептики на фоне обезболивания (смотрите соответствующие стандарты).
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.