Брухля у женщин что это
Брухля у женщин что это
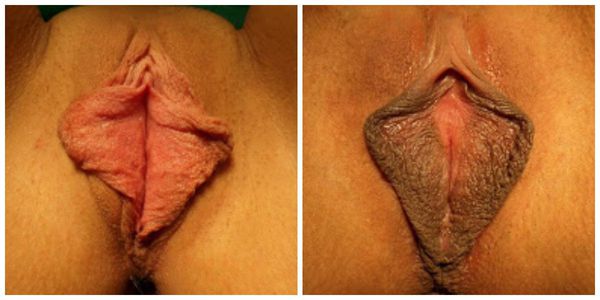
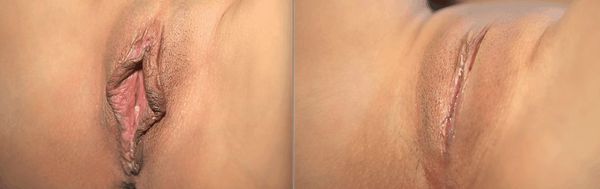
Вашему вниманию представлены фото до и после пластики малых половых губ, которые позволяют понять, каких результатов можно ожидать от операции. Каждая женщина, решаясь на лабиопластику, должна для себя определиться — какой внешний вид половых губ ее устраивает. Для этого наглядные материалы, фото результатов лабиопластики, фото до и после операции, а также отзывы женщин послужат большим подспорьем. Лучше все продумать и потратить время до операции, нежели потом переделывать неподходящий результат. Однако, опытный хирург делает предоперационную заметку не только учитывая пожелания пациента, а в первую очередь заботясь о сохранении чувствительности интимной зоны и о том, чтобы не была нарушена барьерная функция влагалища. Самый частый вариант хирургической коррекции — уменьшение половых губ. Фото до и после пластики половых губ — лабиопластики также можно найти на нашем сайте.
Наша галерея не содержит фото до и после лабиопластики лазером, так как мы давно отказались от использования данного метода в операциях на малых половых губах. Одна из причин — более длительный реабилитационный период, риск осложнений. Также обратите внимание, что фото после пластики половых губ — это результат спустя две недели после оперативного вмешательства. Фото со швами сразу после операции лабиопластики мы также фиксируем, но обратите внимание, что из-за подкравливания и небольшой отечности интимной зоны возможно трудно будет оценить результат.
После операции большие или малые половые губы выглядят красиво и эстетично, и фото интимной пластики половых губ позволит вам в этом убедиться. Женщина обретает уверенность в себе, не стесняется при посещении бани или пляжа, во время общения с мужчиной. Доверившись опытному хирургу, можно раз и навсегда решить беспокоящую вас проблему и вернуть себе удовольствие от собственного тела.
Недержание мочи: причины, симптомы, диагностика
Недержание мочи у женщин – это состояние, которое характеризуется непроизвольной потерей мочи.
Причины, симптомы, диагностика недержания мочи
Принципиально можно выделить две формы недержания мочи: стрессовое недержание мочи или недержание мочи при напряжении и ургентное недержание мочи. Самым распространенным типом недержания является стрессовый, когда потеря мочи происходит при физической нагрузке (кашле, чихании, беге, прыжках, подъёме тяжестей и т.д.).
К сожалению, данное заболевание поражает женщин всех возрастных групп. Более того до 50% женщин страдают от недержания мочи во время беременности, а треть из них продолжает испытывать симптомы заболевания и после родов. Ургентным называется тип недержания, при котором потеря мочи происходит на фоне резкого позыва в туалет или при мысли о туалете, либо же на фоне провоцирующих факторов (звук льющейся воды, близость туалета или дома, стресс).
Симптомы
Проявление недержания мочи, всегда одно и выходит из названия – потеря мочи при различных обстоятельствах. В зависимости о выраженности симптомов количество теряемой мочи может варьировать в широких пределах от эпизодической потери единичными каплями до тотального недержания, когда она вовсе не держится. Так же моча может теряться в различное время (ночное и/или дневное). Как уже говорилось выше, недержание могут провоцировать множество факторов.
Причины
Причины недержания мочи у женщин напрямую зависят от его типа. При ургентном недержании это чаще психо-эмоциональный (стресс, психические травмы и т.д.) и неврологический (травмы и заболевания нервной системы) факторы, а также заболевания которые могут к ним приводить (диабет, болезни сердечно-сосудистой системы). Что касаемо стрессового недержания мочи, то все причины условно можно разделить на две группы:
Диагностика
Диагностика недержания мочи не так проста, как может показаться. К сожалению, пациент видит лишь результат – потерю мочи, а ее причины могут быть очень разными. Основная диагностическая роль при этом заболевании принадлежит опросу больного. Оценивается при каких обстоятельствах и как давно происходит потеря мочи. Далее выясняется количество используемых прокладок или подгузников.
Исходя из этого показателя, можно сделать вывод о тяжести заболевания: 1-2 прокладки – легкая, а если более 5, то тяжелая. В случае если больная теряет мочу ночью, на фоне резких позывов в туалет или мысли о нем, с большей долей вероятности можно сказать, что это ургентное недержание мочи. В ситуации, когда потеря мочи происходит при физической нагрузке, то больная, скорее всего, страдает от стрессового недержания. К сожалению, нередко больные отмечают сочетание факторов. Тогда мы имеем дело со смешанной формой недержания мочи.
Важным элементом диагностики является гинекологический осмотр, при котором кроме стандартных процедур выполняются специальные пробы. Прежде всего, это стресс-тест, при котором пациентку с наполненным мочевым пузырем просят покашлять или сильно потужиться. Если во время проведения пробы имеется потеря мочи, то это говорит о недержании мочи при напряжении. В сложных случаях необходимо проведение специального комплексного уродинамического исследования.
Лечение
Лечение недержания мочи у женщин всецело определяется его типом. При ургентном недержании мочи основным методом лечения является консервативная терапия, направленная на снижение числа и интенсивности позывов на мочеиспускание. В случае недержания мочи при напряжении все методы лечения преследуют цель восстановить механизм удержания. Первым этапом по борьбе со стрессовым недержанием мочи является нормализация веса, отказ от курения, борьба с хроническим кашлем и запорами.
При легких степенях недержания и у пациенток после родов хорошие результаты дает тренировка мышц тазового дна. Упражнения Кегеля особенно эффективны при проведении их под контролем специалиста по физической реабилитации или с помощью специальных устройств биологической обратной связи (БОС – терапия). В этом случае больная лучше чувствует мышцы тазового дна и понимает, как и что тренировать.
К сожалению, упражнения помогают далеко не всегда, да и пациентки обращаются за помощью с запущенными стадиями заболевания. В такой ситуации единственным действенным методом является оперативное лечение. Признанным стандартом этого направления являются слинговые операции, которые заключаются в установке специальных узких лент/протезов под уретру, что восстанавливает удержание мочи.
Самым сложным вопросом является тонкая настройка натяжения протеза. Для решения этой задачи были разработаны регулируемые слинги, которые позволяют строго индивидуализировать операцию для каждого конкретного больного.
Вагинальный кандидоз
Что такое вагинальный кандидоз? Причины заболевания
Вагинальный кандидоз – это заболевание мочеполового тракта воспалительного характера, обусловленное дрожжеподобными грибами рода Candida.
В большинстве случаев причиной вагинального кандидоза является вид Candida Albicans. Он может успешно размножаться в бескислородной среде и особенно хорошо растет на тканях, в которых содержится большое количество гликогена, в том числе на слизистой женских гениталий. В последнее время врачи все чаще обнаруживают других возбудителей рода кандида, но общая частота их встречаемости не превышает 15-30%.
Симптомы вагинального кандидоза
Классическими признаками вагинального кандидоза являются:
Как правило, дискомфорт усиливается во второй половине дня, а у некоторых женщин перед менструацией. Во время гинекологического осмотра врач обнаруживает отечность и покраснение слизистой половых путей, а также специфические белые или желтовато-белые творожистые густые вагинальные выделения.
При осложненном течении заболевания на коже вульвы и слизистых оболочках, задней спайки и перанальной области появляются трещины; при рецидивирующем кандидозном вульвовагините выражены сухость, атрофичность, лихенификация в области поражения, скудные беловатые вагинальные выделения.
Особенности развития заболевания (патогенез)
Грибки из рода Candida постоянно обитают на коже и слизистых человека. При нормальном иммунитете они не вызывают никаких неприятных симптомов, но при его снижении начинается активное размножение возбудителя. При классическом течении воспаление не выходит за пределы слизистых, но при тяжелой форме он может проникать в подлежащие ткани и кровеносные сосуды, распространяясь таким образом по всему организму.
Классификация
Существует несколько типов классификации вагинального кандидоза. В зависимости от особенностей течения выделяют острую и хроническую (рецидивирующую) формы болезни. В первом случае патология характеризуется яркими симптомами и возникает не чаще четырех раз в год. При хронизации симптоматика, как правило, менее выражена, а само заболевание рецидивирует 4 раза в год и чаще.
В зависимости от наличия осложнений выделяют неосложненный и осложненный вагинальный кандидоз. В первом случае процесс протекает относительно легко и достаточно быстро купируется при подборе адекватной терапии. Как правило, он возникает у женщин, не имеющих дополнительных факторов риска (сахарный диабет, иммунодефицитное состояние различного происхождения).
Осложненная форма вагинального кандидоза характеризуется выраженными признаками, негативным образом влияющими на повседневную жизнь пациентки. Как правило воспаление распространяется на наружные половые органы, провоцирует появление язв и трещин. Такая форма часто рецидивирует.
Локализация патологического процесса позволяет выделить три формы заболевания:
Осложнения
Большинство осложнений вагинального кандидоза связано с распространением воспалительного процесса на расположенные рядом органы и ткани и присоединением бактериального воспаления. Оно возникает на фоне резкого снижения местного иммунитета. Наиболее часто пациентки сталкиваются со следующими проблемами:
Помимо распространения инфекции, вагинальный кандидоз может грозить развитием стеноза (сужения) влагалища. Это состояние возникает при хроническом воспалении, которое приводит к разрастанию рубцовой ткани и сужением просвета органа. Это приводит к значительному затруднению половой жизни.
Вагинальный кандидоз очень опасен для беременных, поскольку без лечения не исключено инфицирование плода, что может привести к его гибели.
В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
Диагностика
Диагностика вагинального кандидоза начинается со сбора жалоб. Гинеколог уточняет, что беспокоит пациентку, когда и при каких обстоятельствах появились конкретные проблемы, а также какие меры принимались для их устранения и с каким эффектом. Уделяется внимание анамнезу: перенесенным заболеваниям (особенно важны воспаления урогенитального тракта, ЗППП), количеству беременностей и родов, количеству половых партнеров и т.п.
Следующий этап диагностики – это осмотр на гинекологическом кресле, в ходе которого врач выявляет характерные изменения: отечность, покраснения, выделения и налет. При нанесении на ткани раствора Люголя на них визуализируются белые точки, напоминающие манку, что является характерным признаком заболевания. Для подтверждения диагноза врач назначает:
При необходимости (например, при рецидивирующем течении заболевания) проводятся тесты на выявление факторов риска: повышенный уровень глюкозы крови, иммунодефицит и т.п.
Лечение вагинального кандидоза
Специфическое лечение, направленное на устранение вагинального кандидоза, проводится только после выявления возбудителя и при наличии у пациентки признаков заболевания. Основой терапии являются специфические противогрибковые средства: нистатин, клотримазол, кетоконазол, флуконазол, нитрофунгин и другие. Конкретный препарат, его доза, кратность приема и длительность курса подбираются в индивидуальном порядке в зависимости от особенностей течения заболевания, наличия сопутствующих патологий и других факторов.
Если речь идет об остром неосложненном процессе, препараты назначаются в местной форме в виде свечей, вагинальных таблеток или кремов. Они вводятся непосредственно в половые пути, где останавливают активное размножение возбудителя.
При наличии осложнений, а также при хроническом течении заболевания используются препараты системного действия в виде таблеток для приема внутрь. Схема применения подбирается в индивидуальном порядке.
До полного устранения проявлений вагинального кандидоза необходимо соблюдать половой покой, чтобы минимизировать травмирование воспаленных стенок половых путей. При хроническом течении необходимо использовать презервативы. Эффективность терапии оценивается через 14 дней после начала лечения.
Прогноз и профилактика
Чтобы полностью вылечить вагинальный кандидоз, необходимо как своевременно обратиться к врачу, так и выполнять все его рекомендации. Противогрибковые препараты продаются в аптеках без рецепта, но самодеятельность в этом случае не только неэффективна, но и опасна. Только специалист может правильно подобрать необходимые средства, определить особенности их приема, а также проконтролировать действие лекарств.
Важно понимать, что намного проще предупредить вагинальный кандидоз, чем лечить его. Чтобы минимизировать риск развития заболевания, необходимо придерживаться следующих правил:
Вагинальный кандидоз – это неприятное заболевание, которое вполне можно предупредить, а при необходимости – быстро вылечить. Главное своевременно обратиться к врачу и выполнять все его рекомендации.
Липедема
Симптомы и признаки
При липедеме можно взять в складку кожу у основания второго и третьего пальцев ног (орицательный симптом Стеммера). При лимфедеме это невозможно (положительный симптом Стеммера). Другими признаками липедемы являются склонность к развитию телеангиэктазиия, синяки или увеличение отека голеней во второй половине дня.
В отличие от лимфедемы, липедема всегда симметрична. При ней характерна «столбообразная» деформация ног. Типичным признаком является «галифе» на бедрах и ягодицах.
Если заболевание распространяется дальше вниз по ногам, то говорят о таком явлении, как симптом «брюк», потому что деформация всегда заканчиваются на уровне лодыжек, которые, однако, перекрываются складками жировой ткани.
Липедема болезненна при надавливании и прикосновении. Впоследствии боль возникает даже при ношении узкой одежды. В отличие от лимфедемы, при липедеме отсутствует «симптом Стеммера».
Галифе
Не поддающиеся диетам жировые отложения
Другим признаком липедемы является склонность к образованию телеангиэктазий, появлению синяков и болезненности при прикосновениях и давлении. В отличие от лимфедемы, поражены обе ноги, а иногда и обе руки.
Обзор клинических признаков липедемы:
Факторы риска и причины
От липедемы страдают практически исключительно женщины и девочки, поэтому одним из факторов развития считаются гормональные изменения. Как правило, липедема развивается в конце периода полового созревания, во время беременности или при наступлении менопаузы. Кроме того, существует генетическая предрасположенность к липедеме.
Профилактика
Спорт и здоровое питание помогают на ранних стадиях развития липедемы. Пациенты должны заниматься спортом примерно три раза в неделю в течение не менее 45 минут (организм начинает сжигать жир только после 30 минут нагрузки). Во время занятий спортом важно использовать компрессионный трикотаж. Это предотвращает развитие отеков, так как поддержка кровообращения препятствует избыточному выходу воды в в ткани.
Существуют разнообразные методы лечения липедемы.
Советы о жизни с липедемой
Спорт
Занятия спортом рекомендованы, но только при использовании компрессионного трикотажа или бандажей. В противном случае окружность конечностей может увеличиться. Рекомендуются следующие виды спорта:
Удобная одежда
Важно носить свободную одежду и удобную обувь. Не затягивайте туго ремни и застежки белья и одежды.
Сбалансированная диета
The fat pads seen in lipoedema are not caused by overweight. This is why they cannot be counteracted by dieting. Nevertheless, losing weight and taking part in sporting activities (with compression) has positive effects. You should avoid putting on weight at all costs. If you are overweight, you should definitely try to reduce your body weight to a Body Mass Index (BMI) of between 19 and 25 and to maintain it.
Лекарственные препараты
К сожалению, таблетки или мази бесполезны в лечении липедемы.
Уход за кожей
Для пациентов с отеками очень важна г игиена. Для поддержания чистоты кожи используйте средства с нейтральным pH. Не используйте дезодоранты на пораженных областях тела.
Как лечится липедема?
Компрессионная терапия липедемы
Липедемой страдают почти исключительно женщины. Хотя при помощи диеты или спорта невозможно справиться с липедемой, компрессионная терапия дает хорошие результаты и гарантирует, что отек не будет развиваться дальше. Таким образом, вы можете контролировать отек.
Компрессионный трикотаж уменьшает проявления липедемы или, по крайней мере, останавливает ее развитие. При 1 стадии заболевания часто можно использовать компрессионный трикотаж круговой вязки CCL 2 или CCL 3. Тем не менее, в большинстве случаев специалисты рекомендуют использовать компрессионный трикотаж плоской вязки. Компрессионные чулки рекомендуется носить каждый день, но не реже трех дней в неделю (а также во время занятий спортом). При второй стадии пациенты используют компрессионный трикотаж плоской вязки (со швом). При третьей стадии применяется та же комплексная физическая противоотечная терапия, что и при лимфедеме. Первая фаза терапии начинается с мануального лимфодренажа с последующим компрессионным бандажированием. Затем следует фаза поддерживающей терапии с использованием компрессионного трикотажа плоской вязки.
Другие виды лечения: липосакция
Другим видом лечения является липосакция. После этой процедуры на коже могут образоваться ямки. Этому в значительной степени препятствует использование специальных компрессионных изделий. Перед липосакцией обязательно необходимо предварительно проконсультироваться у врача.
Продукция компании medi
Компрессионные изделия компании medi помогут Вам в лечении липедемы. Компания medi предлагает для этого два разных типа компрессионных изделий:
Продукция для лечения липедемы
Тело человека
Мы рекомендуем
Идеальный компрессионный трикотаж при лечении лимфатических отеков
Тел. +7 495 374-04-56
info@medirus.ru
medi RUS LLC
г. Москва, ул. Бутлерова 17
ООО МЕДИ РУС. Все права защищены.
К применению и использованию некоторых изделий имеются противопоказания. Необходимо ознакомиться с инструкцией или получить консультацию специалиста.
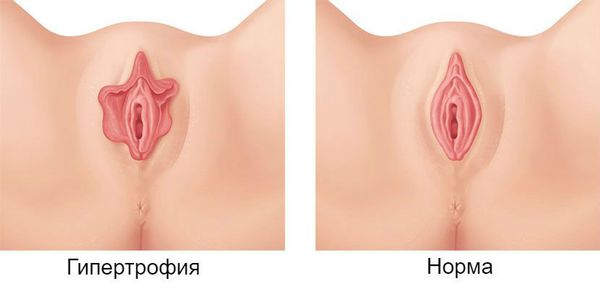
Что такое гипертрофия малых половых губ? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Анны Андреевны, пластического хирурга со стажем в 10 лет.
Определение болезни. Причины заболевания
Гипертрофия, или элонгация, малых половых губ — это удлинение или увеличение малых половых губ, иногда в сочетании с их ассиметричной формой.
Нужно отметить, что наследственная гипертрофия — это не болезнь. Гинекологи воспринимают её как персонифицированную норму, которая может быть скорректирована посредством хирургического вмешательства, если у пациентки есть соответствующее желание и она понимает риски возможных осложнений: воспаления и инфекции, появления спаек, рубцов и др.
Причины заболевания
Лабиальная гипертрофия зачастую имеет врождённую этиологию [5] [6] :
Причины генетического плана, как и представленные факторы, начинают себя проявлять в начале сексуальной жизни или при половом созревании.
Гипертрофия также может развиваться и под воздействием других факторов:
Симптомы гипертрофии малых половых губ
Несмотря на то, что гипертрофия половых губ фактически не является отдельным заболеванием, данное нарушение может осложнять жизнь пациенток. Условно жалобы женщин с гипертрофией выделены в три категории [10] :
Функциональные признаки патологии выражены в физических неудобствах:
Кроме того, вследствие постоянного трения половые губы часто воспаляются, утрачивают нормальный тонус и могут подвергаться пигментации.
Эстетические симптомы связаны с тем, что женщина с гипертрофией не испытывает удовлетворения от собственного тела. Именно по этой причине многие женщины не посещают общественные бассейны и сауны, массажные кабинеты и другие места, в которых они вынуждены демонстрировать свое тело.
Патогенез гипертрофии малых половых губ
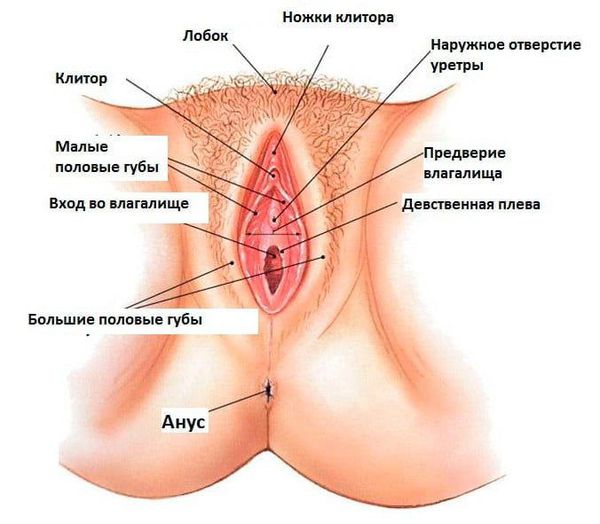
Наружные половые органы закладываются на 7 неделе эмбрионального развития в виде бугорка, половых складок и валиков. В 10 недель гениталии плода уже показывают признаки половой принадлежности.
У девочек на 12 неделе внутриутробного развития половой бугорок немного удлиняется, образуя клитор. Половые складки разрастаются и становятся малыми половыми губами. С боков они ограничивают мочеполовую щель, которая открывается в мочеполовую пазуху. Дальняя часть половой щели становится более широкой и превращается в преддверие влагалища, куда открываются женский мочеиспускательный канал и влагалище. К концу внутриутробного развития отверстие влагалища становится значительно шире отверстия мочеиспускательного канала. Половые валики превращаются в большие половые губы, в них накапливается значительное количество жировой клетчатки, затем они прикрывают малые половые губы.
В случае генетических мутаций возможно нарушение процесса формирования наружных женских половых органов, что может вызвать врождённую гипертрофию малых половых губ.
Одним из основных факторов гипертрофического разрастания считается воспаление. Воспалительный процесс состоит из трёх фаз:
Альтерация — это повреждение клетки, ткани. Например, при вульвите повреждающим фактором может выступать инфекция, передающаяся половым путём. В процессе альтерации высвобождается большое количество медиаторов воспаления — биологически активных веществ, которые отвечают за возникновение и поддержание воспалительного процесса.
Завершающая стадия воспаления характеризуется разрастанием клеточных элементов в очаге воспаления и восстановление повреждённых тканей. В зависимости от преобладания тех или других процессов (повреждающих или восстанавливающих) течение хронического воспаления приводит к той или иной степени гипертрофии малых половых губ.
Классификация и стадии развития гипертрофии малых половых губ
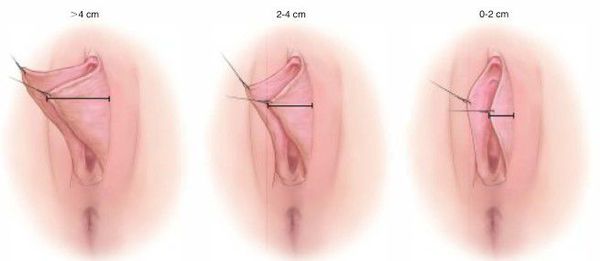
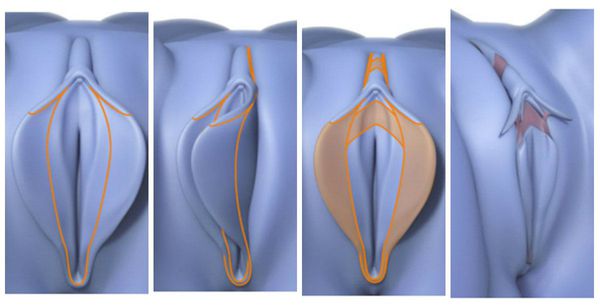
В сфере пластической и эстетической хирургии есть собственная классификация гипертрофии, локализованной в зоне вульвы. При этом она является общепринятой и даёт возможность установить целесообразность и схему проведения хирургического лечения. За основу классификации взяты степени разрастания внутренних половых губ [21] :
Часто половые губы не только разрастаются, но и становятся асимметричными, что ещё больше заставляет женщину испытывать эстетические неудобства.
В случаях асимметрии рядом с числовым значением ставится буква А.
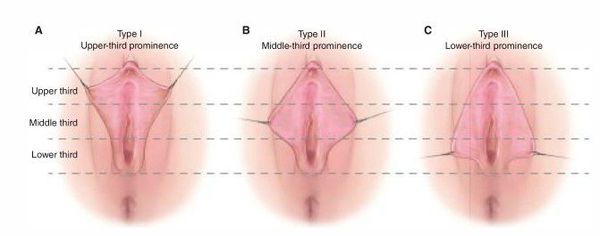
Классификация пластического хирурга Пола Банвелла отражает морфологию малых половых губ по расположению самой выступающей части половой губы.
Осложнения гипертрофии малых половых губ
Физиологическая функция и анатомическая норма требуют того, чтобы малые половые губы закрывали внешнее отверстие мочевыделительного канала и вход во влагалище. Запущенная форма гипертрофии малых половых губ может стать причиной:
Диагностика гипертрофии малых половых губ
В пластической хирургии нет норм, есть эстетическое восприятие. Каждый человек индивидуален, поэтому в каждом конкретном случае врач должен отталкиваться от изначальных данных и от желания пациентки. Основные выводы при планировании предстоящей коррекции делаются в положении пациентки лежа (как при гинекологическом осмотре) с использованием зеркала. Такая поза позволяет:
Также нужно отметить, что для пациентки, как правило, важен внешний вид именно с этого ракурса. В норме, в этом положении малые половые губы должны быть видны, но без заметного выступа за пределы больших половых губ.
Лечение гипертрофии малых половых губ
Лечение гипертрофии малых половых губ только хирургическое, однако при соблюдении некоторых рекомендаций дискомфорт из-за выступающих малых половых губ можно свести к минимуму, избежав тем самым операции и возможных осложнений:
Большой спрос на интимную пластику появился в начале XXI века и сейчас он тоже достаточно высок. Врачи не выступают против этой тенденции, но поддерживают её с некоторыми оговорками:
Существует Международное общество косметической гинекологии, в которое входит около миллиона специалистов данной области, которые регулярно обмениваются научными знаниями. Многие врачи предлагают авторские методики хирургического лечения гипертрофии малых половых губ. Однако не стоит доверять инновациям, которые не прошли достаточных клинических испытаний и не получили научного признания.
Перед операцией нужно проконсультироваться с врачом-гинекологом и пройти обязательные диагностические процедуры:
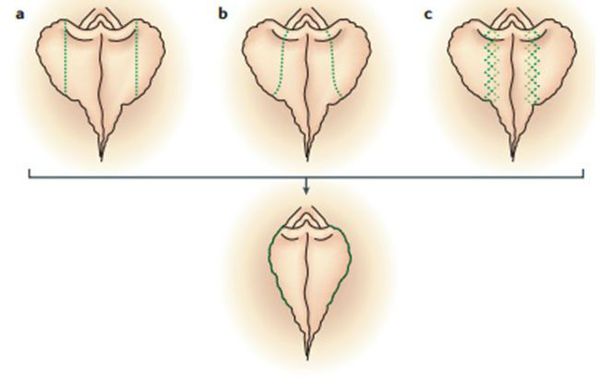
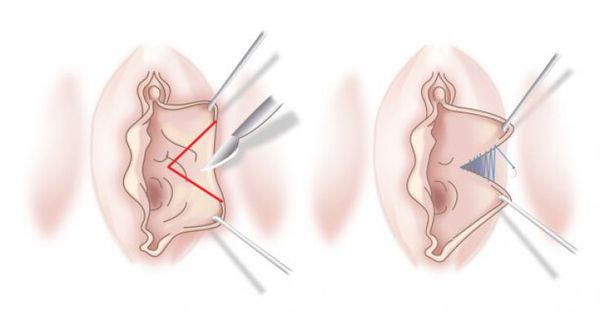
Единого идеального подхода к лабиопластике не существует. Каждый из методов имеет свои уникальные преимущества и недостатки.
Виды оперативных методов лечения
Чтобы повысить упругость, вместе с лабиопластикой дополнительно делаются инъекции препаратами гиалуроновой кислоты. С их помощью достигается эффект увеличения тургора (плотности) тканей, т. е. омоложения.
После хирургического вмешательства для предупреждения возможных осложнений пациентке прописывают курс антибиотиков и противогрибковых препаратов и дают рекомендации:
Послеоперационные осмотры проводятся через 1 неделю, 2 недели, 1 месяц и 3 месяца после вмешательства. Через 2 недели снимают швы, если их не сняли ранее.
Несмотря на соблюдение всех рекомендаций доктора после операции могут возникнуть следующие осложнения:
Прогноз. Профилактика
Если хирургическое вмешательство было проведено некорректно, то это может привести к нарушению естественного очищения вульвы, что в будущем спровоцирует дополнительные проблемы. Поэтому коррекция гипертрофии малых половых губ должна выполняться только опытным и квалифицированным врачом.
Специальной профилактики гипертрофии малых половых губ не существует. Женщинам рекомендуется два раза в год проходить профилактические осмотры у гинеколога, своевременно лечить воспалительные процессы, соблюдать личную гигиену. Не рекомендуется делать пирсинг вульвы.