Бородавчатый невус что такое
Бородавчатый невус
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди доброкачественных пигментных образований на коже – невусов (от лат. naevus – родинка) – выделяют выступающий над поверхностью кожи бородавчатый невус, который, как видно по названию, похож на бородавку.
В дерматологии – из-за этого внешнего сходства – подобная родинка часто определяется как веррукозный бородавчатый невус (на лат. verruca – бородавка) или же как невус папилломатозный, поскольку появление бородавок провоцируется вирусом папилломы человека (ВПЧ). [1]
Код по МКБ-10
Эпидемиология
Среди всех разновидностей родинок частота появления бородавчатых невусов в популяции не превышает 6%. Распространенность линейного бородавчатого эпидермального невуса оценивается в 1: 1000 живорожденных. [2]
Причины бородавчатого невуса
Наличие нескольких сравнительных определений в медицине может вводить пациентов в заблуждение. Но к бородавкам (вызываемым вирусами семейства Papillomaviridae) бородавчатый эпидермальный невус, который образуется в верхнем слое кожи (эпидермисе), никакого отношения не имеет. [3]
Как и другие виды родинок на теле, бородавчатый невус у ребенка или взрослого
эти невусы представляет собой результат избыточного роста (митоза) особых дендритных клеток базального слоя эпидермиса и волосяных фолликулов – меланоцитов, которые содержат и продуцируют темный пигмент меланин, обеспечивающий фотозащиту клеток кожи.
Больше информации в материалах:
Факторы риска
Кроме наследственности и особенностей внутриутробного развития, к факторам риска появления бородавчатых невусов принято относить негативное влияние на клетки эпидермиса ультрафиолетовых лучей, при длительном воздействии которых могут становиться более активными не только эпидермальные меланоциты, но и кератиноциты кожи (основные клетки внешнего слоя дермы). [4]
Патогенез
Патогенез развития похожих на бородавки эпидермальных невусов заключается в хромосомном мозаицизме, который может быть обусловлен:
Все подробности в публикациях:
Симптомы бородавчатого невуса
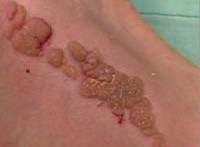
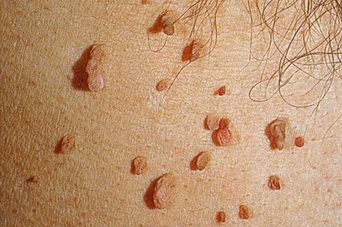
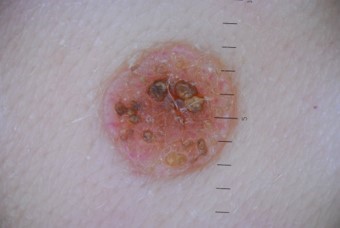
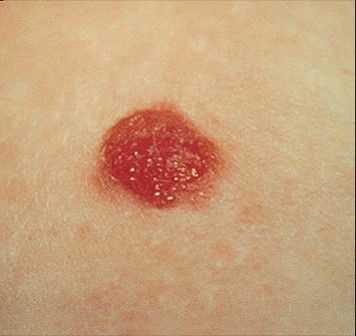
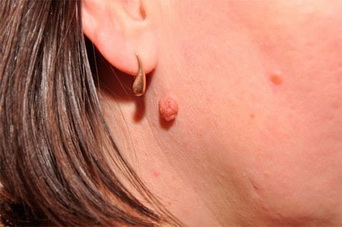
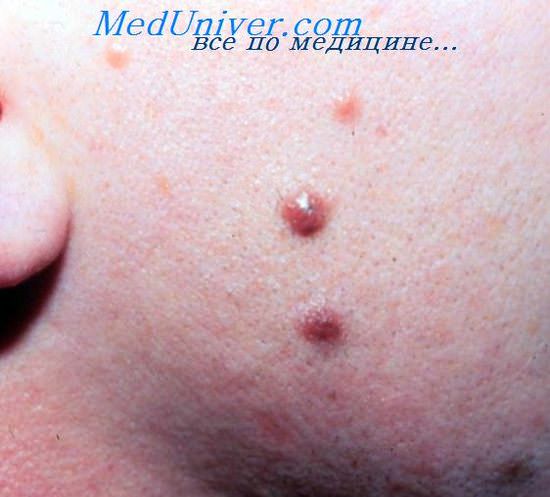
Характерные признаки или симптомы бородавчатого невуса – наличие на коже достаточно выпуклого отграниченного образования плотной структуры (всех оттенков коричневого цвета, грязно-серого или синевато-фиолетового оттека), поверхность которого отличается наличием бугорков. Данные неровности являются результатом чередования приподнятых и слегка углубленных участков утолщенного эпидермиса с пара или ортогиперкератозом, то есть повышенного уровня кератина в ядросодержащих и безъядерных эпителиальных клеток. [6]
Такой невус может иметь широкое основание (ножку), что еще больше напоминает бородавку. Еще одним признаком может быть волос на бородавчатом невусе.
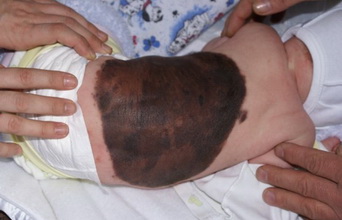
При образовании нескольких участков избыточной пролиферации меланоцитов, сливающихся в виде обширного вытянутого утолщения и гиперкератоза эпидермиса, диагностируется линейный бородавчатый невус.
Следует иметь в виду, что невусы бородавчатого характера не связаны с воспалительными процессами, однако крайне редко в младенчестве или раннем детстве (и еще реже у взрослых) возможен воспалительный линейный бородавчатый невус. Он определяется дерматологами как отдельная форма невуса с характерной односторонней локализацией (чаще слева – на коже конечностей) и гистологическим видом: с утолщением эпидермиса в форме бляшек и утолщением его шиповатого слоя (акантозом), а также наличием в роговом слое эпидермиса воспалительных инфильтратов (которые могут иметь губчатый вид). [7], [8]
Веррукозный невус
Общие сведения
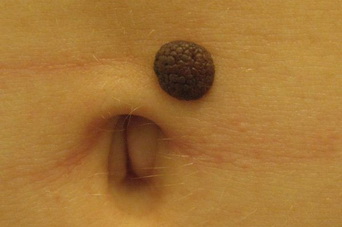
Веррукозный невус (бородавчатый, кератотический, ихтиозиформный) — это доброкачественное образование, состоящее из папилломатозно-бородавчатых разрастаний. Он может быть в различной степени пигментирован или иметь телесный цвет. Располагаются такие невусы в разных участках тела или на лице, но чаще всего — на коже конечностей. Веррукозный невус является врожденным или возникает в раннем детстве. В дерматологии он причисляется к меланомонеопасным невусам папилломатозного типа. Может иметь локализованную (ограниченную) форму в виде единичного образования с четкими границами или системную форму – в виде тянущейся гирлянды.
Симптомы веррукозного невуса
Локализованная форма веррукозного невуса представляет собой выступающее над кожей новообразование величиной до 1 см, реже 2-4 см. Оно состоит из папилломатозных выростов кожи, плотно прилегающих друг к другу. Шероховатая и бугристая поверхность невуса делает его схожим с бородавкой. Таких образований может быть несколько в разных частях тела. В детстве наблюдается незначительный рост и увеличение количества невусов. Причем рост невуса отмечается больше в высоту, чем в диаметре. Во взрослом возрасте роста не происходит, а в у подростков увеличиваются только те невусы, которые имеют в своем составе апокриновые и потовые железы.
Системная форма веррукозного невуса чаще располагается на туловище по ходу сосудов и нервов и может иметь большую площадь. Характерно расположение невуса в пределах одной половины тела. Системный невус состоит из множества ороговевших папилломатозных образований, отдельные скопления которых могут быть разделены небольшим участком неизмененной кожи. Образования такого невуса обычно имеют коричневую окраску. Располагаясь линейно, они напоминают своим видом гирлянды.
Диагностика веррукозного невуса
Диагностика основана на визуальном изучении образования и данных анамнеза, свидетельствующих о его появлении в детском возрасте и отсутствии разрастания. Для подтверждения диагноза проводят биопсию и гистологическое исследование, которое выявляет неравномерность зернистого слоя эпидермиса, наличие гиперкератоза, папилломатоз и акантоз. Веррукозный невус дифференцируют от угревого невуса, бородавки обыкновенной, красного плоского лишая.
Лечение веррукозного невуса
Хирургическое иссечение веррукозного невуса применяют при больших размерах образования и в ситуациях, когда необходимо его тщательное гистологическое изучение. Радиоволновое удаление невуса менее травматично. Но при большой величине образования на оставшуюся после его удаления рану приходится накладывать швы.
Послойное лазерное удаление невуса дает хороший косметический эффект, является абсолютно стерильным и бескровным методом. Однако оно не дает возможности гистологического исследования удаленного материала, поскольку в процессе удаления происходит выпаривание тканей. Удаление локализованных форм может быть проведено методом электрокоагуляции.
В лечении системных веррукозных невусов, занимающих значительную площадь, используют мази с витаминами Е и А, компрессы с салициловым вазелином. Возможна криодеструкция образований, но при этом требуются повторные проведения процедуры. Удаление невусов обычно не проводят у детей младше 2-х лет.
Прогноз веррукозного невуса
Прогноз благоприятный. Веррукозный невус обычно не разрастается и не трансформируется в меланому кожи. Однако ситуация может измениться при постоянном травмировании невуса. Хроническое травмирование способно дать толчок к разрастанию невуса и стать причиной его инфицирования.
Какие родинки опасны?
Клетки, содержащие пигмент, отвечающие за цвет кожи и ее защиту от воздействия УФ-лучей называются меланоцитами. Ограниченное скопление нормальных клеток этой ткани в медицине называется невусом, от латинского «naevus», а в народе – родинкой.
Среднее количество – от 12 до 22 по всему телу. Наследственная предрасположенность может влиять на это «среднее» число. Считается, что эти выпуклые пятнышки даны человеку с рождения, однако это не всегда так. Родинки могут появляться и исчезать. Светлая кожа повышает вероятность появления приобретенных родинок.
Причины их возникновения:
Чем может угрожать родинка?
Рост перерожденных меланоцитов вызывает самую агрессивную злокачественная опухоль – меланому. Может появляться на коже и слизистой. Очень часто болеют молодые.
Основные факторы риска:
Меланома способна развиться сама по себе, но наличие, количество, расположение родинок увеличивают эту вероятность.
Какие родинки опасны, а какие не должны вас беспокоить?
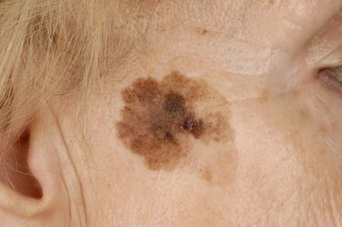
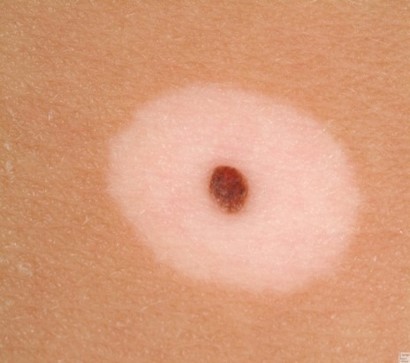
Невусы могут быть плоскими или выпуклыми, как горошинки. Цвет зависит от содержания меланина – чем больше, тем темнее. Бывает, что пигмента нет, в этом случае узелок белый или розоватый. Интенсивно окрашенные невусы, залегающие в глубоких кожных слоях, снаружи выглядят голубоватыми.
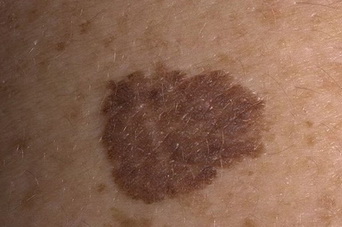
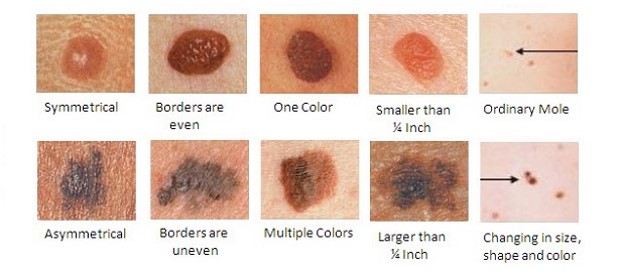
Невусы, имеющие признаки изменения – нечеткий контур, пятнистый, неравномерный окрас, неправильную форму – называют атипичными. Отвечая на вопрос, какие родинки опасны, надо отметить, что множественные атипичные новообразования требуют наблюдения. Особенно, если в анамнезе генетических родственников были какие-либо злокачественные кожные заболевания.
Иногда за невус принимают внешне очень похожую на него бородавку. Бородавки (папилломы) могут быть вирусного происхождения (ВПЧ). Сами по себе виды этого типа наростов не озлокачествляются. Исключения: перианальная область, половые органы, молочные железы. Появление бородавок не связано с наличием паразитов или наличием раковых клеток.
Специалисты делят невусы на неопасные и меланомоопасные
Меланомоопасные невусы
Какие родинки опасные и вызывают меланому?
Неопасные невусы:
За всеми новообразованиями необходимо наблюдать. Если родинка внезапно поменяла цвет, начала расти, изменились края или очертания, появился зуд – нужен врач-дерматолог.
Наличие меланомоопасных невусов, а также неудобное расположение невуса, делающее недоступным самоконтроль, постоянное повреждение (например, одеждой или украшениями) – показания к удалению.
Видео «Тайны родинок»
Какие родинки могут стать причиной рака кожи? Что опаснее: удалить невус или оставить? Лучше выжигать лазером или вырезать скальпелем?
Можно ли самостоятельно определить опасные родинки?
Для того, чтобы самостоятельно определить, какие родинки опасны, разработаны несколько методов самоосмотра (английское правило Фридмана ABCDE, русский вариант ФИГАРО). Наиболее известная диагностика на «озлокачествление», называется АКОРД.
К – край, кайма. Должна быть ровной, четкой, без размытия
О – окрашенность. Равномерная, без вкраплений
Р – размер. Любое новообразование имеет риск перерождения, но у крупных он выше
Д – динамика. Любые изменения должны насторожить.
Что делать, если появились сомнения о «доброкачественности» новообразования?
При обнаружении любого из признаков, перечисленных выше необходимо обратиться к врачу. В клинических условиях, помимо внешнего осмотра, для диагностики используют аппаратные методы.
Авторская публикация:
НАЖМУДИНОВ РУСТАМ АСУЛЬДИНОВИЧ
кандидат наук, онколог НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
Публикации по теме:
Месяца полтора назад на коже правой щеки в области верхней скулы и на левой в области нижней скулы одновременно образовались две 2-3-х мм родинки (или папилломки без ножки) светло-розовато-коричнего цвета, полупрозрачные. Недели две назад родинка справа вдруг закровила(возможно, я ее задела нечаянно), промокнула ваткой спиртовой, немного подержала и все восстановилось. Не беспокоит, выглядят так же, как и были, не беспокоят. Подскажите, пожалуйста, нужно ли врачу показать? Дерматологу, онкологу? Спасибо!
Невус
Невоциты являются патологически измененными меланоцитами – клетками, которые в норме синтезируют меланин и придают окраску коже. Невоклеточный невус – синоним пигментного невуса. Родинка и невус – также идентичные понятия (сам термин происходит от латинского слова naevus – «родинка»).
Невусы сальных желез – в большинстве случаев расположены на голове, также не содержат меланина. Такое новообразование известно как сальный невус.
Иногда в рожденными невусами у детей также называют тератомы (гамартомы), которые, по сути, являются врожденными опухолями, состоящими не только из кожи, но и из всех остальных тканей.
Анемичный невус – разновидность сосудистого невуса. Это участок кожи, на котором недоразвиты сосуды, поэтому он имеет более светлую окраску.
Настоящий меланоформный невус – это образование, которое происходит из измененных клеток-меланоцитов – невоцитов.
Различают следующие виды невусов:
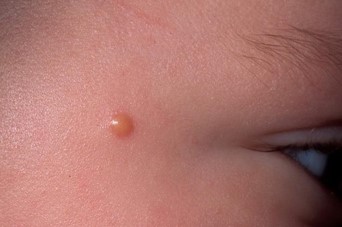
Невоклеточный пограничный невус – простое пятно, которое не возвышается на коже, или слегка выступает над ее поверхностью. Пограничный невус имеет четкие контуры и коричневую окраску. Он может иметь различные размеры и располагаться на разных частях тела. При данном виде меланоформного невуса скопление клеток с пигментом находится между верхним (эпидермис) и средним (дерма) слоем коже – такое расположение обозначается как внутриэпидермальный невус.
Интрадермальный невус – наиболее распространенная разновидность меланоформного невуса. Он так называется, потому что скопление пигментных клеток находится в толще среднего слоя кожи – дерме.
Со временем он как бы отделяется от кожи, и располагается на тонкой ножке. Часто затем он превращается в папилломатозный невус (бородавчатый невус). В нем образуется большое количество неровностей, складок и щелей, в которых скапливаются отмершие клетки верхнего слоя. Здесь могут скапливаться болезнетворные организмы, которые затем приводят к инфекционным процессам.
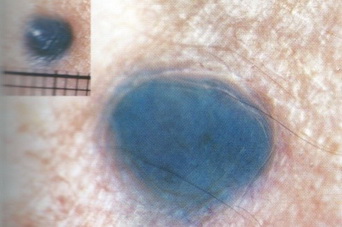
Голубой невус имеет характерную окраску, так как он связан с отложениями меланина под кожей. Голубые невусы характерны в основном для азиатских национальностей. Они немного возвышаются над кожей, плотные на ощупь, их поверхность всегда гладкая, на ней никогда не растут волосы. Голубой невус имеет небольшую величину, чаще всего не более пяти миллиметров.
Базальный невус также имеет вид родинки, но чаще всего он обладает обычным телесным цветом. Это – беспигментный невус.
Невус сетона (невус сеттона, невус саттона, гало невус) – особая разновидность дермального невуса, когда вокруг пигментного пятна находится участок кожи, полностью лишенный пигмента. Происхождение таких невусов пока до конца не изучено. Они часто сочетаются с витилиго (потерей кожей пигментов), меланомами. Чаще всего в области гало невуса имеется небольшое воспаление в коже.
Невус Ита напоминает невус Ота, но он находится под ключицей, на груди, в области лопатки и шеи. Обе этих разновидности встречаются в основном у представителей азиатских народов.
Невус Беккера (волосяной эпидермальный невус) – чаще сего возникает у мальчиков и юношей 10 – 15 лет. Сначала на теле образуется несколько мелких пятен, которые имеют светло-коричневую или коричневую окраску, и находятся рядом. Затем они сливаются и образуют пятна с неровными контурами размерами до 20 см. После этого пятна приобретают неровную бородавчатую поверхность, покрываются волосами. Считается, что к росту невусов Беккера приводит выброс в кровь большого количества мужских половых гормонов – андрогенов.
Линейный невус – новообразование, которое появляется с рождения. Представляет собой множество мелких узелков, от светлого до практически черного цвета, которые расположены на коже в виде цепочки. Линейный невус может занимать всего пару сантиметров, а может и всю руку или ногу. Иногда на нем растут волосы.

Все невусы кожи можно классифицировать по размерам:
Со временем внешний вид пигментных невусов может изменяться. Меняется и их общее количество на теле: Далеко не всегда можно обнаружить невусы на теле новорожденного. Только у 4 – 10% детей грудного возраста можно выявить родинки. Если невусы с рождения имеют большие размеры, то они наиболее опасны в плане озлокачествления (перехода в меланому).
В подростковом возрасте (10–15 лет) дермальные невусы можно встретить у 90% лиц.
В среднем у человека в возрасте 20-25 лет на теле можно насчитать до 40 родинок.
После 30 лет на коже остается только 15 – 20 невусов.
Многие исследователи склоняются к мысли, что абсолютно все пигментные невусы, даже те, которые появляются с возрастом, являются врожденными пороками развития кожи.
Нарушения, которые приводят к образованию этой доброкачественной опухоли, возникают еще в эмбриональном состоянии организма. До настоящего времени пока не изучены все врожденные причины образования диспластических невусов.
В качестве основных факторов можно выделить:
Колебания уровня половых гормонов в организме беременной женщины:
Невоциты отличаются от нормальных меланоцитов двумя особенностями:
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
Непосредственный контакт с пациентом очень важен. Ни один профессиональный специалист не возьмется ставить диагноз и лечить невус по фото. После расспроса пациента следует осмотр. Доктор должен оценить форму, размер, расположение невуса, наличие на нем волос и иные особенности. После этого уже может быть поставлен точный диагноз и намечены определенные лечебные мероприятия.
При необходимости врачом назначаются дополнительные методы диагностики. Чаще всего применяются мазки с поверхности невуса. Абсолютными показаниями к данному исследованию является мокнутие, кровоточивость, трещины на поверхности пигментного пятна. Во время мазка получают материал, который затем изучают при помощи микроскопа.
Также сегодня все более распространенной становится современная компьютерная диагностика невусов у новорожденных и взрослых людей. При помощи этой методики получают изображение пигментного пятна, которое затем может быть сохранено на компьютере. Быстро сравнив его с имеющейся базой данных, врач может установить верный диагноз и назначить лечение.
Лабораторная диагностика применяется для установления процесса перерождения невуса в меланому. При озлокачествлении пигментного пятна в крови пациента появляются особые вещества – онкомаркеры. Их обнаружение позволяет точно установить диагноз, так как только при меланоме в крови определяются две молекулы, имеющие название TA90 и SU100. При других злокачественных опухолях выявляются другие онкомаркеры.
Для проведения анализа на онкомаркеры необходимы четкие показания: врач должен иметь веские основания подозревать переход невуса в меланому. Кроме того, само удаление дермального невуса может стать диагностической процедурой.
После того, как пигментное пятно удалено, врач обязательно должен отправить его на гистологическое исследование. Его осматривают под микроскопом и, в случае обнаружения злокачественного перерождения, пациента снова просят явиться в клинику.
В настоящее время существует несколько методов лечения пигментных невусов, как хирургическим путем, так и альтернативными способами.
Показания определяются только лечащим врачом с учетом двух факторов:
Особенности самого пигментного пятна: разновидность, размеры, риск перехода в меланому.
Наличие в больнице необходимого оборудования
Удаление пигментного невуса хирургическим путем (при помощи скальпеля) – наиболее распространенная методика, так как она не требует специального оборудования и отличается надежностью.
Криодеструкция – метод, предусматривающий лечение невуса при помощи заморозки. После обработки низкими температурами пигментное пятно отмирает и превращается в струп (корочку), под которой растет новая нормальная кожа.Лечение невуса низкой температурой может осуществляться только в том случае, если он имеет небольшие размеры, и расположен поверхностно, но не сильно выступая над кожей.
Это методика, которая противоположна криокоагуляции. Иссечение невуса осуществляется под действием высокой температуры.Процедура болезненная, поэтому требует применения местной анестезии, а у детей – только общего наркоза.
Удаление невусов лазером – метод лечения, который широко распространен в современных косметологических салонах. Он отлично подходит для того, чтобы удалять небольшие родинки в области лица, шеи и на других частях тела. Лазерное излучение отличается тем, что оно способно проникать в кожу на большую глубину в пределах точно заданной площади. При этом не образуется шрамов, ожогов, рубцов и других осложнений. Процедура безболезненна.
Некоторые особые показания Если имеется подозрение на злокачественное перерождение невуса, то используется, как правило, только хирургическое иссечение.
Консультацию специалиста можно получить по телефону: +7(495) 961-27-67
Бородавчатый невус что такое
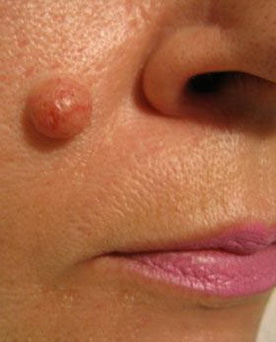
Папилломатозный мягкий эпидермальный невус представлен небольшой бляшкой мягкой консистенции, серой или не отличающейся по цвету от окружающей кожи. Клинически сходен с папилломатозный ме-ланоцитарным невусом или папилломатозной разновидностью себорейного кератоза. Гистологически характеризуется акантозом, папилломатозом, ортогиперкератозом. Встречается редко.
Бородавчатый эпидермальный невус
Бородавчатый эпидермальный невус (син.: бородавчатый невус) существует с рождения или раннего детства, редко появляется позже. Встречается часто — у 0,1-0,5% взрослых.
Чаще встречается у девочек, возможны случаи развития у членов одной семьи. Со временем элементы невуса становится более пигментированными и бородавчатыми. В детстве размер и количество элементов может постепенно увеличиваться, в дальнейшем их характер обычно не меняется. В пубертатном периоде возможней рост только бородавчатого невуса, в состав которого входят элементы сальных и апокриновых потовых желез. Спонтанная инволюция отмечается редко. Появление узлов или язв на поверхности невуса обычно свидетельствует о развитии опухолей, в первую очередь, базалиомы, болезни Боуэна или плоскоклеточного рака. В то же время злокачественная трансформация бородавчатого невуса происходит реже, чем сального или апокринного. Бородавчатый эпидермальный невус может ассоциироваться с другими пороками развития — с меланоцитарным невусом, невусом сальных желез, заболеваниями центральной нервной системы, эпилепсией.
Невус может быть солитарным или множественным, беспорядочно разбросанным по всему кожному покрову. Чаще он располагается в области конечностей, реже — на лице и других отделах головы, обычно линейно по ходу нервов, крупных сосудов, эмбриональных линий смыкания кожи. Описаны также случаи его распространения почти на всю поверхность спины, живота, конечностей. Форма бородавчатого невуса нередко зависит от его локализации: на туловище он обычно имеет форму поперечных полос и никогда не пересекает средней линии туловища; невус, располагающийся вблизи средней линии туловища, принимает вертикальное направление; в латеральной части туловища он часто S-образный; на конечностях — имеет линейный и вертикальный характер. При поражении лица в процесс может вовлекаться слизистая оболочка рта.
Бородавчатый невус имеет различные размеры: обычно он небольшой (до 1 см в диаметре), но может достигать 3-4 см. Клинически проявляется плотными, четко отграниченными бородавчатыми разрастаниями грязно-серого или слегка буроватого цвета (твердый эпидермальный невус). Поверхность бородавчатого невуса во многом определяется его гистологическим типом и локализацией. Так, эпидермолитический тип невуса напоминает вульгарную бородавку с эритематозным основанием. Невусы на ладонях и подошвах также имеют бородавчатую поверхность, на сгибах конечностей — бархатистую и мацерированную. Элементы обычно бессимптомны. Лишь при локализации в околоногтевой области они могут вызывать рецидивирующую паронихию и расщепление ногтевой пластинки.
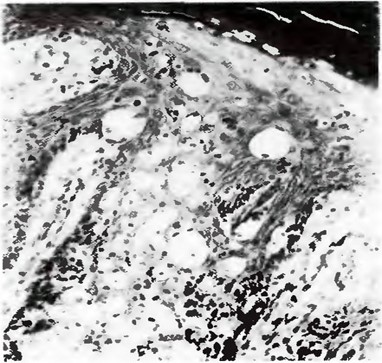
Гистологически бородавчатый невус проявляется ортогиперкератозом, папилломатозом, акантозом с удлинением эпидермальных отростков, состоящих из высокодифференциро-ванных шиповатых клеток с четко выраженным базальным слоем и неравномерной выраженностью зернистого слоя, иногда — паракератозом. В некоторых случаях на этом фоне определяются структуры придатков кожи — сальных, потовых желез, волосяных фолликулов и др.
Бородавчатый односторонний невус — односторонняя разновидность бородавчатого эпидермального невуса, образующая очаги причудливых форм, иногда зостериформные. Имеет гистологические признаки эпидермолити-ческого гиперкератоза, которые сходны с таковыми при буллезном типе врожденной ихтиозиформной эритродермии: в шиповатом слое отмечают зернистую дистрофию кератиноцитов с повреждением связей тонофиламенты-десмосомы и разрывом клеточных контактов, перинуклеарный отек, увеличение количества неправильной формы кератогиалиновых гранул. Кроме того, существуют «мягкие» формы или формы с порокератозом.
Линейный порокератоз — другая разновидность бородавчатого эпидермального невуса, которая проявляется округлыми серовато-коричневыми сухими бляшками, клинически и гистологически сходными с проявлениями парокератоза Мибелли, от последнего он отличается расположением бляшек вдоль линий Blaschco, а также тем, что носит спорадический, а не врожденный характер. Очаг представляет собой бляшку с атрофическим центром, окруженным приподнятым кератотичес-ким валиком с желобком, заполненным роговыми массами. Гистологически в области атрофического центра обнаруживается небольшой гиперкератоз, атрофия мальпигиева слоя и фиброз верхней части дермы. Роговой валик характеризуется значительным гиперкератозом и акантозом, в центре его расположен глубокий желобок, заполненный роговыми массами («роговая пластинка»). Зернистый слой в области роговой пластинки отсутствует, во всех других местах он хорошо выражен. В дерме под роговой пластинкой выявляется хроническая воспалительная инфильтрация.