Неврогенная возбудимость кишечника, не классифицированная в других рубриках (K59.2)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Неврогенная возбудимость кишечника представляет собой нарушение желудочно-кишечной и аноректальной функции вследствие поражения нервной системы, что приводит к невозможности эвакуации кишечного содержимого или к недержанию стула.
Примечание
В данную подрубрику включена: «Неврогенная возбудимость кишечника, не классифицированная в других рубриках».
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. На основании патофизиологических процессов и клиники нейрогенные расстройства кишечника разделяют на 2 группы:
2. Гипотония (арефлексия) кишечника (также называют «синдромом поражения нижних двигательных нейронов»). Арефлексия кишечника развивается при травме поясничного отдела (нижняя часть спины) или крестцового (включая копчик) отдела спинного мозга. Этот вид травмы уменьшает перистальтику и рефлекторный (автоматический) контроль анального сфинктера. Отмечается недержание кала.
II. По срокам развития (по периодам) некоторые авторы выделяют:
— острую нейрогенную дисрефлексию кишечника, возникающую в первые 24 часа на фоне спинального (дистрибутивного шока);
— хроническую дисрефлексию на фоне отсутствия спинального шока.
Этиология и патогенез
Эпидемиология
Признак распространенности: Распространено
Распространенность неврогенной возбудимости кишечника во взрослой популяции варьируется в широких пределах 1-5% (в зависимости от критериев оценки, по некоторым данным до 20%).
В зависимости от патологии распространенность может быть выше.
В группах пациентов с инсультом недержание кала отмечалось в 20-25% случаев в течение первого года.
В группе пациентов с рассеянным склерозом распространенность нарушений работы кишечника оценивается как 39-75%, то есть составляет практически 2/3 от всех пациентов с этим заболеванием.
В группе амбулаторных пациентов со спинальной травмой 95% пациентов нуждаются хотя бы в однократном медицинском вмешательстве по поводу нейрогенного кишечника, а 50% необходимо такое лечение постоянно.
50% пациентов с болезнью Паркинсона имеют кишечную дисфункцию (запоры).
Распространенность запоров был у пациентов с сахарным диабетом и нейропатией составляет 12-88%. 20% диабетиков предъявляют жалобы на эпизоды недержания кала и мочи.
10-50% госпитализированных по разным поводам пациентов имеют нейрогенную дисфункцию кишечника.
Пол. Различий по гендерному признаку не выявлено.
Возраст. Не выявлено различий.
Раса. Не выявлено различий.
Факторы и группы риска
Риск развития повышается при наличии заболеваний, указанных как этиологически значимые (см. раздел «Этиология и патогенез»).
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Чувствительность симптома:
— 34-53% лиц с расщеплением позвоночника;
— 56% лиц с церебральным параличом;
— 30% лиц, перенесших инсульт;
— 20-50% лиц с рассеянным склерозом;
— 75% лиц с травмами и заболеваниями спинного мозга.
3. Другие важные симптомы:
3.1 Прочие органные дисфункции:
— недержание мочи;
— дисфункции со стороны других органов или отделов желудочно-кишечного тракта (при уровне поражения выше Th6).
3.2 Симптомы основного, этиологически важного заболевания.
3.3 Симптомы осложнений (см. раздел «Осложнения»).
Физикальные исследования
Общий подход
Изменения, выявляемые при физикальном обследовании:
1. При повреждении нижних нейронов анальная область становится сглаженной на вид.
2. Живот может быть вздутым, безболезненным, сигмовидная кишка может пальпироваться в виде увеличенного, плотного образования.
3. Анально-кожный рефлекс (так называемый «рефлекс анального сфинктера»). В норме при незначительном болевом раздражении кожи в области ануса происходит непроизвольное сокращение анального сфинктера. Рефлекс обычно присутствует, если рефлекторные дуги на уровнях S2, S3, S4 не повреждены. Этот рефлекс не коррелирует с функцией внутреннего сфинктера ануса.
4. Бульбокавернозный рефлекс: сокращение анального сфинктера в ответ покалывание (сжатие) головки полового члена или на подтягивание катетера Фолея является нормальной реакцией (следует отличать от движений баллона катетера). Сохранность бульбокавернозного рефлекса указывает на неполное повреждение. Тем не менее, если это единственный признак, то он не считается указанием на хороший прогноз в отношении восстановления.
6. Брюшные кожные рефлексы. При проведении острым предметом по коже одного из квадрантов живота возникает сокращение подлежащих брюшных мышц, что приводит к смещению пупка в направлении этого квадранта:
— верхний брюшной рефлекс: Т8-9;
— нижний брюшной рефлекс: Т10-12.
Рефлекс является корковым (то есть дуга рефлекса поднимается до коры, а потом спускается к брюшным мышцам). Наличие реакции указывает на неполное повреждение спинного мозга выше нижнегрудного уровня.
7. Ректальное пальцевое исследование. Позволяет оценить наличие и характер стула в прямой кишке, наличие колоректальной опухоли или иной патологии прямой кишки. Также позволяет тактильно оценить тонус наружного сфинктера при исследовании бульбокавернозного рефлекса (если он не определяется визуально).
Острое полное поражение спинного мозга и нижних двигательных нейронов проявляется снижением или отсутствием тонуса сфинктера, что обычно отмечается при поражении выше уровня L3.
8. Сенсорная чувствительность анальной области (все четыре квадранта), области седла и конечностей должна быть оценена с помощью легкого покалывания булавкой.
9. Сила мышц тазового дна и сфинктеров может быть оценена при произвольном и непроизвольном напряжении (попросить пациента натужиться или покашлять).
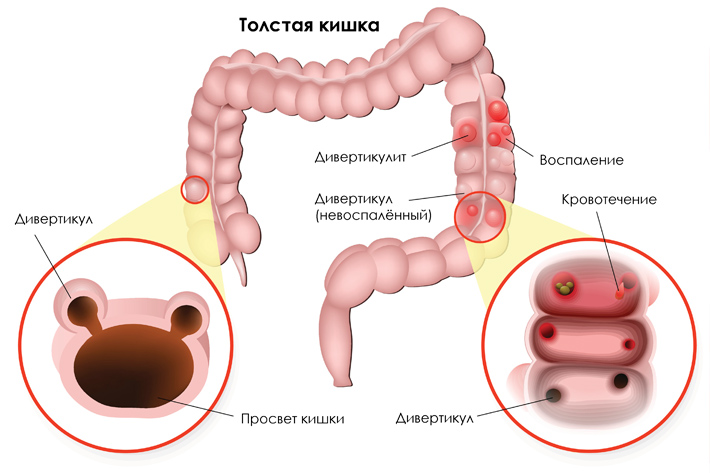
Дивертикулярная болезнь ободочной кишки. Простыми словами
Гастроэнтеролог GMS Clinic Головенко Алексей отвечает на частые вопросы об этом заболевании в своей статье.
Что такое дивертикулы?
Дивертикул — это выпячивание кишечной стенки, напоминающее «грыжу» на футбольном мяче. Чаще всего дивертикулы обнаруживаются в толстой кишке — это последние 1,5 метра пищеварительной трубки, где всасывается вода, отчего стул из жидкого становится твердым. Реже встречаются дивертикулы в пищеводе и в тонкой кишке. Пол человека не влияет на то, появятся ли дивертикулы, зато с возрастом вероятность их возникновения возрастает.
Почему эти дивертикулы появляются?
Единой теории возникновения дивертикулов нет. Дивертикулы появляются в «слабых» местах кишечной стенки — местах, где ее пронизывают кровеносные сосуды. Замечено также, что дивертикулы чаще появляются у людей с запором и у жителей западных стран, где в рационе мало пищевых волокон — естественных «размягчителей» стула. По-видимому, если из-за недостатка пищевых волокон стул становится слишком плотным и перемещается по кишке не одной массой, а твердыми фрагментами, на отдельных участках толстой кишки слишком сильно повышается давление в просвете. Это и приводит к выпячиванию слизистой оболочки и подслизистого слоя кишки в сторону брюшной полости через мышечный слой.
У меня нашли дивертикулы. Я болен?
Скорее всего, нет. Простое наличие дивертикулов (при отсутствии симптомов) называют « дивертикулёзом ». Только у каждого пятого человека с дивертикулами появляются какие-то проявления болезни и далеко не всегда они связаны с активным воспалением дивертикулов.
Может ли от дивертикулов болеть живот?
Чаще всего дивертикулит бесследно проходит на фоне терапии антибиотиками. У некоторых людей дивертикулит становится хроническим — воспаление не проходит. Это может привести к осложнениям: абсцессам (гнойники в ткани, окружающей дивертикул), свищам (гнойные ходы, соединяющие просвет дивертикула, например, с соседними органами), инфильтрату (опухолеподобному скоплению клеток вокруг воспаленного дивертикула) и стриктуре (сужению просвета кишки в месте воспаления). Впрочем, боль при дивертикулах толстой кишки может возникать и без воспаления.
Как так? Нет воспаления, откуда же тогда боль в фактически здоровой кишке?
В толще стенки толстой кишки имеется сеть из нервных волокон, которые управляют ее моторикой — тем, какие сегменты кишки будут сокращаться, выталкивая стул. При повышении давления в просвете кишки (прохождении стула или газа) активируются специальные клетки, выделяющие нейромедиаторы (например, серотонин). Это дает сигнал нервной системе сократить кишку и освободиться от содержимого. В норме эту «работу» кишечника мы почти не ощущаем.
При воспалении дивертикула баланс нейромедиаторов нарушается, чему отчасти способствуют и изменения состава бактерий внутри дивертикула. Дисбаланс нейромедиаторов может оставаться и тогда, когда воспаление уже прошло. Это приводит к повышению чувствительности кишки к растяжению (врачи называют это «висцеральной гиперчувствительностью»). Этот феномен подтверждается экспериментами. Если здоровому человеку и пациенту с дивертикулярной болезнью ввести в кишку баллончик и начать плавно надувать его воздухом, то у человека с заболеванием неприятные ощущения появятся раньше, чем у человека здорового (то есть боль возникнет при меньшем объеме баллончика). Такой же механизм боли описан и при синдроме раздраженного кишечника.
А как определяют, есть ли воспаление и другие осложнения?
Наилучшим методом обследования при подозрении на воспаление дивертикулов является компьютерная томография. При этом исследовании вокруг человеческого тела вращаются несколько излучателей и получаются многочисленные рентгеновские изображения. Затем компьютерная программа по этим фрагментам создает цельные «срезы» тела. Томография позволяет не только увидеть изменения контура кишечной стенки (то есть собственно дивертикулы), но и изменения тканей, окружающих толстую кишку (например, абсцессы). Менее точным способом найти дивертикулы является ирригоскопия или, по-простому, клизма с сульфатом бария, который хорошо различим в рентгеновских лучах и позволяет увидеть внутренний контур кишки и некоторые совсем уж грубые осложнения (например, стриктуры).
Вместо компьютерной томографии в некоторых центрах используют ультразвуковое исследование (УЗИ), которое, в отличие от томографии, полностью безопасно и, по-видимому (в опытных руках), обладает почти такой же точностью. Минусом является то, что специалист по УЗИ должен пройти специальную длительную подготовку, чтобы научиться диагностировать дивертикулы, поэтому такие врачи, увы, есть не в каждой клинике.
А колоноскопия?
Колоноскопия — то есть исследование толстой кишки при помощи гибкого аппарата с видеокамерой — тоже способ обнаружить дивертикулы. Большинство дивертикулов обнаруживают случайно именно при плановой колоноскопии, которую делают для раннего выявления рака. Однако при подозрении на острое воспаление дивертикула (дивертикулит), колоноскопию не используют как первоочередной способ диагностики. При колоноскопии кишку изнутри раздувают газом, а это может привести к перфорации (разрыву) дивертикула.
В то же время, уже после того, как воспаление дивертикула прошло, колоноскопию выполнить следует обязательно. Исследования показывают: вероятность найти рак толстой кишки повышается в течение первого года после острого дивертикулита. По-видимому, воспаление у некоторых пациентов «маскирует» опухоль на рентгеновских снимках, а сразу посмотреть всю толстую кишку эндоскопом во время острого воспаления и небезопасно, и невозможно из-за болезненности.
Можно защититься от дивертикулита и других осложнений?
Да, если у вас нашли дивертикулы, вы можете уменьшить риск воспаления, добившись ежедневного опорожнения кишечника мягким стулом. Консистенция стула больше всего зависит от содержания пищевых волокон. Старайтесь ежедневно употреблять в пищу не менее тарелки или чашки овощей и фруктов, добавляйте в кашу и йогурт пшеничные отруби и с каждым приемом пищи выпивайте хотя бы стакан жидкости (не обязательно воды). Вместо конфет и других сладостей старайтесь есть сухофрукты — это также поможет держать вес под контролем.
Бывает, что от обильного приема растительной пищи повышается газообразование. Тогда для нормализации стула принимают сбалансированные пищевые волокна, которые не так сильно ферментируются бактериями, например, псиллиум — это шелуха семян подорожника, которую можно употреблять неограниченно долго. К слову, у вегетарианцев, которые, отказываясь от мяса, начинают больше употреблять растительной пищи, и сами дивертикулы, и их осложнения, возникают реже, чем у невегетарианцев.
Говорят, нельзя есть семечки и поп-корн — это всё в дивертикулах застревает.
Это старая теория, которая полностью была полностью опровергнута современными исследованиями. Американские ученые наблюдали за 47 000 людей, у которых при плановом обследовании в возрасте от 40 до 75 лет не было обнаружено каких-либо заболеваний толстой кишки, а также дивертикулов. Участники на протяжении 18 лет каждые 2 года заполняли опросники о своем состоянии и рассказывали о своем питании. Оказалось, что дивертикулиты и кровотечения из дивертикулов случались с одинаковой частотой и у людей, не употребляющих орехи, попкорн и семечки, и у питающихся полноценно. Более того: те, кто принимал орехи два раза в неделю не только не чаще, а реже оказывались у врачей из-за дивертикулита, чем люди, употребляющие орехи всего лишь раз в месяц.
Мне поставили диагноз «неосложненная дивертикулярная болезнь с клиническими проявлениями». Болит живот слева, а врачи не находят воспаления. Это лечится?
Да, из-за схожих механизмов боли лечение неосложненной дивертикулярной болезни похоже на лечение синдрома раздраженного кишечника. Боль устраняют приемом спазмолитиков — препаратов, снимающих болезненное сокращение кишки, которые нередко принимают длительно. Также иногда назначают прием неабсорбируемого (невсасывающегося) антибиотика, чтобы изменить состав бактерий в кишке. Некоторым пациентам, чтобы наладить обмен серотонина, регулирующего моторику кишки, может понадобиться небольшая доза антидепрессантов.
Понятно, а вдруг сегодня болит не от воспаления, а завтра — дивертикулит и перитонит? Когда бежать к врачу?
Обратиться к врачу нужно, если боль резко усилилась и стала постоянной, не проходит ночью, а также если при этом поднялась температура тела, появились озноб, тошнота или рвота, или случился обморок. Также всегда следует проконсультироваться с врачом, если в стуле появилась кровь. Это очень важно. Без своевременного лечения дивертикулит может закончиться операцией. А то и хуже.
Синдром раздраженного кишечника: диагностика и лечение
Вас мучает боль в животе, спазмы и постоянные нарушения стула? Неприятные ощущения в области кишечника могут испортить все планы, поэтому для купирования дискомфорта в животе мы используем различные препараты. Но эти меры позволяют лишь временно избавиться от симптомов серьезного заболевания, которые возвращаются снова и снова. А что если эти симптомы имеют единую причину – синдром раздраженного кишечника? Что представляет из себя данное заболевание, каковы его признаки и как его вылечить, расскажем в этой статье.
Что такое синдром раздраженного кишечника?
Это расстройство работы кишечника и дискомфорт в животе во время дефекации. Сам по себе синдром – это не болезнь, а скорее набор симптомов, которые часто возникают по неизвестной причине. К сожалению, такое расстройство может значительно снизить качество жизни человека, заставляя его пребывать в неудобном состоянии: нарушается пищеварение, ухудшаются обменные процессы в организме, снижается насыщение организма человека питательными веществами.
Синдром раздраженного кишечника – очень частое явление среди людей возрастом от 25 до 40 лет. Статистика показывает, что хотя бы один раз в жизни каждый третий человек испытывал на себе неприятные симптомы синдрома раздраженного кишечника.
Заниматься самолечением в данном случае может быть весьма опасно для здоровья. Дело в том, что синдром лечится комплексно и под пристальным вниманием лечащего врача. Последствием самолечения может стать кишечная непроходимость и многочисленные хронические заболевания ЖКТ. С первыми признаками синдрома раздраженного кишечника стоит обратиться к терапевту, который направит к более узкому специалисту – гастроэнтерологу. Диагноз обычно выставляется только после исключения опухолей, воспалительных изменений в кишечнике.
В кишечнике происходит процесс переваривания пищи и получение питательных веществ организмом. Когда пища поступает в кишечник, она продвигается вдоль кишечника. Этот процесс продвижения достигается за счет работы гладкомышечных клеток в составе стенок кишечника. Клетки попеременно сокращаются и расслабляются. Но при появлении СРК (синдрома раздраженного кишечника) работа клеток нарушается. Пища начинает проходить по кишечнику либо слишком быстро, либо слишком медленно. В результате появляются дискомфортные ощущения и запоры или диарея.
Симптомы синдром раздраженного кишечника
Также заболевание часто сопровождается симптомами, на первый взгляд, не характерными для кишечных патологий: головные боли, неприятные ощущения в области позвоночника и в мышцах, потеря веса и отеки живота. Все эти симптомы не постоянны, они могут исчезать, а с истечением времени снова появляться. Неприятные ощущения чаще всего появляются после каждого приема пищи, а затем становятся менее выраженными.
Причины развития патологического явления
Диагностика синдрома раздраженного кишечника
Если у вас имеются все перечисленные выше симптомы заболевания, обратитесь к терапевту. Он проведет первичный осмотр и направит к гастроэнтерологу. Цель первичной диагностики – исключить наличие других опасных для жизни заболеваний: опухолей, воспалительных процессов, наростов, инфекционных заболеваний.
На приеме у врача нужно предоставить полную историю болезни, сообщить о наличии и частоте симптомов, рассказать о присутствии хронических заболеваний. После осмотра и пальпации (ощупывания) специалист направит вас на лабораторные анализы, среди которых:
После того, как были проведены все исследования и исключены все другие заболевания кишечника, врач приступает к лечению и назначает комплексную терапию, опираясь на историю болезни пациента.
Лечение синдром раздраженного кишечника
Терапия СРК должна выполняться комплексно в несколько этапов. Схема лечения зависит от индивидуальных особенностей организма, степени и времени протекания патологии. Чаще всего назначается медикаментозная терапия, которая дополняется специальной диетой. При отсутствии комплексного лечения, симптомы будут снова проявлять себя время от времени.
Лекарственные средства, которые врач выписывает для терапии СРК, не просто устраняют болезненные симптомы, но и улучшают состояние пищеварительной системы, а также предотвращают рецидивы и осложнения. При лечении синдрома с диареей назначаются медикаменты с противомикробными свойствами. Они снимают раздражение тканей кишечника, купируют избыточный метеоризм и восстанавливают нормальную работу кишечника.
При лечении СРК с запорами показано применение натуральных лекарственных средств, которые устраняют трудности с дефекацией, щадяще воздействуют на воспаленные ткани кишечника и освобождают его от каловых масс. Могут быть в виде жевательных таблеток или суппозиторий ректальных.
Если же появление СРК связано с неврологическими расстройствами, назначают антидепрессанты – нормализуют работу нервной системы, улучшают психоэмоциональное состояние.
Для купирования боли используются обезболивающие средства и спазмолитики – расслабляют мышечные волокна и ткани, которые находятся в гипертонусе.
Диета при синдроме раздраженного кишечника
Диета при СРК зависит от того, какие симптомы сопутствуют патологии. При частых запорах нужно исключить из питания сухие, соленые блюда. При диарее исключаются жидкие блюда, овощи, фрукты.
Если же вас мучает метеоризм, стоит ограничить молочные продукты, орехи, бобы. При сильной боли в кишечнике не допускается жирная, соленая, тяжелая пища.
В клинике «Медюнион» вы сможете пройти полное обследование и лечение синдрома раздраженного кишечника. У нас работают практикующие врачи со стажем работы от 10 лет. В диагностическом кабинете вы сможете сдать все анализы и пройти аппаратное обследование в комфортной обстановке. Для наших клиентов действует специальное предложение «врач на дом». Если у вас нет возможности посетить наш медицинский центр самостоятельно, врач приедет к вам и проведет осмотр на дому.
Позаботьтесь о своем здоровье и запишитесь на прием в многопрофильный медицинский центр «Медюнион» прямо на нашем сайте.
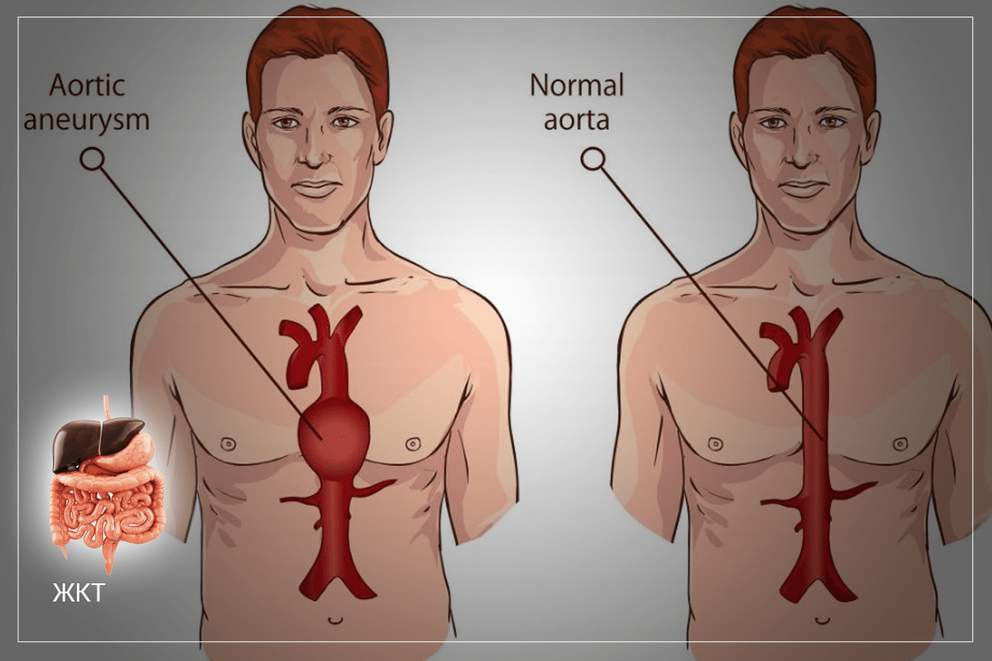
Пульсация в животе: есть ли повод для паники?
Появление ощутимых толчков или пульсации в животе не является привычным состоянием для человека, поэтому вызывает тревогу и обеспокоенность. В отдельных случаях этот симптом может быть временным, и проявляться под влиянием обыденных факторов, но существуют тяжелые заболевания, характерным проявлением которых является пульсация в области солнечного сплетения. При возникновении характерной пульсации в области солнечного сплетения или других участков живота, рекомендовано безотлагательно обратится за медицинской помощью, и пройти комплексное обследование.
Возможные причины
К вероятным причинам пульсации в животе, можно отнести:
Одной из причин пульсации, опасной не только для здоровья, но и жизни, является аневризма брюшной аорты. Опасность патологии заключается в высоком риске разрыва сосуда в расширенной области. Разрыв аневризмы брюшной аорты заканчивается летальным исходом.
Если говорить о расстройствах работы ЖКТ как потенциальной причине появления данного симптома, то чаще всего к появлению пульсации приводят такие заболевания, как хронический колит, болезнь Крона, доброкачественные и злокачественные опухоли кишечника. Пульсация внизу живота также нередко сигнализирует о развитии кишечной непроходимости, когда человека дополнительно беспокоят хронические запоры и повышенное газообразование в кишечнике.
При наступлении беременности, может наблюдаться периодично-возникающая пульсация в животе, связанная с нарастанием давления в брюшной полости.
Только своевременная диагностика позволяет принять меры по профилактике тяжелых осложнений. К дополнительным (косвенным) причинам возникновения пульсации в животе, можно отнести:
Пульсация в области живота является привычным ощущением у людей, профессионально занимающихся спортом, особенно лёгкой и тяжелой атлетикой.
Локализация
Характерным симптом может преобладать в таких зонах:
Диагностика
При появлении этого симптома понадобиться консультация нескольких узкопрофильных медицинских специалистов. Изначально рекомендовано обратиться к терапевту, после чего может потребоваться консультация гастроэнтеролога, инфекциониста, хирурга.
Комплексный план диагностики включает такие мероприятия:
Лечение
Характер и длительность лечения зависит от первопричины появления этого неприятного симптома. Если в ходе диагностики была обнаружена аневризма брюшной аорты, то проводиться только хирургическое вмешательство и удаление расширенного участка аорты с последующим протезированием.
Если речь идет о доброкачественных и злокачественных новообразованиях в органах брюшной полости, то в 90% случаев также назначается хирургическое лечение. Пищевые отравления и кишечные инфекции лечатся консервативно, с использованием антибиотиков, кишечных сорбентов, гепатопротекторов, растворов для профилактики и лечения обезвоживания. При расстройствах пищеварения, кишечных инфекциях и отравлениях назначается щадящая диета, исключающая из рациона жирную и жаренную пищу, трудноперевариваемые продукты, алкоголь, сладости, простые углеводы, специи, соусы, приправы.
Ускорить процесс восстановления при хронических заболеваниях кишечника и нормализовать работу ЖКТ помогает прием натурального метапребиотика Стимбифид Плюс. Три активных компонента помогают восстановить баланс кишечной микрофлоры, усилить защитные свойства желудка и кишечника, снизить риск развития онкологических заболеваний ЖКТ и укрепить общий иммунитет.
Прием метапребиотика следует начать с первого дня появления характерных симптомов расстройств пищеварительной деятельности, включая пульсацию в животе. Стимбифид Плюс одинаково полезен и безопасен как для взрослых, так и для детей.