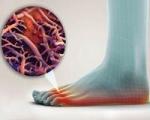
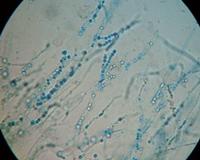
Микоз: причины и лечение
Микоз — это грибковое инфекционное заболевание. Его возбудители — патогенные и условно-патогенные микроорганизмы. В наши дни грибковые заболевания очень распространены; среди потенциально опасных мест — общественные пляжи, бассейны, бани, тренажерные залы. В организм человека грибок попадает через органы дыхания, микротрещины в кожных покровах и через слизистые оболочки.
Микоз представляет собой заболевание с высокой степенью заразности — оно может достаточно быстро распространяться не
только среди людей, но и среди животных.
Вот причины, которые могут способствовать развитию грибковых заболеваний:
• Слабый иммунитет (способствует приживлению грибка и развитию симптомов).
• Частый прием антибиотиков (снижает иммунитет).
• Варикоз.
• Сахарный диабет (плохо заживающие раны и трещины — ворота проникновения грибка).
• Ссадины, язвы.
• Узкое межпальцевое пространство (повышенная потливость в этой области является благоприятной средой для развития грибка).
• Повышенная влажность тела, потливость.
• Контакт с инфицированным человеком или животным.
• Использование чужой обуви, туалетных принадлежностей, полотенец.
• Нестерильные инструменты для маникюра/педикюра.
Первые признаки грибка:
• мелкие белые точки на ногтях;
• изменение формы ногтя;
• появление белых полосок;
• ломкость ногтя;
• изменение поверхности, она может стать жесткой и ребристой;
• кожа вокруг пораженного ногтя часто краснеет и шелушится.
В запущенной стадии меняется цвет ногтевой пластины, она становится грубее и толще, ноготь начинает крошиться. Постепенно
грибок может перекинуться и на соседние ногти.
Советы по гигиене, профилактике и лечению
Поскольку чаще развивается сочетание микоза кожи и ногтей, лечить эти процессы по отдельности неэффективно. Требуется комплекс препаратов: крем — для поражённой кожи стоп, глубоко проникающий раствор и/или лак — для лечения ногтей. При
запросе на лаки/растворы для лечения микозов или при жалобах на грибковые поражения ногтевой пластины рекомендуем раствор Микодерил или лак Онихелп, а тажке набор «Экзол» для удаления грибкового поражения с ногтевой пластины и ее дальнейшего восстановления. Для защиты кожи вокруг пораженной области и лечения кожных проявлений микоза обязательно необходим противогрибковый крем (Тербизед) или гель (Ламифунгин). И не забывайте, что необходимо настраиваться на длительное лечение.
NB! Наружные средства могут быть эффективны, только если грибком поражено не более ⅓ ногтевой пластины и не более 3 ногтей.
Для борьбы с запущенной инфекцией потребуется длительное применение внутрь системных антимикотиков, которые назначаются
врачом по результатам анализов.
Для поддержания гигиены стоп отлично подойдут антисептики широкого спектра действия (раствор МестаМидин-сенс/спрей МикоСтоп) — это эффективные профилактические средства. Такие препараты также необходимы при использовании лаков и растворов, ведь при спиливании ногтевой пластины споры грибка могут попасть на окружающую кожу.
Одной из причин возникновения микозов может быть сниженный иммунитет. Для поддержания защитной системы организма в весенне-летний период рекомендуется прием витаминов-антиоксидантов С, D, Zn, Se (VerrumVit*, Селен ВТФ*) или иммуностимуляторов (Ингарон) и иммуноадаптогенов (Трекрезан). Это благоприятно скажется на восприимчивости к любого рода инфекциям и заболеваниям.
Последствия болезни — не только сильный зуд, но и неудовлетворительный внешний вид ногтевой пластины. Замаскировать эти
проявления позволят лечебно-профилактические лаки, а справиться с сопутствующими заболеванию нервозностью и раздражительностью помогут успокоительные средства (Пассновел*/Пассифлора плюс*).
Помимо прочего, грибки являются аллергенами, выделяют микотоксины, которые вредят практически всем системам организма. Они способствуют развитию и осложняют течение бронхиальной астмы, крапивницы, атопического дерматита, аллергического ринита, назальных полипов, конъюнктивита. Поэтому нелишним будет предложение сорбентов в виде таблеток (Нормасорб*, Нормасорб-лакто*) или порошков (Сорбоксан*, Жидкий уголь*) для приема внутрь.
При несоблюдении правил гигиены могут развиваться рецидивы заболевания. Для обеспечения сухости стоп, если мы говорим о грибке кожи и ногтей ног (ведь влажная и теплая среда — прекрасные условия для роста грибка), подойдут дезодоранты DryDry,
Salton, Scholl. И обязательно рекомендуем обрабатывать обувь, где долгое время могут оставаться споры грибка. Предлагаем для этого антисептики (МестаМидин-сенс) или специальные спреи (МикоСтоп). Во избежание заражения грибковыми инфекциями следует придерживаться общепринятых правил гигиены и не допускать попадания спор на слизистые.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
БАД. НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВЕННЫМ ПРЕПАРАТОМ.
Микоз кожи: виды, симптомы и лечение
Микоз кожи — одно из самых популярных дерматологических заболеваний. Заразиться очень легко, и во время лечения нужно запастись терпением. Лечебный процесс длительный и на начальном этапе часто не приносит ожидаемых результатов.
Виды микозов кожи
Классификация микозов по происхождению:
Разделение микозов кожи по месту возникновения:
Классификация микозов по типу грибка, вызывающего инфекцию:
Симптомы и причины появления
Характерные симптомы микоза кожи — круглые или овальные эритематозные образования с сильно покрасневшими краями, на которых могут появиться комочки, прыщики или волдыри. Центральная часть грибковых пятен бледнее и выглядит как заживающая кожа. Чаще всего грибковые поражения появляются на лице, шее, затылке или руках.
Дерматофития обычно возникает при прямом контакте с животными или инфицированными людьми. Наиболее частыми причинами кожных микозов являются:
Факторы, способствующие развитию
Стригущий лишай может поразить кого угодно, но есть много факторов, которые увеличивают риск заражения.
В группу людей с повышенным риском развития микоза кожи входят:
Лечение микоза кожи
Лечение микоза кожи следует начинать с посещения дерматолога, который исключит другие кожные заболевания и проведет микологическое обследование, благодаря которому он распознает вид болезнетворного грибка и подберет соответствующее лечение. Лечение микоза обычно начинается с использования противогрибковых препаратов местного действия — в виде мазей, кремов, спреев или порошков, которые не только подавляют развитие грибков, но и уменьшают симптомы, сопровождающие заболевание (зуд, сухость кожи, жжение).
Если местное лечение не увенчалось успехом, дерматолог может назначить системные препараты для приема внутрь. Излеченный микоз имеет тенденцию к рецидиву, поэтому после победы над болезнью следует принять соответствующую профилактику, чтобы предотвратить повторное заражение.
Дерматомикоз
Дерматомикоз — это инфекционное заболевание кожи и ее придатков, которое вызвано различными патогенными, условно-патогенными грибками. К типичным возбудителя относятся Trichophyton, Microsporum, Epidermophyton. По клинике дерматомикозы разделяются на микозы гладкой кожи, кожных складок, волосистой части головы, кистей и стоп. Также к этой категории принадлежат онихомикозы (грибковые инфекции ногтей). Для диагностики заболевания требуется микроскопия, бакпосев соскоба патологического очага. Лечение включает местные и системные антимикотики, кератолитики, антигистаминные средства, по показаниям назначается физиотерапия, оперативное вмешательство.
МКБ-10
Общие сведения
Распространенность дерматомикозов в популяции, по различным оценкам, составляет 20-30%, причем частота заболевания увеличивается с возрастом — среди людей старше 70 лет грибковые инфекции встречаются у каждого второго. Чаще всего поражение протекает по типу микоза стоп с присоединением онихомикоза. В последние годы наметилась тенденция к росту числа микозов не только среди взрослых, но и у детей. Учитывая сложность подбора лечения, позднюю обращаемость пациентов, эти болезни являются одними из наиболее актуальных в практической дерматологии.
Причины дерматомикозов
Патогенез
Дерматофиты передаются при тесном контакте с зараженным человеком, совместном использовании предметов быта, посещении общественных мест. Инфицированию способствуют мелкие раны, трещины, опрелости, через которые возбудитель быстро внедряется в толщу эпидермиса. Вероятность развития инфекционного процесса зависит от вирулентности и патогенности грибка, а также от активности специфических факторов иммунитета.
Представители дерматофитов имеют факторы агрессии — несколько видов протеаз, которые способны разрушать белковые молекулы в коже. Благодаря этому они повреждают кератиновые субстанции, беспрепятственно размножаются в первичном очаге инфицирования. В ответ на заражение возбудителем активизируются местные и общие иммунные реакции, что приводит к локальным воспалению, аллергизации, интоксикации организма.
Классификация
В дерматологии существует несколько подходов к систематизации дерматомикозов. Согласно отечественной классификации Шеклакова Н.Д. и Кашкина П.Н., нозологические формы выделяются по этиологическому принципу — эпидермофития, рубромикоз, трихофития и т.д. На сегодня чаще применяется клиническая классификация по МКБ-10, в которой обозначены следующие формы дерматомикозов:
Симптомы дерматомикозов
Микозы волосистой части головы
Проявляются ярко-красными инфильтрированными бляшками, которые сверху покрыты серыми чешуйками. Элементы в основном образуются вокруг волос в виде муфты. Изредка возможны глубокие воспалительные очаги, которые имеют большой размер, покрыты массивными серовато-желтыми корками. В очаге грибковой инфекции наблюдается обламывание волос на высоте 5-8 мм либо у самого корня. Человек жалуется на сильный зуд, быстрое загрязнение волос после мытья.
Микозы кожных складок
Основной представитель этой группы — паховая дерматофития. Заболевание поражает паховые складки, прилежащие участки кожного покрова: внутреннюю поверхность бедер, перианальную зону, промежность. Вследствие самозаражения возможно распространение процесса на область подмышечных впадин, локтевые сгибы, подколенные ямки, а в тяжелых случаях — на любой участок гладкой кожи. Частота паховой дерматофитии в структуре всех дерматомикозов составляет до 10%.
На начальной стадии патология представлена розовыми отечными пятнами, которые имеют округлую форму, четкие контуры и гладкую поверхность. Если лечение не проводится, очаги сливаются с образованием крупных полигональных пятен, краевая зона которых покрыта полиморфными элементами: пузырьками, эрозиями, корочками. Больше всего пациентов беспокоит мучительный зуд, который мешает сну и повседневной активности, вынуждает расчесывать пораженное место до крови.
Микозы стоп
Клиническая картина эпидермофитии дистальных отделов конечностей зависит от формы поражения. Как правило, патология начинается со стертой формы, при которой наблюдается незначительное шелушение в межпальцевых промежутках, не доставляющее больному никакого беспокойства. Иногда на фоне шелушений формируются поверхностные трещины кожи, которые не воспаляются, не кровоточат.
При сквамозно-гиперкератотической форме обильное шелушение сопровождается бляшками красновато-синюшного цвета, желтовато-серыми омозолелостями, которые возникают из-за избыточного ороговения кожи. При дисгидротической форме появляются множественные пузыри с толстой покрышкой, при вскрытии которых образуются яро-розовые мокнущие эрозии. Для микозов стоп типичны вторичные аллергические высыпания, получившие название дерматофитиды.
Онихомикозы
Грибковое инфицирование ногтей имеет различную симптоматику, которая зависит от формы, глубины поражения. Патология в основном проявляется серовато-желтыми полосами на ногтевой пластине, ее повышенной ломкостью, склонностью к деформации, поперечной исчерченности и трещинам. На запущенном этапе болезни без лечения наблюдается значительное разрушение ногтя, помимо косметического дефекта, возникает зуд, болезненные ощущения.
Для нормотрофической формы характерно снижение прозрачности ногтя, утолщение его краев из-за подногтевого гиперкератоза. При гипертрофическом варианте утолщение ногтевой пластины более выражено, в тяжелых случаях ноготь приобретает изогнутую клювовидную форму (онихогрифоз), грязно-серый оттенок. Для атрофического онихомикоза типично тотальное разрушение и отслойка ногтевых пластин, а крайней степенью такого процесса считается онихолизиз.
Микозы гладкой кожи
Для классического дерматомикоза характерно появление плоских шелушащихся пятен розового или красного цвета с приподнятой границей. По краям очагов могут быть воспалительные папулы или везикулы. Со временем центральная часть элементов становится коричневой из-за гиперпигментации, а края продолжают разрастаться, так что происходит слияние очагов в крупные полигональные пятная. Субъективно больные испытывают зуд, жжение, болезненность пораженной зоны.
Осложнения
При микозах стоп в 4 раза повышается вероятность образования подошвенных бородавок, чему способствует гиперкератоз, афлатоксиноподобные вещества грибков, усиленное размножение папилломавирусов на фоне микотической инфекции. При суперинфекциях и рецидивах дерматомикозов повышается риск развития или обострения себорейного дерматита, атопического дерматита, экземы, псориаза.
Дерматомикоз стоп, особенно при отсутствии лечения, может осложняться острой дерматофитией или руброфитией, которые являются признаком высокой сенсибилизации к грибам. Симптомы болезни стремительно прогрессируют, процесс захватывает поверхность стоп и голеней. На фоне ярко-гиперемированной кожи образуются множественные пузыри, эрозии, трещины. Характерно присоединение пахового лимфаденита и лимфангита, повышение температуры тела, общий интоксикационный синдром.
Если пациент с дерматомикозом пытается проводить лечение самостоятельно, существует риск трансформации заболевания в нераспознанную дерматофитию. В этом случае внешние проявления микоза изменяются на фоне неконтролируемого лечения кортикостероидными мазями. Для болезни характерно чередование фаз мнимого благополучия — временного купирования воспаления под действием кортикостероидов, и обострения, вызванного вторичной иммуносупрессией.
Диагностика
Обследование больного у врача-дерматолога начинается с тщательного осмотра кожных покровов, в том числе с применением люминесцентной лампы Вуда, дерматоскопа. Для выяснения возможной причины болезни, ее предрасполагающих факторов необходим тщательный сбор анамнеза. Диагностика предполагает проведение расширенного обследования, для чего рекомендуются следующие методы:
Лечение дерматомикозов
Консервативная терапия
Лечение грибкового поражения требует удаления патогенного грибка из очага воспаления. С этой целью применяются различные варианты антимикотиков, среди которых выделяют до 20 лекарственных форм, более 100 различных наименований действующих веществ. При выборе эффективного этиотропного лечения принимается во внимание тип дерматомикоза, глубина поражения, наличие осложнений, общее состояние больного. Этиотропная терапия включает следующие виды препаратов:
Патогенетическое лечение дерматомикозов включает десенсибилизирующую терапию, которая проводится инфузионными растворами кальция глюконата, натрия тиосульфата. Для уменьшения зуда, отечности, мокнутия назначаются антигистаминные препараты. При нарушениях кровообращения на фоне сопутствующих заболеваний рекомендованы препараты, улучшающие микроциркуляцию, которые способствуют доставке антимикотиков в очаг грибкового поражения.
Поскольку грибковая инфекция зачастую отражает общее снижение резистентности организма, в комплексной терапии назначаются витаминно-минеральные комплексы, адаптогены, фитопрепараты. Если у пациента диагностированы патологии ЖКТ, иммунной системы или других органов, лечение подбирается при участии профильного специалиста. По показаниям используются синтетические и природные иммуномодуляторы.
Из аппаратных процедур при грибковой инфекции кистей или стоп популярен медицинский маникюр (педикюр). Процедура включает антисептическую обработку ногтей и кожи, нанесение кератолитиков, удаление участков гиперкератоза специальными фрезами. Это способствует лучшему проникновению местных антимикотиков к очагу инфекции, а также дает хороший эстетический результат. Из физиопроцедур эффективны УФО, диатермия, амплипульс-терапия.
Хирургическое лечение
Малоинвазивные хирургическое методы в основном применяются при онихомикозах. Тотальное поражение ногтевой пластины требует ее удаления с помощью лазера, радиочастотного скальпеля или классической оперативной методики. Помощь хирургов также требуется при осложнениях дерматомикоза бактериальным процессом (абсцессах, флегмонах) — в таком случае проводится вскрытие и дренирование очага.
Прогноз и профилактика
Прогноз при дерматомикозах определяется видом возбудителя, глубиной поражения, своевременностью начала терапии. Комплексное лечение системными и местными средствами дает хороший эффект у большинства пациентов, позволяет достичь полной элиминации возбудителя, регресса клинической симптоматики. Менее оптимистичный прогноз для больных с иммуносупрессией, хронической соматической патологией.
Основу профилактики микотической инфекции составляет соблюдение личной гигиены, коррекция повышенной потливости, опрелостей, чрезмерной сухости кожи. Недопустимо надевание чужой обуви, использование чужих расчесок, хождение босиком в общественных бассейнах и на пляжах. При появлении трещин или других кожных поражений не стоит заниматься самолечением, необходимо как можно раньше обращаться к врачу.
Грибок (микоз) кожи и ногтей: симптомы, диагностика, профилактика
У многих людей ногти и кожа поражены грибком, что выглядит не очень красиво. Важно понимать, что это не только эстетическая, а в первую очередь медицинская проблема.
В некоторых случаях грибковое поражение кожи может быть предвестником серьезных заболеваний, например, сахарного диабета. Не запускайте болезнь, ведь процесс лечения в среднем занимает от года и более.
Как можно заразиться грибком кожи и ногтей?
Известно более 40 видов различных паразитических грибов (дерматофитов), способных поражать кожу и ногти. Самые распространенные — представители из родов Trichophyton, Microsporum и Epidermophyton. Для роста и размножения они используют особый субстрат — кератин, из которого состоят верхний слой кожи (эпидермис), волосы и ногти. Проникая в эпидермис или ногтевую пластину, грибок закрепляется там, начинает расти и размножаться.
Заразиться можно от больного человека, через предметы (полотенца, деревянные полки в бане, сауне, коврики, скамейки в общественных бассейнах, инструменты для маникюра/педикюра) и соприкосновение с почвой, если вы любите ходить босиком на природе.
Группы риска
К самым распространенным видам грибковых заболеваний относятся микоз кожи стоп и онихомикоз ногтевых пластин. От момента заражения до появления первых клинических симптомов проходит от нескольких недель до нескольких месяцев.
Чаще других от грибковых заболеваний страдают мужчины. Среди женщин более склонны к развитию заболевания те, кто постоянно носит остроносые туфли, особенно на высоком каблуке. В этом случае пальцы стопы постоянно сплющиваются, что приводит к трению, небольшим ранкам, ссадинам, которые являются входными воротами для инфекции.
«Подхватить» грибок можно и в обычном салоне красоты на процедуре педикюра, если мастер использовал неправильно обработанные инструменты. Чтобы удалить с металлических поверхностей кусачек, ножниц и щипчиков споры и фрагменты грибов, инструменты должны быть стерилизованы в сухожаровом шкафу. Не все салоны обладают таким оборудованием, поэтому ограничиваются «замачиванием» в дезинфицирующем растворе и «просушке» в ультрафиолетовых боксах. Такая обработка не защищает в полной мере от инфицирования.
Частое присоединение грибковой инфекции может сигнализировать о развитии диабета. По статистике, диабетики в три раза более подвержены микозу. Грибок также может появиться при аллергических поражениях кожи (зуд, воспаление, мокнутие), расчесывании укусов насекомых, на фоне приема антибактериальных препаратов, кортикостероидных гормонов, антидепрессантов.
Симптомы микоза стоп
Симптомы онихомикоза (грибок ногтей)
Появлению грибка в этом случае могут предшествовать травмирование ногтя или постоянное размягчение ногтевой пластины из-за повышенной влажности. Такое, например, возможно при ежедневном ношении одной и той же пары обуви/кроссовок.
С прогрессированием инфекции изменяется цвет ногтя – часть ногтя приобретает желтый, сероватый или белесый оттенок. Со временем пятно разрастается, а сам ноготь утолщается — происходит развитие подногтевого гиперкератоза.
Диагностика грибковых заболеваний
Для диагностики микозов и онихомикозов в СИТИЛАБ применяют специальные тесты на обнаружение грибков. Биоматериал (фрагменты волос, ногтевых пластин, частицы кожи) анализируется под микроскопом. Если заражение произошло и видны нити мицелия (тело гриба) — диагноз подтверждается.
Чтобы быстрее избавиться от вредного «соседа», сдайте анализы на грибок в СИТИЛАБ и начните лечение уже сейчас.
Микозы гладкой кожи
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки,
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки, мышевидные грызуны, крупный скот и др.), а также человек. В последние годы наблюдается увеличение числа болезней, вызываемых условно-патогенными грибами, в их числе наиболее часто регистрируются поверхностные формы кандидоза. Столь широкую распространенность этих микозов можно объяснить массовым применением современных средств терапии, экологической обстановкой и другими факторами, снижающими защитные силы организма. Одной из причин значительной распространенности микозов является ослабление в последние годы санитарно-просветительной работы. Из-за недостаточной информированности об источниках и путях распространения инфекции, а также адекватных мерах профилактики больные поздно обращаются к врачу, в связи с чем микозы переходят в хроническую форму, в том числе и у детей, страдающих микозами волосистой кожи головы и гладкой кожи.
Микроспория — грибковое заболевание, вызываемое различными видами грибов рода микроспорум. В России распространившаяся за последние 50 лет микроспория обусловлена зоофильным грибом — пушистым микроспорумом (Microsporum canis), который паразитирует на коже кошек, собак, реже других животных. Заражение от больного человека наблюдается в 2% случаев.
Эпидемиология. Инфицирование в 80—85% случаев происходит в результате непосредственного контакта с больным животным или через предметы, загрязненные шерстью этих животных. Заражение детей может произойти и после игры в песочнице, так как возбудитель микроспории обладает высокой устойчивостью к факторам внешней среды и в инфицированных чешуйках и волосах может сохранять свою жизнеспособность до 7—10 лет. Чаще микроспорией болеют дети.
Клиника. Через 5—7 дней от момента заражения на гладкой коже возникают очаги, которые могут наблюдаться как на открытых, так и закрытых частях тела (дети любят брать животных на руки, класть с собой в постель). Очаги округлой или овальной формы, розового или красного цвета, с четкими границами, возвышающимся валиком по периферии, покрытым пузырьками и тонкими корочками, с шелушением в центре. Очаги, как правило, мелкие, от 1 до 2 см в диаметре, единичные или множественные, иногда сливающиеся. У 85—90% больных поражаются пушковые волосы.
Лечение. При наличии единичных очагов микроспории на гладкой коже без поражения пушковых волос можно ограничиться только наружными противогрибковыми средствами. Очаги следует смазывать спиртовой настойкой йода (2—5%) утром, а вечером втирать серно-салициловую мазь (10% и 3% соответственно). Можно 2 раза в день втирать следующие антимикотики: микозолон, микосептин, травоген или 1 раз в день вечером — крем мифунгар, микоспор — до разрешения клинических проявлений. При множественном поражении гладкой кожи и единичных очагах (до 3) с вовлечением в процесс пушковых волос рекомендуется назначать противогрибковый антибиотик гризеофульвин из расчета 22 мг на 1 кг массы тела ребенка, в 3 приема после еды, в сочетании с отслаивающими роговой слой эпидермиса в очагах кератолитическими средствами (кислота салициловая 3,0, молочная или бензойная 3,0, коллодий до 30,0). Одним из этих средств очаги смазывают 2 раза в день в течение 3–4 дней, затем на 24 часа накладывают 2%-ную салициловую мазь под компрессную бумагу, удаляют пинцетом отторгающиеся чешуйки рогового слоя эпидермиса и эпилируют пушковые волосы. Если при контрольном исследовании, проводимом с помощью люминесцентной лампы или микроскопа, будут обнаружены пораженные волосы, процедуру повторяют. Отслойку рогового слоя эпидермиса и ручную эпиляцию пушковых волос можно проводить после применения метода «герметизации». Очаги заклеивают черепицеобразно полосками лейкопластыря на 2—3 дня, это вызывает обострение процесса, что, в свою очередь, облегчает удаление волос.
В процессе лечения проводится дезинфекция постельного и нательного белья: кипячение в мыльно-содовом растворе (1%) в течение 15 минут (10 г хозяйственного мыла и 10 г каустической соды на 1 л воды); пятикратное проглаживание верхней одежды, чехлов с мебели, постельных принадлежностей горячим утюгом через влажную материю.
Профилактика. Основная мера профилактики микроспории — это соблюдение санитарно-гигиенических правил (нельзя пользоваться чужим бельем, одеждой и т. д.; после игры с животными необходимо вымыть руки).
Трихофития — грибковое заболевание, обусловленное различными видами грибов рода трихофитон. Трихофитоны могут быть антропофильными, паразитирующими на человеке, и зоофильными, носителями которых являются животные. К антропофильным трихофитонам относятся Trichophyton (Tr.) tonsuraus и Tr. violaceum, к зоофильным — Tr. mentagrophytes var gypseum и Tr. verrucosum.
Эпидемиология. При поверхностной трихофитии, обусловленной антропофильными грибами, заражение происходит при тесном контакте с больным человеком или опосредованно через предметы обихода. Часто дети заражаются от матери, внуки от бабушек, страдающих хронической формой заболевания. Инкубационный период длится до недели. При зооантропонозной трихофитии источниками инфекции являются больные животные: крупный скот, грызуны. Наибольшая заболеваемость этим видом трихофитии регистрируется осенью, что связано с полевыми работами: именно в это время возрастает вероятность заражения через сено и солому. Инкубационный период составляет от 1–2 недель до 2 месяцев.
Клиника. На гладкой коже при поверхностной трихофитии очаги могут возникать на любом участке кожи — лице, шее, груди, предплечьях. Они имеют четкие границы округлой или овальной формы, с возвышающимся валиком по периферии ярко-красного цвета, по размерам они более крупные, чем при микроспории. Очаги поражения красновато-синюшного цвета, с шелушением, узелками на поверхности; при хронической форме они развиваются на коже ягодиц, коленных суставов, предплечий, реже тыла кистей и других участков тела, очаги не имеют четких границ. На коже ладоней и подошв наблюдается пластинчатое шелушение. Часто поражаются пушковые волосы.
При трихофитии, вызываемой зоофильными грибами, заболевание на коже может протекать в трех формах: поверхностной, инфильтративной и нагноительной. Очаги, как правило, располагаются на открытых участках кожи. При поверхностной форме они округлой или овальной формы, с четкими границами, возвышающимся валиком по периферии, на котором видны пузырьки, корочки, центр очага розового цвета, валик ярко-красного. Очаги по размеру крупнее, чем при микроспории. Иногда они располагаются вокруг естественных отверстий — глаз, рта, носа. При инфильтративной форме очаги возвышаются над уровнем кожи, сопровождаются воспалительными явлениями — инфильтрацией. Для нагноительной формы характерно развитие опухолевидных образований, ярко-красного цвета, покрытых гнойными корками вследствие присоединения бактериальной инфекции. При сдавливании очага из волосяных фолликулов выделяется гной, отмечается болезненность. Заболевание сопровождается нарушением общего состояния, иногда повышается температура. На месте бывших очагов после разрешения клинических проявлений остается рубцовая атрофия кожи. Клинические формы зооантропонозной трихофитии могут переходить одна в другую.
Диагностика. Диагноз трихофитии устанавливается на основании клиники и при обнаружении гриба при микроскопии патологического материала, а вид возбудителя определяется с помощью культурального исследования.
Профилактика. Профилактика трихофитии зависит от вида возбудителя. При поверхностной трихофитии, вызванной антропофильными грибами, основным профилактическим мероприятием является выявление источника заражения, а им могут быть дети, больные поверхностной трихофитией, или взрослые, страдающие хронической формой поражения. В последние годы наблюдаются случаи хронической трихофитии у детей среднего и старшего возраста. При нагноительной трихофитии профилактические мероприятия проводятся совместно медицинскими работниками, эпидемиологами и ветеринарной службой.
Микоз гладкой кожи стоп (кистей). В ряде стран микозом стоп болеют до 50% населения. Это заболевание чаще встречается у взрослых, но в последние годы нередко наблюдается и у детей, даже грудного возраста.
Этиология. Основными возбудителями микоза стоп являются гриб Trichophyton rubrum (T. rubrum), который выделяется почти в 90% случаев, и T. mentagrophytes var. interdigitale (T. interdigitale). Поражение межпальцевых складок, которое может быть обусловлено дрожжеподобными грибами, регистрируется в 2—5% случаев. Антропофильный гриб Epidermophyton floccosum выделяется в нашей стране редко.
Эпидемиология. Заражение микозом стоп может произойти в семье при тесном контакте с больным или через предметы обихода, а также в бане, сауне, спортзале, при пользовании чужой обувью и одеждой.
Патогенез. Проникновению грибов в кожу способствуют трещинки, ссадины в межпальцевых складках, обусловленные потливостью или сухостью кожи, потертостью, плохим высушиванием после водных процедур, узостью межпальцевых складок, плоскостопием и др.
Клиника. Клинические проявления на коже зависят от вида возбудителя, общего состояния больного. Гриб T.rubrum может вызывать поражение кожи всех межпальцевых складок, подошв, ладоней, тыльной поверхности стоп и кистей, голеней, бедер, пахово-бедренных, межъягодичной складок, под молочными железами и подкрыльцовой области, туловища, лица, редко — волосистой части головы. В процесс могут вовлекаться пушковые и длинные волосы, ногтевые пластины стоп и кистей. При поражении кожи стоп различают 3 клинические формы: сквамозную, интертригинозную, сквамозно-гиперкератотическую.
Сквамозная форма характеризуется наличием шелушения на коже межпальцевых складок, подошв, ладоней. Оно может быть муковидным, кольцевидным, пластинчатым. В области сводов стоп и ладоней наблюдается усиление кожного рисунка.
Интертригинозная форма встречается наиболее часто и характеризуется незначительным покраснением и шелушением на боковых соприкасающихся поверхностях пальцев или мацерацией, наличием эрозий, поверхностных или глубоких трещин во всех складках стоп. Эта форма может трансформироваться в дисгидротическую, при которой образуются пузырьки или пузыри в области сводов, по наружному и внутреннему краю стоп и в межпальцевых складках. Поверхностные пузырьки вскрываются с образованием эрозий, которые могут сливаться, в результате чего образуются очаги поражения с четкими границами, мокнутием. При присоединении бактериальной инфекции возникают пустулы, лимфадениты и лимфангоиты. При дисгидротической форме микоза наблюдаются вторичные аллергические высыпания на боковых и ладонных поверхностях пальцев кистей, ладонях, предплечьях, голенях. Иногда заболевание приобретает хроническое течение с обострением в весенне-летнее время.
Сквамозно-гиперкератотическая форма характеризуется развитием очагов гиперкератоза на фоне шелушения. Кожа подошв (ладоней) становится красновато-синюшного цвета, в кожных бороздках отмечается отрубевидное шелушение, которое переходит на подошвенную и ладонную поверхности пальцев. На ладонях и подошвах может выявляться выраженное кольцевидное и пластинчатое шелушение. У некоторых больных оно бывает незначительным за счет частого мытья рук.
У детей поражение гладкой кожи на стопах характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг пальцев, чаще 3-х и 4-х, или имеются поверхностные, реже глубокие трещины в межпальцевых складках или под пальцами, гиперемией и мацерацией. На подошвах кожа может быть не изменена или усилен кожный рисунок, иногда наблюдается кольцевидное шелушение. Субъективно больных беспокоит зуд. У детей чаще, чем у взрослых, возникают экссудативные формы поражения с образованием пузырьков, мокнущих экземоподобных очагов. Они появляются не только на стопах, но и на кистях.
Для руброфитии гладкой кожи крупных складок и других участков кожного покрова характерным является развитие очагов с четкими границами, неправильных очертаний, с прерывистым валиком по периферии, состоящим из сливающихся узелков розового цвета, чешуек и корочек, с синюшным оттенком (в центре окраска синюшно-розовая). На разгибательной поверхности предплечий, голеней высыпания могут располагаться в виде незамкнутых колец. Нередко наблюдаются очаги с узелковыми и узловатыми элементами. Заболевание иногда протекает по типу инфильтративно-нагноительной трихофитии (чаще у мужчин при локализации в области подбородка и над верхней губой). Очаги руброфитии на гладкой коже могут напоминать псориаз, красную волчанку, экзему и другие дерматозы.
Гриб T. interdigitale поражает кожу 3-х и 4-х межпальцевых складок, верхнюю треть подошвы, боковые поверхности стопы и пальцев, свод стопы. Этот гриб обладает выраженными аллергизирующими свойствами. При микозе стоп, обусловленном T. interdigitale, наблюдаются те же клинические формы поражения, что и при руброфитии, однако заболевание чаще сопровождается более выраженными воспалительными явлениями. При дисгидротической, реже интертригинозной форме на коже подошв и пальцев наряду с мелкими пузырьками могут появляться крупные пузыри, в случае присоединения бактериальной флоры — с гнойным содержимым. Стопа становится отечной, припухшей, появляется болезненность при ходьбе. Заболевание сопровождается повышением температуры, ухудшением самочувствия, развитием аллергических высыпаний на коже верхних и нижних конечностей, туловища, лица, увеличением паховых лимфатических узлов; клиническая картина сходна с той, что наблюдается при экземе.
Диагноз. Диагноз устанавливается на основании клинических проявлений, обнаружения гриба при микроскопическом исследовании чешуек кожи и идентификации вида возбудителя — при культуральном исследовании.
Лечение. Лечение микоза гладкой кожи стоп и других локализаций проводится антимикотическими средствами для наружного применения. При сквамозной и интертригинозной формах поражения на стопах и других участках кожи используют лекарственные препараты в виде крема, мази, раствора, спрея, можно сочетать крем или мазь с раствором, чередуя их применение. В настоящее время для лечения этого заболевания используют следующие лекарственные средства: крем экзифин, крем микозорал, крем низорал, крем и раствор канизон, крем микозон, крем микоспор (бифосин), крем мифунгар, крем и спрей ламизил, крем микотербин. Эти препараты наносят на очищенную и подсушенную кожу 1 раз в день, продолжительность лечения в среднем составляет не более 2 недель. Такие антимикотики, как травоген, экалин, батрафен, микосептин, микозолон, применяют 2 раза в день до разрешения клинических проявлений, затем лечение продолжают еще в течение 1—2 недель, но уже 1 раз в день — для профилактики рецидива. При узелковой и узловатой формах руброфитии после снятия острых воспалительных явлений с помощью одной из указанных мазей назначают серно-дегтярную мазь (5—10%) с целью дальнейшего разрешения клинических проявлений. При интертригинозной и дисгидротической формах (наличие только мелких пузырьков) микоза стоп применяют препараты с комбинированным действием, в состав которых, наряду с противогрибковым средством, входят кортикостероид, например микозолон, травокорт, либо кортикостероид и антибактериальный препарат — тридерм, пимафукорт.
При острых воспалительных явлениях (мокнутие, наличие пузырей) и выраженном зуде лечение проводится как при экземе: десенсибилизирующие средства (внутривенное или внутримышечное введение раствора кальция хлорида (10%), раствора натрия тиосульфата (30%), раствора кальция глюконата (10%) или кальция пантотената перорально; антигистаминные средства. Из наружных лекарственных средств на первом этапе терапии применяют примочки (2%-ный раствор борной кислоты, раствор калия перманганата 1:6000, 0,5%-ный раствор резорцина), 1—2%-ные водные растворы метиленового синего или бриллиантового зеленого, фукорцин. Затем переходят на пасты — борно-нафталановую, ихтиол-нафталановую, пасту ACD — Ф3 с нафталаном, при осложнении бактериальной флорой — линкомициновую (2%). На 2-м этапе лечения после разрешения острых воспалительных явлений используют указанные выше антимикотические средства.
Быстро и эффективно устранять симптомы воспаления и зуда при наличии как грибковой, так и бактериальной инфекции позволяет такой препарат, как тридерм, содержащий кроме антимикотика (клотримазол 1%) антибиотик широкого спектра действия (гентамицина сульфат 0,1%) и кортикостероид (бетаметазона дипропионат 0,05%). Наличие у тридерма 2 лекарственных форм — мази и крема — дает возможность применять его при различном характере и на различных стадиях патологического процесса.
При неэффективности наружной терапии назначают антимикотики системного действия: итраконазол по непрерывной схеме по 200 мг в день 7 дней, затем по 100 мг — 1—2 недели; тербинафин (ламизил, экзифин) по 250 мг один раз в день ежедневно 3—4 недели; флуконазол (по 150 мг один раз в неделю не менее 4 недель).
Профилактика. Для предотвращения заболевания микозом стоп необходимо соблюдать в первую очередь правила личной гигиены в семье, а также при посещении бани, сауны, бассейна, спортзала и др.; проводить дезинфекцию обуви (перчаток) и белья в период лечения. После посещения бани, бассейна, сауны для профилактики микоза стоп на кожу межпальцевых складок и подошв следует наносить дактарин спрей-пудру.
Разноцветный лишай — это грибковое заболевание, возбудитель которого Malassezia furfur (Pityrosporum orbiculare) относится к дрожжевым грибам. Разноцветный лишай довольно широко распространен во всех странах, болеют им лица молодого и среднего возраста.
Этиология. Malassezia furfur в качестве сапрофита находится на коже человека и при благоприятных для него условиях вызывает клинические проявления.
Патогенез. Факторы, способствующие развитию заболевания, до настоящего времени точно не установлены, однако разноцветный лишай чаще встречается у лиц, страдающих повышенной потливостью, при изменении химического состава пота, заболеваниях желудочно-кишечного тракта, эндокринной патологии, вегетативно-сосудистых нарушениях, а также при иммунной недостаточности.
Клиника. Заболевание характеризуется наличием мелких пятен на коже груди, шеи, спины, живота, реже верхних и нижних конечностей, подкрыльцовых и пахово-бедренных областей, на голове; пятна первоначально имеют розовую окраску, а затем становятся светло- и темно-коричневыми; наблюдается также незначительное шелушение, иногда оно может быть скрытым и выявляться только при поскабливании. Высыпания нередко сливаются, образуя обширные участки поражения. После загара, как правило, остаются пятна белого цвета в результате усиления шелушения. Для заболевания характерно длительное течение с частыми обострениями.
Диагноз. Диагноз ставится на основании клинических проявлений, при обнаружении возбудителя в чешуйках кожи в ходе микроскопического исследования и при наличии характерного желтого или бурого свечения под люминесцентной лампой Вуда, а также положительной пробы с йодом.
Лечение. В настоящее время имеется достаточный выбор антимикотических препаратов для местного применения, обладающих выраженным противогрибковым действием в отношении возбудителя разноцветного лишая. К ним относятся производные имидазола и триазола, аллиламиновые соединения. В ходе лечения заболевания используют: экзифин крем (наносят на очищенную и подсушенную кожу в очагах поражения 2 раза в день в течение 7—14 дней, при необходимости после 2-недельного перерыва курс лечения можно повторить), крем низорал, мазь микозорал, крем и раствор канизон, крем микозон, крем мифунгар (назначают 1 раз в день, продолжительность лечения 2—3 недели); ламизил крем и спрей; низорал шампунь (в течение трех дней наносят на пораженные участки кожи на 3–5 минут и смывают под душем). При распространенных, часто рецидивирующих формах разноцветного лишая более эффективны антимикотики системного действия: итраконазол (назначают по 100 мг один раз в день в течение двух недель, затем делают двухнедельный перерыв, при необходимости курс лечения повторяют), флуконазол (по 150 мг один раз в неделю в течение 4—8 недель). Во время лечения необходимо проводить дезинфекцию одежды, головных уборов, нательного и постельного белья больного кипячением в 2%-ном мыльно-содовом растворе и проглаживанием горячим утюгом во влажном виде. Следует также пройти обследование членам семьи больного.
Профилактика. Для профилактики рецидива микоза необходимо применять низорал шампунь. Лечение следует проводить с марта по май 1 раз в месяц 3 дня подряд.
Кандидоз гладкой кожи — грибковое заболевание, обусловленное дрожжеподобными грибами рода Candida.
Этиология. Возбудители относятся к условно-патогенным грибам, которые широко распространены в окружающей среде. Их также можно обнаружить на коже и слизистой оболочке рта, пищеварительного тракта, гениталий здорового человека.
Эпидемиология. Заражение из внешней среды может произойти при постоянном дробном или массивном инфицировании грибами.
Патогенез. Возникновению кандидоза могут способствовать как эндогенные, так и экзогенные факторы. К эндогенным факторам относятся эндокринные нарушения (чаще сахарный диабет), иммунная недостаточность, тяжелые соматические заболевания и ряд других. Развитие заболевания возможно после применения ряда современных лекарственных средств: антибиотики широкого спектра действия, иммуносупрессивные и гормональные препараты. Возникновению кандидоза в межпальцевых складках кистей способствует частый контакт с водой, так как при этом развивается мацерация кожи, которая является благоприятной средой для внедрения возбудителя из внешней среды.
Клиника. На гладкой коже чаще поражаются мелкие складки на кистях и стопах, реже — крупные (пахово-бедренные, подмышечные, под молочными железами, межъягодичная). Очаги вне складок располагаются преимущественно у больных, страдающих сахарным диабетом, тяжелыми общими заболеваниями, и у грудных детей.
У некоторых пациентов заболевание начинается в мелких складках кожи с образования мелких, едва заметных пузырьков на боковых соприкасающихся поверхностях гиперемированной кожи, постепенно процесс распространяется на область складки, затем появляется шелушение, мацерация или сразу возникают блестящие эрозированные поверхности насыщенно-красного цвета с четкими границами, с отслаиванием рогового слоя эпидермиса по периферии. Чаще поражаются 3-и и 4-е межпальцевые складки на одной или обеих кистях. Заболевание сопровождается зудом, жжением, иногда болезненностью. Течение хроническое, с частыми рецидивами.
В крупных складках очаги поражения темно-красного цвета, блестящие, с влажной поверхностью, с полоской отслаивающегося рогового слоя эпидермиса, занимающие значительную поверхность, имеющие четкие границы и неправильные очертания. Вокруг крупных очагов возникают новые мелкие эрозии. У детей процесс из крупных складок может распространяться на кожу бедер, ягодиц, живота, туловища. В глубине складок иногда образуются болезненные трещины.
Кандидоз гладкой кожи вне складок имеет сходную клиническую картину.
Диагноз. Диагноз ставят на основании типичной клиники при обнаружении гриба в соскобе с чешуек кожи в ходе микроскопического исследования.
Лечение. Ограниченные, а иногда и распространенные острые формы поражения гладкой кожи, особенно развившиеся в процессе терапии антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами в виде раствора, крема, мази и могут разрешиться даже без лечения после отмены антибиотиков.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора метиленового синего или бриллиантового зеленого (1—2%) в сочетании с индифферентной присыпкой и проводить в течение 2—3 дней, затем применяются антимикотические препараты — до разрешения клинических проявлений.
Из антимикотических средств при кандидозе гладкой кожи используют: канизон раствор и крем, микозон крем, мифунгар крем, кандид крем и раствор, тридерм мазь и крем, пимафукорт, пимафуцин, травокорт, травоген, низорал крем, микозорал мазь, экалин.
При распространенных процессах на коже и в случае неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, форкан, микосист) — взрослым в дозе 100—200 мг, детям из расчета 3–5 мг на кг массы тела, итраконазол (100—200 мг), низорал (взрослым по 200 мг, детям с массой тела до 30 кг — 100 мг, свыше 30 кг — 200 мг) 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки). Продолжительность лечения составляет 2–4 недели.
Профилактика. Профилактика кандидоза гладкой кожи у взрослых и детей заключается в предупреждении развития его у людей, страдающих фоновыми заболеваниями, а также у лиц, длительно получающих антибактериальную, кортикостероидную, иммуносупрессивную терапию. Для профилактики развития кандидаинфекции у детей, госпитализированных в соматические отделения и получающих антибиотики широкого спектра действия, необходимо назначать флуконазол из расчета 3 мг на кг массы тела 1 раз в сутки, лечение осуществляется в ходе всего основного курса терапии. Больным с кишечным кандиданосительством назначают нистатин по 2–4 млн. ЕД в сутки или натамицин по 50 мг для детей и по 100 мг для взрослых 2 раза в сутки в течение 15 дней.
Ж.В. Степанова, доктор медицинских наук, ЦНИИКВ