Что такое индовазиновая маска
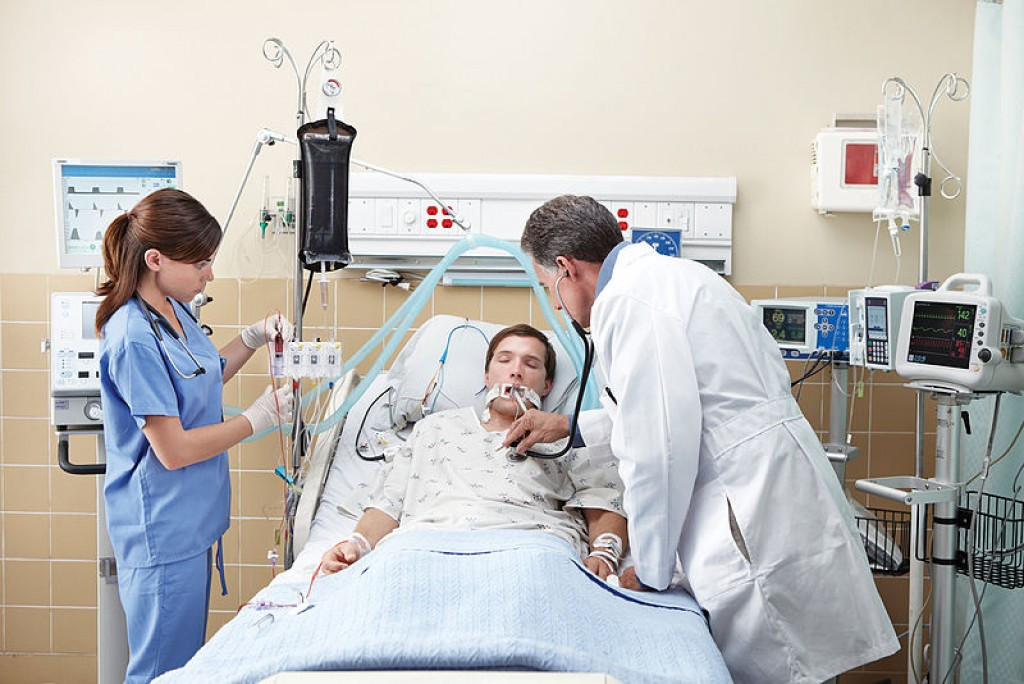
В настоящее время, с учетом накопленного определенного опыта ведения пациентов с коронавирусной инфекцией, считается, что интубация трахеи и инвазивная вентиляция легких должны использоваться только в том случае, когда менее инвазивные методики лечения дыхательной недостаточности показали свою неэффективность. Нужно иметь в виду, что в условиях пандемии и массового поступления пациентов во многих учреждениях с ограниченными ресурсами обеспечение качества искусственной вентиляции легких станет сложной задачей. Это связано не только с малым количеством коек в отделениях интенсивной терапии, оснащенных дыхательными аппаратами, но также с проблемами, связанными с инфраструктурой, техобслуживанием оборудования, человеческими ресурсами и обучением. Примеры проблем: частая необходимость повторного использования одноразовых компонентов, плохой доступ к расходным материалам, включая тепло- и влагообменники, аспирационные катетеры, плохой доступ к запасным частям дыхательных аппаратов и так далее.
В настоящее время нет достаточной информации о наиболее подходящем времени для интубации гипоксических пациентов с тяжелым COVID-19, это также будет зависеть от местного потенциала для искусственной вентиляции легких. Считается, что у значительной части относительно молодых пациентов, гипоксемия (даже при сатурации менее 88%) достаточно хорошо переносится и не сопровождается тяжелым расстройством дыхания или истощением. Показания к интубации не должны основываться только на одной гипоксии, а скорее базироваться на расстройстве дыхания и общем состоянии пациента. Во время интубации могут генерироваться содержащие вирус аэрозоли, поэтому персонал должен использовать респираторы типа N95, FFP2, FFP3 или другие эквивалентного качества и принимать дополнительные меры предосторожности для снижения риска заражения. Интубацию предпочтительно выполнять с использованием ручного видеоларингоскопа, так как это позволяет увеличить расстояние между ртом пациента и лицом проводящего интубацию доктора. Однако в условиях с ограниченными ресурсами, как правило, видеоларингоскопия не будет доступна.
Инвазивная вентиляция легких может спасти жизни пациентам с тяжелым расстройством дыхания. Однако, на фоне тяжелого поражения легких, она также может усугубить или даже вызвать повреждение легких, включая баротравму, волюмотравму, ателектравму, биотравму и окситравму. В последние годы все меньше внимания уделяется применению более высоких PEEP для предотвращения ателектравмы. Искусственная вентиляция легких у пациентов с критическим COVID-19 отличается по некоторым важным аспектам от пациентов с другими причинами острого респираторного дистресс- синдрома (ОРДС). Важным отличием в легких, пораженных COVID-19, является сосуществование сильно пораженных участков легких, прилегающих к относительно незатронутым участкам. Пораженные участки с ателектазом не открываются или очень трудно открываются с помощью процедур открытия объема легких и использования более высокого PEEP. Непораженные участки остаются сохранными и, таким образом, подвержены риску перерастяжения из-за более высоких уровней PEEP. Таким образом, у этих пациентов стратегии предотвращения ателектравмы с применением более высоких уровней PEEP могут ухудшить состояние. Это аналогично предложенным индивидуальным стратегиями искусственной вентиляции легких в соответствии с фенотипами ОРДС, которые неоднократно описывались. Искусственная вентиляция легких должна быть направлена на предотвращение повреждений, вызванных респиратором, путем защиты неповрежденной ткани легкого.
Следуя этим принципам, рядом авторов предлагается ряд практических стратегий по искусственной вентиляции легких. Эти предложения могут измениться, когда со временем появятся больше данных об искусственной вентиляции легких пациентов с COVID-19. Рекомендуется применять стратегию малых дыхательных объемов с ограничением дыхательного объема до 6 мл/кг по идеальной массе тела. Также рекомендуется использовать невысокое PEEP — не более 10 см водного столба и быть осторожным при применении более высокого PEEP. Кроме этого, важным моментом является контроль давления на вдохе. Самый простой способ достижения более низкого инспираторного давления — это ограничение дыхательных объемов. Адекватное титрование PEEP также может оказать благотворный эффект на давление на вдохе. Следует еще раз подчеркнуть, что это предварительные рекомендации и они могут измениться по мере накопления информации о коронавирусной инфекции и методах ее лечения.
Очень важным моментом в обеспечении адекватной респираторной поддержки пациентов с коронавирусной инфекцией является использование положения пациента на животе (прон-позиции). Положение лежа на животе может улучшить оксигенацию пациента и поэтому нашло широкое применение у пациентов с коронавирусной инфекцией.
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
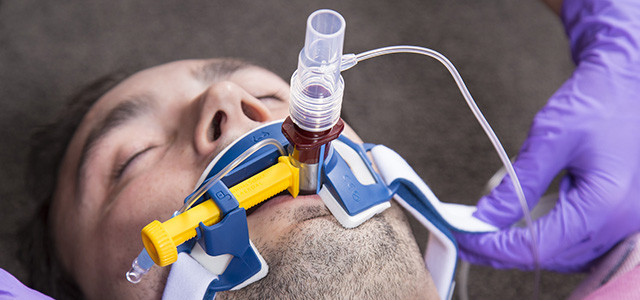
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
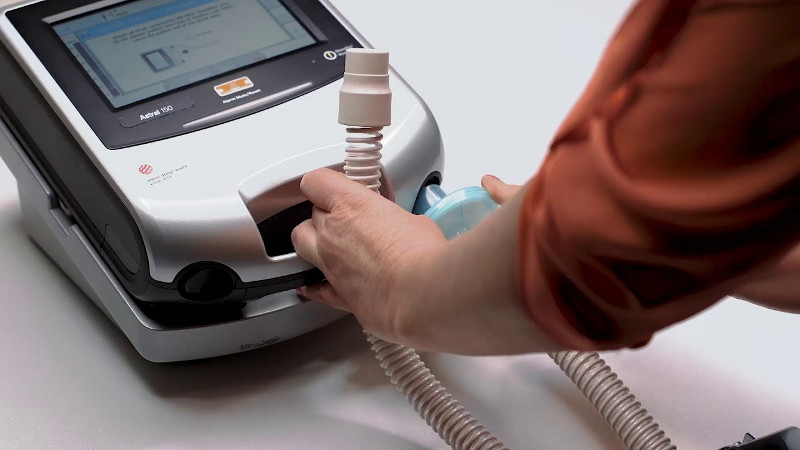
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Что такое индовазиновая маска
Пациент А., 49-ти лет, поступил в ФГБУ «НМИЦ Кардиологии» МЗ РФ Центр COVID-19 с жалобами на кашель с трудноотделяемой мокротой, одышку, нехватку воздуха, боль в груди, головную боль и повышение температуры до 39,4 о С, SpO2 93-94% на атмосферном воздухе. У пациента был положительный назофаренгеальный мазок на SARS-CoV-2.
В течение нескольких дней у пациента нарастала симптоматика дыхательной недостаточности, по данным компьютерной томографии увеличился процент поражения легких до 90% (КТ-4).
Пациент находился на антибактериальной терапии, антикоагулянтной терапии, специфической терапии: гидроксихлорохином, азитромицином, лопинавир-ритонавиром. В последующем, в связи с развитием цитокинового «шторма» больному вводился тоцилизумаб.
Пациент пробыл в блоке интенсивной терапии 6 дней и в дальнейшем учитывая стабилизацию клинического состояния – отсутствие необходимости в проведении респираторной поддержки с применением СРАР – терапии, пациент был переведен в отделение.
При контрольном КТ исследовании: выраженная положительная динамика в виде частичного разрешения вирусной пневмонии, новых участков инфильтрации в паренхиме легких не определяется. Средне-тяжелая степень, процент поражения легочной ткани – 50-60% (КТ2).
Учитывая стабилизацию состояния, отсутствие признаков дыхательной недостаточности и хорошее самочувствие, пациент был выписан из стационара.
Во время проведения СРАР – терапии врачами и медицинским персоналом применялись следующие защитные средства: респиратор FFP3, очки, щиток, костюм индивидуальной защиты влагонепроницаемый, перчатки (2-3 пары). За время использования пациентом СРАР – терапии и в течение 14 дней после ни один сотрудник не заболел, положительных назофаренгиальных мазков на SARS-CoV-2 так же зафиксировано не было.
После выписки пациент выразил благородность всему коллективу ФГБУ «НМИЦ кардиологии».
Полностью клинический пример планируется к публикации в журнале «Анестезиология и реаниматология», ссылка на номер будет размещена на сайте.
Случай предоставлен Литвиным Александром Юрьевичем и Елфимовой Евгенией Михайловной.
Что такое индовазиновая маска
Неинвазивная вентиляция легких при COVID-19
Во время пандемии COVID-19 у примерно 5–6% пациентов отмечается тяжелая гипоксемия с необходимостью интенсивной терапии, а некоторым из этих пациентов требуется инвазивная или неинвазивная вентиляция легких. Причиной гипоксемической дыхательной недостаточности является или тяжелая пневмония, или развившееся вследствие этой пневмонии состояние, сходное с ОРДС. Тяжелая пневмония характеризуется лихорадкой или подозрением на инфекцию дыхательных путей и частотой дыхания более 30 в минуту, тяжелым диспноэ или сатурацией (SpO2) менее 90% при дыхании атмосферным воздухом. Диагноз ОРДС ставится на основании действующих в текущий момент клинических руководств или рекомендации с соответствующей градацией по степени тяжести: ОРДС легкой, умеренной и тяжелой степени в зависимости от отношения парциального давления кислорода в артериальной крови к фракции кислорода вдыхаемого воздуха. В данной статье мы рассмотрим возможности и ограничения неинвазивной вентиляции легких (НИВЛ) при острой дыхательной недостаточности.
Причиной тяжелой дыхательной недостаточности при ОРДС традиционно принято считать нарушение вентиляционно-перфузионных отношений или внутрилегочный шунт. Более новые данные в отношении ОРДС, вызванного COVID-19, говорят о том, что патофизиологические изменения, лежащие в основе ОРДС, могут быть весьма разнообразными. В частности, у этих пациентов может наблюдаться не классический ОРДС, а так называемый атипичный ОРДС. Атипичный ОРДС характеризуется нарушением механизмов перфузии и снижением гипоксической вазоконстрикции на фоне сохраненной легочной механики.
У пациентов с COVID-19 динамика развития заболевания от возникновения первых респираторных симптомов до ОРДС и до интубации может быть очень быстрой и занимать всего несколько дней, поэтому может потребоваться принять быстрое решение в отношении проведения вентиляции легких. При наличии у пациента гипоксемии или дыхательной недостаточности первоначально на первый план выходят такие возможности терапии, как подача кислорода через носовые канюли, или маску Вентури и высокопоточная назальная оксигенотерапия. При ухудшении газообмена и повышении кислородозависимости в динамике следует рассмотреть наличие показаний для CPAP-терапии или ИВЛ. Наряду с определением показаний следует определить не только форму ИВЛ (будь то инвазивная или неинвазивная вентиляция легких), но и момент времени перевода на ИВЛ.
НИВЛ может способствовать благоприятному исходу при ее применении у пациентов с классическим ОРДС только в том случае, если с ее помощью удается обеспечить протективную вентиляцию легких с соответствующим высоким уровнем PEEP. У пациентов с гипоксемической дыхательной недостаточностью и недостаточной эффективностью применения чистого кислорода или же при легкой форме ОРДС, а также при гиперкапнической дыхательной недостаточности (например, при сопутствующем заболевании сердца, ХОБЛ, гипервентиляции, вызванной ожирением, нейромышечном заболевании) следует предпринять попытку лечения с применением НИВЛ или же с применением CPAP-терапии на первом этапе и затем переходом на НИВЛ. При этом порог интубации должен быть низким, и при ухудшении состояния (повышение кислородозависимости, резко или постоянно снижающийся показатель сатурации артериальной крови и/или частоты дыхания и усиление работы дыхания), следует незамедлительно выполнить интубацию и начать механическую ИВЛ. Таким образом, НИВЛ может применяться у отдельных пациентов на ранних этапах и с легкой формой острой гипоксемической дыхательной недостаточности. В то же время накапливается все больше данных, что у пациентов, у которых не наступило улучшение на раннем этапе, НИВЛ лишь откладывает проведение интубации, а не помогает ее избежать.
Как НИВЛ, так и высокопоточная назальная оксигенотерапия, которая проводится с интервалами (в зависимости от применяемых настроек и при увеличении показателей потока) сопровождается повышенным образованием аэрозоля, что в случае COVID-19 приводит к потенциальному риску контаминации вирусом. Поэтому обеспечению защиты персонала от инфекции следует уделить особое внимание. По этой же причине следует своевременно определять неэффективность неинвазивной ИВЛ, а затем правильно готовить и выполнять интубацию пациента. Это позволяет избежать экстренной интубации, которая не только сопряжена с менее благоприятным исходом для пациента, но и вследствие увеличения времени реакции и недостаточных мер предосторожности ведет к повышенному опасности для бригады за счет увеличения вирусной нагрузки. Ввиду тех же причин, при проведении инвазивной ИВЛ утечки воздуха следует свести к минимуму. Следует применять рото-носовые и полнолицевые кислородные маски, а также шлемы для кислородотерапии и отдавать предпочтение аппаратам с реверсивным контуром. При применении аппаратов ИВЛ с нереверсивным контуром между маской и клапаном сброса (или клапаном выдоха) следует установить вирусный фильтр.
Индовазин : инструкция по применению
Лекарственная форма
Гель для наружного применения
Состав
активные вещества: индометацин 30 мг
вспомогательные вещества: карбомер, макрогол 400, натрия бензоат, изопропанол, диметилсульфоксид, динатрия эдетат, ароматизатор Fresco BM&GD R.08.0932.1, вода очищенная.
Описание
Гель от желтого до желто-коричневого цвета с легкой опалесценцией.
Фармакотерапевтическая группа
Ангиопротекторы. Препараты, снижающие проницаемость капилляров. Биофлавоноиды. Троксерутин в комбинации с другими препаратами.
Фармакологические свойства
Использованная гелевая основа обеспечивает полную растворимость лекарственных веществ индометацин и троксерутин и их максимальное высвобождение.
Гелевая лекарственная форма, в которую включены индометацин и троксерутин, обеспечивает хорошее всасывание с поверхности кожи и обеспечивает терапевтическое действие на различных уровнях, создавая необходимые концентрации в лежащих под ней тканях и синовиальной жидкости.
Tроксерутин представляет собой смесь гидроксиэтиловых производных биофлавоноида рутин (O-(β-hydroxyethyl) rutosides), в которой преобладает тригидроксиэтилрутозид (troxerutin).
Индометацин связывается с белками плазмы более 90% и подвергается интенсивной биотрансформации в печени посредством О-деметилирования и N-деацeтилирования до неактивных соединений.
Индометацин выводится с мочой (60%), желчью и калом (30%). Проникает в грудное молоко.
Индовазин® гель представляет собой комбинированное лекарственное средство, в состав которого входят индометацин и троксерутин.
Индометацин обладает противовоспалительным, анальгетическим и противоотечным действием. Это приводит к снятию боли, уменьшению отека и сокращает время для восстановления поврежденных суставов и тканей. Основной механизм действия связан с подавлением синтеза простагландинов посредством обратимой блокады циклооксигеназы. Салицилаты и фенилбутазон обладают в меньшей степени противовоспалительным действием, чем индометацин.
Tроксерутин (тригидроксиэтилрутинозид) представляет собой биофлавоноид. Он относится к ангиопротекторным средствам. Уменьшает проницаемость капилляров и проявляет венотонизирующее действие. Он блокирует венодилатирующее действие гистамина, брадикинина и ацетилхолина. Уменьшает ломкость капилляров и обладает некоторым антиагрегантным действием. Уменьшает отечность, улучшает трофику при патологических изменениях, связанных с венозной недостаточностью.
При нанесении на кожу Индовазин® гель подавляет воспалительную реакцию и отечность, уменьшает боль. Проявляет венотонизирующее, капилляропротекторное и гемостатическое действие.
Показания к применению
— хроническая венозная недостаточность, варикозное расширение вен,
сопровождающиеся болями и отеками
— поверхностный тромбофлебит, флебит, послефлебитные состояния
— в комплексной терапии геморроидальной болезни
— тендовагинит, бурсит, фиброзит, периартрит
— отеки после хирургических вмешательств, контузиях, вывихах,
Способ применения и дозы
Препарат предназначен для наружного применения.
4-5 см геля наносят 2-3 раза в день тонким слоем на пораженный участок легкими втирающими движениями. Разовая доза 4-5 см, суточная доза не должна превышать 15 см. Длительность лечения не должна превышать 10 дней.
Побочные действия
— аллергические реакции (контактный дерматит, покраснение, зуд, кожная сыпь, чувство тепла и жжения в месте нанесения)
Очень редко, (при продолжительном применении на обширных участках тела)
— тошнота, рвота, боли в желудке
— повышение уровня печеночных энзимов
— анафилаксия, бронхоспазм, ангионевротический отек.
Противопоказания
— гиперчувствительность к действующему или к какому-либо вспомогательному компоненту препарата
— гиперчувствительность к НПВС (нестероидным противовоспалительным средствам)
— беременность, период лактации
— детский возраст до 14 лет
— нарушение свертываемости крови неясной этиологии
Лекарственные взаимодействия
Не рекомендуется применять Индовазин® гель одновременно с кортикостероидными препаратами, так как возможно усиление их ульцерогенного эффекта.
С осторожностью следует применять препарат одновременно с другими НПВС, антибиотиками, антикоагулянтами, гипогликемическими препаратами.
Особые указания
Следует соблюдать осторожность при применении препарата больным с бронхиальной астмой, аллергическим ринитом или другими атопиями.
Наносят только на неповрежденную кожу. Следует избегать попадания геля на слизистые оболочки, открытые раневые поверхности или в глаза.
Продолжительное применение препарата, особенно на больших участках кожи необходимо ограничивать у больных с тяжелыми заболеваниями печени и почек и при наличии язвенной болезни.
При курсе лечения длительностью более 10 дней необходимо провести лабораторный контроль лейкоцитарной и тромбоцитарной формулы.
Информация о вспомогательных веществах
Индовазин® гель содержит натрия бензоат и диметилсульфоксид в качестве вспомогательных веществ, которые могут оказать раздражающее действие на кожу и слизичтые оболочки.
Особенности влияния на способность управлять транспортным средством или потенциально опасными механизмами
Передозировка
Нет сведений о случаях передозировки при местном применении препарата.
При длительном лечении (более 10 дней) может появиться сильная головная боль.
Лечение: промывание пораженного участка обильным количеством дистиллированной воды или физиологического раствора до исчезновения или уменьшения жалоб.
Форма выпуска и упаковка
По 45 г препарата в мембранные алюминиевые тубы.
По 1 тубе вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в картонную пачку.
Условия хранения
В защищенном от света месте, при температуре не выше 25 °С.
Хранить в недоступном для детей месте!
Срок хранения
Не использовать по истечении срока годности.