Что такое дрп в медицине
Исследование ETDRS, посвященное раннему началу лечения пациентов с диабетической ретинопатией (ДРП), внесло большой вклад в усовершенствование терапевтических методик при ведении пациентов с непролиферативной диабетической ретинопатией (НПДР).
В ходе данного исследования КЗМО определялся по следующим признакам:
а) утолщение сетчатки до значений не более 500 мкм в центре макулы;
б) локализация твердых экссудатов на расстоянии не более 500 мкм от центра макулы, если это ассоциируется с утолщением прилежащих участков сетчатки;
в) площадь области утолщения сетчатки равна площади диска зрительного нерва или превышает ее, и часть этой области находится в пределах центра макулы.
Следует подчеркнуть, что ETDRS было основано на оценке макулярного отека методом офтальмоскопии. Большинство врачей, в том числе авторы книги, не проводят лечение пациентов с субклиническим макулярным отеком. Вероятно, пациентам с субклиническим макулярным отеком лечение должно проводиться, если им предстоит хирургическое вмешательство по поводу катаракты или ПРЛК, при плохих результатах лечения другого глаза, заметном нарушении периферической капиллярной перфузии или в тех случаях, когда врач уверен, что пациент не будет посещать его для дальнейшего наблюдения.
Большинство хирургов используют контактную линзу Goldmann (плоскую) или макулярную линзу и начинают лечение с диаметра пятна 60-100 мкм, при мощности воздействия 100 мВт и малой длительности импульсов 20-30 мс.
Многие хирурги в настоящее время используют менее интенсивные воздействия по сравнению с теми, что рекомендовалось в исследованиях DRS и ETDRS. Некоторые хирурги в первую очередь коагулируют микроаневризмы и микроангиопатии, в области которых отмечается подтекание красителя при проведении флуоресцентной ангиографии, другие сначала коагулируют участки утолщенной сетчатки, где наблюдается подтекание красителя, но большинство хирургов выполняют и то и другое.
Предпочтительнее использовать аргоновый лазер, излучающий в зеленом диапазоне (длина волны 514 нм), лазеры с диодной накачкой или накачкой с помощью лампы-вспышки (длина волны 532 нм) либо криптоновый лазер, излучающий в желтом диапазоне (длина волны 577 нм). Инфракрасные диодные (>800 нм) лазеры не рекомендуется использовать из-за поглощения лазерной энергии хориоидеей и болезненности для пациента. Авторы статьи предпочитают YAG-лазер с длиной волны 532 нм, диодной накачкой, надпороговой частотой непрерывного действия на платформе системы PASCAL.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое дрп в медицине
а П. А. Бездетко, к.м.н., проф., Я. В. Добрица, кафедра офтальмологии ХНМУ
Сахарный диабет (СД) является тяжелым заболеванием, часто приводящим к инвалидности и смерти. Его раннее выявление и лечение является приоритетной задачей современной медицины. В 1965 г. в мире насчитывалось 30 млн диабетиков, а в 1972 г. — уже 70 млн. В настоящее время Всемирная Организация Здравоохранения насчитывает около 150 миллионов человек, страдающих СД. Однако наибольшее беспокойство вызывает именно неуклонная тенденция к росту числа больных СД. Ежегодно количество больных возрастает на 5–7 млн человек и, по данным экспертов (IV Международная встреча по выполнению Сент-Винсентской декларации), к 2025 году может достигнуть 250–300 млн, что составит 6–8 % населения планеты. По сегодняшним прогнозам, ожидается двукратное увеличение числа таких больных каждые 15 лет. У больных СД, по сравнению с лицами, не страдающими диабетом, высок риск развития ишемической болезни сердца (в 3–5 раз), поражения почек (у 1 из 6 больных), развития гангрены стоп (1 случай на 200 больных), в 25 раз выше риск развития слепоты. Успехи современной эндокринологии и геронтологии значительно увеличили продолжительность жизни больных диабетом. Однако глаз по-прежнему остается весьма уязвимым органом.
Офтальмологический аспект проблемы СД связан не только с активным участием окулистов в ранней диагностике и контроле за течением заболевания, но и с задачей предупреждения и повышения эффективности лечения такого тяжелого и распространенного проявления болезни, как диабетическая ретинопатия (ДРП). Увеличение числа больных диабетом и продолжительности их жизни привело к тому, что ДРП стала одной из основных причин слепоты и слабовидения больных в развитых странах в наиболее трудоспособном возрасте — от 25 до 65 лет. В США ежегодный прирост слепоты от СД составляет 12 % или 10000 новых случаев. По оценкам экспертов, во всем мире ежегодно около 40000 человек, страдающих СД, становятся слепыми вследствие развития ДРП. Ее считают поздним осложнением СД, но вместе с тем более обосновано расценивать ее как естественный результат развития патологических изменений в сосудистом русле глаза, т. е. не как осложнение, а как тяжелое проявление сахарного диабета.
По данным разных авторов ДРП встречается у 25–98,5 % больных, страдающих СД. Наиболее тяжелое поражение сетчатки — пролиферативная ДРП — встречается в 40 % всех случаев. Частота встречаемости ретинопатии, сроки ее манифестации и планомерность прогрессирования ретинальных изменений зависят от влияния так называемых «объективных» неблагоприятных факторов. Среди этих факторов можно назвать:
 |
Существуют факторы «благоприятные» для развития ДРП. Так, многие авторы отмечают редкость сочетания пролиферативной ДРП с пигментной дегенерацией сетчатки, атрофией зрительного нерва сосудистого генеза, хориоретинальным рубцеванием. Эти данные можно объяснить снижением кровотока в заднем отрезке глаза при вышеперечисленных заболеваниях, что приводит к уменьшению ишемии сетчатки и препятствует прогрессированию ДРП. Также следует отметить протекторное влияние близорукости на течение ДРП, связанное с анатомической отдаленностью задней гиалоидной мембраны (и аккумулированных в ней токсинов и ростовых факторов) от поверхности сетчатки.
В основе ДРП лежит микроангиопатия, являющаяся одним из характерных проявлений СД, которая представляет собой диффузный генерализованный патологический процесс, поражающий всю микрососудистую систему организма. Патогенез диабетических ангиопатий является многофакторным. Несомненно, что ведущую роль играют два основных фактора — внутренний и внешний. К внутреннему фактору следует отнести генетическую предрасположенность (т. е., наследование ангиопатий). Однако такое наследование не передается каким-то одним геном, а, вероятнее всего, имеется полигенный тип передачи. Для реализации генетической предрасположенности к развитию ангиопатий необходимо участие внешних факторов, в роли которых выступают, в первую очередь, гипергликемия и связанный с ней каскад метаболических, гормональных, реологических и иммунных нарушений.
Первые классификационные схемы ДРП были заложены еще в конце XIX века. В последующем было предложено большое количество классификаций изменений глазного дна при СД, каждая из которых отражает уровень развития проблемы в соответствующий период времени. ВОЗ в 1990 г. была принята классификация ДРП, предложенная E. Kohner and М. Porta, согласно которой выделены непролиферативная (НПДРП), препролиферативная (ППДРП) и пролиферативная (ПДРП) формы ДРП. Следует отметить, что данная классификация вполне обоснованно считается наиболее оптимальной.
 |
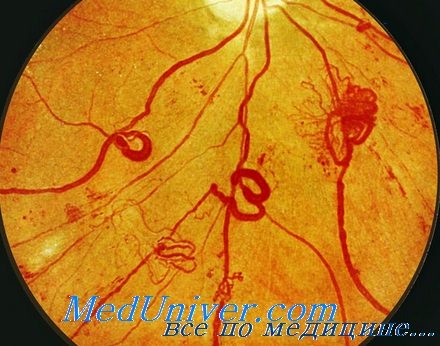
Наиболее характерным и ранним офтальмологическим проявлением НПДРП являются микроаневризмы и неравномерное расширение капиллярных стенок, расположенных в венозных посткапиллярах сетчатки. При флюоресцентной ангиографии выявляется фокальная окклюзия капилляров заднего полюса, которая не распространяется на периферию сетчатки. Зоны окклюзии капилляров коррелируют с явлениями повышения сосудистой проницаемости, интраретинальными микроваскулярными нарушениями. Изменения локализуются преимущественно парамакулярно или в пределах заднего полюса.
При этом больные жалуются на снижение зрения вдаль, умеренный туман перед глазами, желание сменить очки для чтения, или же могут не предъявлять никаких жалоб.
При осмотре глазного дна офтальмолог выявляет образование твердых экссудатов, точечные и пятнистые кровоизлияния в области заднего полюса и, как отмечено выше, микроаневризмы. Эти изменения сами по себе не ведут к потере зрения, однако сопровождающий их отек центральных отделов сетчатки вызывает затуманивание и умеренное снижение зрения.
При прогрессировании процесса сосудистые изменения проявляются уже выраженным расширением капилляров с локальным тромбированием, неравномерным калибром вен, образованием соединений между артериолами и венулами. На глазном дне в большинстве случаев появляются множественные ретинальные геморрагии. Характерны ишемические фокусы сетчатки в виде мягких экссудатов, окруженных перифокальным отеком, вплоть до локального асептического некроза. Локализуются ишемические фокусы, как правило, в центральной и парацентральной областях сетчатки. Эти изменения характерны для ППДРП.
При ангиографии появляются зоны отсутствия флюоресцеина, или участки гиперфлюоресценции в расширенных капиллярах. Изменения сосудов сетчатки более распространенные.
При этом количество больных с отсутствием офтальмологических жалоб минимально. Как правило, пациенты могут жаловаться на более существенное и стойкое снижение зрения, умеренный или выраженный туман перед глазами, снижение зрения как вдаль, так и вблизи, затруднение при чтении в привычных очках.
Для ПДРП свойственно прогрессирование ишемии сетчатой оболочки, что приводит к неоваскуляризации, т. е. к формированию новых несостоятельных капилляров. На глазном дне рост новообразованных сосудов локализуется в области диска зрительного нерва, парацентрально по ходу крупных сосудов в плоскости сетчатки. Источником роста новообразованных сосудов являются собственные сосуды сетчатки. Новообразованные сосуды аномальны по строению. По диаметру они скорее напоминают венулы, но имеют стенку тоньше, чем капилляр. Между клетками эндотелия нарушены нормальные взаимоотношения, перициты отсутствуют. Несостоятельность сосудистой стенки новых капилляров вызывает выраженную экссудацию в макулярной и парамакулярной области и приводит к тому, что новообразованные сосуды являются потенциальными источниками внутриглазных кровоизлияний, что и приводит к значительным изменениям зрительных функций. Кровоизлияния могут возникать при нормальном уровне глюкозы крови и артериального давления, без предшествующих физических нагрузок, т. е. без каких-либо видимых причин.
Флюоресцентная ангиография позволяет выявить окрашивание новообразованных сосудов и диффузию красителя через их несостоятельную стенку.
При ПДРП отсутствие офтальмологических жалоб еще встречается, но в единичных случаях. Как правило, больные предъявляют основную жалобу — снижение зрения вплоть до исчезновения предметного зрения. Также пациенты отмечают плавающие пятна и тяжи перед глазом различных размеров, чаще темного (черного, темно-красного) цвета. Кроме того, отмечают выраженный туман, существенную потерю цветового восприятия, отсутствие возможности читать.
Дальнейшее прогрессирование процесса в сетчатке приводит к формированию фиброзной пролиферации, которая распространяется вслед за формирующимися новообразованными сосудами по поверхности сетчатки, направляясь к стекловидному телу. Сокращение фиброзных тяжей приводит к развитию тракционного синдрома и отслойке сетчатки.
При таких изменениях у всех пациентов существенно снижено зрение, отмечается густой туман перед глазами, а у части больных отмечается полная утрата зрительных функций.
Для того чтобы избежать печального финала в развитии ретинопатии, пациенту, страдающему СД, необходимо постоянно осуществлять контроль за состоянием сетчатой оболочки. Количество посещений офтальмолога в год регламентируется формой ДРП. Так, при НПДРП необходимо осматривать глазное дно от 1 до 3 раз в год и не реже 1 раза в год проводить флюоресцентную ангиографию. При ППДРП посещать офтальмолога нужно от 2 до 4 раз в год и не менее двух раз в год проводить флюоресцентную ангиографию. При пролиферативной ретинопатии необходимо находиться практически под постоянным наблюдением врача-офтальмолога — осмотры проводятся ежемесячно, или один осмотр в 2–3 месяца. При каждой форме ДРП необходимо проводить лечение у специалиста.
 |
Медикаментозная терапия остается целесообразным и патогенетически обоснованным методом лечения при каждой форме ДРП. Она направлена на коррекцию метаболических, реологических, иммунных сдвигов, которые играют роль в развитии патологических изменений сетчатки у больных с СД. Положительное влияние на течение ДРП оказывают ангиопротекторы, антиоксиданты, препараты, нормализующие гемостаз и реологию крови, улучшающие белковый и липидный метаболизм. В качестве препаратов, активирующих окислительно-восстановительные процессы в глазу, используют АТФ, кокарбоксилазу. В качестве ангиопротекторов — дицинон, доксиум, аскорутин и др. Для нормализации гемостаза и реологии крови применяют кавинтон, винпоцетин, сермион. Лютеин-зеаксантиновый комплекс (Окювайт-лютеин), чернику целесообразно применять в качестве антиоксидантной терапии. Необходимо применять ретинопротекторы и, в частности, эмоксипин.
Всем больным, независимо от глазных проявлений и степени компенсации СД, необходимо проводить 2 курса лечения в год. Между этими курсами рекомендуется применять препарат Окювайт-лютеин, содержащий лютеин-зеаксантиновый комплекс по 1 т. 2 раза в день в течение не менее 3–4 месяцев.
Окювайт-лютеин на данный момент является единственным витаминным комплексом для глаз с научно подтвержденной эффективностью. Его применение в течение длительного времени (не менее 3–4 мес. вплоть до пожизненного) приводит к повышению остроты зрения, стабилизации изменений на глазном дне. Кроме того, Окювайт-лютеин положительно влияет на сердечно-сосудистую систему, т. к. обладает антиатерогенным действием. Витамины Е и С и микроэлементы, которые входят в состав Окювайт-лютеина, обладают хорошим антиоксидантным эффектом, положительно влияют на обменные процессы во всем организме, что актуально для людей страдающих сахарным диабетом.
В последнее время в нашей стране и за рубежом активно применяется введение лекарственных средств в стекловидное тело. Макуген, Люцентис, Авастин введенные интравитреально, способствуют стабилизации и уменьшению процессов неоваскуляризации и пролиферации. Однако на Украине, к сожалению, пока ни один из этих препаратов для использования офтальмологами не зарегистрирован.
При переходе ретинопатии к ППДРП показано проведение лазерной коагуляции сетчатки, а при ПДРП ее проведение уже может быть мало эффективным. Целесообразность проведения лечения лазером для каждого индивидуального случая определяют врачи-офтальмологи, работающие в специализированных центрах. Но не нужно забывать о том, что и в этих случаях необходимо медикаментозное лечение.
При выраженных изменениях в сетчатке и стекловидном теле и недостаточной перспективе лазерного лечения широко применяют витреоретинальные оперативные вмешательства, т. е. производится замена стекловидного тела оперативно, проводится иссечение рубцовых мембран перед сетчаткой и коагуляция ткани сетчатки.
Поражение сетчатки при СД является хроническим процессом, что дает эндокринологу и офтальмологу время для предупреждения его развития. Однако позднее появление функциональных нарушений обусловливает запоздалую диагностику и несвоевременное лечение ДРП. Постоянное и раннее офтальмологическое наблюдение дает возможность своевременно обнаружить появление ретинопатии, адекватно лечить эту патологию на начальных стадиях, а при необходимости своевременно предоставить больному ургентную помощь в стадии органического поражения и, наконец, подобрать паллиативное лечение на поздних стадиях (выраженный отек макулы, тракционная отслойка сетчатки, неоваскулярная глаукома)
Гипервентиляционный синдром и дисфункциональное дыхание
Клинические особенности, диагностические критерии гипервентиляционного синдрома (ГВС) и дисфункционального дыхания (ДД) недостаточно знакомы широкому кругу врачей [1, 2, 3]. К одной из исторических вех, связанной с понятиями о функциональных нарушениях
Клинические особенности, диагностические критерии гипервентиляционного синдрома (ГВС) и дисфункционального дыхания (ДД) недостаточно знакомы широкому кругу врачей [1, 2, 3]. К одной из исторических вех, связанной с понятиями о функциональных нарушениях дыхания, относят 1871 год, когда Да Коста (Da Costa Jacob, 1833–1900), американский врач, принимавший участие в Гражданской войне США, применил термин «гипервентиляционый синдром» (ГВС) у пациентов с так называемым «солдатским сердцем». С тех пор для характеристики дыхательных расстройств предлагались различные альтернативные определения: «дыхательный невроз», «нейрореспираторная дистония», «респираторный синдром», «респираторная дискинезия», «идиопатическая гипервентиляция», «нейрореспираторный синдром», «неустойчивое дыхание» и др. Однако указанные термины не получили широкого признания. Они являются достаточно общими и не отражают особенностей нарушений дыхания у конкретного больного [4]. Перечисленные определения нередко связывают с понятием «непонятная одышка» (unexplained dyspnea).
ГВС встречается в 6–11% от числа пациентов общей практики. Соотношение мужчин и женщин составляет 1:4, 1:5; чаще наблюдается в 30–40 лет, но возможно развитие в других возрастных группах, включая детей и пожилых. L. Lum (1987) подчеркивал, что «каждый врач в течение недели может встретить хотя бы одного больного с ГВС». Врачи различных специальностей — невропатологи, кардиологи, пульмонологи, психиатры — могут наблюдать у своих пациентов явления гипервентиляции. Острое течение ГВС встречается значительно реже, чем хроническое, и составляет лишь 1–2% от общего числа больных [2, 6, 7].
Причины развития ГВС довольно многочисленны. Это неврологические и психические расстройства, вегетативные нарушения, болезни органов дыхания, некоторые заболевания сердечно-сосудистой системы, органов пищеварения, экзогенные и эндогенные интоксикации, лекарственные средства (салицилаты, метилксантины, β-агонисты, прогестерон) и др. Считается, что в 5% случаев ГВС имеет только органическую природу, в 60% случаев — только психогенную, в остальных — комбинации этих причин [6].
Важной особенностью развития ГВС является то обстоятельство, что если причины, являющиеся триггерными, устраняются, то гипервентиляция, которая уже не соответствует требованиям конкретной ситуации, сохраняется, сохраняется и гипокапния. Происходит стабилизация гипокапнических нарушений газообмена и формируется «порочный круг» ГВС, который начинает циркулировать автономно, и симптомы могут персистировать достаточно долго — феномен «махового колеса». Эти изменения реакции дыхания указывают на уязвимую систему контроля дыхания, которая не способна поддержать нормальное парциальное давление углекислого газа в крови (РСО2) и кислотно-щелочной гомеостаз [8, 9, 10, 11].
В основе развития клинических проявлений ГВС лежат гипокапнические нарушения газообмена [2, 3, 10]. Среди множества клинических проявлений ГВС одышка является ведущей жалобой и встречается практически в 100% случаев. Одышка может быть единственным клиническим проявлением, но чаще сочетается с другими симптомами.
Основные клинические проявления ГВС
Респираторные: одышка, вздохи, зевота, сухой кашель.
Общие: снижение трудоспособности, слабость, утомляемость, субфебрилитет.
Кардиальные: кардиалгия, экстрасистолия, тахикардия.
Психоэмоциональные: тревога, беспокойство, бессонница.
Гастроэнтерологические: дисфагия, боли в эпигастрии, сухость во рту, аэрофагия, запоры.
Неврологические: головокружение, обмороки, парестезии, тетания (редко).
Мышечные: мышечная боль, тремор.
Диагностика ГВС в первую очередь опирается на знание врачей самых различных специальностей об особенностях клинической картины ГВС. ГВС должен устанавливаться только после проведения дифференциальной диагностики с другими заболеваниями, протекающими с синдромом одышки. Полиморфизм клинических проявлений ГВС вызывает диагностические проблемы. Назначаются многочисленные обследования, дорогостоящие, ненужные, а иногда и опасные для больного. L. Lum (1987), обсуждая диагностические проблемы, называет среди врачебных ошибок бесполезные абдоминальные операции, операции на позвоночнике и других органах, инвазивные исследования, проводимые не без риска, и, что еще хуже, такие диагнозы, как эпилепсия и инфаркт миокарда. Взаимосвязи гипокапнии и ассоциированных с ней симптомов являются чрезвычайно сложными. Многие врачи при регистрации у больных низких значений РСО2 автоматически устанавливают диагноз ГВС, что является неправильным. Известно, что явления гипокапнии могут быть у больных рестриктивными легочными процессами, при лихорадочных состояниях, сердечной патологии, однако при этом «классических» гипокапнических жалоб может и не быть. И наоборот, так называемые гипокапнические жалобы, например тревога, одышка, парестезии и др., встречаются у пациентов с нормокапнией.
В практической медицине больной с ГВС — это пациент, предъявляющий жалобы на одышку, которая не соответствует данным объективного осмотра, показателям клинико-инструментальных исследований дыхания, с диспропорциональной, непонятной одышкой, субъективное восприятие которой является довольно тягостным. К сожалению, при отсутствии достоверных объяснений одышки больные обычно направляются для консультаций в различные лечебные учреждения. В конечном итоге они и формируют основной контингент альтернативной медицины, различных псевдоспециалистов «по тренировке правильного дыхания».
Исследование функции внешнего дыхания, имеющее важное значение в дифференциальной диагностике одышки, не помогает в верификации функциональных нарушений дыхания. Основным подтверждением ГВС служит выявление гипокапнических нарушений газообмена. Снижение РСО2 — прямое свидетельство альвеолярной гипервентиляции. Однако исходная гипокапния у больных с ГВС встречается не так часто. Поэтому в тех случаях, когда у пациента с предположительным ГВС в условиях покоя определяются нормальные значения углекислоты, рекомендуется определение изменений уровня СО2 при различных провокационных тестах. К «золотому стандарту» диагностики ГВС относят пробу с произвольной гипервентиляцией.
Департаментом пульмонологии университета г. Наймиген (Голландия) разработан Наймигенский опросник (Nijmegen questionnaire) для выявления физиологических показателей дизрегуляции вентиляции, сопоставимых с ГВС (табл.). Анкета содержит 16 пунктов, которые оцениваются по 5-балльной шкале (0 — никогда, 4 — очень часто). Минимальные и максимальные достижимые числа — 0 и 64 соответственно.
Данный опросник нашел свое применение прежде всего для скрининг-диагностики ГВС. Существует положение, согласно которому использование данного опросника позволяет корректно предсказывать ГВС в 90% от всех случаев [2, 12].
В последние годы в клиническую практику начинает внедряться понятие «дисфункциональное дыхание» (ДД). Приоритет внедрения термина принадлежит Ван Диксхорну (J. van Dixhoorn), который привел его в работе Hyperventilation and dysfunctional breathing (1997). Основанием для этого явилось понимание, что при функциональных нарушениях дыхания возможны различные изменения паттерна дыхания и значений РCO2, а не только гипокапнические расстройства, характерные для ГВС. ДД может проявляться также быстрым, аритмичным, поверхностным дыханием, частыми вздохами, преобладанием грудного типа дыхания.
Одной из сложных и дискуссионных проблем в пульмонологии является понимание взаимоотношений ГВС, ДД и бронхиальной астмы (БА) [15–18]. С. И. Овчаренко и др. (2002) у 22 из 80 больных БА выявили нарушения дыхания, соответствующие критериям ГВС. Сведений относительно встречаемости дисфункциональных нарушений дыхания при астме немного. Установлено, что среди лиц с диагнозом БА и по крайней мере с одним предписанием антиастматического препарата 29% имеют клинические признаки ДД [19]. Указывается, что ДД может усиливать симптомы БА и приводить к избыточному назначению лекарств.
Достаточно сложным является понимание механизмов развития дисфункциональных расстройств дыхания при БА; существует ряд предположений. К достаточно обоснованным факторам развития гипервентиляции относят тревожные расстройства. Использование больными бронходилататоров (β-2-агонисты, теофиллин), которые обладают эффектами стимуляции дыхания, также относят к факторам развития гипервентиляции. Обсуждается роль изменений перцепции одышки при БА. Анализ существующих проблем взаимосвязи ДД и БА провел M. Morgan (2002), представив следующие ключевые положения:
В зависимости от установления особенностей ДД должна осуществляться и программа лечения больных. При выявлении ГВС релаксирующие методы дыхательной гимнастики проводятся под руководством опытных инструкторов, назначаются β-адреноблокаторы, бензодиазепины [5, 22, 23]. При явлениях гиповентиляции — массаж дыхательных мышц, использование дыхательных тренажеров. Выявление ГВС при БА указывает на необходимость применения методов коррекции функциональных нарушений дыхания. Релаксирующие дыхательные упражнения за счет неспецифических механизмов дыхательного тренинга улучшают качество жизни у этих больных.
По вопросам литературы обращайтесь в редакцию.
В. Н. Абросимов, доктор медицинских наук, профессор
Рязанский ГМУ им. акад. И. П. Павлова, Рязань