Механическая желтуха
Причины механической желтухи
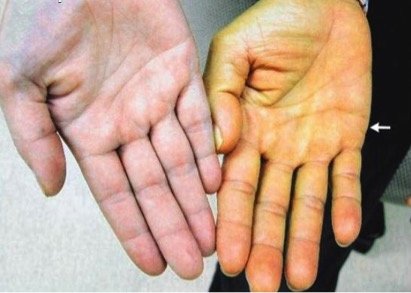
Дренирование желчных протоков становится необходимой процедурой при повышении билирубина в крови. Последнее вызывает механическую желтуху. Механическая желтуха возникает при нарушении оттока желчи по желчным протокам печени. Основными симптомами механической желтухи является окрашивание кожи, склер и видимых слизистых в желтый цвет, возникающее в результате гипербилирубинемии.
Причины механической желтухи:
Повышение уровня билирубина вызывает такие симптомы, как нестерпимый зуд и интоксикация. Это без лечения может привести даже к смерти больного. Развитие механической желтухи делает невозможным проведение химиотерапии и радиотерапии. В желчные протоки при необходимости устанавливаются стенты и дренажные трубки.
В каких случаях необходим дренаж желчных протоков
Желчные протоки представляют собой систему каналов, которые предназначены для отвода желчи из желчного пузыря и печени в двенадцатиперстную кишку. Желчные пути подвержены различным болезням, познакомимся с самыми распространенными из них:
Желчнокаменная болезнь. Характерна для желчного пузыря и желчных протоков. Заболеванию более всего подвержены люди, склонные к полноте. В желчных протоках и пузыре образуются камни вследствие застоя желчи и нарушения обмена некоторых веществ. Состав камней включает в себя смесь желчных кислот, холестерина, билирубина и других элементов. Нередко камни в желчных протоках не доставляют ощутимого дискомфорта больному, отчего их носительство может исчисляться годами и даже десятилетиями. В других случаях камень закупоривает желчные пути, повреждает их стенки, что ведет к воспалительному процессу в желчных протоках, который сопровождается печеночной коликой. Больной жалуется на боль в правом подреберье, отдающую в спину. Нередко это состояние сопровождается рвотой, тошнотой, повышением температуры.
Злокачественные опухоли и некоторые другие тяжелые заболевания вызывают сужение желчных протоков. Следствием является механическая желтуха, а также интоксикация организма. Происходит повышение билирубина. Единственным эффективным способом устранить желтуху в таких условиях является обеспечение искусственного оттока желчи.
Виды дренирования желчных протоков
Виды дренирования желчных путей:
Преимущество первых двух способов дренирования – возможность контроля за поступающей желчью. Необходимо периодически проводить анализ желчи. Это позволяет вовремя обнаружить в желчи гной, микролиты или кровь. В этом случае нужно принять своевременные меры по устранению проблемы. Протоки можно промыть антисептическими растворами через наружный дренаж.
Наружновнутреннее дренирование желчных протоков называется холангиостомией. Это исследование проводится с использованием различных методик. Доктор подбирает подходящую технику индивидуально.
Дренирование желчных протоков позволяет справиться с самим симптомом, но снижает качество жизни пациента – дренаж постоянно раздражает брюшную стенку, требует постоянного ухода, есть риск его смещения или даже случайного удаления, а также развития инфекционных осложнений в месте стояния.
Относительно недавно было предложено завершать дренирование желчных протоков стентированием. Суть стентирования желчных протоков заключается в установке в зону сдавления желчного протока специального (чаще металлического) эндопротеза – стента, который поддерживает желчный проток в открытом состоянии за счет большой радиальной жесткости. При этом дренажную трубку можно удалить совсем, отток желчи будет осуществляться в нормальном направлении по стенту, а точнее по желчному протоку, восстановленному при помощи стента.
Как проводится дренирование желчного пузыря
Дренирование желчного пузыря и протоков представляет собой отведение желчи при помощи дренажа. Существует несколько методик дренирования, заключающиеся в чрескожном и наружном способах.
При наружном дренировании выводится вся желчь из организма, при наружно-внутреннем – только часть. При гнойном холангите показан чрескожный метод, благодаря которому можно ввести антисептики и антибактериальные препараты. К процедуре требуется специальная подготовка. Пациент должен пройти следующие исследования: УЗИ, анализ крови, рентген.
Процесс дренирования желчного пузыря:
Показания и противопоказания к дренированию желчных путей
После операции врач-хирург и врач-гастроэнтеролог следят за тем, как чувствует себя пациент, какое количество желчи выводится из его организма. Больному могут посоветовать пить большое количество жидкости. К дренированию желчных путей существуют показания и противопоказания. Показания связаны с наличием обратимых препятствий для оттока вещества. Симптомы, при которых назначается вмешательство:
Показания к проведению дренирования желчных путей:
Противопоказания к проведению дренирования желчных путей:
Дренирование желчного пузыря может спровоцировать осложнения в виде Инфицирование, Кровотечение, Неполное изъятие желчи
Записаться в Онкологическую больницу «Европейская клиника»:
Эндоскопическое восстановление проходимости желчных путей в НМИЦ хирургии им. А.В. Вишневского
Сегодня методом выбора в лечении рубцовых стриктур, в том числе ятрогенных повреждений желчных протоков, становятся эндоскопические технологии.
Пациентка 36 лет. Диагноз: послеоперационная рубцовая стриктура общего желчного протока. Состояние после лапароскопической холецистэктомии, чрескожной чреспеченочной холангиостомии, полный наружный желчный свищ. Паппилостеноз. Парапапиллярные дивертикулы двенадцатиперстной кишки.
Как развивались события
Пациентке по месту жительства выполнена лапароскопическая холецистэктомия, в ходе которой возникла травма общего желчного протока. После операции развилась желтуха, было проведено наружное чрескожное чреспеченочное дренирование желчных протоков для желчеоттока.
В связи с тем, что вся желчь оттекала по дренажу, организм терял много жидкости и микроэлементов, и пациентка была вынуждена в течение 8 месяцев принимать желчь перорально.
Как принималось решение
Учитывая данные анамнеза и результаты обследований, по принятой в хирургическом эндоскопическом отделении тактике первым этапом была выполнена эндоскопическая ретроградная холангиография и оценка проходимости общего желчного протока, достоверно определена протяженность стриктуры и интраоперационно решен вопрос о возможности эндоскопического лечения.
Риски и особенности ситуации
Особенностью ситуации являлся полный блок общего желчного протока. Если бы планируемое эндоскопическое ретроградное вмешательство оказалось безуспешным, это могло означать необходимость выполнения большой открытой операции с реконструкцией желчных протоков. Кроме того, у пациентки имелся полный наружный желчный свищ: организм терял около 1500 мл желчи в сутки, что в свою очередь привело к его физическому и психическому истощению и ряду диспепсических расстройств.
Эндоскопическое ретроградное вмешательство на желчных протоках – это минимально инвазивный метод лечения, которое выполняется эндоскопом с применением рентгеноскопии.
Дуоденоскоп (эндоскоп с боковой оптикой) перорально проводится в двенадцатиперстную кишку, подводится к большому дуоденальному сосочку, устье которого открывается в просвет двенадцатиперстной кишки. Через канал дуоденоскопа в устье сосочка вводится катетер и выполняется контрастирование желчных протоков специальным рентгеноконтрастным препаратом. С помощью рентгенаппаратуры оценивается полученное изображение желчных протоков и при выявлении патологии (стриктуры или конкрементов) осуществляется эндоскопическая операция, направленная на восстановление проходимости желчных путей.
В данном случае у пациентки обнаружена рубцовая стриктура (сужение) общего желчного протока, при которой его диаметр уменьшился до 1 мм на значительном протяжении.
Специальную сверхтонкую струну-проводник удалось провести в сегментарный проток правой доли печени (рис. 2), после чего принято решение первоочередно расширить просвет протока специальными эндоскопическими бужами (рис. 3, 4), постепенно увеличивая диаметр последних.
Когда необходимый диаметр был достигнут, выполнено стентирование левого долевого желчного протока печени (рис. 5).
Через установленный ранее чрескожный дренаж проведено антеградное бужирование, а затем эндоскопическая установка второго стента в правый долевой проток печени (рис. 6-7).
После установки стентов в желчные протоки желчь естественным ходом поступает в двенадцатиперстную кишку, поэтому необходимость в наружном дренаже и постоянном приеме желчи отпадает.
Комментарий хирурга
Юрий Геннадьевич Старков, доктор медицинских наук, профессор, зав. хирургическим эндоскопическим отделением НМИЦ хирургии им. А.В. Вишневского, член правления РОХ, Ассоциации Гепатопанкреатобилиарных хирургов СНГ
«Одна из «вечных» проблем абдоминальной хирургии, которую не удается решить в течение многих десятилетий, и с последствиями которой мы регулярно сталкиваемся, это травма желчных протоков при холецистэктомии. Это серьезное осложнение с тяжелыми последствиями как в ближайшем, так и в отдаленном послеоперационном периоде (частота его встречаемости достигает 0,3-0,6%, а в РФ выполняется около 200 тысяч холецистэктомий в год). К сожалению, это осложнение часто приводит к инвалидизации.
Пациенты, столкнувшиеся с этим заболеванием, а подчас имеющие длительную историю лечения, поступают к нам, имея наружные дренажи, желтуху, а порой и ряд не совсем удачных операций в анамнезе.
Оператор: Ю.Г. Старков
Ассистент: А.С. Ибрагимов
Анестезиологи: Х.В. Качалова, Р.В. Довбенко
Операционная сестра: Ю.А. Заруцкая
Лечение механической желтухи: дренирование и стентирование желчных протоков
Несмотря на современное развитие онкологии, до сих пор отсутствует тенденция к уменьшению количества пациентов со злокачественными новообразованиями гепатопанкреатодуоденальной зоны.
Опухоли данной локализации, ввиду анатомических особенностей часто осложняются развитием механической желтухи, вследствие сдавления или прорастания опухолью печеночных протоков и прекращения физиологического оттока желчи в кишечник.
Желтуха часто является первым клиническим симптомом болезни, который заставляет пациента обратиться в лечебное учреждение. При этом в 80–90% она свидетельствует о запущенности процесса и невозможности проведения радикального хирургического лечения (нерезектабельности опухоли).
Длительная механическая желтуха приводит к постоянному нарастанию концентрации билирубина в крови. При этом высокий уровень билирубина оказывает выраженное токсическое действие практически на все органы и системы организма и приводит к нарушениям в системе коагуляции крови, снижению иммунологического статуса больного, возникают предпосылки для развития инфекции в желчных протоках. Дальнейший рост концентрации билирубина может привести к развитию печеночно-почечной недостаточности и гибели пациента.
Кроме того, при наличии механической желтухи невозможно ни хирургическое, ни химиотерапевтическое лечение основного заболевания.
В настоящее время наиболее эффективной тактикой борьбы с механической желтухой, обусловленной сдавлением желчных протоков опухолями являются дренирующие вмешательства на желчных протоках.
Активное внедрение в клиническую практику нового современного медицинского оборудования (эндоскопии, ультразвука, цифровой рентгеноскопии с контрастированием) привело к тому, что дренирование желчных протоков возможно осуществить при помощи малотравматичных интервенционных методик, не требующих применения общего обезболивания.
Такими современными малоинвазивными методами дренирования желчных путей являются:
1. Эндоскопический
Производится при помощи введения эндоскопа через рот в двенадцатиперстную кишку и последующей катетеризацией желчных протоков через большой дуоденальный сосочек (устье их впадения в кишечник).
2. Чрескожный чреспеченочный
Производится под контролем ультразвука, путем прокола иглой через кожу в межреберье в проекции печени справа и последующем проведении через ткань печени дренажного катетера в просвет желчных протоков при помощи контрастирования под контролем цифрового рентгеновского аппарата.
Дренирование желчных протоков позволяет эффективно справиться с механической желтухой. В то же время оно, к сожалению, несколько ограничивает качество жизни пациента – дренажный катетер требует постоянного ухода, есть риск его смещения или даже случайного удаления, возможно развитие инфекционных осложнений. Играет роль также психологический фактор: катерер постоянно напоминает человеку о его болезни.
Стент представляет собой тонкий металлический или пластиковый каркас. Он доставляется в непроходимое место в сложенном виде, а затем расправляется принимая вид цилиндрической трубочки. В расправленном состоянии стент за счет большой радиальной жесткости выполняет каркасную функцию, тем самым не давая стенкам желчных протоков спадаться под сдавлением опухолью из вне, в результате чего сохраняется проходимость.
Установленный ранее дренажный катетер можно удалить совсем, а отток желчи будет осуществляться в нормальном физиологичном направлении по желчным протокам в кишечник, просвет которого поддерживается при помощи стента. При этом снаружи у пациента нет никаких катетеров и человек может вести привычный образ жизни.
Наиболее часто используются металлические (нитиноловые) стенты. Это связано со несомненными преимуществами этих стентов:
• Лучшая проходимость и редкая закупорка по сравнению с пластиковыми стентами. Как правило, нитиноловые стенты остаются проходимыми до конца жизни пациента
• Возможность установки за одну процедуру
• Снижается травматичность и риск возникновения осложнений во время вмешательства
Что такое дренаж печени
кафедра эндоскопической хирургии ФПДО МГМСУ
Кафедра эндоскопической хирургии факультета последипломного образования МГМСУ
Кафедра эндоскопической хирургии факультета последипломного образования МГМСУ
Кафедра эндоскопической хирургии факультета последипломного образования МГМСУ
Анализ осложнений желчеотводящих вмешательств и мероприятия по их предотвращению
Журнал: Эндоскопическая хирургия. 2011;17(6): 17-20
Емельянов С. И., Петров А. М., Хабицов В. С., Аккиев М. И. Анализ осложнений желчеотводящих вмешательств и мероприятия по их предотвращению. Эндоскопическая хирургия. 2011;17(6):17-20.
Emel’ianov S I, Petrov A M, Khabitsov V S, Akkiev M I. Analysis and prevention of complications after drainage of the biliary system. Endoscopic Surgery. 2011;17(6):17-20.
кафедра эндоскопической хирургии ФПДО МГМСУ
Проведен сравнительный клинический анализ осложнений основных методик чреспеченочного дренирования у больных с механической желтухой, оценены их эффективность и безопасность, определены меры по предотвращению и уменьшению количества осложнений декомпрессионных вмешательств.
кафедра эндоскопической хирургии ФПДО МГМСУ
Кафедра эндоскопической хирургии факультета последипломного образования МГМСУ
Кафедра эндоскопической хирургии факультета последипломного образования МГМСУ
Кафедра эндоскопической хирургии факультета последипломного образования МГМСУ
На протяжении длительного срока большое количество осложнений желчеотводящих вмешательств обусловливало сдержанное отношение к чрескожному чреспеченочному дренированию у больных механической желтухой. Сложилось устойчивое и обоснованное мнение, что чрескожная чреспеченочная холангиостомия является в целом сложной и достаточно опасной процедурой, нередко сопровождающейся серьезными осложнениями [1, 2].
Однако совершенствование методик и использование тонких гибких игл, проводимых к желчному протоку под ультразвуковым контролем, позволило по иному взглянуть на показания к наружному желчеотведению у больных с механической желтухой. Такие осложнения, как жировая и воздушная эмболии, незапланированные пункции внутрибрюшных органов и плевральной полости при использовании современных средств планирования пункционных траекторий стали редкостью [3, 4]. Тем не менее полностью избежать осложнений чрескожных чреспеченочных вмешательств не удается, и они остаются серьезной проблемой, чаще возникая в особенно сложных случаях [5—8].
Осложнения декомпрессионных вмешательств были отмечены нами в 17,4% случаев. Все наблюдаемые осложнения были разделены на тяжелые и нетяжелые. Тяжелым мы считали осложнение, которое приводило к значительному ухудшению состояния больного и/или обусловливало необходимость выполнения хирургического вмешательства. Среди тяжелых осложнений мы выделяли геморрагические осложнения, требующие интенсивной терапии по жизненным показаниям, гнойно-септические, среди которых наиболее частым был холангит, а также желчеистечение в брюшную полость.
По времени развития мы подразделяли осложнения на интраоперационные, осложнения ближайшего послеоперационного периода (в первые 24 ч), ранние, возникающие на 2—5-е сутки послеоперационного периода, отсроченные (6—14-е сутки), поздние (15—28-е сутки) и отдаленные.
Всего на госпитальном этапе лечения осложнения развились у 16 больных. Частота развития тяжелых осложнений при чрескожной холангиографии составила 0,4%, при наружном дренировании билиарной системы — 3,1%, при эндопротезировании желчных протоков — 4,1%. У больных с опухолевой желтухой тяжелые осложнения встречались на 46,1% чаще. У 3 больных осложнения возникли дважды: после первого желчеотводящего вмешательства — дислокация дренажа без развития перитонита, а после выполнения повторного желчеотводящего вмешательства у 2 — дислокация дренажа и перитонит и у одного гемобилия. Более 80% осложнений произошло в течение 1-й недели после выполнения чрескожного желчеотведения, причем более половины из них были тяжелыми.
Среди ранних осложнений превалировали геморрагические осложнения — 11,2% всех осложнений данного периода, в том числе 2 тяжелых. В ближайшем послеоперационном периоде преобладали геморрагические, гнойные и гнойно-геморрагические осложнения. Из них 68,6% были тяжелыми.
Наиболее частым осложнением была дислокация дренажа, которая отмечена после 11 вмешательств. Чаще дислокации возникали в ближайшем и раннем послеоперационном периодах. Среди причин дислокации дренажей наибольшее значение имели длительное паллиативное желчеотведение, применение катетеров без фиксирующих приспособлений на дистальном конце, недостаточная глубина введения катетера в билиарную систему, применение наружного желчеотведения, сильный кашель и глубокое дыхание больного.
Наибольшее число дислокаций отмечалось при использовании катетеров без фиксирующих устройств и неглубоком положении дренажа в протоках и являлось пусковым механизмом развития других, более тяжелых осложнений, таких как кровотечение, желчеистечение и перитонит, перфорация желчных протоков, абсцессов брюшной полости. Чем раньше смещались дренажи, тем чаще они приводили к развитию тяжелых вторичных осложнений. Так, дислокации в раннем послеоперационном периоде вызвали 3 тяжелых осложнения, в позднем — всего одно. В отдаленном периоде осложнений, связанных с перемещением дренажа, не отмечено.
Желчеистечение в брюшную полость было вторым по частоте осложнением чрескожных желчеотводящих процедур. В 4 случаях желчеистечение сопровождалось дислокацией, желчным перитонитом или кровотечением. В одном случае желчеистечение было самостоятельным осложнением, не сочеталось с дислокацией дренажа и развитием перитонита. На наш взгляд, основными причинами желчеистечения в брюшную полость при холангиостомии являлись применение игл большого диаметра, выполнение нескольких поисковых пункций, незапланированная пункция поверхностно расположенных внутрипеченочных протоков, случайная пункция внепеченочных протоков или желчного пузыря. Желчеистечению также способствовали высокое давление в билиарной системе, наличие асцита, выполнение чрескожного эндопротезирования без предварительного дренирования, неадекватное наружное желчеотведение.
Повреждение стенок желчных протоков и паренхимы печени чаще возникало при проведении бужей и катетеров по гибким проводникам. При этом даже небольшие встречные препятствия могли приводить к боковым смещениям и изгибам проводника и катетера, выходу проводника из билиарной системы, разрывам стенки желчного протока и паренхимы печени.
Кровотечение было третьим по частоте осложнением и развилось у одного больного с доброкачественной и у 3 больных со злокачественной желтухой. У 2 больных кровотечение было в брюшную полость, у 2 — по дренажу. У одного больного кровотечение развилось во время выполнения вмешательства, у 3 — в ближайшем послеоперационном периоде. В 2 случаях кровотечение было массивным (объемом более 1000 мл), в одном — умеренным (объемом от 500 до 1000 мл) и еще в одном случае — небольшим (объемом менее 500 мл). У 2 больных кровотечение сочеталось с желчеистечением в брюшную полость. Кровотечения развились в результате травмы вен печени во время пункции и дренирования желчных протоков (3 случая) и дислокации дренажа (один случай).
Гемобилия развилась после 3 эндобилиарных вмешательств (у 2 больных с опухолевой окклюзией желчных протоков и у одного — с холедохолитиазом). У 2 больных на 12—14-е сутки после дренирования были выявлены абсцессы в правом поддиафрагмальном пространстве.
После имплантации пластиковых эндопротезов в 2 случаях из-за инкрустации эндопротеза возник рецидив желтухи. Эндопротезы были удалены эндоскопическим методом, после чего выполнены чрескожная чреспеченочная холангиостомия и повторное эндопротезирование. Установка эндопротезов диаметром 12F с погружением наружного конца в подкожную клетчатку не вызвала технических сложностей и осложнений.
По поводу развившихся осложнений были оперированы 9 больных. Повторные чрескожные пункции и дренирования под ультразвуковым контролем были выполнены 7 больным.
В нашем исследовании после чрескожных желчеотводящих вмешательств умерли 9 (9,8%) человек. На результаты лечения и летальность значительное влияние оказывали тяжесть состояния больных до начала декомпрессии, длительность желтухи, уровень билирубинемии, наличие холангита. Средний возраст умерших больных составил 62,5 года.
Анализ летальных исходов показал, что 5 (55,6%) больных умерли от печеночно-почечной недостаточности и ее сочетания с гнойной интоксикацией и сердечно-сосудистой недостаточностью, 2 — от острой сердечно-сосудистой недостаточности. Осложнения чрескожных желчеотводящих вмешательств явились причиной смерти 2 больных.
Средняя продолжительность жизни прослежена нами у 22 больных. При наружном и наружновнутреннем желчеотведении у больных со злокачественными новообразованиями желчных протоков и поджелудочной железы средняя продолжительность жизни составила 7,2 мес. Наибольшая продолжительность жизни была отмечена у больных с опухолями желчного пузыря и метастатическим поражением ворот печени. Выполнение на втором этапе лечения эндопротезирования желчных протоков у отдельных больных увеличивало продолжительность жизни до 9—11 мес.
Применение трехмерной визуализации позволяет не только четко визуализировать внутрипеченочные желчные протоки, но и сразу направить иглу в просвет нужного протока, а также предотвратить ранение крупных кровеносных сосудов. Наиболее безопасной тактикой мы считаем применение двойного контроля: пункции протоков под ультразвуковым наведением с последующим введением проводника и дренажа под рентгеноскопическим контролем.
В целях снижения вероятности желчеистечения в брюшную полость для пункции мы старались выбирать глубоко расположенный желчный проток диаметром не менее 5 мм. Так как повторные пункции капсулы значительно увеличивают риск развития кровотечения, при необходимости выполнения нескольких пробных пункций капсулу печени пунктировали только один раз. У больных с внутрипеченочным уровнем блока для пункции, как правило, выбирали один из сегментарных желчный протоков, что обеспечивало более протяженное расположение катетера в билиарной системе и снижало риск дислокации.
Для снижения риска дислокации дренажа его проводили максимально близко к месту блокады желчеоттока, его дистальный конец закручивали в виде петли. Применение дренажей с фиксирующей нитью, по нашему мнению, особенно важно при холецистостомии, так как нежелательные смещения дренажей при этом виде желчеотведения наблюдаются чаще.
Тем не менее использование катетеров с петлей на конце, как и баллон-катетеров, не обеспечивает абсолютно надежную защиту от дислокации, а лишь снижает ее частоту. От случайного удаления катетер лучше всего предохраняет надежная фиксация на коже. Опасность случайного удаления дренажа значительно возрастает при неадекватном поведении больного, в таких случаях мы стремились выполнить эндопротезирование желчных протоков.
Для уменьшения риска разрыва печени и профилактики кровотечения при установке дренажей мы выполняли осторожное манипулирование инструментами и старались катетеризировать билиарную систему через периферические сегменты правой доли печени. При этом данные трехмерной визуализации позволяли планировать пункционную траекторию по кратчайшему расстоянию без пересечения ветвей печеночных и воротной вен.
При наличии большого количества крови в отделяемой желчи для определения сброса контрастного вещества в кровеносные сосуды выполняли холангиографию. В большинстве случаев купировать кровотечение удавалось изменением положения катетера таким образом, чтобы боковые отверстия дренажа не совпадали с просветом сосудов. В 2 случаях для остановки кровотечения потребовалось временное пережатие дренажа, в одном случае — его замена катетером большего диаметра.
Для снижения риска развития осложнений при эндопротезировании желчных протоков мы устанавливали эндопротезы не ранее чем через 7—9 сут после полноценного наружного или наружновнутреннего желчеотведения. Как правило, к этому времени успевал сформироваться пункционный канал, а общее состояние больного значительно улучшалось. Кроме того, при этом практически исключалась возможность гемобилии и закупорки эндопротеза сгустками крови.
При длительном паллиативном желчеотведении из-за повышения риска закупорки дренажей и эндопротезов их промывали растворами антисептиков не реже одного раза в 3 дня, а через 4—6 нед производили профилактическую замену дренажей.
При нарушении проходимости эндопротеза к нему восстанавливали подход чрескожным или эндоскопическим доступом, а затем проводили реканализацию внутреннего просвета с помощью проводника или специальной щетки. В нескольких случаях просвет эндопротеза был восстановлен путем чрескожной пункции протока иглой 20G и проведением иглы к боковому отверстию протеза с последующим промыванием канала эндопротеза сильной струей стерильной жидкости.
Профилактику рецидива холангита при наружном желчеотведении мы проводили путем дачи внутрь доксициклина, тщательного ухода за кожей вокруг дренажа, постоянного контроля за проходимостью катетера, введения антисептических растворов в желчеприемник, предотвращения аспирации кишечного содержимого во время санации наружновнутренних дренажей. Перед выпиской из стационара пациенту и его родственникам разъясняли правила ухода за дренажом, указывали на возможность его смещения и закупорки.
При наличии холангита или выраженной перитуморозной инфильтрации нам не всегда удавалось провести дренаж через плотные стенки внутрипеченочных протоков. В такой ситуации мы не форсировали проталкивание катетера, а временно прекращали вмешательство, оставляя проводник в просвете протока, а кончик дренажа — возле его стенки. Через сутки попытку введения дренажа в просвет протока повторяли, при этом катетер, как правило, легко проходил через стенку протока.
При холангиостомии стремились вводить дренаж максимально глубоко в желчные протоки, что снижало риск дислокации. Если это не удавалось (особенно при высоком уровне блокады), в просвете протоков оставляли металлический проводник. Наружный конец проводника помещали внутри удлинительной магистрали. Катетер подшивали к коже, а удлинительную магистраль в нескольких местах фиксировали к коже липкой лентой. Оставленный проводник образовывал в просвете протоков один или два витка, что препятствовало его смещению. Кончик дренажа в этом случае не упирался в стенку протока, что также предотвращало направленное смещение дренажной трубки. При неполном смещении проводник частично оставался в протоке, и по нему можно было снова ввести выпавший катетер.
Важным мероприятием, направленным на профилактику дислокации дренажей, мы считаем проведение катетера за зону обструкции. Подтекание желчи в брюшную полость, обусловленное прохождением катетера через несоединенную с печенью стенку желчного пузыря, удавалось предупреждать легкой тракцией катетера наружу. При этом листки брюшины, покрывающие печень и желчный пузырь, смыкались и закрывали пункционный канал. При безуспешных попытках выполнения холангиостомии мы всегда оставляли катетер в паренхиме печени, что позволяло тампонировать пункционный канал и предотвратить желчеистечение.