Симптомы отека головного мозга у детей
а) Определение и клинические проявления. Отек мозга определяется как повышение объема головного мозга вследствие увеличения содержания в нем воды. Отек является важной причиной повышения ВЧД. Тем не менее, локализованный отек не обязательно вызывает внутричерепную гипертензию, однако может привести к очаговой дисфункции.
Диагностика отека мозга может быть сложна. Клинические проявления включают признаки повышенного ВЧД, а дифференциация отека мозга от застойного полнокровия мозга, т. е. увеличения объема крови в головном мозге, может быть трудной. Повышение объема крови может быть вызвано эпилептической активностью, параличом сосудов вследствие асфиксии, травмой головы, повышением содержания СO2 в крови вследствие заболеваний легких или сердца, венозной обструкцией и эффектами препаратов, таких как нитраты, хлорпромазин и галотан.
Отек мозга может быть выявлен при визуализации. КТ может демонстрировать диффузное или локализованное небольшое ослабление сигнала в результате высокого содержания воды. На МРТ отек часто проявляется интенсивным сигналом на Т2-взвешенных спин-эхо последовательностях (Barnes et al., 1987).
Диффузионно-взвешенная МРТ и диффузионно-тензорная МРТ, позволяющие точнее изучить содержание воды и подвижность, могут дать информацию о локализации отека относительно различных клеточных компартментов и могут быть полезны при определении тактики лечения (Lu et al., 2004; Sinha et al., 2004). Отек может быть изолированной находкой, например, у пациентов с диабетическим кетоацидозом (Rosenbloom et al., 1980) или после унилатерального или фокального эпилептического статуса. Отеком часто сопровождаются другие патологические процессы, такие как опухоли и абсцессы мозга.
Клинические проявления отека мозга часто трудно отделить от проявлений причинного заболевания. Основным последствием отека мозга является уменьшение микроперфузии мозга и ишемия. По этой причине наличие отека мозга, вместе с другими нарушениями или изолированно, играет важную роль в ведении пациентов и в понимании клинической картины.
б) Типы и причины отека мозга. Отек мозга можно разделить на несколько типов в зависимости от локализации и патогенеза, причем каждый тип отека преимущественно ассоциирован с определенными причинами.
Вазогенный отек возникает вследствие повышенной проницаемости эндотелия капилляров гематоэнцефалического барьера, что приводит к экссудации богатого белками фильтрата плазмы во внеклеточную жидкость. Это тип отека вовлекает в наибольшей степени белое вещество мозга, с локальным или диффузным распространением. Вазогенный отек вызывают воспалительные процессы, такие как менингит или абсцессы; опухоли мозга; очаговые поражения, вызывающие воспалительную реакцию с помощью различных механизмов, такие как внутричерепные кровоизлияния или инфаркты; и расстройства, при которых преимущественно поражаются сосуды, такие как свинцовая энцефалопатия или гипертензивная энцефалопатия.
Отек, появляющийся через несколько часов после травмы головы, вероятно, относится к этому типу, так же как и очаговый отек после сложного парциального эпилептического статуса, хотя, в обоих случаях, причин и механизмов может быть несколько. Лечение кортикостероидами эффективно только при этом типе отека.
Цитотоксический отек может сосуществовать с вазогенным отеком. При этом типе клеточные компоненты мозга, особенно астроциты, но также нейроны и эндотелиальные клетки, подвергаются быстрому отеку в результате дисфункции мембран и ионных насосов. Последний обычно возникает вследствие дефицита энергии и может привести к смерти клеток, при которой отек становится необратимым. Самой частой причиной является гипоксия вследствие остановки сердца или вследствие любой причины гипоксически-ишемической энцефалопатии, хотя возможными причинами являются различные токсины и тяжелые инфекционные процессы, а также повышение ВЧД со снижением мозгового кровотока.
Другие механизмы включают гибель нейронов после эпилептического статуса и артериального инфаркта.
Гипоосмолярный отек развивается из-за разницы осмотического давления между низкой осмолярностью плазмы и более высокой осмолярностью глиальных клеток. Внутри астроцитов накапливается вода. Этот тип отека возникает при гипонатриемии, либо ятрогенной, либо вследствие неадекватной секреции АДГ у пациентов с сахарным диабетом при лечении кетоацидоза, и при синдроме нарушенного равновесия у пациентов, находящихся на диализе по поводу почечной недостаточности или по другим причинам.
Интерстициальный отек вызывается трансэпендимальной резорбцией СМЖ из желудочков во внеклеточное пространство у пациентов с гидроцефалией. Этот тип отека хорошо виден при КТ или МРТ, которые демонстрируют снижение аттенуации в перивентрикулярных областях, особенно вокруг передних и задних рогов.
Гидростатический отек возникает, когда повышение внутрисосудистого давления передается на капиллярное ложе вследствие недостаточного повышения сосудистого сопротивления, что приводит к выходу жидкости во внеклеточное пространство. Это происходит при нарушении сложных механизмов ауторегуляции сосудов мозга.
Интрамиелиновый отек встречается реже. Он наблюдается, как правило, после интоксикации, например, триэтилтином и гексахлорофеном. Отек локализуется между пластинками миелина, формируя интра-миелиновые «пузыри». Этот тип отека всегда является диффузным, вовлекает в основном белое вещество и может поражать спинной мозг.
в) Лечение повышенного внутричерепного давления. Повышение ВЧД является одной из основных проблем при опухолях мозга и других объемных образованиях, а также при некоторых острых патологиях, таких как травма, инфекции ЦНС и ишемия. Повышенное ВЧД вызывает многие осложнения, включая смещение структур мозга и грыжу, поэтому требует раннего распознавания и лечения. В таблице ниже перечислены симптомы и признаки угрожающих жизни осложнений.
Эти проявления обычно относятся к грыже, хотя они могут быть вызваны высоким ВЧД со сниженным мозговым кровотоком, поэтому при снижении давления часто достигается регрессия симптомов.
В хронических случаях, например, при опухолях мозга, достаточным обычно является лечение причины (удаление образования). В острых ситуациях, однако, лечение причины столь же необходимо, но может быть недостаточным. Наиболее частые причины острого повышения ВЧД перечислены в таблице ниже. В таких случаях часто необходимо быстрое снижение ВЧД, что может значительно улучшить исход (см. Minns, 1991).
Целью лечения является снижение ВЧД для поддержания мозгового перфузионного давления выше 50 мм рт. ст., что гарантирует нормальную оксигенацию мозга. Мозговое перфузионное давление равно разнице между средним системным давлением и ВЧД. Следовательно, жизненно важным является поддержание системной циркуляции. ВЧД можно определить различными способами, но одиночное измерение имеет малую ценность для правильного ведения пациента. По этой причине все большее применение находит постоянный мониторинг ВЧД. Тем не менее, следует подчеркнуть, что гораздо более важным является неотложное лечение причины, например, менингита, чем постановка монитора ВЧД (Kirkham, 1991).
Когда перфузия мозга приближается к нулю, при допплеровском исследовании обычно наблюдается обратный кровоток в течение диастолы, а на ЭЭГ выявляется замедление и низкая амплитуда коррелирующие с недостатком перфузии мозга.
Лечение повышенного ВЧД, независимо от причины, включает обязательное исключение всех факторов, таких как болезненные стимулы, которые могут транзиторно повысить ВЧД. Следует ограничить кристаллоидные растворы до 60-70% от возрастной нормы и избегать гипоосмотических жидкостей. Следует быстро восстановить адекватную циркуляцию, при необходимости с помощью объемозамещающих растворов и вазопрессорных препаратов, таких как допамин (10-20 мкг/кг/мин); затем следует поддерживать кровообращение с помощью более низких доз (2 мкг/кг/мин). Следует проводить интенсивное лечение судорог, которые приводят к вторичному ухудшению.
Вероятно, целесообразно назначение маннитола (0,25-2 мг/кг в 20% растворе) болюсно в течение 10-15 минут на раннем этапе лечения. Этот препарат имеет высокую эффективность в снижении ВЧД; максимальное действие наступает в течение 30 минут, эффект длится от двух до шести часов. Длительное применение может сопровождаться рикошетной внутричерепной гипертензией и усилением вазогенного отека (Kaufmann и Cardoso, 1992), поэтому вместо регулярных доз без мониторинга, предпочительнее нерегулярное использование небольших доз (0,25 мг/кг) в ответ на острые повышения ВЧД. Некоторые авторы рекомендуют более высокие дозы (Cruz et al., 2004).
Гипервентиляция вызывает церебральную вазоконстрикцию и уменьшает объем крови в мозге, по крайней мере, в начальной стадии. Влияние длительной гипервентиляции является спорным, так как вазоконстриктивный эффект может исчезать, а гемодинамика у бессознательного пациента часто нарушена так, что уменьшение СО2 может сопровождаться повышением мозгового кровотока (Kirkham, 1991). Гипервентиляция со снижением рСО2
Редактор: Искандер Милевски. Дата публикации: 31.12.2018
Опухоли головного мозга у детей
Опухоли головного мозга у детей — это большая группа доброкачественных и злокачественных внутричерепных новообразований, среди которых чаще встречаются астроцитомы, глиомы, медуллобластомы и эпендимомы. При онкопатологии определяются общемозговые симптомы (головные боли, церебральная рвота, головокружение), очаговые признаки (нарушение сенсорных и двигательных функций), изменения в психическом статусе. С диагностической целью используют гистологический анализ биоптатов опухоли, визуализационные методы: ЭЭГ, компьютерную и магнитно-резонансную томографию головного мозга. Лечение состоит из резекции образования, лучевой терапии и химиотерапии.
МКБ-10
Общие сведения
Неоплазии головного мозга занимают 2 место по распространенности в детской онкологии, уступая только лейкозам. Среди солидных опухолей они находятся на первом месте. Пик диагностики патологии приходится на возраст 2-7 лет. Распространенность составляет до 3,5-4 случаев на 100 тыс. детского населения. В России ежегодно диагностируется 1000-1200 новых случаев. Все мозговые опухоли у детей считаются условно злокачественными, независимо от степени дифференцировки клеток, поскольку они сдавливают нервную ткань и быстро вызывают симптомы церебрального поражения.
Причины
Этиологические факторы формирования церебральных новообразований неизвестны. В современной онкологии основным фактором риска называют специфические генетические синдромы (нейрофиброматоз, болезнь Гиппеля-Линдау, факоматоз), которые протекают с нарушением структуры нервной ткани. Среди вероятных причин онкопатологии называют воздействие ионизирующего излучения при высокодозном облучении головы.
Патогенез
В медицине принята мутационно-генетическая концепция онкопатологии — в основе развития опухолей лежит неблагоприятное изменение генома клетки. Оно провоцируется действием физических, химических или биологических канцерогенов, что в результате вызывает увеличение протоонкогенов и стимулирует неограниченное деление клеток. Затем происходит опухолевая прогрессия, когда возникают несколько клонов раковых клеток.
Существует 2 типа роста новообразований. При экспансивном варианте растущая опухоль раздвигает окружающие ткани и сдавливает их, но не проникает в соседние структуры. Инвазивный рост характеризуется распространением опухолевых клеток за пределы первичного очага, прорастанием их в кровеносные сосуды. Увеличению размеров объемного образования сопутствуют симптомы повышения внутричерепного давления и компрессии головного мозга.
Классификация
Опухоли бывают доброкачественными, состоящими из высокодифференцированных клеток, и злокачественными, для которых характерен инвазивный рост, метастазирование и менее благоприятный прогноз. По времени возникновения новообразования делят на врожденные и приобретенные. По гистологическому типу различают следующие варианты опухолей головного мозга у детей:
К редким формам онкопатологии детского возраста относят тератомы, герминомы, нейробластомы и гамартомы. По механизму формирования бывают первичные образования, возникающие из нейронов и нейроглии, и вторичные, которые вызваны метастазированием рака другой локализации. 70% объемных образований локализуются инфратенториально (в задней черепной ямке), остальные 30% опухолей расположены супратенториально.
Симптомы
Дети имеют высокий компенсаторный потенциал нервной системы, поэтому клинические проявления возникают только при больших размерах новообразования. Основные симптомы связаны с повышением внутричерепного давления. Ребенок испытывает сильные приступообразные головные боли, которые появляются без видимых причин. Они сочетаются с головокружением, мельканием мушек перед глазами. Интенсивность ощущений изменяется в зависимости от положения головы.
Важным клиническим признаком является «мозговая» рвота, которая открывается внезапно и носит фонтанирующий характер. Эметический синдром не связан с приемом пищи, наклонами или физической нагрузкой. При церебральной рвоте отсутствуют предвестники: тошнота, позывы, дискомфорт в желудке. Чаще всего она появляется ночью или рано утром, на высоте головной боли.
Сдавление отдельных церебральных участков дает очаговые симптомы, по которым врач может предположить локализацию неоплазии. Зачастую у ребенка отмечаются нарушения походки и координации движений, что патогномонично для поражения мозжечка. Реже наблюдаются зрительные, слуховые или речевые расстройства. Иногда первым проявлением опухолевого процесса служит эпилептический припадок.
Важное место занимают симптомы психических нарушений, развитие которых обусловлено дистрофическими изменениями нервной ткани. У детей возможны нарушения сознания по типу загруженности и оглушения, ослабление концентрации внимания и памяти. Возникают проблемы с усвоением нового материала в школе. Ребенок становится апатичным, вялым, перестает интересоваться общением с родителями и сверстниками.
Осложнения
Первичные опухоли быстро дают метастазы, и при постановке диагноза около 45% детей имеют вторичные очаги в других отделах головного мозга. Метастазирование наиболее характерно для медуллобластомы. Поражение отдельных нервных структур чревато потерей слуха и зрения, тяжелыми двигательными нарушениями, отставанием в психическом развитии. Опасным осложнением является церебральная кома, которая без экстренной помощи может закончиться смертью ребенка.
Диагностика
Первичное обследование пациента с жалобами на головную боль, головокружение и очаговые симптомы проводит детский невролог, который после физикального осмотра и получения результатов базовых исследований направляет ребенка к онкологу. Для диагностики опухоли и верификации ее гистологического типа назначаются инструментальные методы:
В обязательном порядке назначается консультация детского офтальмолога. При осмотре специалист выявляет застойные диски зрительных нервов, изменение полей зрения (гетеронимную или гомонимную гемианопсию). При развитии тугоухости необходимо обследование у детского ЛОР-врача. Серьезные нарушения когнитивных функций и поведения требуют проведения психиатрического обследования.
Лечение опухолей головного мозга у детей
Хирургическое лечение
На первом этапе в большинстве случаев проводится резекция новообразования, во время которой хирурги стараются максимально удалить опухоль, чтобы убрать негативные неврологические симптомы. Полученный при операции материал отправляется на гистологическое исследование. Единственное абсолютное противопоказание к хирургическому вмешательству — диффузные образования ствола головного мозга.
Для минимизации травмирования здоровых тканей используют методики хирургической микроскопии, а при образованиях небольшого размера удаление производится методом радиохирургии. Для стабилизации состояния пациента при тяжелых ликвородинамических нарушениях производится наружное вентрикулярное дренирование или вентрикулоперитонеальное шунтирование.
Вспомогательным направлением лечения является трансплантация стволовых костномозговых клеток. Она требуется для повышения иммунитета и стимуляции кроветворения, поскольку эти процессы нарушаются на фоне химиорадиотерапии. Для пересадки применяются собственные клетки больного, полученные до начала терапии, либо донорский клеточный материал.
Консервативная терапия
Среди конвенциональных методик лечения церебральных опухолей ведущая роль принадлежит лучевому воздействию. «Золотым стандартом» радиотерапии у детей является 3D-конформное облучение, которое обладает минимальным числом отдаленных последствий и не увеличивает риск развития вторичных злокачественных новообразований. В детской онкологической практике чаще выполняется локальное воздействие на новообразование или послеоперационное ложе.
Химиотерапия применяется у детей раннего возраста, чтобы сократить дозу радиационной терапии или временно отложить ее проведение при высокой вероятности осложнений. Цитостатики недостаточно эффективны при церебральной онкопатологии, поэтому врачи используют прямую доставку препаратов к опухоли интратекальным или интравентрикулярным путем. Другой способ преодоления лекарственной резистентности — подбор подходящей схемы полихимиотерапии.
Для улучшения качества жизни ребенка рекомендованы симптоматические препараты: противорвотные, обезболивающие, психотропные. При выраженном отеке головного мозга показаны кортикостероиды. Учитывая быстрое снижение веса, назначают высококалорийную диету. При невозможности принимать обычную пищу ребенка переводят на лекарственные концентраты или зондовое питание.
Прогноз и профилактика
Церебральные опухоли являются серьезной проблемой, но благодаря современным протоколам лечения 5-летняя выживаемость достигается у 60-70% детей. Прогноз зависит от злокачественности опухоли, ее размеров, наличия генетических отклонений. Первичная профилактика не разработана. От семейных врачей и профильных детских специалистов требуется онкологическая настороженность, чтобы на ранних сроках заподозрить опухоль и повысить шансы на излечение.
Симптомы отека головного мозга у детей
Клиническая симптоматология внутричерепных опухолей часто атипична, лишь с минимальными проявлениями, которые могут быть неотличимы от жалоб при распространенных доброкачественных заболеваниях у детей. Следовательно, возможность новообразования мозга всегда должна учитываться, даже если в реальности опухоли встречаются редко. Симптомы и признаки опухолей мозга могут возникать в результате повышенного внутричерепного давления (ВЧД) и/или в результате очагового влияния опухоли на соседние нервные структуры. Симптомы и признаки различны в зависимости от локализации опухоли и, в определенной мере, от ее гистологической природы (например, выраженность отека), причем эти факторы взаимосвязаны.
а) Внутричерепная гипертензия. Головная боль вследствие внутричерепной гипертензии может быть интенсивной и облегчается после рвоты. Чаще боль слабая и перемежающаяся, но ее персистирующий характер, особенно если боль возникает по утрам, всегда должен привлекать внимание врача. Головная боль при внутричерепных опухолях, однако, может быть перемежающейся и облегчаться обычными анальгетиками. Головные боли часто вызывают пробуждение пациента ночью или имеются при пробуждении; характерно, что такие утренние головные боли обычно повторяются. Более того, дети часто становятся менее активными и в целом выглядят нездоровыми.
Рвота — второй по частоте симптом внутричерепной гипертензии. Обычно, но не всегда, рвота ассоциирована с головной болью, даже в случае опухоли задней черепной ямки. Рвота вследствие повышенного давления обычно ничем не примечательна, за исключением ее повторяемости и персистирования, а также частого возникновения по утрам. Изменения личности и поведения часто являются ранним проявлением внутричерепной гипертензии (Cohen и Duffner, 1994). Раздражительность и сонливость должны привлекать особенное внимание, когда сопровождаются рвотой и головной болью.
Отек диска зрительного нерва, хотя и является одним из главных признаков, отсутствует почти у половины детей с опухолями мозга, особенно с супратенториальными или быстро прогрессирующими опухолями, такими как медуллобластома. Наличие отека диска зрительного нерва с высокой вероятностью указывает на внутричерепное образование, однако его отсутствие никоим образом не исключает этот диагноз. Отек диска зрительного нерва следует отличать от ложного отека диска зрительного нерва—врожденной аномалии, заключающейся в избыточной глиальной пролиферации по краям диска, и от друз диска зрительного нерва, которые у детей обычно находятся внутри диска и вызывают его возвышение. В подобных случаях не наблюдается сосудистого застоя или извитости сосудов. В трудных случаях полезной может оказаться флюоресцентная ангиография глазного дна, так как выраженная капиллярная сеть и экссудация флюоресцина из сосудов с персистированием флюоресценции по краям диска наблюдаются при отеке диска зрительного нерва и отсутствуют при врожденных аномалиях диска. Отек диска, безусловно, не является специфическим признаком опухолей мозга и может присутствовать при повышении ВЧД другой этиологии, также как и при определенных заболеваниях, не связанных с внутричерепной гипертензией, таких как полирадикулоневрит и оптический неврит. В последнем случае отек диска сопровождается слепотой или скотомой.
Значительно реже повышение ВЧД может сопровождаться диплопией вследствие одно- или двустороннего паралича VI черепного нерва, который может иметь флюктуирующий характер.
Повышение ВЧД вследствие опухолей или других причин является опасным, так как ведет к уменьшению мозгового кровотока по достижении точки, при которой перфузионное давление (разница между средним артериальным давлением и ВЧД) падает ниже 40 мм рт. ст. Сниженное кровоснабжение может объяснять сонливость, кому и ряд других автономных проявлений, обычно относимых на счет вклинения или ущемления головного мозга. Подобные проявления могут возникать только транзиторно во время «волн плато» ВЧД и исчезать при уменьшении давления.
Смещение мозга в результате асимметричной экспансии одной части мозга вследствие наличия объемного образования может вызвать вклинение миндалин мозжечка в большое затылочное отверстие или вклинение крючка гиппокампа в тенториальное отверстие. Оба типа вклинения могут приводить к вторичной дисфункции ствола мозга вследствие прямого сдавления о намет мозжечка или в результате натяжения сосудов ствола мозга. Дисфункция ствола мозга может возникать при тотальном смещении вещества мозга вниз без латерального вклинения. Этот центральный синдром диффузного рострокаудального нарастания неврологических симптомов (Plum и Posner, 1980) распространен при двусторонних супратенториальных образованиях. Он приводит к прогрессирующему функциональному поражению, последовательно вовлекающему промежуточный мозг, средний мозг и верхнюю часть моста, нижнюю часть моста и верхнюю часть продолговатого мозга, и, наконец, продолговатый мозг, с летальным исходом в итоге. Смещение мозговых структур можно увидеть при MPT (Reich et al., 1993; Ropper 1993; Johnson et al., 2002); были предположена корреляция между степенью смещения и уровнем сознания пациента (Ropper, 1989). Латеральное смещение ствола мозга с вклинением крючка чаще возникает при односторонних образованиях. Fisher (1995) ставил под вопрос важность смещений вниз и предполагал, что вклинение представляет собой позднее явление, а клинические признаки, относимые к нему, могут оставаться обратимыми в течение относительно долгого периода.
При вклинениях также наблюдаются очаговые признаки, особенно признаки компрессии III черепного нерва между крючком и краем намета, с односторонним расширением зрачка. Редко наблюдается сдавление задней мозговой артерии с инфарктом затылочной доли. При вклинении в большое затылочное отверстие может возникать паралич последних пар черепных нервов; также вклинением может объясняться скованность мышц шеи у детей с опухолями задней черепной ямки. Скованность может быть пароксизмальной и связанной с ригидным разгибанием тела — так называемый мозжечковый припадок Джексона. Меньшая степень хронического вклинения может приводить к кривошее, которая наблюдается у детей с опухолями задней черепной ямки — признак, возникающий в основном при полушарных опухолях мозжечка.
Симптомы и признаки очень высокого ВЧД, угрожающего мозговой перфузии, или симптомы и признаки вклинения (которые ассоциированы) указывают на надвигающуюся опасность и требуют экстренного лечения.
б) Очаговые симптомы опухоли мозга у ребенка. Очаговые неврологические симптомы опухолей мозга возникают менее чем в 15% случаев и в основном зависят от локализации опухоли. Однако при наличии внутричерепной гипертензии некоторые очаговые признаки не имеют значения в диагностике. Это применимо особенно к параличу отводящего нерва, как показано выше, и, менее часто, к параличу III нерва. В целом компрессия глазодвигательного нерва вклиненным крючком вовлекает только зрачковые волокна, приводя к фиксированному мидриазу. В редких случаях наблюдается полный паралич III нерва с птозом и параличом наружных мышц (Weiner и Porro, 1965). Другие ложные очаговые признаки включают поражение IV (Halpern и Gordon, 1981), V и VII (Davie et al., 1992) нервов, которое, вероятно, возникает вследствие компрессии нервных волокон, натянутых над угловыми костными структурами (O’Connell, 1978). В редких случаях наблюдается парадоксальный мидриаз на контралатеральной стороне относительно опухоли (Chen et al., 1994).
Атаксия, которая является главным проявлением мозжечковых опухолей, может возникать и при лобных поражениях. В этом случае обычно отсутствуют нистагм, дисметрия или адиадохокинез, но выражено нарушение равновесия.
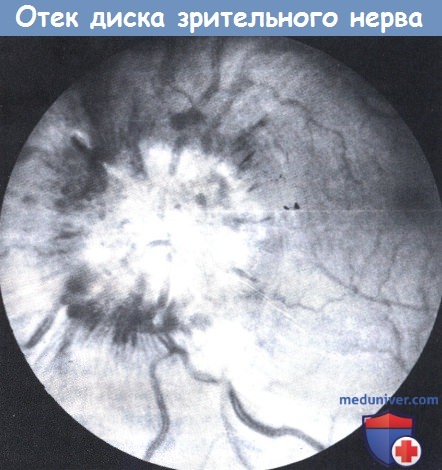
Головка оптического нерва возвышается над уровнем сетчатки, границы диска нечеткие из-за отека и кровоизлияний.
в) Диагностика опухоли мозга у ребенка. В настоящее время основой диагностики при подозрении на опухоль является прежде всего нейровизуализация. Изотопное сканирование мозга и ультрасонография имеют ограниченные показания.
Обзорная рентгенография черепа часто обнаруживает расширение швов, патологические пальцевые вдавления и разрежение задних клиновидных отростков и твердой мозговой оболочки в гипофизарной ямке. При некоторых типах опухолей может наблюдаться кальцификация.
Эти признаки, однако, часто отсутствуют, и КТ является основным нейрорадиологическим исследованием. МРТ обладает гораздо большей точностью, за исключением визуализации внутричерепной кальцификации (Renowden, 2005). МРТ обеспечивает лучшее разрешение и особенно эффективна при опухолях ствола мозга и при маленьких опухолях, находящихся близко к костным структурам (Poussaint, 2001). Тем не менее, для диагностики может быть достаточно КТ; это менее затратный и более доступный метод, чем МРТ. В настоящее время МРТ, безусловно, точнее КТ в диагностике любых опухолей мозга, особенно опухолей задней черепной ямки, поскольку при МРТ отсутствуют артефакты от костных тканей и некоторых опухолей средней линии, так как снимки могут быть получены в различных плоскостях, особенно сагиттальных. МРТ с контрастным усилением гадолинием точнее КТ при выявлении некоторых поражений, которые трудно диагностировать другими методами. МРТ также точнее КТ при визуализации оптических глиом, лимфом ЦНС (Zimmerman et al., 1992) и менингеальной диссеминации (River et al., 1996). МРТ, предпочтительно с последовательностью FLAIR, в настоящее время является неотъемлемым методом оценки опухолей мозга у детей и осложнений, связанных с их лечением (Warren, 2005).
Обследование может завершаться магнитно-резонансной спектроскопией (Tzika и Chang 2002; Curless et al, 2002a; Tzika et al., 2004), которая дает химическую характеристику опухолей мозга, и более совершенными методиками диффузионно-взвешенной и перфузи-онно-взвешенной MPT (Chang и др. 2003) и тензорным анализом (по специальным показаниям). Если доступна только КТ, ее следует провести как без контрастирования, так и с введением йодного контраста, если у пациента нет аллергии на йод. Снимки без контрастирования редко, но все же могут пропустить имеющуюся опухоль, а наличие и степень контрастирования дают информацию о природе опухоли. Функциональная визуализация менее точна с морфологической точки зрения, но может дать специфические показания, например, при необходимости локализации функционально важных областей.
Исследование СМЖ обычно не является необходимым для диагноза. В определенных случаях исследование СМЖ может быть показано для проведения цитологии, особенно для выявления менингеального распространения и в случаях лейкоза, злокачественных менингеальных опухолей или меланом. Наличие злокачественных клеток в СМЖ не является редким при таких опухолях, как медуллобластомы и эпендимомы. Хотя ложноположительные результаты редки, ложноотрицательные весьма распространены (Glass et al., 1979). Иногда полезен поиск маркеров (например, хорионического гонадотропина человека, альфа-фетопротеина) для некоторых типов эмбриональных опухолей (Edwards et al., 1985).
В большинстве случаев риски люмбальной пункции, вероятно, превышают важность получаемой при этом информации. Трудно определить, как часто люмбальная пункция вызывает или ускоряет возникновение транстенториального вклинения; в литературе на этот счет представлены противоположные мнения (см. обзор Plum и Posner, 1980). Таким образом, безопаснее воздержаться от проведения люмбальной пункции, за исключением случаев, когда может быть получена важная информация (например, необходимость исключения менингита). Появление КТ значительно упростило эту проблему; если имеется подозрение на объемное образование, КТ следует выполнять до проведения люмбальной пункции.
Дифференциальный диагноз опухолей мозга включает другие внутричерепные объемные образования, гидроцефалию, внутричерепные кровоизлияния и инфекции. Идиопатическая внутричерепная гипертензия (псевдотумор головного мозга), свинцовая энцефалопатия и различные типы отека мозга описаны ниже.
г) Лечение опухоли головного мозга у ребенка. Оперативное лечение, как правило, является основным методом лечения опухолей мозга. Тотальная резекция всегда желательна и ассоциирована с лучшими результатами. Во многих случаях она невозможна, однако частичная резекция оправдана для удаления основной массы опухоли, тем самым позволяя разрушить оставшиеся злокачественные клетки с помощью лучевой терапии или химиотерапии (Cohen и Duffner 1994; Elstin и Lowis, 2005).
Лучевая терапия нацелена на селективное уничтожение опухолевых клеток с минимальным, насколько это возможно, повреждением окружающих тканей мозга. Принципы лучевой терапии выходят за рамки данной книги: недавно был проведен их обзор (Elstin и Lowis, 2005). В настоящее время прилагаются попытки увеличить общую дозу облучения опухолей, одновременно уменьшив повреждение окружающих клеток ЦНС с помощью более точной коллимации и/или изменения графика облучения. Фракционированное облучение с разделением ежедневной дозы на несколько процедур с интервалом минимум 6 часов (время, позволяющее восстановиться большинству клеток) может улучшить результаты лечения высоко злокачественных недоступных опухолей и позволяет назначить большую общую дозу. Применяется высокоэнергетическое фотонное излучение (рентгеновское или 60 Со), электронные и нейтронные лучи. В настоящее время тестируются высоко заряженные частицы (протоны и ионы гелия) и сенсибилизаторы к рентгеновским лучам. Значительное развитие получила стереотаксическая нейрохирургия, часто используемая в сочетании с минимально инвазивными эндоскопическими методиками.
Химиотерапия (Elstin, 2005) все чаще используется в лечении опухолей. Доступен ряд новых препаратов, постоянно исследуются новые протоколы лечения. Был выполнен обзор базовых принципов химиотерапии (Cohen и Duffner, 1994), однако новые открытия происходят постоянно. Новые методики с забором аутологичных стволовых клеток позволяют увеличить дозы радиации и/или химиотерапии при высоко злокачественных опухолях, резистентных к стандартным дозам (Packer et al., 2003). Иммунотерапия с применением рекомбинантного интерферона и других лимфокинов, включая фактор некроза опухоли и интерлейкин-2, также как и молекулярно-генетическое лечение злокачественных опухолей и целый ряд препаратов, слишком многочисленный, чтобы описать в этой книге, интенсивно исследуются. Среди прочего проводятся попытки замены генов для увеличения резистентности пациентов, «антисмысловая терапия», блокирующая экспрессию определенных последовательностей ДНК, и другие методики (Gilberson, 2005).
Редактор: Искандер Милевски. Дата публикации: 26.12.2018